ARTIGO
ORIGINAL
A
relação do vírus HIV com o câncer de colo de útero em um programa de HIV/AIDS
Raíssa Pestana Moté*, Halene Cristina Dias de
Armada e Silva, M.Sc.**,
Cláudia da Silva de Medeiros, M.Sc.***, Maria Regina
Bernardo da Silva, M.Sc.***, Fabricio Fernandes
Pinto, M.Sc.****, Leonardo Lima de Moraes dos
Reis******
*Enfermeira
pela Universidade Castelo Branco, **Docente da Universidade Castelo Branco e
Diretora do CMS Belizario Penna SMS/RJ, ***Docente da
Universidade Castelo Branco, ****Mestre em Enfermagem/UFRJ-EEAN,
*****Enfermeiro Plantonista do IMAS Juliano Moreira,
Pós-graduado em Estratégia em Saúde da Família pela Universidade Castelo
Branco, Docente do Centro de Tecnologia Aplicada Simonsen
Recebido em 23 de
outubro de 2017; aceito em 8 de junho de 2018.
Endereço
para correspondência:
Leonardo Lima de Moraes dos Reis, Rua Helianto, 81, 21775-090 Rio de Janeiro
RJ, E-mail: leonardolima230891@gmail.com; Raíssa
Pestana Moté: rpmlnm@gmail.com; Halene
Cristina Dias de Armada e Silva: halenearmada@gmail.com; Cláudia da Silva de
Medeiro: claudiasmedeiros@gmail.com; Maria Regina Bernardo da Silva: m.regina2000@uol.com.br
Resumo
O Vírus da
Imunodeficiência Humana (HIV) acontece expressivamente entre as mulheres
sexualmente ativas. A relação com o Papilomavírus
Humano (HPV) indica maior probabilidade do afloramento de Lesões Intraepiteliais Cervicais, de Baixo (LSIL) e Alto Grau
(HSIL) em mulheres que vivem com HIV. Objetivo: Avaliar a relação entre o
câncer de colo de útero e o vírus HIV nas mulheres inscritas no Programa
HIV/AIDS de um Centro Municipal de Saúde da cidade do Rio de Janeiro. Métodos:
Foi realizada pesquisa de campo a qual utilizou formulário que buscava
informações pessoais e socioeconômicas das mulheres inscritas no programa.
Foram selecionadas 50 mulheres dos prontuários do setor na faixa etária entre
25 e 64 anos. Utilizou-se como critério de inclusão aquelas que não haviam sido
submetidas à histerectomia total, totalizando 8 que
aceitaram participar do estudo. Assim, procedemos à coleta dos colpocitológicos. Resultados: Não encontramos usuárias coinfectadas pelo vírus HPV, porém, foram constatadas
quatro mulheres com infecção por gardnerella, o que
mostra a relação dA
imunossupressão do HIV como fator de maior vulnerabilidade para infecções
sexualmente transmissíveis (ISTs). Conclusão: Não
foram encontradas usuárias do programa HIV/AIDS coinfectadas
pelo vírus HPV embora muitos autores confirmem essa relação.
Palavras-chave: sorodiagnóstico da
AIDS, papillomaviridae, câncer de colo de útero.
Abstract
The relationship of HIV virus with uterus cervical cancer in a HIV/AIDS
program
Human Immunodeficiency Virus (HIV) occurs expressively among sexually
active women. The relationship with Human Papillomavirus (HPV) indicates a
higher probability of outcroping of cervical,
low-grade (LSIL) and high-grade intraepithelial lesions (HSIL) in women living
with HIV. Objective: To evaluate the relationship between cervical cancer and
HIV virus in women enrolled in the HIV/AIDS Program of a Municipal Health
Center in the city of Rio de Janeiro. Methods: A field survey was conducted
where the women answered the questionnaire seeking personal, socioeconomic
information. Fifty women were selected through the medical records in the age
group between 25 and 64 years of age, and those who had not undergone total
hysterectomy were used as inclusion criterion, totaling 8 who accepted to
participate in the study. Thus, we collected the colpocitological
data. Results: We did not find women co-infected with the HPV virus. However,
four women with gardnerella infection were found,
showing the relationship of HIV immunosuppression as a factor of greater
vulnerability to sexually transmitted infections (STIs). Conclusion: There were
no coinfected HPV-positive HIV/AIDS program users,
although many authors confirm this relationship.
Key-words: AIDS serodiagnosis, papillomaviridae,
cervix uteri cancer.
Resumen
La relación del virus VIH con cáncer cervical de útero en un programa de VIH/AIDS
El Virus de Inmunodeficiencia Humana
(VIH) sucede significativamente entre las mujeres sexualmente activas. La relación con el virus del Papiloma Humano (VPH) indica mayor
probabilidad de afloramiento
de las lesiones intraepiteliales
cervicales, bajo (LSIL) y alto grado (HSIL) en las mujeres
que viven con el VIH. Objetivo: Evaluar la relación
entre el VIH y el cáncer cervical de útero en las mujeres inscritas en el programa de VIH/SIDA de un centro de salud Municipal de la ciudad de Rio de Janeiro.
Métodos: Investigación de campo fue
realizada por medio de un cuestionario que buscaba información personal y
socioeconómica de las mujeres
inscritas en el
programa. Fueron seleccionadas
50 mujeres a través de los prontuarios médicos en el grupo de edad
entre 25 y 64 años. Se utilizó
como criterio para inclusión
aquellas que no habían sido
sometidas a histerectomía total, totalizando 8 que accedieron a participar en el estudio.
Así, se procedió a la colección
de colpocitológicos. Resultados: No se encontró usuarias coinfectadas por el
virus VPH, sin embargo, fueron encontradas cuatro mujeres con infección
por gardnerella, lo que muestra la relación
de la inmunosupresión del VIH como factor de mayor vulnerabilidad a
Infecciones de Transmisión Sexual (ISTs). Conclusión: No fueron encontradas usuarias del Programa VIH/SIDA coinfectadas por el HPV aunque muchos autores confirmen esta relación.
Palabras-clave: serodiagnóstico
del SIDA, papillomaviridae, cáncer cuello del útero.
Introdução
O vírus incialmente
encontrado em gays, atualmente atinge grupos distintos. Uma epidemia que cresce
a cada ano e em 2015 chegou a 36,7 milhões de soropositivos [1].
O Vírus da
Imunodeficiência Humana (HIV) tem acontecido em número expressivo, entre as
mulheres sexualmente ativas, predominando a faixa etária de 15 a 24 anos
representando 26% das infecções [2]. Mulheres integram um grupo de vulnerabilidade
para Infecções Sexualmente Transmissíveis (ISTs)
devido à anatomia feminina, questões econômicas e fatores culturais [3]. E os
usuários de drogas mostram-se também susceptíveis as IST’S, pois são expostos a
um maior número de situações de risco, por via sexual [4].
A contaminação pelo
HPV tem sido relacionada ao HIV, indicando maior probabilidade do afloramento
de Lesões Intra-epiteliais
Cervicais de Baixo (LSIL) e Alto Grau (HSIL) em mulheres que vivem com HIV,
devido à depressão de sua imunidade. Evidencia-se que a alta prevalência dessas
lesões em mulheres soropositivas ao HIV, com contagem de TCD4+ menor que 200
células por ?L e com carga viral maior que 10.000
cópias por ml, seja três vezes maior quando
equiparadas às soronegativas [5].
Além da elevada
probabilidade de desenvolver as lesões intra-epiteliais
cervicais, este grupo de mulheres manifestam persistência nas infecções pelo
HPV devido aos níveis mais baixos de linfócitos T CD4+ e altos da carga viral,
apresentando maior número de amostras cervicais de DNA viral do HPV e maior
incidência de tipos virais de alto risco ontogênico [6].
O DNA vírus da
família Papillomaviridae, é uma patologia infecciosa,
e sua causa etiológica é um vírus DNA não cultivável do grupo papovírus, sendo conhecido como condiloma acuminado, com a
maior incidência do mundo entre as ISTs [7].
O HPV é um vírus que
se instala na pele ou em mucosas, afetando homens e mulheres. Na maioria dos
casos, não apresenta sintomas, sendo eliminado pelo organismo espontaneamente.
Entretanto, entre os 120 tipos diferentes de HPV existentes, 40 possuem
tropismo pelo trato anogenital (vagina, vulva, colo
do útero, pênis, região perianal e anal) de ambos os sexos, provocando diversas
doenças, como as verrugas genitais, os cânceres de colo do útero. Além disso,
pode afetar boca, garganta, (orofaringe) e esôfago [7-8].
Na população
sexualmente ativa, estima-se que 80% vão contrair HPV durante a vida, causando
doenças significativas. A cada cinco mulheres uma está
infectada com o vírus, gerando grande impacto individual e de saúde pública,
por ser altamente contagioso. Estima-se que 10% das mulheres tenham HPV em todo
o mundo e que o mesmo acometa entre 15 e 20% da população feminina em fase
reprodutiva, sendo de 30% a 50% menores de 25 anos. A cada ano 700 mil novos
casos são identificados no Brasil, onde se registra também que de nove a cada
dez milhões de pessoas sejam portadoras do vírus. O HPV é responsável por 90%
dos casos de câncer de colo de útero [9-11].
O HPV pode ser
classificado segundo seu potencial oncogênico, e 15
tipos identificados como alto risco devido à probabilidade maior de
persistência e associação a lesões cancerígenas e outros de baixo risco
associados às infecções benignas [12].
Devido à associação
do HPV a resultados irregulares de citologia, o exame Papanicolau é o método
mais utilizado para detecção de câncer de colo uterino e lesões primárias,
reduzindo significativamente a mortalidade, já que o carcinoma uterino evolui
de forma gradativa entre 10 e 20 anos, em média [7].
A partir de 2007
vacinas profiláticas do HPV foram disponibilizadas no Brasil para serem
comercializadas [13-14]. Sabe-se que o tempo de imunidade da vacina não foi
determinado, contudo, aproximadamente por 5 anos os
níveis de anticorpos mantêm-se maiores aos observados após a infecção natural.
Estudos apontam que vacinar homens pode diminuir significativamente a
transmissão de HPV para mulheres [15].
A pergunta que
norteou este estudo foi: Qual a relação do vírus HIV em mulheres que já
possuíam o câncer de colo de útero em um Centro Municipal de Saúde situado na
Zona Oeste do Rio de Janeiro?
É de suma importância
a educação em saúde com a aquisição de conhecimentos
sobre HIV e HPV, acesso e monitoramento através de exame colpocitológico,
promoção da saúde e maior adesão ao tratamento. O envolvimento da enfermagem
com a prática em cuidar do enfermo é sempre lembrada, porém entre as diferentes
áreas de desempenho do profissional enfermeiro, o traquejo na educação é a
maior arma para promover saúde.
Sendo assim o
objetivo deste estudo foi avaliar a relação entre o câncer de colo de útero e o
vírus HIV nas mulheres inscritas no Programa HIV/AIDS de um Centro Municipal de
Saúde da Cidade do Rio de Janeiro.
O aumento da
incidência de neoplasia cervical no trato genital inferior de mulheres infectadas
pelo HIV tem sido considerado uma doença definidora entre as mulheres que vivem
com HIV/AIDS.
Material
e métodos
O presente estudo
caracteriza-se como pesquisa de campo qualitativa, exploratória, com objetivo
de discutir a relação entre o câncer de colo de útero e o vírus HIV. A coleta
de dados ocorreu através de consulta de enfermagem previamente programada. As
clientes eram participantes do Programa HIV/AIDS de um Centro Municipal de
Saúde da Zona Oeste do município do Rio de Janeiro.
Os critérios de
inclusão foram: mulheres com idade entre 25 e 64 anos que aceitaram participar
voluntariamente da pesquisa, assinando o termo de consentimento livre e
esclarecido, ser soropositiva para HIV e não ter sido submetida à histerectomia
total.
Para a coleta de
dados, foi utilizado um formulário de autoria dos próprios autores desta
pesquisa, cujas variáveis possibilitaram analisar os diferentes aspectos da
vida da mulher, pois incluía questões sociodemográficas:
abordando idade, grau de instrução e classificação econômica; sexuais:
avaliando número de parceiros sexuais nos últimos 12 meses, tipo de parceria,
convivência com o parceiro, uso de preservativo e conhecimento da sorologia anti-HIV do parceiro; de acompanhamento da infecção pelo HIV
relacionando estágio da infecção, forma de exposição, resultado da contagem dos
linfócitos TCD4, uso de antirretroviral, frequência ao infectologista;
prevenção do câncer cérvico-uterino: analisando
periodicidade do exame colpocitológico, acesso ao
sistema de saúde para realização do exame, local do último exame, informações e
encaminhamento do exame por profissionais de saúde, história e tipo de
infecções sexualmente transmissíveis.
Os formulários foram
analisados, após a assinatura no Termo de Consentimento Livre e Esclarecido
(TCLE), garantindo-lhe o sigilo e o anonimato, conforme os termos da Resolução
CNS 466/12.
Com base nestes dados
propostos foram selecionadas 8 pacientes que
realizaram acompanhamento no ambulatório de infectologia da unidade, sendo
contatadas previamente. Foram realizadas rodas de conversas onde lhes era
explícito resumidamente o objetivo do projeto, a natureza das infecções do HIV,
HPV e a patologia do câncer de colo uterino. A mesma aconteceu em diferentes
momentos a fim de atender as necessidades de horário das usuárias bem como
facilitar a captação de outras.
O tratamento dos
dados foi realizado por estatística descritiva, sendo analisados e
interpretados em um contexto qualitativo, e apresentados por meio de gráficos e
tabelas referentes à população alvo do Centro Municipal de Saúde.
O projeto foi
encaminhado à Comissão de Ética em Pesquisa da Secretaria Municipal de Saúde do
Rio de Janeiro - SMS/RJ via Plataforma Brasil, e autorizado sob Nº. 56074116.8.0000.5279.
Resultados
e discussão
Através do formulário
da pesquisa, foi possível obter o perfil das mulheres pesquisadas, fatores
relacionados à sua vida social, sexual e questões de saúde conforme detalhado
abaixo:
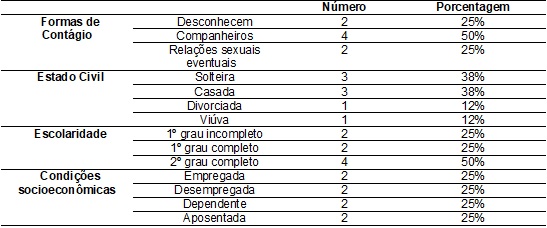
Tabela
I – Conhecimento da forma de contágio do HIV /
Perfil da amostra pesquisada.
Fonte: Dados da
pesquisa.
Analisando as
informações relacionadas à forma de transmissão do HIV, 50% desconhecem como
adquiriram o vírus, 25% relataram que contraíram o vírus pelo ex-marido, 25%
através de relações sexuais eventuais, mas 100% fazem uso corretamente dos
antirretrovirais. Dentre as variáveis sociodemográficas
analisadas, constatamos que em relação ao estado civil aproximadamente 38% eram
casadas, 38% solteiras, 12% viúvas e 12% divorciadas.
Quanto ao nível de
escolaridade, 50% possuíam o 2ª grau completo, 25/% apenas alfabetização e 25%
pararam no ensino fundamental. A instrução é o princípio definidor da
vulnerabilidade social. A baixa escolaridade causa impacto na aproximação aos
serviços de saúde, na aceitação dos medicamentos antirretrovirais, além de interferir
na compreensão das orientações dadas pela equipe multidisciplinar [3-5].
Em relação às
condições socioeconômicas, 25% trabalhavam, 25% eram
aposentadas, 25% estavam desempregadas no momento da pesquisa e 25% eram
dependentes de algum membro familiar. O baixo nível socioeconômico e as
terríveis condições de vida e saúde faz com que as taxas de incidência e
mortalidade aumentem consideravelmente, fazendo com que as mulheres desenvolvam
câncer de colo uterino e evoluam ao óbito em decorrência dessa doença [16].
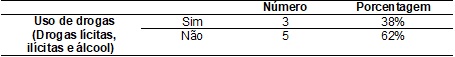
Tabela
II –
Vida social das mulheres pesquisadas.
Fonte: Dados da
pesquisa.
Observando-se a vida
social das entrevistadas, verificou-se que 88% não frequentavam casas noturnas
e 12% frequentavam casas noturnas. Quando questionadas sobre o uso de drogas,
38% o confirmaram, porém alegaram fazê-lo socialmente e 62% negaram ingerir
qualquer tipo de droga.
O uso de drogas e o
etilismo também são fatores que aumentam o risco para aquisição de ISTs por aumentarem a libido e o desempenho sexual. Os
usuários tendem a iniciar precocemente a vida sexual, usam o sexo como formas
de pagamento e usam menos preservativos. Ressalta-se que em casos de
multiplicidade de parceiros, o risco de contaminação aumenta e as mulheres
elevam suas cargas virais devido à exposição a variadas cepas virais [5-17].
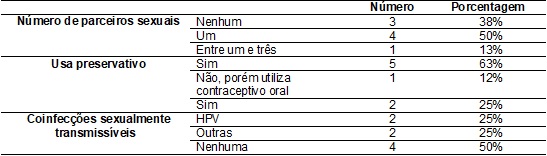
Tabela
III
– Vida sexual das mulheres pesquisadas.
Fonte: Dados da
pesquisa.
Quanto ao início da
vida sexual das entrevistadas, as mesmas tiveram início entre 14 e 21 anos, e atualmente
50% afirmam manter relações sexuais somente com um parceiro, 38% não mantém
relações com nenhum parceiro e 13% mantêm relações com três parceiros.
Observa-se
que
mulheres com parceiros fixos ainda ocupam o lugar das mais infectadas,
pois diminuem
o senso de prevenção por
“acomodação” nas relações que
consideram estáveis.
A atividade sexual
precoce também acarreta fatores de risco como o aparecimento de lesões
cervicais precursoras de câncer, porém é predominante que a manifestação dessa
doença ocorra por causa da infecção persistente pelo HPV, que se tornou o
principal fator de risco para o desenvolvimento de neoplasia cervical [7-18].
Para o acompanhamento
clínico de mulheres infectadas pelo HIV, mesmo sem infecção pelo HPV, mas que
apresentam outros fatores de risco para o câncer cervical, avaliações
ginecológicas mais detalhadas devem ser realizadas [19].
Em relação ao uso de
preservativos, 63% utilizam o método e 12% não fazem uso, utilizando apenas o
contraceptivo oral. Porém, 18% fazem uso do contraceptivo oral e utilizam o
preservativo.
A saúde sexual e
reprodutiva das mulheres soropositivas que realizam a prevenção de câncer reduz
os casos novos da doença e de taxas de mortalidade. A falta de rastreamento é
um dos fatores de risco principal para a doença. Atualmente, a maioria das
mulheres em baixa situação econômica não possui acesso aos programas de seleção
eficazes de prevenção do câncer [20].
As mulheres possuem
muita dificuldade em negociar o uso de preservativos com seus parceiros
sexuais, por motivos como: confiança no parceiro, medo de abandono, coerção
sexual e submissão, tornando-as mais vulneráveis à contaminação por IST.
Verificou-se que quando se trata de mulheres solteiras, esse padrão de negociação
não se altera, pois muitas ao manterem um parceiro fixo sentem-se mais
confortáveis em abandonar o preservativo [21,22].
No que se refere a
outras infecções sexualmente transmissíveis, 50% relataram que nunca tiveram coinfecção, 25% relataram ter encontrado alterações nos
exames, porém desconhecem o resultado, e 25% apresentaram coinfecção
sendo uma das doenças relatadas o HPV.
Verificou-se a
presença de HPV em mulheres portadoras e não portadoras do HIV, 73,2% em
mulheres soropositivas contra 23,7% no grupo controle. Encontrou-se prevalência
de 98% de HPV, em mulheres infectadas pelo HIV [23-25].
O uso de
contraceptivos orais por longos períodos não está diretamente relacionado ao
aparecimento de lesões intraepiteliais cervicais
malignas, porém a utilização dele acaba por reduzir o uso do preservativo
expondo às mulheres a micro-organismos sexualmente transmissíveis, incluindo o
HPV [24]. Porém, outro autor aponta que o uso de anticoncepcionais orais por
mais de cinco anos eleva a probabilidade no desenvolvimento de lesões intraepiteliais de alto grau e câncer cervical, pois supõe
que os hormônios tendem a favorecer o desenvolvimento da infecção por
proporcionar a integração do DNA viral ao genoma do hospedeiro [7].
Ao serem questionadas
sobre a realização de exames, todas as entrevistadas faziam o exame de CD4 de 1
a 3 vezes ao ano, e em relação ao colpo citológico temos os seguintes
percentuais: 62% de 1 a 2 vezes ao ano, 25% não realizava há 2
anos, 13% não realizava há 10 anos.
O HIV se propaga com
mais velocidade nas classes sociais menos desenvolvidas. A falta de
conhecimento e a inferioridade escolar dificulta a negociação do preservativo
com os parceiros. Assim, percebe-se que a educação proporciona uma inclusão
social de maior eficácia [16].
Estudos apontam que
pessoas portadoras do HIV com histórias anteriores de infecções oportunistas
costumam apresentar uma adesão maior à TARV em relação aos portadores
assintomáticos. Entretanto, estes pacientes ao melhorarem seus sintomas
geralmente acreditam que não estão mais doentes abandonando suas medicações
[26].
Após a anamnese, as
participantes foram encaminhadas para realizar o exame de colpocitológico.
As amostras foram enviadas a um laboratório privado que presta serviços para a
Secretaria Municipal de Saúde, e os resultados da colpocitologia
evidenciaram negatividade para neoplasias, sendo 50% dos exames positivo para gardnerella e os outros 50% ficaram dentro dos padrões de
normalidade.
Embora haja alta
eficácia nos exames que rastreiam lesões intraepiteliais
cervicais, o câncer de colo uterino continua sendo um grave problema de saúde
pública no Brasil e em diferentes países, devido à falta de hábito das mulheres
na realização periódica dos exames, além de amostras insatisfatórias e falso
negativas no Papanicolau [27]. O exame Papanicolau é realizado com maior
frequência por mulheres que tem vida sexual ativa e regular. Dessa forma, a
atividade sexual regular, torna-se um motivo que estimula a realização do exame
preventivo sem depender necessariamente do estado civil. Porém, terminam por
não considerar possíveis contaminações anteriores que por sua vez teriam um
período de janela imunológica, desequilíbrios na flora vaginal, e até mesmo
alterações carcinogênicas que podem depender ou não do subtipo viral [16].
Estudos indicam que
pouca adesão ao exame preventivo associa-se a aspectos socioeconômicos e
culturais, baixa escolaridade, renda familiar reduzida, falta de companheiro, cor parda, uso de contraceptivos orais, ausência de
problemas ginecológicos, constrangimento e medo, dificuldade de acesso à
assistência médica, além do desconforto emocional gerado por pudores e tabus
[8-16-26].
Em relação às
amostras positivas para Gardnerella, pesquisas
indicam que processos inflamatórios por gardnerella,
entre outros, os quais, embora não estejam associados às causas de câncer de
colo do útero, podem estar relacionados à promiscuidade,
fator de risco para neoplasias cervicais [28]. Observou-se que não foram
encontradas usuárias coinfectadas pelo vírus HPV,
porém, foram constatadas quatro mulheres com infecção por gardnerella,
o que mostra a relação do imunossupressão do HIV como
fator de maior vulnerabilidade para infecção por outras ISTs.
Conclusão
A dificuldade de
adesão das clientes e a análise de apenas oito resultados foram dificuldades
que interferiram no desfecho deste estudo. Vale ressaltar que além da
dificuldade em atrair mulheres para o projeto, pode ser interpretada como
negligência para o autocuidado, a qual se relaciona principalmente à baixa
escolaridade, pois não possuem a percepção de riscos por coinfecções.
Não foram encontradas
usuárias do programa HIV/AIDS coinfectadas pelo vírus
HPV embora muitos autores confirmem essa relação. Entretanto, a infecção por gardnerella mostra a relação da imunossupressão do HIV como
fator de maior vulnerabilidade para infecção por outras ISTs,
em cinquenta por cento dos casos.
Assim, acredita-se
que novos estudos devam ser desenvolvidos a fim de auxiliar na criação de
protocolos que aperfeiçoem junto às políticas públicas a aquisição de
indicadores de qualidade na assistência a este grupo, os quais sensibilizem a
população masculina a se aliar à população feminina a respeito da necessidade
de realizarem exames periódicos, evitando novas doenças e minimizando o
agravamento de patologias já adquiridas, diminuindo consequentemente a cadeia
de transmissão. A elaboração de medidas que induzam estas mulheres a realizarem
o colpocitológico anualmente a fim de que sejam
protagonistas de suas próprias mudanças em relação ao cuidado à sua saúde é de
suma importância.
Referências
- UNAIDS. Prevention gap report; 2016.
[citado 2017 Abr 12]. Disponível em:
http://www.unaids.org/sites/default/files/media_asset/2016-prevention-gap-report_en.pdf
- Brasil. Boletim
Epidemiológico - AIDS e DST. Ano II(1) até semana epidemiológica 26ª- dezembro
de 2013. [citado 2017 Abr 12]. Disponível em:
http://www.aids.gov.br/es/centrais-de-conteudos/boletins-epidemiologicos-vertical
- Bazani SC, Silva MP, Rissi MRR. A vivência da maternidade para uma mulher
soropositiva para o HIV: um estudo de caso. Saúde Transformação
Social 2011;2(1):45-5.
- UNODC. United Nations
Office on Drugs and Crime. World Drug Report.
New York: UNODC; 2016.
- Gaspar J, Quintana
SM, Reis RK, Gir E. Fatores sociodemográficos
e clínicos de mulheres com papilomavírus humano e sua
associação com o vírus da imunodeficiência humana. Rev
Latinoam Enferm 2015;23(1):74-81.
- Santos JF, Rocha FCG,
Morais TKL, Nogueira LAAS, Silva MGP, Viana LVM. Papiloma Vírus Humano (HPV)
entre mulheres com idade fértil em um centro de saúde. Revista Interdisciplinar
2015;8(2):35-42.
- Oliveira MP, Passos
DAC, Pereira CM, Virgínia Farias Alves. A associação entre o vírus HPV e o
desenvolvimento do carcinoma de colo uterino. Revista de Biotecnologia &
Ciência 2012;2(1):83-92.
- Panobianco MS, Lima ADF,
Oliveira ISB, Gozzo TO. O conhecimento sobre o HPV
entre adolescentes estudantes de graduação em Enfermagem. Texto Contexto Enferm 2013;22(1):201-7.
- Brasil. Ministério da
Saúde. Secretaria de Vigilância em Saúde. Departamento de Vigilância
Epidemiológica. Doenças infecciosas e parasitárias: guia de bolso. 8. ed. Brasília: Ministério da Saúde; 2010.
- Brasil. Ministério da
Saúde. Secretaria de Vigilância em Saúde. Departamento Nacional de DST/AIDS e
Hepatites Virais. Epidemiologia da AIDS. Boletim Epidemiológico AIDS/DST 2014.
- Ayres ARG, Azevedo
SG. Prevalência de Infecção do colo do útero pelo HPV no Brasil: Revisão
Sistemática. Rev Saúde Pública 2010;44(5):963-74.
- Nakagawa JTT, Schirmer J, Barbieri M. Vírus HPV e câncer de colo de
útero. Rev Bras Enferm 2010;63(2). http://dx.doi.org/10.1590/S0034-71672010000200021
- Brasil. Ministério da
Saúde. Secretaria de Vigilância em Saúde. Departamento de Vigilância de Doenças
Transmissíveis. Coordenação Geral do Programa Nacional de Imunizações. Guia de
Perguntas e Respostas para Profissional de Saúde. Brasil. 2014.
- Pomfret TC, Gagnon JM,
Gilchrist AT. Quadrivalent human papillomavirus (HPV)
vaccine: a review of safety, efficacy, and pharmacoeconomics.
Rev J Clin Pharm Ther
2011;36(1):1-9.
- Figueirêdo CBM, Alves LDSA,
Silva CCAR, Soares MFR, Luz CCM, Figueirêdo TG.
Abordagem terapêutica para o Papilomavírus humano
(HPV). Rev Bras Farm 2013;94(1):4-17.
- Matão MEL, Miranda
DB, Campos PHF, Machado AF, Ornellas ER. Percepção de
mulheres acerca do exame colpocitológico. Rev Enferm Cent
O Min 2011;1(1):47-58.
- Taquette SR, Rodrigues AO, Bortolotti LR. Infecção pelo HIV em adolescentes do sexo
feminino: um estudo qualitativo. Rev Panam Salud Pública 2015;37(4/5):324-9.
- Reis AAS, Paula LB,
Paula AAD, Saddi VA, Cruz AD. Aspectos
clínico-epidemiológicos associados ao câncer de pênis. Ciênc
Saúde Coletiva 2010;15(Supl. 1):1105-11.
- Besknow AH, Emgelmark MT, Magnusson JJ. Interaction of host and viral risk factors for development of cervical
carcinoma in situ. Int J Cancer 2005;117(4):690-2.
- CDC. Cancer screening-STP treatment guidelines 2006. [online] [citado 2007 Nov 10]. Disponível em:
http://www.ed.gre/STD/treatment/2006/ rr5511.pdf.v.55/n.rr-11.
- Campos RR, Melo VH, Castilho DM, Nogueira CPF. Prevalência do papilomavírus humano e seus genótipos em mulheres
portadoras e não portadoras do vírus da imunodeficiência humana. Rev Bras Ginecol
Obstet 2005;27(5):248-56.
- Jong E, Mulder J, Van
Gorp EC, Wagenaar JK, Derksen J, Westerga J et al. The prevalence of
human papillomavirus (HPV) infection in paired urine and cervical smear samples
of HIV-infected women. J
Clin Virol 2008;41(2):111-5.
- Andrade SSC, Zaccara AAL, Leite KNS, Brito KKG, Soares MJGO, Costa MML,
Pinheiro AKB, Oliveira SHS. Conhecimento, atitude e prática de mulheres de um aglomerado subnormal sobre preservativos. Rev Esc Enferm
USP 2015;49(3):364-72.
- Souza Filho EA, Beldarrain-Durandegui A. Representações e comunicações
sobre prevenção ao HIV/aids em meio popular. Rev Inter Psicol 2011;15(2):159-67.
- Anjos SJSB,
Vasconcelos CTM, Franco ES, Almeida PC, Pinheiro AKB. Fatores de risco para
câncer de colo do útero segundo resultados de IVA, citologia e cervicografia. Rev Esc Enferm USP 2010;44(4):912-20.
- Pereira LB,
Albuquerque JR, Santos JM, Lima FLA, Saldanha AAW. Fatores sociodemográficos
e clínicos associados à TARV e à contagem T-CD4. Rev Bras Ciênc Saúde 2012;16(2):149-60.
- INCA Instituto
Nacional de Câncer. Parecer sobre a vacina profilática contra o HPV.
Posicionamento do Ministério da Saúde. [citado 2014 Dez 12]. Disponível em:
http://www.ms.gov.br/ conteudo_view.asp?id=327
- Dell’Agnolo CM, Saldan G, Rocha-Brischiliani S,
Peloso SM. Avaliação dos exames citopatológicos de
Papanicolau em usuárias do Sistema Único de Saúde. Rev
Baiana Saúde Pública 2014;38(4):854-64.