ARTIGO
ORIGINAL
Altura
do fundo uterino no diagnóstico do crescimento fetal
Ivelise Fhrideraid
Alves Furtado da Costa*, Arthur Gabriel Alves Furtado de Carvalho Noya**,
Hildegard Naara Alves Furtado da Costa***, Fernanda Dayenne Alves Furtado da
Costa****
*Doutoranda
em Enfermagem pela Universidade de Pernambuco, Bolsista do Programa de
Fornecimento Acadêmico da Universidade de Pernambuco,**Discente de Medicina
pela Universidade de Pernambuco, ***Médica pela Faculdade de Ciências Médicas
de Campina Grande, Médica da Estratégia Saúde da Família do Município de Cuité,
****Mestranda em Ciências Naturais e Biotecnologia pela Universidade Federal de
Campina Grande, Técnica em Laboratório da Universidade Federal de Campina Grande
Recebido em 17 de
janeiro de 2017; aceito em 31 de maio de 2017.
Endereço
para correspondência:
Ivelise Fhrideraid Alves Furtado da Costa, Rua Sinhazinha de Oliveira, 10,
Palmeira, 58401-105 Campina Grande PB, E-mail: ivelisefurtado@gmail.com; Arthur
Gabriel Alves Furtado de Carvalho Noya: arthurnoya17@gmail.com; Hildegard Naara
Alves Furtado da Costa: hildegardfurtado@gmail.com; Fernanda Dayenne Alves
Furtado da Costa: fernanda.dayenne@gmail.com
Resumo
Objetivos: Avaliar os fatores
envolvidos na determinação da altura de fundo uterino (AFU) enquanto estimador
do crescimento fetal. Métodos: Estudo
de coorte prospectivo, com 302 mulheres, de gestação única, idade ≥ 18
anos e idade gestacional máxima de 16 semanas no início do seguimento. A
classificação do índice de massa corporal inicial seguiu os critérios de
Atalah; o ganho ponderal, as recomendações do Institute of Medicine; e o peso
fetal, curva de crescimento fetal brasileira. Resultados: A coorte apresentou intervalo interpartal, número de
gestação e índice de tabagismo superiores aos recomendados
(p < 0,01). O estado nutricional inicial foi prevalentemente adequado e o ganho de peso excessivo, no segundo e terceiro trimestres, alcançou
aproximadamente 45% (p < 0,01). Observou-se a partir da 28ª semana
associação entre a AFU com o estado nutricional inicial, o ganho ponderal
materno total, o peso fetal, o volume do líquido amniótico na 36ª semana (p
< 0,01) e a renda familiar per capita (p < 0,03). Conclusão: O estado nutricional da gestante, dentre outros fatores,
pode dificultar o rastreamento do crescimento fetal inadequado baseado nas curvas
atuais de AFU, sugerindo a necessidade de nova curva uma vez que os valores
obtidos foram superiores aos das curvas adotadas.
Palavras-chave: diagnóstico
pré-natal, desenvolvimento fetal, ganho de peso.
Abstract
Symphysis fundal height in fetal growth diagnosis
Objectives: To evaluate the factors involved in determining uterine fundus height
(UFH) as a fetal growth factor. Methods:
Prospective cohort study with 302 women of single gestation, ≥ 18 years
old and maximum gestational age of 16 weeks at the beginning of the follow-up.
The classification of the initial body mass index was according to Atalah’s criteria; the weight gain, the recommendations of
the Institute of Medicine, fetal weight, Brazilian fetal growth curve. Results: The cohort had an interpartal interval, gestation number and smoking index
higher than recommended (p < 0.01). The initial nutritional status was
adequate and the excess weight gain in the second and third quarters reached
approximately 45% (p < 0.01). It was observed up to week 28 association
between UFH and initial nutritional status, total maternal weight gain, fetal
weight, amniotic fluid volume at week 36 (p < 0.01) and per capita family
income (p < 0.03). Conclusion: The
nutritional status of pregnant women, among other factors, may make it
difficult to track inadequate fetal growth based on the current AFU curves,
suggesting the need for a new curve since the values obtained were higher than
the adopted curves.
Key-words: prenatal
diagnoses, fetal development, gain weight.
Resumen
Altura del fondo
uterino en el diagnostico del crecimiento fetal
Objetivos: Evaluar los
factores involucrados en la determinación de la altura
del fondo uterino (AFU) como estimador del crecimiento fetal. Métodos: Estudio de corte prospectivo, con
302 mujeres, de gestación única, edad igual o mayor que 18 años y edad máxima del embarazo de 16 semanas al inicio del seguimiento. La
clasificación del índice de masa corporal se realizó
según los criterios de Atalah; la ganancia ponderal, las recomendaciones del
Instituto of Medicine; y el peso fetal, la curva brasileña del crecimiento
fetal. Resultados: La cohorte
presentó intervalo interpartal, número de gestaciones e índice tabáquico
superior a los recomendados (p < 0,01). El estado nutricional inicial fue
predominantemente adecuado y el aumento de peso
excesivo en el segundo y el tercer trimestres alcanzó cerca del 45 % (p <
0.01). Fue observado desde la 28ª semana asociación
entre la AFU y el estado nutricional inicial, la ganancia ponderal materna, el
peso fetal, el volumen de líquido amniótico en la 36ª semana (p < 0,01) y la
renta familiar per cápita < 0,03). Conclusión:
El estado nutricional de la embarazada, entre otros
factores, pueden dificultar el rastreo del crecimiento fetal basado en las
curvas actuales del AFU, que sugiere necesidad de nueva curva una vez que los
valores obtenidos fueron mayores que las curvas adoptadas.
Palabras-clave: diagnóstico
prenatal, desarrollo fetal, aumento de peso.
Introdução
O desenvolvimento
humano tem seu início a partir da fertilização e é seguido pelos períodos
embrionário e fetal, quando ocorre intenso crescimento e ganho de peso do feto
[1]. Este processo é suscetível a diversos fatores, tais como: desenvolvimento
placentário, hábitos e estilo de vida, fatores demográficos e socioeconômicos,
cuidados pré-natais, fatores nutricionais, obstétricos, genéticos e
constitucionais, doenças maternas e, por fim, fatores inerentes ao feto [2]. O
crescimento fetal inadequado, seja no sentido da macrossomia ou da restrição do
crescimento intrauterino (RCIU), poderá trazer repercussões para a saúde do
indivíduo em qualquer das demais etapas do ciclo vital [3-11].
A instalação precoce
da restrição do crescimento fetal (RCF) está associada à taquipnéia transitória,
asfixia, hipoglicemia, infecção no período neonatal [3], e a alta
morbimortalidade; podendo implicar em alterações do desenvolvimento físico,
neuropsicomotor e intelectual [4]. A RCF em longo prazo aumenta o risco de
hipertensão arterial, triglicerídeos séricos elevados, alterações endócrinas,
sensibilidade ou resistência à insulina, obesidade central, acidentes cérebro
vasculares e subfertilidade [5].
Da mesma forma, a
macrossomia também pode resultar em complicações para os recém-nascidos (RNs),
dentre elas destacam-se o elevado risco para distócia de ombros, lesão de plexo braquial e esqueléticas, síndrome de aspiração do
mecônio, desproporção cefalopélvica, índice de Apgar inferior no 1º e 5º
minutos, alterações respiratórias neonatais, asfixia perinatal, hipoglicemia,
neomortalidade e, assim como no caso de RCIU, maior ocorrência de internações
em Unidades de Tratamento Intensivo Neonatal. Na vida adulta, associa-se com
maior risco para obesidade [6], diabetes mellitus tipo II [7], diabetes
gestacional [8], câncer de próstata [9] e câncer de mama [10]. As complicações
maternas associadas à macrossomia correspondem ao trabalho de parto prolongado,
parto cesáreo, hemorragia pós-parto, infecção, lacerações de partes moles de
terceiro e quarto graus, eventos tromboembólicos e acidentes anestésicos [11].
O procedimento
clínico mais utilizado para a avaliação do crescimento fetal corresponde à
mensuração da altura de fundo uterino (AFU). Apesar da existência de
procedimentos ultrassonográficos, a AFU é recomendada pelo American College of Obstetricians and Gynecologists (ACOG), pelo Royal College of Obstetricians and
Gynaecologists (RCOG). A sua utilização referenciada em uma curva de
crescimento fetal adequada proporciona a detecção do crescimento fetal e dos
seus desvios [12], além de indicar possíveis complicações durante a gravidez e
erros na estimativa da idade gestacional [13].
A mensuração da AFU
vem sendo utilizada extensivamente nos serviços brasileiros de atenção básica à
saúde [14], visando à prevenção de agravos, sendo utilizada como parâmetro a
curva de altura uterina do Centro Latino Americano de Perinatologia (CLAP). A
curva do CLAP foi estabelecida a partir de valores obtidos de uma amostra de 47
uruguaias, onde a AFU foi relacionada à idade gestacional [15]. Diante das
diferenças existentes entre as populações a serem comparadas, foram realizados
estudos de avaliação da eficácia desta curva. Verificou-se que a curva do CLAP
não foi efetiva na detecção de RCF e teve baixa especificidade na detecção de
crescimento fetal excessivo [16,17]. Portanto, embora amplamente utilizada, a
curva não se mostra a mais adequada para avaliar o padrão de crescimento
gestacional da população brasileira, sendo também limitada para a detecção de
anormalidades do crescimento fetal.
Não obstante as
divergências metodológicas e amostrais, estudos recentes têm obtido valores
significativamente superiores aos da curva do CLAP entre a 20ª e a 39ª semanas
gestacionais [16,17]. Portanto, é imprescindível a realização de um estudo com
uma amostra representativa da população brasileira, em que a avaliação da idade
gestacional seja confiável, a técnica da medida da AFU seja padronizada, e que
os fatores que possam interferir na mensuração da altura uterina sejam
investigados. Dentre estes fatores destacam-se a situação fetal, o volume de
líquido amniótico e o acúmulo de tecido celular subcutâneo materno [16]. Assim,
este estudo se propõe a avaliar fatores maternos e fetais que possam interferir
na determinação da AFU em uma população de gestantes do nordeste brasileiro.
Material
e métodos
Estudo de coorte
prospectivo com gestantes atendidas por 28 equipes da Estratégia Saúde da
Família (PSF) de unidades urbanas do município de Campina Grande-PB. A coleta
dos dados foi realizada entre março de 2005 e maio de 2007, no Instituto de
Saúde Elpídio de Almeida (ISEA), localizado no município de Campina Grande/PB.
A amostra incluiu 302
gestantes, sem restrição quanto ao estado nutricional inicial. O cálculo do
tamanho da amostra baseou-se no pressuposto de que os valores da AFU seguem uma
distribuição normal e utilizou como referência estudo realizado na Paraíba, por
Freire e colaboradores [17], que efetuou 1.206 medidas em 227 gestantes. Na
presente pesquisa foram realizadas 1.190 medidas em 238 gestantes,
correspondendo, em média a cinco medidas por gestante.
Os critérios de
inclusão foram: idade materna igual ou superior a 18 anos e idade gestacional
máxima de 16 semanas. Foram excluídas mulheres com gestação múltipla,
portadoras de doenças crônicas, como diabetes mellitus, hipertensão,
cardiopatias, e malformações fetais maiores.
Para se avaliar o
efeito dos diferentes fatores sobre as medidas da AFU foram coletadas
informações sobre as seguintes variáveis: tabagismo, estado nutricional
inicial, ganho de peso gestacional trimestral e total, peso fetal, volume do
líquido amniótico, peso ao nascer, além de dados obstétricos (número de
gestações, intervalo interpartal, mudança de companheiro, número de consultas
pré-natal), socioeconômicos e demográficos (trabalho, renda familiar per capita, idade materna,
escolaridade).
A altura das
gestantes foi aferida na primeira entrevista, com antropômetro móvel, com
acuidade de um centímetro (Seca®), sendo utilizadas técnicas padronizadas por
Jelliffe [18]. Para a tomada do peso fez-se uso de balança antropométrica
portátil digital (Tanita®), com acuidade de 100 gramas, sendo realizada uma
tomada inicial na primeira entrevista e as demais a cada quatro semanas, até a
36ª semana gestacional. A padronização e o controle de qualidade das medidas
antropométricas foram executados mediante técnica de Habitch [19].
A partir do peso e
altura calculou-se o Índice de Massa Corporal (IMC), que foi utilizado para a
classificação do estado nutricional inicial, de acordo com a idade gestacional
[20], sendo as gestantes classificadas como eutróficas, desnutridas, com
sobrepeso ou obesidade. Computou-se o ganho ponderal no segundo e terceiro
trimestres, sendo o primeiro determinado através da diferença entre os pesos da
28ª e 16ª semana, e o segundo, entre a 36ª e 28ª semana. Foi considerado ganho
ponderal total a soma do ganho de peso no segundo e terceiro trimestres. O
ganho ponderal foi classificado em insuficiente, adequado e excessivo de acordo
com os critérios do Institute of Medicine
[21].
O peso fetal foi
determinado através de ultrassonografia, a cada quatro semanas, a partir da
16ª, sendo utilizada como referência a equação de Hadlock [22]. Utilizou-se
aparelho Schimadzu (SSD-2200), com sonda convexa de 3,75 mHz.
Os fetos foram então classificados em pequeno (percentil < 10), adequado
(percentil ≥ 10 e ≤ 90) e grande para a idade
gestacional (percentil > 90) de acordo com curva de crescimento fetal
brasileira [23].
Tanto a avaliação do
peso fetal como a medida da AFU foram realizadas, em
todas as gestantes do estudo, a partir da 16ª e 20ª semana de gestação,
respectivamente, e repetidas a cada quatro semanas até a 36ª semana de
gestação. Ambos os procedimentos foram realizados por um único pesquisador,
especialista em medicina fetal.
Para a medida da AFU,
utilizou-se fita métrica inelástica, graduada em centímetros. As gestantes
foram orientadas para o esvaziamento vesical completo, a menos de trinta
minutos antes do exame, confirmada a ausência de resíduo através de
ultrassonografia [24]. As medidas foram aferidas segundo a técnica descrita por
Belizán [24].
Foi realizado um
pré-teste dos instrumentos de coleta de dados e treinamento da equipe de
antropometria no Laboratório de Avaliação Nutricional em Populações (LANPOP),
do Departamento de Nutrição da Faculdade de Saúde Pública da Universidade de
São Paulo.
Durante a coleta de
dados, aplicou-se um questionário para a obtenção das informações relativas às
condições socioeconômicas, história gestacional e demais
variáveis de interesse supracitadas. Ao final da gestação, as
parturientes foram visitadas na maternidade para a coleta de dados
complementares referentes às mesmas e aos recém-nascidos.
Os dados foram
duplamente digitados no Epi Info 6,02 [25] e a análise estatística foi
realizada através da análise de variância para verificar a associação da altura
de fundo uterino com as demais variáveis do estudo. Foram construídos modelos
de regressão linear múltipla, considerando-se o nível de significância de 5%.
O estudo obedeceu a resolução 196/96 do Conselho Nacional de Saúde [26], bem
como a Resolução complementar nº 303, que dispõe sobre procriação humana [27],
tendo sido aprovado pelo Comitê de Ética da Universidade Estadual da Paraíba
sob o protocolo nº 1129.0.133.000-05 e as gestantes só participaram do estudo
após assinar o termo de consentimento livre e esclarecido.
Resultados
Dentre as gestantes
assistidas, 60% possuíam baixa escolaridade (< 8 anos) 70,2% estavam
desempregadas e 89,7% tinham baixo poder aquisitivo (renda per capita de R$ 75,00
a R$ 300,00).
A idade de 74,5% das
gestantes foi superior a 20 anos (205), condizendo o que caracteriza uma
população de baixo risco perinatal, e 87,2% gestantes submeteram-se a mais de
seis consultas pré-natais (87,2%). Por outro lado, 86,7% gestantes apresentaram
intervalo interpartal de dois ou mais de cinco anos (65,7% eram multigestas e
9,4% tabagistas).
A população do estudo
apresentou estado nutricional inicial em sua maioria adequado (48,9%),
entretanto o percentual de gestantes com ganho de peso excessivo no segundo e
no terceiro trimestres alcançou cerca de 45% nos dois
trimestres.
Neste estudo
observou-se que a média da AFU se mostrou estatisticamente significativa (p
< 0,05) na detecção da alteração do peso fetal somente a partir da 28ª
semana de gestação (p < 0,01).
Esta pesquisa indicou
que o estado nutricional avaliado no início da gestação influenciou os valores
da altura de fundo uterino ao longo da gestação (Tabela I).
Tabela
I - Categorias de estado nutricional, média e
desvio padrão da AFU a cada quatro semanas gestacionais.
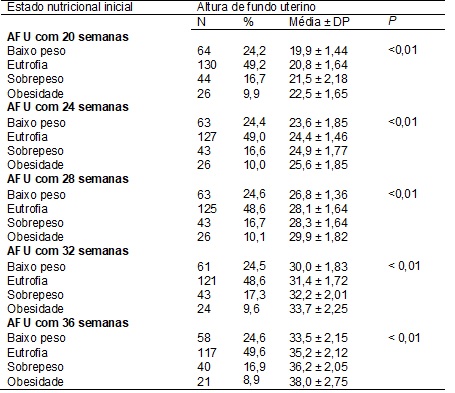
Em relação ao ganho
ponderal no segundo e no terceiro trimestres, observou-se associação
estatisticamente significante entre as categorias de ganho ponderal e a AFU (p
< 0, 01). O mesmo raciocínio em relação ao estado nutricional inicial pode
ser utilizado quando se fala em ganho ponderal materno.
O índice de líquido
amniótico na 36ª semana teve uma relação direta com a altura de fundo uterino
(p < 0,01).
Os valores
correspondentes à altura de fundo uterino na 36ª semana e as categorias de peso
ao nascer: baixo peso, peso insuficiente, peso normal e macrossomia
apresentaram associação estatisticamente significativa (p < 0,0000). A AFU
média variou entre 31 cm nos RNs com baixo peso e 37 cm nos macrossômicos.
No que se refere ao
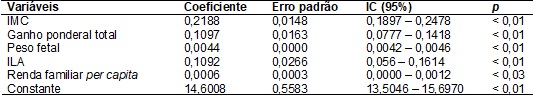
ajustamento das variáveis estudadas através de análise de regressão, o modelo
apresentado na Tabela II inclui apenas as variáveis que permaneceram
estatisticamente associadas à altura de fundo uterina: o estado inicial no
início da gestação, o ganho ponderal materno total, o peso fetal, o volume do
líquido amniótico na 36ª semana e a renda familiar per capita.
Tabela
II –
Resultado do modelo de regressão linear
para fatores que influenciam na AFU. Campina Grande/PB, 2006 e 2007.
Uma análise
comparativa entre nossos resultados e os dos estudos do CLAP [16] e de Freire
[17] indicou que os valores da média da AFU obtidos no primeiro apresentavam-se
significativamente superiores (p < 0, 001) (Tabela III e Figura 1).
Tabela
III – Análise comparativa da média da altura de
fundo uterino a cada quatro semanas entre o presente estudo, a curva de Freire et al. e a curva de Fescina et al.
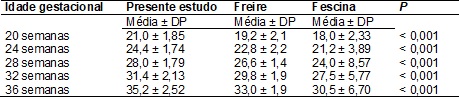

Figura
1 - Comparação da média da AFU a cada quatro
semanas entre o presente estudo, a curva de Freire et
al. e a curva de Fescina et al.
Discussão
A amostra
caracterizou-se socioeconomicamente típica de uma população atendida pelo
serviço público de saúde, ou seja, uma população de baixa renda. Embora o
estudo tenha excluído gestações de alto risco, o número de multigestas, o
intervalo interpartal e o tabagismo prevalente indicaram risco para
complicações gestacionais e fetais [28]. Entretanto, a faixa etária e o número
de consultas pré-natais sugerem baixo risco perinatal.
Em estudo de revisão
bibliográfica [29] foi observado que a idade materna superior a 30 anos e o
tabagismo são fatores de risco arrolados na
recorrência de baixo peso ao nascer. Já a idade materna, variando nos extremos
de menos 20 ou mais de 35 anos, a baixa escolaridade e o menor nível socioeconômico
são fatores de risco para a recorrência de restrição de crescimento
intrauterino.
Outro estudo, que
investigou os fatores associados à macrossomia [11], afirma que as gestantes
multíparas, com índice de massa corporal elevada e ganho ponderal excessivo,
durante a gestação, apresentam maior risco para a formação de fetos
macrossômicos.
Nesta pesquisa,
indicou-se que o estado nutricional avaliado no início da gestação influenciava
os valores da altura de fundo uterino ao longo da gestação. Este fato pode ser
justificado pela associação entre o estado nutricional inicial e o crescimento
fetal, além de uma influência no aumento ou redução da AFU devido a um excesso
ou escassez de tecido adiposo. Em estudo de revisão, que avaliou o ambiente intrauterino
como fator de risco para a síndrome metabólica [14], concluiu-se que o estado
nutricional materno atuava de forma direta sobre o crescimento fetal,
principalmente no último semestre.
Observou-se que a
medida da AFU se torna relevante a partir do momento em que o ganho de peso
fetal é substancial, pois na fase inicial da gestação a sensibilidade deste
método não é boa, devido ao pequeno peso fetal neste período, no qual os
desvios de crescimento provocariam pouca interferência na altura uterina. A
associação do método clínico com o padrão de crescimento fetal a partir da 28ª
semana corrobora o fato de que o crescimento fetal e o ganho de peso são mais
acentuados nas últimas semanas de gestação, período em que o método se mostrou
mais sensível.
Gestantes componentes
do “Estudo Brasileiro de Diabetes Gestacional” [15] tiveram como média de IMC
pré-gestacional 23,7 kg/m2, o que indica pré-obesidade das gestantes
selecionadas, este fato coloca sob suspeita de
crescimento fetal excessivo 42 a 57% da população. Tal fato também se
evidenciou nesta pesquisa, repercutindo inclusive no peso ao nascer com um
percentual de macrossomia de 9%, bem acima da média nacional que gira em torno
de 5%.
Com a retenção de
peso, as gestantes podem comprometer sua saúde, uma vez que o peso excessivo
está associado a várias doenças crônicas.
O índice de líquido
amniótico na 36ª semana apresentou relação direta com a altura de fundo
uterino, corroborando os estudos que defendem sua consideração na avaliação do
crescimento fetal através da AFU [16,17].
Os resultados aqui
encontrados, superiores aos valores que compõe a curva adotada pelo Ministério
da Saúde [16] e a curva de Freire [17], sugerem que há uma repercussão do
estado nutricional inicial e do ganho ponderal materno sobre a AFU, este achado
vai ao encontro do obtido em estudo de validação da curva de Freire [30].
Conclusão
Os resultados deste
estudo indicam que a altura de fundo uterino se associa ao estado nutricional materno no início da gestação, ao ganho ponderal materno
total, ao volume do líquido amniótico na 36ª semana e a renda familiar per
capita e, ainda, que há interferência destes fatores na altura uterina,
reduzindo a sensibilidade deste método na monitorização do crescimento fetal.
Por se tratar de
método de fácil realização, acessível e barato para monitoramento do
crescimento fetal, faz-se necessário a continuidade de pesquisas, de
preferência multicêntricas, com a finalidade de se construir uma curva que
reproduza as características das gestantes brasileiras. Ressalta-se ainda a
necessidade de considerar o estado nutricional inicial e o ganho ponderal
durante a gestação como fatores que podem influenciar na sensibilidade deste
método.
Agradecimentos
Ao Conselho Nacional de Desenvolvimento
Científico e Tecnológico (CNPq), pelo auxílio financeiro; ao Núcleo de Estudos
e Pesquisas Epidemiológicas da Universidade Estadual da Paraíba pela
contribuição na coleta de dados.
Referências
- Moore K L, Persaud T.
Embriologia Básica. São Paulo: Elsevier; 2008.
- Rezende J, Montenegro
C A B. Obstetrícia Fundamental. Rio de Janeiro: Guanabara Koogan; 2011.
- Santos AMM, Thomaz
ACP, Rocha JES. Crescimento intra-uterino restrito
diagnosticado pelo índice ponderal de Rohrer e sua associação com morbidade e
mortalidade neonatal precoce. Rev Bras Ginecol Obstet 2005;27(6):303-9.
- Pasqualini T,
Gryngarten M, Pipman V, Escobar ME, Boulgourdjian E, Blanco M et al. Restricción del crecimiento intrauterino: perspectiva
endocrinológica. Arch Argent Pediatr 2007;105(1):71-3.
- Martins MM, Tedesco
JJA. Diagnóstico precoce da restrição do crescimento fetal pela estimativa
ultra-sonográfica do peso fetal. Rev Assoc Med Bras 2005;51(1):41-5.
- Breier BH, Vickers MH, Ikenasio BA, Chan KY, Wong WP. Fetal
programming of appetite and obesity. Mol Cell Endocrinol 2001;185(1-2):73-9.
- Levitt NS, Lambert EV, Woods D, Hales CN, Andrew R, Seckl,
JR. Impaired glucose tolerance and elevated blood pressure in low birth weight,
nonobese, young south african
adults: early programming of cortisol axis. J Clin Endocrinol Metab 2000;85(12):4611-8.
- Gillman MW. Epidemiological challenges in studying the fetal origins of
adult disease. Int J Epidemiol
2002;31(2):294-9.
- Ekbom A, Hsieh C, Lipworth L, Wolk A, Ponten J, Adami H et al. Perinatal characteristics in relation to
incidence of and mortality from prostate cancers. BMJ 1996;313:337-41.
- Vatten LJ, Nilsen TI, Tretli S, Trichopoulos D, Romundstad PR. Size at birth and risk of breast cancer:
prospective population-based study. Int J Cancer 2005;114(3):461-4.
- Madi JM, Rombaldi RL,
Oliveira FPF, Araújo BF, Zatti H, Madi SRC. Fatores maternos e perinatais
relacionados à macrossomia fetal. Rev Bras Ginecol Obstet 2006;28(4):232-7.
- Bittar RE.
Distribuição da altura uterina ao longo da gestação em uma coorte brasileira:
comparação com a curva de referência do Centro Latino-Americano de Perinatologia.
Rev Bras Ginecol Obstet 2006;28(9):509-10.
- Costa SMR, Silva GAP. The maternal
intrauterine environment as a generator of children at risk of metabolic
syndrome: a review. Rev
Bras Saúde Mater Infant 2010;10(3):293-301.
- Brasil.
Ministério da
Saúde. Secretaria de Atenção à
Saúde. Pré-natal e puerpério:
atenção
qualificada e humanizada - manual técnico. 3ª ed.
Brasília: Secretaria de
Atenção à Saúde; 2006. p. 53-8.
- Fescina RH, Quevedo
C, Martell M, Nieto F, Schwarcz R. La medida de la
altura uterina como método sencillo para predecir el crecimiento fetal. Bol
Oficina Sanit Panam 1984;96(5):377-86.
- Oppermann MLR, Duncan
BB, Mengue SS, Ramos JGL, Serruya SJ, Schmidt MI. Distribuição da altura
uterina ao longo da gestação em uma coorte brasileira: comparação com a curva
de referência do Centro Latino-Americano de Perinatologia. Rev Bras Ginecol
Obstet 2006;28(9):513-22.
- Freire DMC, Paiva
CSM, Coelho EAC, Cecatti JG. Curva da altura uterina por idade gestacional em
gestantes de baixo risco. Rev Bras Ginecol Obstet 2006;28(1):3-9.
- Jelliffe DB, Jelliffe EFP. Community nutritional
assessment. New York: Oxford University Press; 1989.
- Habitch JP, Da vanzo
J, Butz WP. Does breastfeeding really save lives, or are apparent
due to biases? Am J Epidemiol 1986;123:279-90.
- Atalah E, Castillo
CL, Castro RS, Amparo Aldea P. Propuesta de un nuevo estándar de evaluación
nutricional de embarazadas. Rev Med Chile 1997;125:1429-36.
- Institute of Medicine, Subcommittee on Nutritional Status and weight
gain during pregnancy. Nutrition
during pregnancy. Washington: National Academy Press;1990.
- Hadlock FP, Harrist RB, Sharman RS, Deter RL, Park SK.
Estimation of fetal weight with the use of head, body, and femur measurements -
A prospective study. Am J Obstet Gynecol
1985;151(3):333-7.
- Cecatti JG, Machado
MRM, Santos FFA, Marussi EF. Curva dos valores normais de peso fetal estimado
por ultra-sonografia segundo a idade gestacional. Cad
Saúde Pública 2000;16(4):1083-90.
- Belizán JM, Villar J,
Nardin JC, Malamud J, De vicuña LS. Diagnosis of
intrauterine growth retardation by a simple clinical method: measurement of
uterine height. Am J Obstet Gynecol
1978;131(6):643-6.
- Dean AG, Dean JA, Burton AH, Dicker RC. EpiInfo,
version 6.02: a word processing, database, and statistics program for
epidemiology on microcomputers. Atlanta (Georgia): Center for Disease
Control; 1994.
- Brasil. Ministério da
Saúde. Conselho Nacional de Saúde. Comissão Nacional de ética em Pesquisa -
CONEP. Resolução n° 196/96 sobre pesquisa envolvendo seres humanos. Brasília,
1996.
- Brasil. Ministério da
Saúde. Conselho Nacional de Saúde. Resolução Nº 303, sobre a necessidade de
regulamentação complementar da Resolução CNS nº 196/96. Brasília: Ministério da
Saúde; 2000.
- Barros FC, Victora
CG, Matijasesevich A, Santos IS, Horta BL, Silveira MF. Preterm births, low birth weight, and intrauterine growth restriction in
three birth cohorts in Southern Brazil: 1982, 1993 and 2004. Cad Saúde Pública
2008;24(3):390-8.
- Sclowitz IKT, Santos
IS. Fatores de risco na recorrência do baixo peso ao nascer, restrição de
crescimento intra-uterino e nascimento pré-termo em
sucessivas gestações: um estudo de revisão. Cad Saúde
Pública 2006;22(6):1129-36.
- Freire DMC, Cecatti
JG, Paiva CSM. Symphysis-fundal
height curve in the diagnosis of fetal growth deviations. Rev
Saúde Pública 2010;44(6):1031-8.