ARTIGO
ORIGINAL
Análise
videofluoroscópica da deglutição de indivíduos com a doença de Parkinson
Thaís de Souza
Zimmermann*, Glaucia Santana Trindade**, Magali Aparecida Orate Menezes da
Silva, D.Sc.***, Bárbara Carolina Brandão****, Luciano
Garcia Lourenção, D.Sc.*****
*Fonoaudióloga,
Aprimoranda em Fonoaudiologia Hospitalar da Faculdade de Medicina de São José
do Rio Preto (FAMERP),**Fonoaudióloga, Especialista em Voz, Preceptora do
Programa de Aprimoramento e Aperfeiçoamento em Fonoaudiologia Hospitalar da
FAMERP/FUNFARME, ***Fonoaudióloga, Professora Adjunta da Faculdade de Medicina
de São José do Rio Preto (FAMERP), Coordenadora da Comissão de Aprimoramento e
Aperfeiçoamento da FAMERP/FUNFARME, ****Fonoaudióloga, Mestranda em
Fonoaudiologia, Preceptora da Residência Multiprofissional em Reabilitação
Física da FAMERP e do Aprimoramento em Fonoaudiologia Hospitalar e
Aperfeiçoamento em Disfagias Orofaríngeas da FAMERP/FUNFARME, *****Enfermeiro,
Professor Titular-Livre na Escola de Enfermagem da Universidade Federal do Rio
Grande (EEnf/FURG)
Recebido em 23 de
fevereiro de 2017; aceito em 28 de junho de 2017.
Endereço
para correspondência:
Thaís de Souza Zimmermann, Rua General Glicério, 5404/12 Vila São Pedro
15091-000 São José do Rio Preto SP, E-mail: tszimmermann1@gmail.com
Resumo
Introdução: A disfagia é
definida como alguma dificuldade no ato de deglutir e este sintoma é
frequentemente encontrado em indivíduos portadores da
doença de Parkinson. Objetivo: Correlacionar a queixa do indivíduo portador da
doença de Parkinson com o exame objetivo da deglutição. Material e métodos: Trata-se de um estudo clínico-qualitativo,
transversal e descritivo, envolvendo 10 pacientes do gênero masculino, com
idade média de 69 anos (61-79 anos), com diagnóstico clínico da Doença de
Parkinson e tempo de doença com média de 9 anos (1-32
anos). Foi realizada uma entrevista clínica e posteriormente o exame de
Videofluoroscopia. Para avaliação do exame foi utilizada a escala Bolus Residue Scale (BRS). Resultados: Com relação à queixa
relatada pelos pacientes, 30% relataram dificuldades para deglutir e 70%
negaram queixas para deglutição. No que diz respeito ao resíduo por
consistência alimentar ofertada, 90% dos indivíduos apresentaram resíduo após a
deglutição da consistência líquida, 80% para a pastosa e 60% para a sólida.
Observou-se disfagia orofaríngea em todos os indivíduos analisados, inclusive
nos que não relataram dificuldades para deglutir. Além disso, dois deles
apresentaram episódio de microaspiração laringotraqueal durante o exame. Conclusão: A disfagia orofaríngea pode
estar presente em indivíduos portadores da Doença de Parkinson mesmo não
apresentando sinais clínicos. O estudo mostrou que a avaliação fonoaudiológica,
nesta população, se faz necessária com o intuito diminuir agravos na mecânica
da deglutição e, consequentemente, o risco de pneumonias aspirativas.
Palavras-chave: doença de
Parkinson, deglutição, disfagia.
Abstract
Videofluoroscopic analysis of
swallowing of individuals with Parkinson's disease
Introduction: The dysphagia is defined as some difficulty in the act of swallowing
and this symptom is frequently found in individuals with Parkinson's disease.
Objective: To correlate the complaint of the individual with Parkinson's
disease with the objective examination of swallowing. Methods: This clinical/qualitative study, cross-sectional and descriptive,
involved 10 male patients with a mean age of 69 years old (61-79 years),
clinically diagnosed with Parkinson's disease and a mean age of disease onset
equal to 9 years (1-32 years). It was carried out a clinical interview and a videofluoroscopic exam. For the exam evaluation was used
the Bolus Residue Scale (BRS). Results:
In relation to the complaint reported by the patients, 30% reported
difficulties in swallowing and 70% denied swallowing disorders. Regarding
residual food consistency, 90% of the individuals have residual after
swallowing liquid consistency, 80% after pasty and 60% after solid. It was
observed oropharyngeal dysphagia in all analyzed patients, including those who
related no difficulties in swallowing. Moreover, two of them have incident of microaspiration during the examination. Conclusion: The oropharyngeal dysphagia
can occur in individuals with Parkinson's disease, even in those without
clinical signs. The study reveals that the phonoaudiological
evaluation, in that population, is important for reducing disorders in the
mechanics of swallowing and, consequently, the risk of aspiration pneumonia.
Key-words: Parkinson's
disease, deglutition, deglutition disorders.
Resumen
Análisis
videofluoroscópico de la deglución de individuos con
enfermedad de Parkinson
Introducción: La disfagia se
define como cualquier dificultad en el acto de la
deglución y este síntoma se encuentra a menudo en individuos con la enfermedad
de Parkinson. Objetivo: Correlacionar la queja de
individuos con enfermedad de Parkinson con el examen objetivo de la deglución. Material y métodos: Se trata de un
estudio clínico-cualitativo, transversal y descriptivo que incluyó 10 pacientes
del sexo masculino, edad media de 69 años (61-79 años)
con diagnóstico clínico de la enfermedad de Parkinson y el tiempo de enfermedad
promedio fue de 9 años (1-32 años). Se realizó una entrevista clínica y más
tarde el examen videofluoroscópico. Para evaluación del examen se utilizó la Bolus
Residue Scale (BRS). Resultados:
En cuanto a la queja reportada por los pacientes, el
30% reportó dificultad para deglutir y el 70% negó quejas para deglutir. En
relación al residuo por consistencia de los alimentos
ofertados, el 90% de los individuos presentaron residuo después de la deglución
de consistencia líquida, el 80% para la pastosa y 60% para la sólida. Se
observó disfagia orofaríngea en todos los individuos examinados, incluidos los
que no reportaron dificultad para tragar. Por otra parte, dos de ellos
mostraron episodio de microaspiración laringotraqueal durante el examen. Conclusión:
La disfagia orofaríngea puede estar presente en individuos con la enfermedad de Parkinson, incluso sin signos clínicos. El
estudio mostró que es necesaria la evaluación
fonoaudióloga en esta población con el fin de disminuir los problemas de salud
en la mecánica de la deglución y, en consecuencia, el riesgo de neumonía por
aspiración.
Palabras-clave: enfermedad de
Parkinson, deglución, trastornos de deglución.
Introdução
A deglutição é uma
função fisiológica complexa controlada e regulada por todos os níveis do
sistema nervoso (córtex cerebral, tronco encefálico e níveis periféricos) [1].
O processo é iniciado a partir do momento que o alimento é colocado na boca.
Toda a musculatura envolvida trabalha na contenção e no movimento do alimento
dentro da boca para que o mesmo seja triturado pelos dentes, alterando a
consistência do bolo alimentar, onde é umedecido com ajuda da saliva, e enviado
para o estômago encerrando o processo [2].
O comportamento anormal
no processo de deglutição é chamado de disfagia, seja ele de origem congênita
ou adquirida. Este sintoma pode ocorrer em todas as faixas etárias e pode levar
a afecções graves, pois está diretamente ligada ao processo respiratório,
podendo gerar pneumonias de repetições e até levar o indivíduo a óbito [3].
O processo de
envelhecimento é um fenômeno biológico natural da vida de todos os seres
humanos e não deve ser considerado doença, apesar de
nesta fase o acometimento de doenças crônico-degenerativas seja mais frequente,
inclusive, a doença de Parkinson [4].
A Doença de Parkinson
(DP) está associada, inicialmente, a uma depleção da dopamina na via
nigroestrial, decorrente da morte de neurônios dopaminérgicos que compõem a
substância negra encontrada no mesencéfalo, porém os sintomas só são visíveis
com a perda de aproximadamente 60-70% destes neurônios específicos da parte
compacta do loccushiger [5].
Atualmente,
não há
estudos que levem a disfagia em consideração quando se
fala em sinais e
sintomas clássicos da DP [6]. Muito embora, no que diz respeito
aos déficits na
comunicação oral e alimentação, há
autores que referem que em estágios inicial
e intermediário são mais evidentes as
alterações na fonação e na
articulação da
fala e em estágios mais avançados estes sujeitos referem
queixas na deglutição
[7]. Outros afirmam que os transtornos da deglutição
podem ocorrer tanto nas
fases iniciais como nas fases avançadas e que o fator
predominante refere-se ao
conjunto sintomatológico apresentado [8-9].
A disfagia, na DP,
ocorre devido a dificuldades em coordenar os movimentos que são necessários
para que ocorra uma deglutição eficiente, em decorrência da rigidez muscular e
da bradicinesia, acarretando assim a perda prematura do alimento e seu acúmulo
em estruturas orofaríngeas, como: parte oral da farínge, valéculas epiglóticas
e recessos piriformes; o que pode favorecer a aspiração laringotraqueal [10].
Portanto, o presente
estudo objetivou comparar a queixa de disfagia do paciente com os achados
videoflouroscópicos da deglutição, através da aplicação de uma escala de
resíduo, em indivíduos com a DP.
Material
e métodos
Estudo transversal
sobre queixa de disfagia do paciente com os achados videofluoroscópicos da
deglutição, realizado em um hospital de ensino do interior paulista.
Participaram do
estudo 15 indivíduos idosos diagnosticados com DP, em diferentes estágios da
doença, no período de outubro a dezembro de 2016. No entanto, dos 15 pacientes
entrevistados 5 não realizaram o exame de
videofluoroscopia, mesmo com solicitação médica. Portanto foram avaliados os
dados de 10 indivíduos da amostra.
Foram excluídos os
indivíduos que apresentavam anormalidades craniofaciais ou lesões em órgãos
fonoarticulatórios; distúrbios neurológicos associados confirmados por exames
de imagens; doenças sistêmicas descompensadas; apresentando rebaixamento do
nível cognitivo; comprometimento respiratório ou hospitalizados. Destes, todos
eram do gênero masculino, com faixa etária acima de 60 anos de idade.
Para a coleta dos
dados, foi realizada uma entrevista clínica informal, na qual foram colhidas
informações referentes aos dados pessoais do paciente além da queixa para
deglutição, no ambulatório de especialidades do Hospital de Base de São José do
Rio Preto e, assim, foram selecionados para a realização do exame objetivo da
deglutição (videofluoroscopia).
Avaliação
videofluoroscópica da deglutição
Esta etapa da
pesquisa, a avaliação videofluoroscópica da deglutição (VFD), foi realizada no
Hospital de Base de São José do Rio Preto, no setor de Radiologia, onde os
indivíduos foram encaminhados para realização do exame sob
encaminhamento do (a) médico (a) ou do fonoaudiólogo (a) que o
acompanha. O exame foi realizado seguindo agenda de marcação do serviço
vinculado ao ambulatório de especialidades do Hospital supracitado.
Participaram da realização do exame um fonoaudiólogo, um técnico em radiologia
e um médico residente em Radiologia. A avaliação da deglutição envolveu adição
de contraste radiológico de sulfato de bário (Bariogel®) nas consistências
alimentares pastosa, líquida e sólida, com adição de espessante para líquidos.
Cada indivíduo foi
avaliado durante a deglutição das consistências líquida, pastosa e sólida,
nesta sequência, onde a consistência sólida só foi oferecida se estava inserido
na dieta do indivíduo.
O equipamento
utilizado foi o aparelho de raio X telecomandado
Flexavision, modelo HB da Shimadzu. As imagens foram transmitidas por um
monitor acoplado ao equipamento e arquivadas pelo sistema Afga HealthCare® do próprio serviço. Antes
da realização do exame, o paciente foi posicionado num ângulo de 90º. A escopia
abrangeu desde a cavidade oral (a partir dos lábios e dentes) até o esôfago.
Para a preparação das
mesmas, foram utilizados: copo e colher descartáveis, seringa de 20 ml (para
medição), sulfato de bário, espessante de líquidos (5 g, o equivalente a 1 colher de sopa por oferta), e essência de groselha (1 ml
por consistência ofertada). A consistência líquida foi oferecida inicialmente
em colher (5 ml), e posteriormente em deglutição de
volume livre. A consistência pastosa foi oferecida somente na colher (água +
sulfato de bário + espessante alimentar + groselha) e a consistência sólida com
½ de bolacha com bário (sulfato de bário+ espessante + groselha + bolacha).
Logo após a
realização do exame, o paciente foi orientado pelo fonoaudiólogo sobre os
achados encontrados durante o exame.
Aplicação
da Bolus Residue Scale
Para classificar a
presença e a localização de resíduo alimentar foi aplicada a Bolus Residue Scale (BRS), validada por
Rommel et al. [11], não traduzida para o
português. Esta é uma escala qualitativa, de fácil aplicação e análise, podendo
ser utilizada por não fonoaudiólogos.
Os achados
videofluoroscópicos da deglutição foram analisados por um fonoaudiólogo com
experiência na área, segundo a presença e ausência de resíduo alimentar após a
primeira deglutição das consistências líquida, pastosa e sólida, além da
localização do resíduo, conforme descrito na Tabela I.
Tabela
I - Descrição dos escores do BRS – Bolus Residue
Scale traduzida.

Após a coleta, os
dados foram digitados em uma planilha do Microsoft
Excel®. Realizaram-se análises descritivas de frequência simples para
variáveis nominais ou categóricas, e análise de tendência central (média) para
variáveis contínuas.
O estudo foi aprovado
pelo Comitê de Ética em Pesquisa da Faculdade de Medicina de São José do Rio
Preto, sob Parecer n. 072804/2016 de 27 de Julho de 2017. Antecedendo a coleta
dos dados, em atendimento aos requisitos legais estabelecidos pela Resolução do
CNS 466/2012, após esclarecimentos sobre os objetivos e propósitos do estudo,
foi solicitado aos participantes a assinatura do Termo
de Consentimento Livre e Esclarecido (TCLE), concordando em participar dos
procedimentos inerentes ao estudo.
Resultados
A análise dos dados
mostrou que, dos 10 pacientes avaliados, 7 não
relataram queixa de deglutição (média de idade 69,1 anos) e 3 referiram alguma
dificuldade para deglutir (média de idade de 69,3 anos), como: sensação de
alimento parado na garganta e engasgos frequentes.
Em relação à presença
de resíduo alimentar, por meio da aplicação da escala BRS, foi verificado que
90% dos pacientes apresentaram algum resíduo após a primeira deglutição da
consistência líquida; 80% para a consistência pastosa; e 30% para a
consistência sólida, conforme mostra a Tabela II.
Tabela
II -
Distribuição dos pacientes avaliados,
segundo a localização do resíduo e a consistência alimentar.
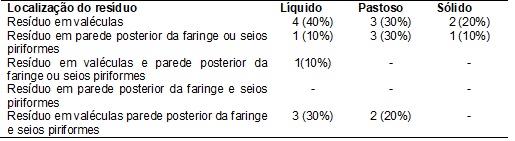
Entre os dez
pacientes avaliados, quatro apresentaram episódio de aspiração laringotraqueal
após a deglutição da consistência líquida e dois, após deglutição das
consistências líquida e pastosa. Três destes pacientes descritos não foram
avaliados com a consistência sólida, pois tinham restrição alimentar (Tabela
III).
Tabela
III
- Distribuição das queixas, níveis da
escala de resíduo (BRS) e aspiração laringotraqueal, segundo indivíduos e
consistência alimentar avaliados.
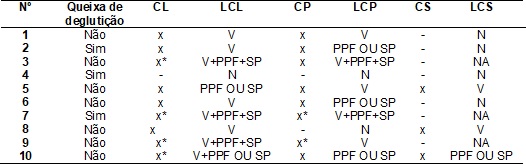
CL (consistência
líquida); CP (consistência pastosa); CS (consistência sólida); LCL (localização
do resíduo na consistência líquida); LCP (localização do resíduo na
consistência pastosa); LCS (localização do resíduo na consistência sólida); V
(valéculas); SP (seios piriformes); PPF (parede posterior da faringe); NA (não
avaliado); N (nenhum resíduo); x (presença de resíduo) e x*(presença
de aspiração laringotraqueal).
Discussão
As razões pelas quais
os pacientes com DP apresentam resíduo alimentar após a deglutição podem ser
esclarecidas pelas características básicas da doença: tremor, bradicinesia e
rigidez muscular; o que dificulta o mecanismo da deglutição, que pode estar
presente em mais de 80% dos indivíduos com DP [12]. No presente estudo, 90% dos
indivíduos apresentaram alguma alteração na dinâmica da deglutição.
Um estudo comparou a
disfagia subjetiva (as dificuldades que o paciente relata em relação à
deglutição) com a disfagia objetiva (o que é visualizado no exame de
videofluoroscopia) e mostrou que 31,57% dos indivíduos apresentaram disfagia
subjetiva e que 63,2% foram diagnosticados com disfagia pelo exame de
videofluoroscopia [13]. Miller et al. [14]
relatam, em seu estudo, que as avaliações objetivas demonstram que 50% dos
indivíduos apresentam a deglutição prejudicada mesmo relatando deglutição
normal. No estudo atual, 30% dos indivíduos alegaram ter dificuldades para
deglutir, mas após o exame objetivo 90% apresentaram disfagia, o que permite
observar que, apesar dos indivíduos com a DP não perceberem sinais clínicos
relacionados às dificuldades na deglutição, podem, mesmo em estágios iniciais
da doença, apresentarem disfagia.
Outro estudo destaca
que em todos os estágios da DP ocorreram episódios de penetração laríngea, em
todas as consistências alimentares e que a aspiração traqueal ocorreu
principalmente na consistência líquida [10]. O que corrobora o presente estudo,
pois nesta amostra 90% dos indivíduos apresentaram estase residual em região
laríngea para a consistência líquida, 80% para a consistência pastosa e 60%
para a consistência sólida. Além disso, dois indivíduos apresentaram aspiração
laringotraqueal na consistência líquida. Assim, é possível observar
concordância, visto que a consistência líquida tem apresentado maior risco para
disfagia e, consequentemente, para os riscos de pneumonias aspirativas. Neste mesmo
contexto, Gasparim et al. [10] apontam, em seu estudo, que
paciente nos estágios 2 e 2,5 da Escala de Estadiamento de Hoehn & Yahr
(1976), para a DP, apresentaram menor desempenho no que diz respeito ao reflexo
de tosse, o que pode estar relacionado a diminuição da sensibilidade das
mucosas da hipofaringe e laringe, podendo assim aumentar os episódios de
aspiração laríngea.
Conclusão
Portanto, foi
possível observar que o paciente com DP pode apresentar disfagia, mesmo não
relatando sinais e sintomas importantes. Conclui-se assim a necessidade da
atuação da equipe multidisciplinar junto à equipe médica, com o intuito de
identificar afecções e prevenir agravos à saúde do paciente, melhorando a
qualidade de vida do paciente e retardando a evolução da doença.
Referências
- Padovani AR, Moraes
DP, Sassi FC, Andrade CRF. Avaliação clínica da deglutição em unidade de
terapia intensiva. CoDAS 2013;25(1):1-7.
- Andrade CRF.
Processamento motor - padrão de organização da mastigação e deglutição. In:
Limongi SCO, Andrade CRF, eds. Disfagia: prática
baseada em evidências. São Paulo: Sarvier; 2012. p.
25-26.
- Canongia MB, Alves
CMM. Disfagia: estudo e reabilitação. Rio de Janeiro: Revinter; 2010. 376 p.
- Souza CFM, Almeida
HCP, Sousa JB, Costa PH, Silveira YSS, Bezerra JCL. A doença de Parkinson e o
processo de envelhecimento motor: uma revisão de literatura. Rev Neurocienc 2011;19(4):718-23.
- Paixão AO, Jesus AVF,
Silva FS, Messias GMS, Nunes TLGM et al. Doença de
Parkinson: uma desordem neurodegenerativa. Cad
Graduação - Ciências Biológicas e da Saúde – UNIT 2013;1(2):57-65.
- Monteiro D, Coriolano
MGWS, Belo LR, Lins OG. Relação entre disfagia e tipos clínicos na doença de
Parkinson. Rev CEFAC 2014;16(2):620-7.
- Gazzoni J, Pedroso
KCD, Grolli EB. Avaliação fonoaudiológica funcional em pacientes portadores de
doença de Parkinson. Rev CEFAC 2003;5(3):223-6.
- Ertekin C, Tarlaci S,
Aydogdu I, Kiylioglu N, Yuceyar N, Turman AB et al. Electrophysiological evaluation of pharyngeal phase of swallowing in
patients with Parkinson's disease. Mov Disord 2002;17(5):942-9.
- Carrara-de-Angelis,
E. Voz e deglutição. In: Andrade LAF, Barbosa RE, Cardoso F, Teive HAG. Doença
de Parkinson: estratégias atuais de tratamento. 2 ed.
São Paulo: Segmento Farma; 2006. p. 197-207.
- Gasparim AZ,
Jurkiewicz AL, Marques JM, Santos RS, Marcelino PCO, Herrero Junior F.
Deglutição e tosse nos diferentes graus da doença de Parkinson. Arquivos Int
Otorrinolaringol 2011;15(2):181-8.
- Rommel N, Borgers C,
Beckevoort DV, Goeleven A, Dejaeger E, Omari TI. Bolus residue scale: an easy-to-use and reliable videofluoroscopic
analysis tool to score bolus residue in patients with dysphagia. Int J Otolaryngol 2015;Article ID780197, 7 pages.
- Potulska A, Friedman A, Klrólicki L, Spychala A.
Swallowing disorders in Parkinson's disease. Parkinsonism Relat
Disord 2003;9(6):349-53.
- Fuh JL, Lee R, Wang S, Lin C, Wang
P, Chiang J et al. Swallowing difficulty in Parkinson disease. Clin Neurol Neurosurg
1997;99:106-12.
- Miller N, Noble E, Jones D, Burn D. Hard to swallow: dysphagia in
Parkinson’s disease. Age
Ageing 2006;35(6):614-8.