ARTIGO
ORIGINAL
Aspectos
associados ao desfecho do tratamento da coinfecção tuberculose/vírus da
imunodeficiência humana
Ana Paula de Vechi Corrêa*, Aline Fiori dos Santos Feltrin*, Isabela
Cristina Rodrigues, D.Sc.**, Maria Amélia Zanon
Ponce***, Maria de Lourdes Sperli Geraldes
Santos****, Silvia Helena Figueiredo Vendramini*****
*Mestrado
em Enfermagem pela Faculdade de Medicina de São José do Rio Preto, Programa de
Mestrado em Enfermagem, Faculdade de Medicina de São José do Rio Preto, São
José do Rio Preto, **Doutorado em Ciências da Saúde pela Faculdade de Medicina
de São José do Rio Preto, Grupo de Vigilância Epidemiológica – GVE XXIX, São
José do Rio Preto, ***Doutorado em Ciências da Saúde pelo Programa de
Enfermagem em Saúde Pública da Escola de Enfermagem de Ribeirão Preto –
Universidade de São Paulo, Programa de Mestrado em Enfermagem, Faculdade de
Medicina de São José do Rio Preto, São José do Rio Preto, ****Doutorado em
Ciências da Saúde pelo Programa de Enfermagem em Saúde Pública da Escola de
Enfermagem de Ribeirão Preto – Universidade de São Paulo, Faculdade de Medicina
de São José do Rio Preto, São José do Rio Preto, *****Doutorado em Ciências da
Saúde pelo Programa de Enfermagem em Saúde Pública da Escola de Enfermagem de
Ribeirão Preto – Universidade de São Paulo, Faculdade de Medicina de São José
do Rio Preto, São José do Rio Preto, *****Doutorado em Enfermagem pelo Programa
de Enfermagem em Saúde Pública da Escola de Enfermagem de Ribeirão Preto -
Universidade de São Paulo, Faculdade de Medicina de São José do Rio Preto
Recebido em 29 de
agosto de 2018; aceito em 4 de junho de 2019.
Correspondência: Ana Paula de Vechi Corrêa, Rua três de Maio,
26, Jardim do Bosque, 15805-080 Catanduva SP, E-mail: paulavechi@yahoo.com.br,
Isabela Cristina Rodrigues: alinefiori@gmail.com; Isabela Cristina Rodrigues:
isa_wandinha@yahoo.com.br; Maria Amélia Zanon Ponce:
amelinha_famerp@yahoo.com.br; Maria de Lourdes Sperli
Geraldes Santos: mlsperli@gmail.com; Silvia Helena Figueiredo Vendramini:
silviahve@gmail.com
Resumo
Objetivo: Identificar os
aspectos associados ao desfecho favorável e desfavorável do tratamento da
tuberculose em doentes coinfectados pelo vírus da
imunodeficiência humana em uma Regional de Saúde do Estado de São Paulo,
notificados entre os anos de 1996 e 2014. Métodos:
Estudo epidemiológico descritivo a partir de dados secundários dos casos de
tuberculose, notificados no Sistema Estadual de Notificação e Acompanhamento
dos Casos de Tuberculose. Os fatores associados ao desfecho do tratamento da
tuberculose foram analisados por medidas descritivas, teste qui-quadrado
e razão de prevalência. Resultados:
Encontrou-se associação estatisticamente significante entre as variáveis: caso
novo, classificação, aids, álcool/drogas, tabagismo e internação. Conclusão: Considerando o desfecho do
tratamento da tuberculose, ressaltamos a importância da busca ativa de
sintomáticos respiratórios para melhorar o diagnóstico precoce, reduzindo assim
a incidência de tuberculose, bem como a morbidade e mortalidade. A vigilância
do tratamento dos pacientes coinfectados deve ser
redobrada, devido a maior chance de desfecho desfavorável.
Palavras-chave: tuberculose, HIV,
coinfecção, epidemiologia, resultado de tratamento.
Abstract
Issues
associated with coinfection treatment outcome tuberculosis/human
immunodeficiency virus
Objective: To identify
the aspects associated with the favorable and unfavorable outcomes of
tuberculosis treatment in patients coinfected with the human immunodeficiency
virus notified between 1996 and 2014 in a Directory of Health Region of the
State of São Paulo. Methods: A
descriptive epidemiological study based on secondary data from cases of
tuberculosis that was reported in the State System for Notification and
Follow-up of Tuberculosis Cases. The factors associated with the outcome of
tuberculosis treatment were analyzed by descriptive measures, chi-square test
and prevalence ratio. Results: A
statistically significant association was found between the variables: new
case, classification, aids, alcohol/drugs, smoking and hospitalization. Conclusion: Considering the outcome of
the treatment of tuberculosis, we emphasize the importance of the active search
for respiratory symptomatic to improve early diagnosis, thus reducing the
incidence of tuberculosis, as well as morbidity and mortality. Surveillance of
treatment of coinfected patients should be increased, due to the greater chance
of unfavorable outcome.
Key-words: tuberculosis,
HIV, coinfection, epidemiology, treatment outcome.
Resumen
Aspectos asociados al
desenlace del tratamiento
de la coinfección tuberculosis / virus de la inmunodeficiencia humana
Objetivo: Identificar los aspectos asociados al
desenlace favorable y desfavorable
del tratamiento de la tuberculosis en pacientes coinfectados por el virus de la
inmunodeficiencia humana en
una Regional de Salud del
Estado de São Paulo, notificados entre los años 1996 y 2014. Métodos:
Estudio epidemiológico descriptivo
a partir de datos secundarios
de los casos de tuberculosis,
notificados en el Sistema
Estadual de Notificación y Seguimiento
de los Casos de Tuberculosis.
Los factores asociados al desenlace
del tratamiento de la tuberculosis fueron analizados por medidas descriptivas, prueba qui-cuadrada y razón de prevalencia. Resultados:
Se encontró asociación estadísticamente significativa entre las
variables: caso nuevo, clasificación, sida, alcohol/drogas,
tabaquismo e internación. Conclusión: Considerando el desenlace del tratamiento de la tuberculosis, resaltamos la importancia de la búsqueda activa
de sintomáticos respiratorios para mejorar el diagnóstico precoz, reduciendo así la incidencia
de tuberculosis, así como la morbilidad y mortalidad. La vigilancia del tratamiento de los pacientes coinfectados debe ser redoblada, debido a la mayor
probabilidad de desenlace desfavorable.
Palabras-clave: tuberculosis,
VIH, coinfección, epidemiología,
resultado de tratamiento.
Introdução
A infecção pelo vírus
da imunodeficiência humana (HIV) associada à elevada incidência de tuberculose
constitui fator potencializador para que esta se torne uma doença epidêmica em
todo o mundo. Um dos principais fatores de risco para que indivíduos infectados
por Mycobacterium tuberculosis desenvolvam a doença é
a infecção pelo HIV [1]. A coinfecção tuberculose/HIV aumenta a morbidade e
mortalidade por tuberculose, modificando as perspectivas de controle da doença
no mundo. Devido à supressão imunológica, as pessoas que vivem com HIV
apresentam um risco de adoecimento por tuberculose de 21 a 34 vezes maior
quando comparado à população geral, sendo esta um dos
critérios de definição para aids [2].
A Organização Mundial
da Saúde (OMS) estimou para o ano de 2015 cerca de 10,4 milhões de casos novos
de tuberculose em todo o mundo, desses 56% eram homens, 34% mulheres e 10%
crianças. Em relação à coinfecção com o HIV, foi contabilizada em torno de 11%
dos casos novos, já no ano de 2016 essa taxa foi de 7% dos casos novos [3].
No Brasil, no ano de
2016, o percentual de coinfecção tuberculose/HIV entre os casos novos foi de
9,4%, e no estado de São Paulo foi de 7,7% [4].
Embora a tuberculose
seja uma doença tratável e curável e apesar dos esforços para se alcançar as
metas internacionais estabelecidas e pactuadas pelo governo brasileiro de
diagnosticar 70% dos casos estimados, desses, 85% obterem a cura, ainda há
grandes desafios para obter tais resultados. Em 2016, a média brasileira de
cura nos casos novos foi de 73%, variando entre 54,8% e 84,2%. A cura dos casos
de coinfecção tuberculose/HIV é praticamente a metade dos casos de tuberculose
em pacientes HIV negativos, assim como o abandono é quase o dobro nos coinfectados [5,6]. Já em relação ao coeficiente de
mortalidade por tuberculose, embora tenha apresentado uma redução de 2% no
período de 2007 a 2016, de 2,6/100.000 habitantes para 2,1/100.000 habitantes,
ainda é preocupante entre as pessoas que vivem com HIV, uma vez que 20% dos coinfectados morrem, sendo este desfecho desfavorável o
fato que mais repercute na baixa taxa de cura [5,6].
Segundo a OMS,
mundialmente no ano de 2015, 11% dos coinfectados por
tuberculose/HIV morreram durante o tratamento. As causas que contribuíram para
esse desfecho desfavorável do tratamento estão relacionadas ao diagnóstico
tardio do HIV associado à tuberculose e o início tardio da terapia
antirretroviral para o HIV [3].
O Ministério da Saúde
preconiza que todos os pacientes com tuberculose realizem a testagem para o
HIV, já que, frequentemente, o diagnóstico do HIV é realizado no curso da
tuberculose, além do rastreamento da tuberculose nas pessoas vivendo com
HIV/aids. Para tanto, estratégias para o diagnóstico precoce da tuberculose têm
sido implementadas nos serviços públicos de saúde, como, por exemplo, o Teste Rápido
Molecular para diagnóstico de tuberculose [7]. No entanto, ainda há que avançar
para a incorporação dessas ações na rotina do serviço, uma vez que em 2016, no
Brasil, a testagem para o HIV em pacientes com tuberculose foi realizada em
76,3% dos casos novos. Essa porcentagem não foi homogênea em todos os estados,
variando entre 62,4% na Bahia e 94,4% no Acre. No estado de São Paulo a
testagem foi realizada em 86,6% dos casos novos [5].
Concomitante ao
tratamento, devem ser estabelecidas políticas públicas de saúde que visem o bem-estar
emocional e social do doente, uma assistência interdisciplinar com foco na
promoção à saúde de forma a promover a mudança de comportamento e assim reduzir
a transmissão da tuberculose e do HIV [8].
Diante deste fato, o
objetivo do estudo foi identificar os aspectos associados ao desfecho favorável
e desfavorável do tratamento da tuberculose em doentes coinfectados
pelo HIV em uma Regional de Saúde do Estado de São Paulo, notificados entre os
anos de 1996 e 2014.
Material
e métodos
Trata-se de um estudo
epidemiológico descritivo, realizado a partir de dados secundários dos casos de
tuberculose notificados no Sistema Estadual de Notificação e Acompanhamento dos
Casos de Tuberculose (TBWEB), residentes na área de atuação da Diretoria Regional
de Saúde de São José do Rio Preto (DRS XV) que é composta por 102 municípios,
com uma população aproximada de 1.472.771 habitantes.
A Diretoria Regional de
Saúde de São José do Rio Preto (DRS XV) de São José do Rio Preto é dividido em
sete regiões, denominadas como Regiões de Saúde: José Bonifácio, Catanduva,
Fernandópolis, Jales, São José do Rio Preto, Santa Fé do Sul e Votuporanga,
contemplando 102 municípios nestas sete microrregiões. O município de São José
do Rio Preto/SP é o mais populoso da Diretoria Regional de Saúde de São José do
Rio Preto (DRS XV), com uma população de 442.870 habitantes, local onde foi
realizada a coleta de dados. O controle da tuberculose é realizado pelos
municípios e os registros das informações são disponibilizadas através do
Sistema Estadual de Notificação e Acompanhamento dos Casos de Tuberculose
(TBWEB), sistema gratuito e restrito aos gestores, que visa monitorar os casos
da doença no Estado de São Paulo, através de dados do paciente, do diagnóstico
ao encerramento do caso, em comunicação com o Sistema de Notificação de Agravos
de Notificação Compulsória (SINAN) [9,10].
Foram selecionados para
este estudo os casos de coinfecção tuberculose/HIV notificados desde o início
da informatização das notificações até o ano da coleta de dados, sendo este
período de 1996 a 2014. Os critérios de exclusão estão relacionados às
informações em relação ao desfecho do tratamento da tuberculose e o resultado
da sorologia para HIV. Em relação ao desfecho do tratamento da tuberculose
foram excluídos os casos que apresentaram mudança de diagnóstico, transferência
para municípios não pertencentes à Diretoria Regional de Saúde de São José do
Rio Preto (DRS XV), em tratamento ambulatorial e sem informação sobre o
encerramento do caso. Quanto ao resultado da sorologia para HIV foram excluídos
os que não realizaram o exame, exames em andamento, e sem informação sobre a
realização da sorologia.
Elegeu-se como variável
dependente do estudo o tipo de encerramento do caso de tuberculose, o qual foi
classificado como desfecho favorável (cura) e desfecho desfavorável (óbito,
abandono e falência do tratamento).
As variáveis
independentes escolhidas para a análise dos fatores associados desfecho do
tratamento da tuberculose foram estratificadas em duas dimensões
sociodemográficas (sexo e faixa etária) e relacionadas à clínica (forma
clínica, critérios de confirmação do diagnóstico, agravos associados,
hospitalização, classificação do caso). Ressalta-se que a escolha das variáveis
ocorreu mediante a completude dos dados, considerando o parâmetro estabelecido
nacionalmente de incompletude do Sistema de Notificação de Agravos de
Notificação Compulsória (SINAN), o qual classifica como excelente (menor 5%),
boa (5% a 10%), regular (10% a 20%), ruim (20% a 50%), muito ruim (50% ou
mais). Desta forma foram incluídas as variáveis que apresentaram uma completude
satisfatória (regular, boa ou excelente) [11].
A coleta de dados foi
realizada em abril de 2015 a partir do sistema de informação estadual TBWEB,
posteriormente foram exportados para o software Microsoft Office Excel 2007,
selecionadas as variáveis de acordo com a completude e critérios de exclusão, e
analisadas através do programa Statistica, versão 10.0 da Statsoft.
A análise dos dados foi realizada por meio de medidas descritivas (frequências
relativas e absolutas), teste qui-quadrado e razões
de prevalência para avaliar o desfecho do tratamento da tuberculose e as
variáveis independentes. Foram construídos intervalos de confiança (IC95%),
adotando-se como nível de significância o valor de p menor que 0,05.
O estudo foi submetido
ao Comitê de Ética e Pesquisa da Faculdade de Medicina de São José do Rio Preto
(FAMERP) e aprovado sob o parecer nº 354.965, atendendo às recomendações
contidas na resolução nº 466/12 do Conselho Nacional de Saúde.
Resultados
No período selecionado
para a coleta de dados (1996 a 2014) encontraram-se 5.395 notificações de
tuberculose registradas no sistema de informação TBWEB. Destes registros, 1.695
foram excluídos, 803 por não apresentarem o encerramento do caso e 892 por não
terem resultado final da sorologia de HIV, totalizando 3700 casos, dos quais
945 possuíam resultado positivo para HIV, representando a amostra final deste
estudo.
Em relação ao desfecho
do tratamento nos coinfectados, 59,5% apresentaram
cura, 27,8% óbito não tuberculose, 11,4% abandono, 1,3% óbito por tuberculose e
0,1% falência do tratamento.
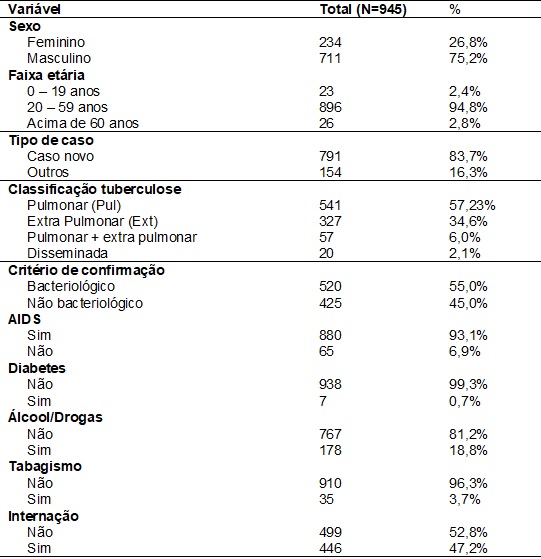
O sexo masculino foi
predominante nos doentes coinfectados com 75,3%, a
faixa etária prevalente foi de 20 a 59 anos (94,8%), 83,7% eram casos novos. A
forma pulmonar da doença foi a mais encontrada em 57,3% dos doentes, 55%
tiveram o diagnóstico confirmado através de exame bacteriológico e 47,2% foram
hospitalizados em algum momento do tratamento. Em relação às doenças e
condições associadas, 93,1% eram doentes de aids, 0,7% eram diabéticos, 18,9%
faziam uso de álcool e/ou outras drogas e 3,7% eram tabagistas (Tabela I).
Tabela I - Caracterização dos casos de tuberculose e HIV de acordo com variáveis
demográficas, clínicas, necessidade de hospitalização e doenças associadas, DRS
XV, 1996 - 2014.
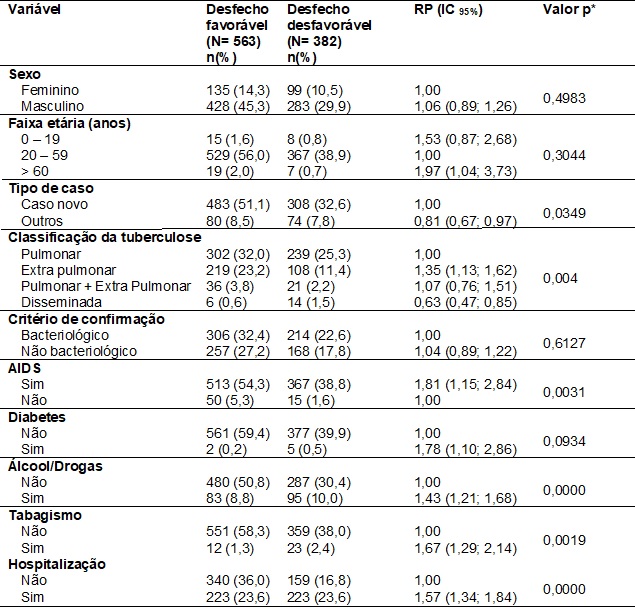
Em relação ao desfecho
favorável do tratamento da tuberculose, 51,1% eram casos novos, 32%
apresentaram a forma pulmonar da doença, 50,8% referiram não fazer uso de
álcool/drogas, 58,3% referiram não ser tabagistas, 54,3% já eram doentes de
aids, 35,6% não precisaram de hospitalização durante o período de tratamento
(Tabela II).
Encontrou-se associação
estatisticamente significante entre o desfecho do tratamento e as seguintes
variáveis: faixa etária, tipo de caso, forma clínica da tuberculose, as
comorbidades associadas, hábitos de vida e hospitalização (Tabela II).
Dessa forma, os doentes
coinfectados acima de 60 anos tiveram quase duas
vezes mais possibilidade de ter um desfecho desfavorável do que os doentes na
faixa etária de 20-59 anos. Aqueles que já estavam doentes de aids ou que
apresentavam diabetes apresentaram, respectivamente 1,81 (IC95% 1,15;2,84)
e 1,78 (IC95% 1,10;2,86) vezes mais ocorrência de desfecho desfavorável do
que os doentes que não apresenta essas comorbidades associadas.
Os doentes que
consumiam álcool/drogas e os tabagistas tiveram, respectivamente 1,43
(IC95% 1,21;1,68) e 1,57 (IC95% 1,34;1,84) mais ocorrência de
desfecho desfavorável do que os que não possuíam estes hábitos de vida. A
necessidade de internação foi um fator significativo para o desfecho da
tuberculose, doentes que foram internados apresentaram 1,67 (IC95% 1,29;2,14)
maior possibilidade de terem um desfecho desfavorável (Tabela II).
Os doentes não
classificados como caso novo de tuberculose (RP = 0,81; IC95% 0,67;0,97) e
aqueles cuja a tuberculose foi disseminada (RP = 0,63; IC95% 0,47;0,85)
apresentaram menor ocorrência de desfecho desfavorável (Tabela II).
Tabela II - Distribuição dos aspectos relacionados ao desfecho do tratamento em
doentes de tuberculose e HIV positivo, de acordo com variáveis demográficas,
clínicas, necessidade de internação e doenças associadas.
Discussão
A taxa da coinfecção tuberculose/HIV,
no Brasil em 2014, foi de 10,4%, já na área de abrangência da Diretoria
Regional de Saúde de São José do Rio Preto (DRS XV), neste mesmo ano, essa taxa
foi de 25,54%, situação que pode ser justificada pela alta oferta e realização
do teste sorológico anti-HIV, o qual deve ser
oferecido para todos os doentes com tuberculose ativa, conforme recomendação do
Programa Nacional de Controle da Tuberculose (PNCT). Durante a coleta de dados,
observou-se que 83,5% dos casos notificados tinham realizado testagem para HIV
[11].
São José do Rio Preto
constitui um dos principais municípios da Diretoria Regional de Saúde de São
José do Rio Preto (DRS XV) no que diz respeito aos casos de tuberculose e HIV,
apresentando uma taxa de coinfecção de 16,58% [9]. Em 2014, 91,03% dos
indivíduos com tuberculose foram testados para HIV [13]. A baixa solicitação e
realização da sorologia aumenta a incerteza sobre a real magnitude da
associação TB/HIV. Áreas com pior estruturação dos serviços de saúde podem
subestimar os consideráveis índices de coinfecção, fator agravante para o
tratamento da TB [14].
O plano emergencial
para controle da tuberculose no Brasil preconiza um desfecho de 85% de cura da
doença. Quando considerados os casos novos, espera-se que esta meta chegue
próxima a 100%, desde que o bacilo seja sensível a medicação, além da dose,
tempo de utilização e a adesão do paciente ao tratamento [14]. Considerando as
especificidades da coinfecção tuberculose /HIV, esta meta se torna mais difícil
de ser alcançada, como constatado neste estudo e em estudo realizado em outro
município no Brasil que apresentaram em torno de 55% de cura [15].
Apesar de a tuberculose
acometer mais a faixa etária de adulto/jovem, com o envelhecimento da população
tem aumento o número de casos em maiores de 60 anos. Estudos sobre o retardo do
diagnóstico de tuberculose têm mostrado demora nesta faixa etária. Isso mostra
que familiares e cuidadores não estão aptos para identificar sinais e sintomas
da doença e profissionais de saúde não estão preparados para identificar
sintomáticos respiratórios em idosos. Além disso, muitas vezes, o idoso
apresenta um comportamento passivo sobre as decisões dos serviços de saúde, e
os serviços de saúde espera que seus usuários ajam como sujeitos ativos e
protagonistas da sua saúde [16,17].
O fato de ser caso novo
pode influenciar positivamente no desfecho do tratamento da tuberculose,
levando-se em conta a ausência de experiência prévia com o tratamento, conforme
encontrado neste estudo, apesar do resultado estar longe da meta preconizada. O
abandono do tratamento e óbito para coinfectados
tuberculose/HIV refletem, além da gravidade da comorbidade e da complexidade
dos tratamentos, a existência de dificuldades operacionais dos serviços de
saúde no que diz respeito ao manejo da doença, interferindo na adesão aos
tratamentos, levando muitas vezes à falência terapêutica, facilitando a
emergência de multirresistência aos medicamentos existentes, elevando, assim,
os indicadores de morbimortalidade [18,19].
Em estudo realizado em
Fortaleza, evidenciou-se que a coinfecção pode acelerar o curso do
desenvolvimento do HIV, tornando o diagnóstico mais difícil, por isso fica
evidente a importância do diagnóstico precoce e do manejo adequado destes
casos. Esse mesmo estudo demonstra que a baixa qualidade de vida afeta aspectos
do bem-estar físico, social e psicológico desses doentes, aumentando
potencialmente o risco de insucesso no tratamento [8,18,19].
Neste contexto, a
adesão ao tratamento da tuberculose concomitante com a terapia antirretroviral
torna-se um desafio, apesar da gratuidade dos dois tratamentos [19]. O elevado
número de comprimidos a serem ingeridos e os efeitos colaterais, maiores nas
primeiras semanas, contribuem ainda mais para a desistência do tratamento. Além
disso, deve-se levar em conta o medo diante da intensificação dos efeitos
colaterais. Assim, recomenda-se que para a escolha do esquema da terapia
antirretroviral sejam avaliados a toxicidade, o risco de intolerância, a
capacidade de adesão e nos casos menos graves, a possibilidade de adiar o seu
início [20].
O Ministério da Saúde
preconiza que a terapia antirretroviral seja iniciada entre a segunda e a
oitava semana após o início do tratamento da tuberculose. Existem alternativas
terapêuticas com a utilização de doses fixas combinadas, contendo os fármacos
em uma só cápsula, que facilitam a ingestão dos medicamentos, entretanto, em
estudo realizado em Goiânia (GO), a taxa de curarem esquemas com doses fixas
combinadas foi semelhante àquelas do tratamento com comprimidos separados,
mostrando que ações, como tratamento supervisionado, devem ser implementadas
para garantir a adesão ao tratamento e consequente sucesso no desfecho [2,21].
A terapia antirretroviral diminui a incidência da tuberculose em pessoas
vivendo com HIV, principalmente nos casos de imunossupressão grave. Evidências
apontam para a melhora significativa do desfecho clínico para a tuberculose em
pessoas em uso da terapia antirretroviral [22].
Em relação à forma
clínica da tuberculose, neste estudo, a forma pulmonar foi a mais frequente
seguida da extrapulmonar, resultado semelhante com estudo realizado na Região
Nordeste e em outro estudo realizado em São José do Rio Preto [17,20]. Embora o
desfecho tenha sido favorável nas duas formas, a alta taxa de tuberculose
extrapulmonar é preocupante, indicando diminuição da resposta imune celular,
facilitando a disseminação da tuberculose para outros órgãos. Situação que, na
vigência de diagnóstico precoce da tuberculose e tratamento adequado para o
HIV, poderia ser evitada [16,19].
A presença de doenças
associadas como aids e diabetes mostrou maior ocorrência para desfecho
desfavorável, ambas doenças alteram o sistema imunológico do indivíduo. O diabetes
tem se mostrado um importante fator de risco para a TB, agravando a condição
clínica do doente e influenciando no desfecho do tratamento pelo fato do
portador de DM possuir uma deficiência da imunidade celular e humoral. Estudo
de revisão bibliográfica apresentou aumento significativo dos casos de
tuberculose em diabéticos [23].
Encontrou-se neste
estudo um baixo percentual de doentes que fazem uso de tabaco, álcool e outras
drogas, no entanto, dos que fazem uso das drogas lícitas e ilícitas, a maioria
obteve desfecho desfavorável. O uso de álcool e outras drogas em pessoas que
vivem com HIV têm sido citados como fatores de risco para desenvolver
tuberculose, além disso, são aspectos que dificultam a adesão ao tratamento em
indivíduos coinfectados [18].
O hábito de fumar por
um período maior que 10 anos apresenta-se como fator de risco para o
desenvolvimento de tuberculose pulmonar tanto na população coinfectada
tuberculose/HIV, como na população não coinfectada. O
tabagismo mostra-se fator de risco para o abandono do tratamento da
tuberculose, além de estar associado a um maior risco de ser infectado pelo mycobacterium tuberculosis,
desenvolvimento de formas graves da doença, e risco de morrer por tuberculose
[14,18]. Devido à grande influência do tabagismo no desenvolvimento da
tuberculose, faz-se necessário que os programas de controle da tuberculose
invistam em ações que visem racionalizar o uso do tabaco.
Com relação à
hospitalização, embora menos frequente, foi importante entre os coinfectados e o desfecho foi desfavorável para metade dos
internados. Este resultado pode aventar que a tuberculose em pessoas que vivem
com HIV colabora para a hospitalização nas diferentes fases do desenvolvimento
da tuberculose e que a principal causa de hospitalização reside na elucidação
de diagnóstico, mostrando a falha na rede de atendimento ambulatorial [14,16].
Foram limitações
encontradas neste estudo as dificuldades relacionadas à completude dos dados,
já que foram utilizados dados secundários. Muitas variáveis apresentaram-se
incompletas, e a avaliação destas seria de extrema importância, como, por
exemplo, escolaridade e o tipo de tratamento. Destaca-se que a utilização de
dados secundários é importante na avaliação dos problemas de saúde e planejamento
de políticas e ações de saúde mais próximas das necessidades reais da
população, entretanto o preenchimento das fichas de notificação para
alimentação dos bancos de dados deve ser realizado de maneira completa pelos
profissionais que a executam, possibilitando a interpretação de forma
apropriada [24].
Conclusão
Neste estudo as
variáveis que apresentaram associação estatisticamente significante com o
desfecho de tuberculose foram caso novo, classificação, aids, álcool/drogas,
tabagismo e internação. Os resultados demostram quais fatores podem influenciar
no tratamento da tuberculose e apesar de ser realizado em uma regional de saúde
reflete a realidade de outras regiões do nosso país.
Considerando o desfecho
do tratamento da tuberculose, ressaltamos a importância da busca ativa de
sintomáticos respiratórios para melhorar o diagnóstico precoce, principalmente
nos serviços de referência de tratamento de HIV/aids, reduzindo assim a
incidência de tuberculose, bem como a morbidade e mortalidade. A vigilância do
tratamento dos pacientes coinfectados deve ser
redobrada, pois a chance do desfecho desfavorável é maior. Ações devem ser
planejadas e executadas em parceria por ambos os programas, melhorando assim o
diagnóstico precoce, reduzindo situações de vulnerabilidade, qualificando os
serviços de forma a prevenir, tratar e abrandar ambas as doenças.
Destaca-se o importante
papel do enfermeiro neste processo, uma vez que é o profissional que participa
de todas as etapas dessas doenças e realiza o acompanhamento efetivo do doente.
Ressalta-se a importância de processos de capacitação da enfermagem, bem como
da equipe de saúde que extrapolem a dimensão biológica dessas patologias, a fim
de rever o paradigma de cuidado e educação adotados, desenvolvendo intervenções
diferenciadas, direcionadas a incrementar a adesão do doente ao tratamento da
tuberculose.
Referências
- Filgueiras PL, Sena EA, Freitas
CHSM, Oliveira ABM. Características epidemiológicas dos casos notificados de
tuberculose-HIV tratados em Hospital de Referência da Paraíba, 2005-2011.
Revista Brasileira de Ciências da Saúde 2013;18(1):13-20.
- Ministério da Saúde
(BR). Secretaria-Executiva. Recomendações para o manejo da coinfecção TB-HIV em
serviços de atenção especializada a pessoas vivendo com HIV/AIDS. Brasília:
Ministério da Saúde; 2013.
- World Health Organization. Global tuberculosis
report 2017. Geneva:
World Health Organization; 2017
- Brasil. Ministério da Saúde. Secretaria de
Vigilância à Saúde. Coinfecção TB-HIV no Brasil: panorama epidemiológico e
atividades colaborativas. Boletim Epidemiológico 2017;1(1):1-16.
- Brasil. Ministério da
Saúde. Secretaria de Vigilância à Saúde. Implantação do Plano Nacional pelo Fim
da Tuberculose como Problema de Saúde Pública no Brasil: primeiros passos rumo
ao alcance das metas. Boletim Epidemiológico 2018;49(11):1-18.
- Piller RVB. Epidemiologia da
tuberculose. Pulmão 2012;121(1):4-9.
- Ferreira MD, Neves CP,
Souza AB, Beraldi-M F, Migliori GB, Kritski AL et al. Preditores de mortalidade em pacientes da
unidade de terapia intensiva coinfectados por
tuberculose e HIV. J Bras Pneumol
2018;44(2):118-24. https://doi.org/10.1590/s1806-37562017000000316
- Lemos LA, Feijão AR,
Galvão MTG. Social and health aspects of patients co-infected with
hiv/tuberculosis. Rev Rene
2013;14(2):364-71.
- Brasil. São José do Rio
Preto. Secretaria Municipal de Saúde e Higiene. Painel de Monitoramento (indicadores
de Saúde) 2014. São José do Rio Preto: Secretaria Municipal de Saúde e Higiene;
2015.
- Brasil. Estado de São
Paulo. Centro de Vigilância Epidemiológica “Prof
Alexandre Vranjac” [Internet].Vigilância
Epidemiológica. Tuberculose. [citado 2015 jul 21].
Disponível em: http://www.cve.saude.sp.gov.br/tuberculose
- Ministério da Saúde
(BR). Sistema de Informação de agravo – SINAN – Sistema de Informação de agravo
de Notificação [Internet]. Relatórios gerenciais [citado 2005 set 19].
Disponível em: http://dtr2004.saude.gov.br/sinanweb/index.php?name=completude#
- Ministério da Saúde
(BR). Secretaria de Vigilância em Saúde. Boletim Epidemiológico
2015;46(9):1-19.
- Ministério da Saúde
(BR). Secretaria de Vigilância em Saúde. Sala de Apoio à Gestão Estratégica. Brasília:
Ministério da Saúde; 2015.
- Ministério da Saúde
(BR). Secretaria de Vigilância em Saúde. Departamento de Vigilância
Epidemiológica. Manual de recomendações para o controle da tuberculose no
Brasil / Ministério da Saúde, Secretaria de Vigilância em Saúde, Departamento
de Vigilância Epidemiológica. Brasília: Ministério da Saúde; 2011.
- Coelho AB, Biberg CA. Perfil epidemiológico da coinfecção
Tuberculose/HIV no município de São Luís, Maranhão, Brasil. Cadernos ESP
2015;9(1):19-26.
- Ponce MAZ, Wysocki AD, Arakawa T, Andrade RLP, Vendramini SHF, Silva
Sobrinho RA et al. Atraso do diagnóstico da tuberculose em adultos em um
município paulista em 2009: estudo transversal. Epidemiol
Serv Saúde 2016;25(3):553-62.
- Oliveira AAV, Sá LD,
Nogueira JA, Andrade SLE, Palha PF, Villa TCS. Diagnóstico da tuberculose em
pessoas idosas: barreiras de acesso relacionadas aos serviços de saúde. Rev Esc Enferm
USP 2013;47(1):145-51. https://doi.org/10.1590/S0080-62342013000100018
- Silva CCAV, Andrade MS,
Cardoso MD. Fatores associados ao abandono do tratamento de tuberculose em
indivíduos acompanhados em unidades de saúde de referência na cidade do Recife,
Estado de Pernambuco, Brasil, entre 2005 e 2010. Epidemiol.
Serv Saúde 2013;2(1):77-85.
https://doi.org/10.5123/S1679-49742013000100008
- Barbosa IR, Costa ICC.
Estudo epidemiológico da coinfecção Tuberculose-HIV no nordeste do Brasil. Rev Patol Trop
2014;1:27-38. https://doi.org/10.5216/rpt.v43i1.29369
- Silva JB, Cardoso GCP, Ruffino Neto A, KritskiAL.
Os significados da comorbidade para 209 os pacientes vivendo com TB/HIV:
repercussões no tratamento. Rev Saúde Coletiva
2015;25(1):209-29. https://doi.org/10.1590/S0103-73312015000100012
- Ferreira ACG, Silva
Júnior JLR, Conde MB, Rabahi MF. Desfechos clínicos
do tratamento de tuberculose utilizando o esquema básico recomendado pelo
Ministério da Saúde do Brasil com comprimidos em dose fixa combinada na região
metropolitana de Goiânia. J Bras Pneumol 2013;39(1):76-83.
https://doi.org/10.1590/S1806-37132013000100011
- Ford
N, Matteelli A, Shubber Z, Hermans S, Meintjes G, Grinsztejn B et al. TB as a cause of hospitalization and
in-hospital mortality among people living with HIV worldwide: a systematic
review and meta-analysis. J Int AIDS Soc 2016;19:20714.
https://doi.org/10.7448/IAS.19.1.20714
- Harries
AD, Satyanarayana S, Kumar AMV, Nagaraja SB, Isaakidis P, Malhotra S et al. Epidemiology and
interaction of diabetes mellitus and tuberculosis and challenges for care: a
review. Public Health Action 2013; 3(1): S3-S9. https://doi.org/10.5588/pha.13.0024
- Lírio M, Santos NP, Passos
LAR, Kritski A, Galvão-Castro
B, Grassi MFR. Completude
das fichas de notificação de Tuberculose nos municípios prioritários da Bahia
para controle da doença em indivíduos com HIV/AIDS. Ciênc
Saúde Coletiva 2015;20(4):1143-8.