ARTIGO
ORIGINAL
Perfil
epidemiológico da sífilis congênita em Salvador: 2007-2016
Tatiane Sena*,
Tatiane dos Santos Pessoa*, Edla Queiroz Brito**, Edvânia Matos de Oliveira**, Flavia Pimentel Miranda, M.Sc.***
*Enfermeira,
Pós-graduanda em pediatria e neonatologia pela Escola Bahiana
de Medicina e Saúde Pública, Salvador/BA, **Enfermeira, graduada pela
UNIFACS-Universidade Salvador, Salvador/BA, ***Enfermeira, Professora
Assistente I da UNIFACS - Universidade Salvador
Recebido em 10 de
outubro de 2017; aceito em 21 de março de 2018.
Endereço
para correspondência:
Flavia Pimentel Miranda, Rua Emílio Odebrecht, 79/402, Ed. Praia Rasa Pituba, 41830-300 Salvador BA, E-mail:
flaviabrim@hotmail.com, Tatiane Sena: tsena8745@gmail.com; Tatiane dos Santos Pessoa: tatypessoa01@gmail.com; Edla
Queiroz Brito: edla.queiroz93@gmail.com; Edvânia
Matos de Oliveira: vaniamatoos@gmail.com
Resumo
Objetivo: Descrever o perfil
epidemiológico dos casos de sífilis congênita notificados ao SUS, na cidade de
Salvador/BA, entre 2007 e 2016. Métodos:
Estudo descritivo, de série temporal, com dados secundários do Sistema Nacional
de Agravos de Notificação (SINAN), disponibilizados pelo sistema eletrônico Tabnet Salvador. Resultados:
3.626 casos foram notificados. 99,6% eram crianças menores de um ano; cor parda
(51,3%); escolaridade ignorada/em branco (50,0%); residentes no distrito de São
Caetano/Valéria (13,9%). Das mulheres avaliadas, 56,6% realizaram
pré-natal, com diagnóstico neste período (40,8%); 49,3% tiveram um
tratamento inadequado e seu parceiro tratado somente em 25,5% dos casos. Das
crianças avaliadas, 47,5% não realizaram exame de VDRL em líquor
e nem raio-X de ossos longos (37,7%). Conclusão: O perfil epidemiológico de
sífilis congênita na cidade de Salvador no período analisado foi de crianças
menores de um ano, de cor parda, que não realizaram a pesquisa do VDRL no líquor e nem radiografia de ossos longos para investigação
de malformações.
Palavras-chave: sífilis congênita,
transmissão vertical de doença infecciosa, doenças sexualmente transmissíveis.
Abstract
Epidemiological profile of congenital syphilis in Salvador: 2007-2016
Objective: To describe
the epidemiological profile of cases of congenital syphilis notified to the
Unified Health System, in the city of Salvador/BA, between 2007 and 2016. Methods: This is a descriptive study of
temporal series, using secondary data from National Disease Notification
System, provided by the electronic system Tabnet
Salvador. Results: 3,626 reported
cases. 99.6% were children younger than one year; brown color (51.3%);
schooling ignored/blank (50.0%); residents in the province of São
Caetano/Valeria (13.9%). Of the women evaluated, 56.6% performed prenatal test
and received diagnosis in this period (40.8%); 49.3% had an inadequate
treatment and their partner treated only in 25.5% of cases. Of the children
assessed, 47.5% did not perform VDRL in cerebrospinal fluid neither X-rays of
long bones (37.7%). Conclusion: The
epidemiological profile of congenital syphilis in the city of Salvador in the
period analyzed was of children under one year of age, brown, who did not
perform the VDRL test in CSF neither X-rays of long bones for investigation of
malformations.
Key-words: congenital
syphilis, vertical infectious disease transmission, sexually transmitted
diseases.
Resumen
Perfil epidemiológico de la sífilis congénita en
Salvador: 2007-2016
Objetivo: Describir
el perfil epidemiológico de los casos de sífilis congénita notificados al Sistema Único
de Salud, en la ciudad de Salvador/BA, entre
2007 y 2016. Métodos: Se realizó un estudio
descriptivo de series temporales,
utilizando datos secundarios
de Sinan, proporcionada por el sistema electrónico Tabnet
Salvador. Resultados: 3.626 casos
notificados. El 99,6% fueron niños
menores de un año; de color
marrón (51,3%); escolarización
ignorado/blanco (50,0%),
residentes en la provincia de São Caetano/Valeria (13,9%). El 56,6% de las mujeres evaluadas
realizaron prenatal y recibieron el
diagnóstico en este periodo
(40,8%); el 49,3% tuvo un tratamiento inadecuado y su pareja tratada sólo en 25,5% de los casos. El 47,5%
de los niños evaluados no realizaron el VDRL en
LCR y ni las radiografías de los huesos largos (37,7%). Conclusión: El perfil
epidemiológico de la ciudad de Salvador en el período analizado fue de niños menores de un año de edad,
color marrón, que no realizaron
el VDRL en LCR y tampoco RX de huesos largos para la investigación de malformaciones.
Palabras-clave: sífilis congénita, transmisión vertical de enfermedad
infecciosa, enfermedades de transmisión
sexual.
Introdução
Ainda que haja
estratégias diagnósticas de baixo custo e uma terapêutica existente desde 1950,
em nível global, a sífilis ainda é um preocupante problema de saúde pública,
indicando uma situação epidemiológica pior que o da transmissão vertical do
vírus da imunodeficiência humana (HIV) [1].
A sífilis é uma
doença infecciosa, causada pelo treponema pallidum, disseminada principalmente
pelo ato sexual, e que uma vez acometida à gestante, e não tratada
adequadamente, ocorre a transmissão vertical. A sua
ocorrência pode configurar desfechos negativos na gestação como: abortamento
espontâneo, natimortos, óbito fetal, ou até sequelas que envolvem importantes
órgãos e sistemas [2-5].
A transmissão da
Sífilis Congênita (SC), pode processar-se em qualquer estágio da doença da mãe
não tratada ou inadequadamente tratada, podendo acontecer durante o parto e o
puerpério, na prática do aleitamento materno [3,6,7].
A maioria dos casos de SC não apresenta sintomas na fase precoce, entretanto,
quando as manifestações clínicas ocorrem, estas costumam se apresentar até os
dois anos de idade, sendo considerada tardia após esse período [8,9].
A Organização Mundial
de Saúde (OMS) afirma que mais de 1,5 milhões de mulheres grávidas são
infectadas com sífilis a cada ano, e metade delas possuem filhos com algum tipo
de complicação [10]. Segundo o Sistema de Agravos e Notificações (SINAN), no
Brasil, foram notificados 19.228 casos de SC em menores de um ano de idade em
2015, e até junho de 2016 o Nordeste esteve em segundo lugar no ranking, como a
região que possuía maior número de casos notificados de crianças com a doença
[11].
Na Bahia, foram
notificados de julho de 2007 a julho de 2016, 10.600 casos da doença em
gestantes, conforme dados da Secretaria de Saúde do Estado da Bahia (SESAB)
[12]. Por conseguinte, na cidade de Salvador, a ocorrência da SC apresenta
crescimento anual, tendo o ano de 2016 o maior número de casos registrados
[13].
Diante disso, surgiu
o seguinte questionamento: Qual o perfil epidemiológico da SC no Sistema Único
de Saúde (SUS), na cidade de Salvador/BA no período de 2007 a 2016?
Considerando o
crescimento contínuo de casos de sífilis congênita em Salvador faz-se de
fundamental importância a realização de uma pesquisa que descreva o perfil
epidemiológico da doença, em virtude da necessidade de gestores e profissionais
de saúde terem acesso às informações demonstrativas da
significância do problema na cidade. Esses dados são fundamentais para
subsidiar a elaboração de novas estratégias para detecção e tratamento precoce
da doença, reduzindo consequentemente a morbimortalidade infantil.
Este estudo objetivou
descrever o perfil epidemiológico dos casos de SC notificados ao SUS, na cidade
de Salvador-Bahia, no período de 2007 a 2016.
Material
e métodos
Foi realizado um
estudo epidemiológico, descritivo, de série temporal com dados secundários
referentes aos casos de sífilis congênita notificados na cidade de Salvador/BA,
no período de 2007 a 2016.
De acordo com o
último Censo Demográfico disponibilizado pelo Instituto Brasileiro de Geografia
e Estatística (IBGE) no ano de 2016, Salvador ocupava uma área de 692,819 km² e
reunia uma população de 2.938.092 habitantes, com densidade demográfica de
3.859,44 hab/km² [14]. As informações sobre o perfil
epidemiológico da sífilis congênita foram obtidas na base de dados do SINAN do
SUS disponibilizados pelo Tabnet Salvador.
Consideraram-se apenas os casos confirmados e notificados no referido sistema.
Foram utilizadas as seguintes variáveis: faixa etária da criança, cor da pele,
distrito residente, escolaridade da mãe, realização do pré-natal, período de
diagnóstico da sífilis materna, tratamento do parceiro e realização de exames
diagnósticos na criança.
A técnica de análise
de dados utilizada foi a estatística descritiva. O
processamento dos dados deu-se por meio do programa Excel (Microsoft®). Os
resultados foram descritos por meio de valores absolutos e/ou relativos,
apresentando através de gráficos e tabelas. O estudo foi realizado exclusivamente
com dados secundários de acesso livre, garantindo-se a preservação da
identidade dos sujeitos, portanto não houve necessidade da pesquisa ser
avaliada pelo comitê de ética e pesquisa.
Resultados
Em Salvador no
período de 2007 a 2016, foi registrado um total de 449.628 nascidos vivos, dos
quais 3.626 foram notificados com sífilis congênita, representando uma
incidência da doença de 8,06 casos por mil nascidos vivos, de acordo com o
gráfico 1.
Gráfico
1 - Incidência anual de sífilis congênita em
Salvador/BA, 2007-2016.
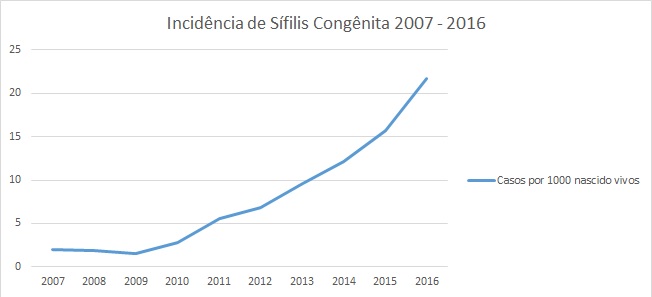
Fonte: Adaptado Tabnet-Datasus. 2017
Ao avaliar o perfil
dos casos notificados de SC, a maioria era crianças menores de 1 ano e de cor parda, seguida pela preta, conforme a tabela
I.
Tabela
I - Distribuição das características de crianças
notificadas com sífilis congênita (n=3.626), no Tabnet
em Salvador/BA, 2007 a 2016.
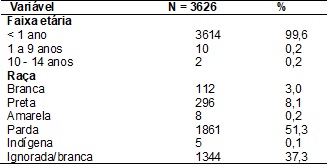
Fonte: Adaptado Tabnet - Datasus.
2017
Ao analisar a
escolaridade materna, os registros mostraram que 50% das mulheres não tinham
registro de escolaridade ou o mesmo foi ignorado. Quanto ao distrito em que
residia, a maioria (13,8%) referiu morar em São Caetano/Valéria, e (12,6%) no
subúrbio ferroviário, conforme a tabela II. Porém outros bairros também foram
citados, como, Cabula/Beiru (9,6%), Barra/ Pituba (9,1%), Liberdade (6,9%), Pau da Lima e Brotas com
(6,5%), Itapajipe (5,7%), Itapuã (4,6%), Centro
Histórico e Cajazeiras com (3,9%) e Boca do Rio (2,7%).
Tabela
II -
Distribuição das características maternas
dos casos notificados de sífilis congênita (n = 3626), notificados no Tabnet em Salvador/BA, 2007 a 2016.
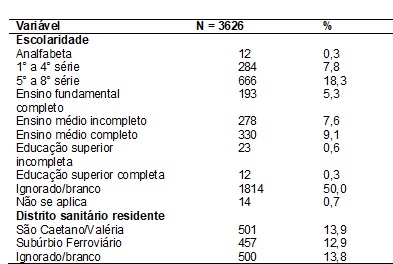
Fonte: Adaptado Tabnet - Datasus.
2017
Ao analisarmos os
dados da assistência anterior ao parto, observamos que 56,6% das gestantes
realizaram o pré-natal, e foram diagnosticadas durante a gestação (40,8%),
entretanto estas não realizaram o tratamento adequadamente. Dos registros sobre
o tratamento com o parceiro, 39,6% não receberam o tratamento completo e 34,9%
dos registros foram ignorados ou estavam em branco, conforme demonstrado na
tabela III.
Tabela
III
- Distribuição das características da
assistência ao pré-natal dos casos notificados de sífilis congênita
(N=3626) notificados no Tabnet em Salvador/BA,
2007 a 2016.
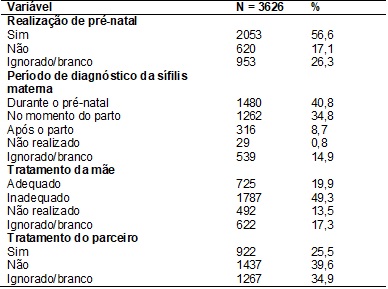
Fonte: Adaptado Tabnet
- Datasus. 2017
Quanto ao diagnóstico
da doença, os registros mostram que não foi realizado os exames de titulação Venereal Disease Research Laboratory (VDRL) em
líquor nos recém-nascidos (47,5%) e nem o raio X de ossos longos (32,7%), conforme demonstrado na
tabela IV.
Tabela
IV -
Características diagnósticas dos casos de
sífilis congênita (n=3626), notificados Tabnet, em
Salvador/BA, 2007 a 2016.

Fonte: Adaptado Tabnet - Datasus.
2017
Discussão
As ocorrências de SC
na cidade merecem uma atenção específica, uma vez que a incidência da doença é
crescente no período analisado. Somente em 2016, foram registrados 21,75 casos
para cada mil nascidos vivos, o que representa um valor extremamente acima dos
parâmetros nacionais [11]. Este elevado crescimento anual das notificações
deu-se provavelmente, em virtude da implantação da Portaria SS nº 41 de
24/03/2005, que teve como objetivo realizar o teste não treponêmico
VDRL no primeiro atendimento, na 30ª semana de gestação, como também sua
repetição para um controle da terapêutica no momento da internação para o parto
ou curetagem, conforme recomendado pelo Ministério da Saúde (MS).
Na presente pesquisa,
o percentual de crianças menores de um ano com a doença é o mais elevado.
Estudos [3,15] mostram que essa incidência provavelmente está relacionada à
apresentação precoce de sinais da doença, sendo identificados facilmente nessa
fase. Este achado ganha representatividade ao analisarmos os boletins
epidemiológicos [11], mostrando a elevada incidência da doença nessa idade, em
diversas regiões do Brasil.
Ao analisarmos a
etnia, observamos a predominância dos registros de crianças de raça/cor parda e
preta, achado que corrobora outros autores [16-19]. O estudo de Lima et al. [20] mostrou a predominância desse achado na cidade
de Belo Horizonte, destacando que as mulheres negras ainda possuem dificuldades
socioeconômicas que contribuíram para a transmissão vertical. O que
supostamente aponta que as desigualdades sociais estão incluídas em distintos
riscos para a SC.
Essa vulnerabilidade
social também está representada pelo baixo nível de escolaridade dessas
mulheres, achado que está presente em outros estudos [16,18]. Entretanto,
grande parte dos casos notificados da doença possui o registro de escolaridade
materna ignorada ou em branco, aspecto que possivelmente reflete o descuido do
profissional na realização do registro. Os dados relativos ao perfil de
escolaridade possibilitam a compreensão sobre quais aspectos e contextos essas
mulheres estão inseridas, para que assim sejam identificadas as falhas
assistenciais e o planejamento de ações necessárias.
Referente ao distrito
sanitário que a genitora reside, observamos que assim como outros estudos
[19,20], as mulheres que residem em periferias e subúrbios possuem uma condição
que provavelmente aumenta o risco de transmissão vertical. De acordo com Melo et al. [16], este risco ocorre em virtude dessas gestantes
buscarem a atenção pré-natal tardiamente, ou, é presumível que este achado pode
estar relacionado aos reduzidos números de profissionais e unidades básicas de
saúde nestes distritos, a exemplo de São Caetano/Valéria que, segundo a
Secretaria Municipal da Saúde de Salvador (SMS), possui apenas sete Unidades de
Saúde da Família (USF) e três Unidades Básicas de Saúde (UBS), comportando mais
de 249.238 habitantes. Sendo assim, é possível que esses aspectos interfiram na
qualidade da assistência ao binômio mãe-feto [21].
Apesar de os
registros demonstrarem que a maioria das mães possuía o acompanhamento durante
o pré-natal, as taxas de neonatos infectados com a
doença são elevadas ao longo dos anos. Esses resultados podem estar
relacionados à reestruturação da atenção pré-natal, com o treinamento dos
profissionais de saúde, para que resulte na identificação da doença
precocemente.
Neste estudo, a
maioria das mulheres foi diagnosticada ainda na gestação, entretanto 1.262
casos foram diagnosticados durante o parto, aspecto que pode relacionar-se à
infecção próxima ao parto ou ainda pela terapêutica inadequada. Possivelmente,
esses registros de casos em 2016 [11,22], estejam relacionados à falha na
terapêutica, em virtude da escassez de Penicilina Benzatina.
A ausência de matéria prima inviabilizou a formulação da droga e consequente
distribuição, aspectos que impediram o tratamento adequado dessas mulheres.
Ao analisarmos a
realização do tratamento pelo parceiro, observamos que a maioria deles não o
realizou, achado também encontrado em outros estudos
[10,23]. Acreditamos que este achado seja em virtude da não inserção do homem
no acompanhamento pré-natal. Apesar do profissional de saúde explicar para a
gestante a importância e a necessidade do tratamento do parceiro para evitar
sua reinfecção não se sabe se o parceiro adota as condutas orientadas e o
tratamento concomitante com a gestante. O tratamento é fundamental durante a
gestação, entretanto, é primordial que o parceiro também realize a terapêutica
[22,24]. Dessa forma, faz-se necessário a inserção do companheiro no pré-natal,
como estratégia de melhoria na adesão ao tratamento.
Foi demonstrado nesta
pesquisa, que o exame de coleta de líquor e o raio X de ossos longos, não foram procedimentos realizados
nos neonatos, sendo estes dados também encontrados em outros estudos [18,25].
Cavalcante et al. [1] relataram que o exame de líquor é essencial para a investigação da neurosífilis e o raio X de ossos longos para diagnosticar
deformações recorrentes da doença, como, osteomielite,
periostite e osteocondrite.
Portanto, a não realização destes implica na prorrogação de investigações e
condutas precoces acerca das alterações encontradas no exame.
Conclusão
A pesquisa demonstrou
que o perfil epidemiológico de SC na cidade de Salvador no período analisado
foi de: crianças menores de um ano, na cor parda, que não realizaram a pesquisa
do VDRL no líquor e nem RX de ossos longos para
investigação de malformações. Estes eram filhos de pais que não realizaram o
tratamento; de mães com escolaridade entre 5ª e 8ª série, residentes do
distrito sanitário de São Caetano/Valéria, que realizaram o pré-natal, tiveram
o diagnóstico da infecção nesta assistência, entretanto não realizaram o
tratamento adequado.
A limitação deste
estudo deu-se em virtude das variáveis apresentarem classificações como
“ignorado/em branco”, o que representa prováveis sub-registros
e subnotificações dos casos. Destaca-se dessa forma a necessidade
da preparação dos profissionais de saúde responsáveis pela manipulação
dessas fichas para obtenção de dados mais fidedignos.Diante
disso, é evidenciada a relevância da vigilância epidemiológica da SC, pois o
acompanhamento das notificações é indispensável para que as próximas pesquisas
sobre o perfil epidemiológico obtenham dados exatos e completos e ofereçam
informações fundamentais para o planejamento das intervenções no controle da
doença nos municípios, a fim de reduzir o número de casos.
Referências
- Cavalcante PAM,
Pereira RBL, Castro JGD. Sífilis gestacional e congênita em Palmas, Tocantins,
2007-2014. Epidemiol Serv
Saúde 2017;26(2):255-64.
- Hook EW. Syphilis. The Lancet 2016;389(10078):1550-7.
- Informes Técnicos
Institucionais. Sífilis congênita e sífilis na gestação. Rev
Saúde Pública 2008;42(4):768-72.
- Lima VC, Mororó M, Feijão DM, Frota MVV, Martins MA, Ribeiro SM, et al. Percepção de mães acerca da sífilis congênita em seu
concepto. Rev de Saúde Pública do Paraná 2016;17(2):118-25.
- Santos GC, Paluch LRB, Cerqueira TPS, Passos NCR. Prevalência e
fatores associados à sífilis em gestantes atendidas pelo SUS em município da
Bahia. Rev Baiana de Saúde Pública 2015;39(3):529-41.
- Carvalho IS, Brito RS. Sífilis
congênita no Rio Grande do Norte: estudo descritivo do período 2007-2010. Epidemiol Serv Saúde 2014;23(2):287-94.
- Araújo EC, Costa KSG,
Silva RS, Azevedo VNG, Lima AS. Importância do pré-natal na prevenção da
Sífilis Congênita. Rev Para Med
2006;20(1):47-51.
- Avelleira JCR, Bottino G. Sífilis: diagnóstico, tratamento e controle. An Bras Dermatol
2006;81(2):111-26.
- Magalhães DMS, Kawaguchi IAL, Dias A, Calderon IMP.sífilis na gestação e sua influência na
morbimortalidade materno-infantil. Com Ciências Saúde 2011;22(1):43-54.
- Cooper JM, Michelow IC, Wozniak PS, Sanchez
PJ. Em tempo: a persistência da sífilis congênita no Brasil – Mais avanços são
necessários. Rev Paul Pediatr
2016;34(3):251-3.
- Ministério da saúde
(BR). Secretaria de Vigilância em Saúde. Boletim Epidemiológico 2016;47(35):28.
- Bahia, Secretaria de
estado da saúde. Dia Nacional de Combate à Sífilis terá atividade na próxima
sexta-feira. Salvador; 2016 [citado 2017 jun. 8]. Disponível em: http://www.saude.ba.gov.br/novoportal/index.php?option=com_content&view=article&id=11162:-dia-nacional-de-combate-a-sifilis-tera-atividade-na-proxima-sexta-feira&catid=13:noticias&Itemid=25.
- Salvador, Secretaria
Municipal de Saúde. TABNET Salvador. Salvador; 2017 [citado 2017 Abr 12]. Disponível em: http://www.tabnet.saude.salvador.ba.gov.br/.
- Brasil. Instituto
Brasileiro de Geografia e Estatística. Estatísticas populacionais. 2016 [citado
2017 Maio 12]. Disponível em: http://cidades.ibge.gov.br/xtras/perfil.php?codmun=292740.
- Brasil, Ministério da
Saúde, Secretaria de Vigilância em Saúde, Programa Nacional de DST e Aids. Diretrizes para o Controle da Sífilis Congênita,
Manual de Bolso. Brasília; 2006 [citado 2017 Mar 12]. Disponível em:
http://bvsms.saude.gov.br/bvs/publicacoes/manual_sifilis_bolso.pdf.
- Melo NGDO, Filho DAM,
Ferreira LOC. Diferenciais intraurbanos de
sífilis congênita no Recife, Pernambuco, Brasil (2004-2006). Epidemiol Serv Saúde 2011;20(2):213-22.
- Leal MC, Gama SGN,
Cunha CB. Desigualdades raciais, sociodemográficas e
na assistência ao pré-natal e ao parto, 1999-2001. Rev
Saúde Pública 2005;39(1):100-7.
- Holanda MTCG, Barreto
MA, Machado KMM, Pereira RC. Perfil epidemiológico da sífilis congênita no
Município do Natal, Rio Grande do Norte – 2004 a 2007. Epidemiol
Serv Saúde 2011;20(2):203-12.
- Nonato SM, Melo APS, Guimarães MDC.
Sífilis na gestação e fatores associados à sífilis congênita em Belo Horizonte-MG, 2010-2013. Epidemiol
Serv Saúde 2015;24(4):681-94.
- Lima MG, Santos RFR,
Barbosa GJA, Ribeiro GS. Incidência e fatores de risco para sífilis congênita
em Belo Horizonte, Minas Gerais, 2001-2008. Ciênc
Saúde Coletiva 2013;18(2):499-506.
- Salvador, Prefeitura
Municipal. SMS - Secretaria Municipal da Saúde de Salvador. Salvador; 2016.
Disponível em:
http://www.saude.salvador.ba.gov.br/distritos-sanitarios/#1463074808908-687063f8-c12e.
- Bahia,
Superintendência de vigilância e proteção da saúde de Salvador. Informe
Epidemiológico da Sífilis. Salvador; 2016 [citado 2017 Maio 12]. Disponível em:
http://www.suvisa.ba.gov.br/sites/default/files/Informe%20Epidemiol%C3%B3gico%20S%C3%ADfilis%20Final%202016.pdf.
- Holanda MTCG, Barreto
MA, Machado KMM, Pereira RC. Perfil epidemiológico da sífilis congênita no
Município do Natal, Rio Grande do Norte 2004 a 2007. Epidemiol
Serv Saúde 2011;20(2):203-12.
- Milanez H, Amaral E. Por que
ainda não conseguimos controlar o problema da sífilis em gestantes e recém-nascidos?
Rev Bras Ginecol Obstet 2008;30(7):325-7.
- Almeida MFG, Pereira
SM. Caracterização Epidemiológica da Sífilis Congênita no município de
Salvador, DST. J Bras Doenças Sex Transm
2007;19(3-4):144-56.