ARTIGO
ORIGINAL
Análise
do custo direto do tratamento de hepatite C sob a perspectiva do Sistema Único
de Saúde em município do Estado de São Paulo
Diene Heiri
Longhi Trajano*, Maria Amélia Zanon
Ponce, D.Sc.**, Ana Paula Betaressi da Silva***, Marli de Carvalho Jericó, D.Sc.****
*Chefe
do Departamento da Atenção Especializada da Secretaria Municipal de São José do
Rio Preto e docente na UNILAGO, **Enfermeira, Secretária Municipal de Saúde de
São José do Rio Preto,***Residente do programa de Residência Multiprofissional
em Vigilância em Saúde da FAMERP, ****Professora e orientadora do curso de
Graduação, Pós-graduação Lato Sensu e Stricto Sensu na Faculdade de Medicina de
São José do Rio Preto (FAMERP) e coordenadora do curso de Pós-graduação Lato
Sensu em Auditoria em Saúde
Recebido em 28 de
dezembro de 2017; aceito em 30 de dezembro de 2017.
Endereço
para correspondência:
Ana Paula Betaressi da Silva, FAMERP, Programa de
Residência Multiprofissional em Vigilância em Saúde da FAMERP, Av. Brigadeiro
Faria Lima, 5416, Vila São Pedro, 15090-000 São José do Rio Preto SP, E-mail:
anapaula_silvarp@hotmail.com, anabetaressi@gmail.com, Diene
Heiri Longhi Trajano:
sms.diretoriaatesp@riopreto.sp.gov.br; Maria Amélia Zanon
Ponce: amelinha_famerp@yahoo.com.br; Marli de Carvalho Jericó: marli@famerp.br
Resumo
Introdução: O tratamento da
hepatite C além de oneroso é complexo devido a
necessidade de consultas com especialistas, acompanhamento sistemático
multiprofissional, realização de exames, detecção precoce dos eventos adversos,
técnicas de adesão, além da aquisição dos medicamentos. Objetivo: Analisar o custo direto do tratamento ambulatorial de
hepatite C em um município do estado de São Paulo. Métodos: Estudo descritivo, transversal, realizado em um serviço
ambulatorial público de referência para portadores de hepatite C em um
município do interior do estado de São Paulo. A coleta de dados foi realizada
por meio do Departamento de Informática do Sistema Único de Saúde (DATASUS),
Sistema de Gerenciamento da Tabela de Procedimentos de Medicamentos, Órteses,
Próteses e Materiais Especiais do SUS, Comissão Nacional de Incorporação de
Tecnologias no SUS e relatórios financeiros da secretaria do município em
estudo. Resultados: O custo do
tratamento com a terapia dupla foi de R$ 26.338,41 (US$11.305), dos quais 57%
relacionados aos medicamentos antivirais e 31% a manutenção do serviço de
referência incluindo atendimento especializado, enquanto na terapia tripla o
custo foi de R$62.871,23 (US$ 25.125,7), 83% com medicamentos antivirais e 13%
em consulta médica especializada. Conclusão:
Este estudo apontou que o custo da aquisição dos medicamentos antivirais para o
tratamento da Hepatite C pela União (Ministério da Saúde) não representa o
custo total real do tratamento, no entanto, corresponde a 57% do custo total na
terapia dupla e 83% na terapia tripla.
Palavras-chave: hepatite C,
protocolos clínicos, custos e análise de custo, custos diretos de serviços,
Sistema Único de Saúde.
Abstract
Direct cost analysis of hepatitis C treatment from the perspective of
the Unified Health System in a country town of the São Paulo State
Introduction: The treatment of hepatitis C is onerous and complex, since it requires
the need for specialist consultations, systematic multiprofessional
monitoring, exams, early detection of adverse events,
adherence techniques, and acquisition of medicines. Objective: To identify the direct cost of outpatient hepatitis C
treatment in a country town of the São Paulo State. Methods: It is a descriptive, cross-sectional study performed in a
public reference outpatient clinic for hepatitis C patients in country town in
the São Paulo state. Data collection was done through DATASUS, the System of
Management of the Table of Procedures for Medicines, Orthotics, Prostheses and
Special Materials in the Unified Health System, the National Commission for the
Incorporation of Technologies in the Unified Health System and financial
reports of the municipal office. Results:
In the double therapy the cost was R$ 26.338,41 (US $ 11,305), 57% was related
to antiviral drugs and 31% maintenance of referral service including
specialized care, while in triple therapy the cost was R$ 62,871, 23 (US $
25,125.7), 83% was with antiviral drugs and 13% in specialized medical care. Conclusion: This study pointed out that
the cost of antiviral drugs for the treatment of hepatitis C by the Union
(Ministry of Health) does not represent the actual total cost of treatment;
however, it represents 57% of the total cost in dual therapy and 83% in triple
therapy.
Key-words: hepatitis C,
clinical protocols, costs and cost analysis, direct service costs, Unified
Health Systems.
Resumen
Análisis del costo directo del tratamiento
de la hepatitis C a partir
de la perspectiva del
Sistema Nacional de Saluden
un municipio de São Paulo
Introducción: El tratamiento
de la hepatitis
C además de gravoso es complejo
debido a la necesidad de consultas con especialistas,
seguimiento sistemático multiprofesional,
realización de exámenes, detección precoz de los efectos adversos, técnicas de
adhesión, además de la adquisición de los medicamentos. Objetivo:
Analizar el
costo directo del tratamiento ambulatorio de hepatitis C en un municipio
del estado de São Paulo. Método: Estudio descriptivo,
transversal, realizado en un
servicio ambulatorio
público de referencia para el
tratamiento de hepatitis C en un municipio
del interior del estado de
São Paulo. La recolección de datos
fue realizada por medio del Departamento de Informática del Sistema Único de Salud
(DATASUS), Sistema de Gestión de la
Tabla de Procedimientos de Medicamentos, Ortesis, Prótesis y Materiales Especiales del SUS, Comisión Nacional de Incorporación de Tecnologías del SUS y Comisión Nacional de Incorporación de Tecnologías. Resultados: El costo
del tratamiento
con la doble terapia fue R$ 26.338,41 (US$ 11.305), el
57% relacionado con los
medicamentos antivirales y el
31% del mantenimiento del servicio de referencia incluyendo atención
especializada, mientras que en
la triple terapia el costo fue R$ 62.871,23 (US$
25.125,7), el 83% con
medicamentos antivirales y el
13% en consulta médica especializada. Conclusión: Este estudio apuntó que el costo
de la adquisición de los medicamentos antivirales para
el tratamiento de la hepatitis C por la Unión (Ministerio
de Salud) no representa el costo total real del tratamiento, sin embargo
corresponde al 57% del costo
total en la terapia doble y
el 83% en la terapia triple.
Palabras-clave: hepatitis
C, protocolos clínicos, costos y análisis
de costos, costos directos de servicios, Sistema
Único de Salud.
Introdução
O vírus da hepatite C
(HCV) foi identificado no final da década de 80 [1], e estima-se que globalmente
cerca de 185 milhões de pessoas estejam infectados pelo vírus [2] e 170 milhões cronicamente infectados
[3,4]. Atualmente, a hepatite C é uma doença de magnitude mundial, pois atinge
tanto indivíduos em países desenvolvidos quanto em desenvolvimento, além de
constituir a maior causa de doença hepática crônica [5,2]. Evoluem para
cronicidade cerca de 60 a 85% dos pacientes sem tratamento, podendo em 20% dos
casos desenvolver cirrose, e 1% a 5% carcinoma hepatocelular,
sendo a maior causa de transplante de fígado [1,6].
No Brasil, a
vigilância da hepatite C está baseada no Sistema de Investigação de Agravos de
Notificação (SINAN), com intuitos estatísticos e traçar diretrizes de políticas
públicas [4]. No Brasil, no período de 1999 a 2011 foram notificados 82.041
casos confirmados de hepatite C no país [7], enquanto que entre 1999 e 2015, o
número de casos notificados aumentou para 289.459 [8]. O enfrentamento da
hepatite C ultrapassa a dimensão biológica, necessitando de políticas
específicas devido à relevância, diversidade virológica,
padrão da transmissão, evolução clínica, complexidade diagnóstica e terapêutica
da hepatite C [1]. Todo o tratamento da hepatite C é norteado por Protocolos
Clínicos do Ministério da Saúde, sendo vigente o Protocolo
Clínico e Diretrizes Terapêuticas para Hepatite Viral C e Coinfecções [1] durante a data de coleta de dados deste
estudo. Este protocolo traz o interferon alfa-2a ou
alfa-2b (IFN); interferon peguilado
alfa-2a ou alfa-2b (PEG) e ribavirina (RBV) como fármacos
existentes para o tratamento da doença [1].
Foi também publicado
o Suplemento 1 e 2 do referido protocolo que normatiza
a associação dos medicamentos de ação direta contra o vírus (inibidores de
protease – IP) aos medicamentos já utilizados, constituindo a terapia tripla
[9]. A indicação dos IP é para pacientes monoinfectados
pelo genótipo 1 do HCV e com fibrose avançada (Metavir F3 e F4) ou cirrose hepática compensada (Child-Pugh ≤ 6), de acordo com a Portaria n° 20, de
25 de julho de 2012, SCTIE/MS [9]. Em 2015, três novos fármacos foram
incorporados no tratamento da Hepatite C, sendo eles os medicamentos sufosbuvir, daclatasvir e simeprevir [2]. A decisão de incorporar os inibidores de
protease foi um processo minucioso, que avaliou a efetividade e segurança, e
também realizou uma avaliação econômica, visando alocação dos recursos
disponíveis em consideração ao benefício, custo-efetividade [9].
A demanda por
informações consistentes sobre os benefícios da tecnologia e a repercussão
financeira sobre a esfera pública são de extrema importância e visam subsidiar
a formulação de políticas e tomadas de decisão. No entanto, a avaliação das
tecnologias não deve ser realizada para todas, e sim para aquelas tecnologias
relevantes pelo impacto potencial em saúde, pela complexidade ou pelo custo
unitário ou global [10].
Não resta dúvida que
o tratamento de hepatite C é bastante complexo, principalmente pela utilização
de terapias duplas ou triplas, com frequentes eventos adversos, demonstrando
que o custo do tratamento desta doença não deve estar restrito apenas a aquisição
de medicamentos.
Os custos, em
avaliações econômicas da saúde, são divididos em três categorias, ou seja,
diretos, indiretos e intangíveis. Os diretos são aqueles consumidos diretamente
na provisão da assistência ao paciente que implicam em dispêndios imediatos
como os recursos físicos e humanos. Indiretos, envolvem a mensuração da perda
da capacidade produtiva do indivíduo e familiares decorrentes do processo de
adoecimento ou mortalidade precoce do próprio paciente e do familiar que está auxiliando,
tais como os dias de trabalho perdidos, incapacidade de realizar as atividades
profissionais, tempo gasto em viagens para receber cuidados médicos.
Intangíveis são custos que envolvem a dor, o sofrimento, ansiedade ou fadiga
que ocorre no paciente devido à doença ou ao seu tratamento, portanto, difíceis
de serem mensurados em valores monetários [11].
Sendo assim, o custo
do tratamento de hepatite C não pode ser vinculado apenas à oferta do
medicamento, fazendo-se necessário levantar o real valor financeiro do
tratamento de hepatite C, na perspectiva do Sistema Único de Saúde (SUS),
considerando custos, por meio de um serviço estruturado e equipe
multidisciplinar.
Diante disto,
instiga-se a responder a seguinte questão de pesquisa: Qual o custo direto do
tratamento ambulatorial de hepatite C, na perspectiva do SUS para um município
no Brasil? Assim, este estudo teve como objetivo analisar o custo direto do
tratamento ambulatorial de hepatite C, na perspectiva do SUS, em um Centro de
Referência para Hepatites Virais do município de São José do Rio Preto.
Material
e métodos
Trata-se de estudo
descritivo, transversal realizado no ano de 2014, em um serviço ambulatorial
público de referência para atendimento de indivíduos portadores de hepatite C
na cidade de São José do Rio Preto, interior do estado de São Paulo, com
aproximadamente de 440.000 habitantes [12]. Esse município conta com 26
Unidades Básicas de Saúde, um centro de testagem e aconselhamento fixo e uma
unidade itinerante, com a estratégia do fique sabendo e protocolos de triagem
para os enfermeiros, visando facilitar o diagnóstico precoce. Além disso,
possui um Ambulatório Municipal de Hepatites Virais, referência para
acompanhamento e tratamentos dos pacientes portadores de hepatite C, e tem como
referência o Hospital de Base.
O Ambulatório
Municipal de Hepatites Virais oferece atendimento multidisciplinar com equipe e
infraestrutura especializada, contando com consultórios, sala de grupo, de
coleta de exames, de vacina e o Serviço de Tratamento Assistido (STA). Em
consideração a complexidade terapêutica, este serviço realiza acompanhamento
sistemático e integral, visando manejo dos eventos adversos em tempo oportuno
para auxiliar a adesão.
Após aprovação do
comitê de ética em pesquisa (parecer nº 485.870) foi realizada a coleta de
dados por meio de várias fontes secundárias como o Departamento de Informática
do Sistema Único de Saúde (DATASUS); Sistema de Gerenciamento da Tabela de
Procedimentos de Medicamentos, Órteses, Próteses e Materiais Especiais do SUS
(SIGTAP); dados de monitoramento da secretaria do município em estudo e o
sistema de informação do Ambulatório Municipal de Hepatites Virais.
Para o cálculo dos
custos diretos do tratamento da Hepatite C considerou-se neste estudo as
seguintes variáveis: medicamentos (antivirais e os para manejo de eventos
adversos); exames de diagnóstico e de monitoramento (Anti
HCV, Reação em Cadeia da Polimerase (PCR) qualitativo
e quantitativo, genotipagem, biópsia hepática, aminotransferases (transaminases), bilirrubinas, albumina,
proteínas séricas, fosfatase alcalina, Gama-glutamiltransferase (GGT), atividade de protrombina,
alfafetoproteína, hemograma, creatinina, glicemia em
jejum, hormônio estimulante da tireóide (TSH), sorologia
para vírus da imunodeficiência humana – sorologia para HIV, sorologia hepatite
A (Anti HAV total ou IgG), sorologia hepatite B (HBsAg,
Anti HBc total), urina,
fezes, ultrassom abdominal, endoscopia (se suspeita de hipertensão portal),
exame beta da gonadotrofina coriônica humana (BHCG), acido úrico); consulta
médica especializada (infectologista, gastroenterologista, psiquiatra);
consulta com outros profissionais de nível superior (enfermeiro, psicólogo,
nutricionista, assistente social); manutenção do serviço de tratamento
assistido (consulta de enfermagem, técnico de enfermagem) e ambulatório de
referência (custo) e hospitalizações devido ao tratamento.
Foram levantados os
valores do custo direto do tratamento da hepatite C considerando os valores
referentes aos anos de 2012 e 2013. A quantidade de recursos consumidos foi
considerada com base no protocolo brasileiro para o tratamento da hepatite C
[9] e pela experiência real do Ambulatório Municipal de Hepatites Virais.
A duração da terapêutica
da hepatite C determinada pelo protocolo do Ministério da Saúde é de longa
duração e se faz necessário a avaliação da resposta virológica sustentada após seis meses do término do
tratamento. Por isto, a fim de levantar os custos reais do tratamento de
hepatite C no Ambulatório Municipal de Hepatites Virais foi identificada uma
amostra dos usuários que iniciaram o tratamento no período de 01 de julho de
2011 a 31 de julho de 2012, seguindo os critérios de inclusão: genótipo 1, monoinfectado, acompanhamento
do tratamento no Ambulatório Municipal de Hepatites Virais e que tiveram como
desfecho a finalização da terapêutica e tratamento por terapia dupla ou tripla
por 48 semanas.
Os preços dos
medicamentos antivirais e da eritropoietina e filgrastima
foram obtidos pelo documento da Comissão Nacional de Incorporação de
Tecnologias no SUS (CONITEC) que utiliza o preço de fábrica (ICMS 18%) do
Cadastro Nacional de Estabelecimentos de Saúde (CNES) com desconto do
Coeficiente de Adequação de Preços (CAP) de 21,87% e os valores das outras
medicações obtidos por meio de uma busca no mercado para obtenção dos preços
dos medicamentos com venda liberada ao comércio [7]. Para atribuir valores aos
custos dos procedimentos realizados (exames, consultas e hospitalizações),
foram utilizados os valores de reembolso pagos pelo SUS para os diferentes
itens, encontrados no Sistema de Gerenciamento da Tabela de Procedimentos de
Medicamentos, Órteses, Próteses e Materiais Especiais do SUS (SIGTAP) -
(http://sigtap.datasus.gov.br).
Os custos do serviço
(ambulatório e STA) foram obtidos de dados de monitoramento da Secretaria
Municipal do Município em estudo, considerando os valores gastos com as
despesas permanentes, recursos humanos e insumos do Ambulatório Municipal de
Hepatites Virais. A variável referente à hospitalização relacionada à
terapêutica utilizada neste estudo para determinação do custo foi referente à
amostra do Ambulatório Municipal de Hepatite Virais, obtido por meio de um
levantamento nominal sobre as internações durante o período de tratamento por
meio do SIHD (Sistema de Informação de Hospitalização Descentralizado) do
DATASUS.
Para facilitar a
compreensão e comparação do custo direto do tratamento da hepatite C, optou-se
em apresentar os valores na moeda local o Real e o dólar americano, em função
de sua larga utilização. O Banco Central brasileiro utiliza-se da taxa de
cambio dólar ptax para oficializar conversões da
moeda local em dólar. Assim, para a conversão do valor de origem para o dólar
utilizou-se U$1,67 que foi a média da taxa de cambio do ano de 2011.
Resultados
O Ambulatório
Municipal de Hepatites Virais de São José do Rio Preto possui 2.662 pacientes
cadastrados, destes 1.892 são portadores de hepatite C, e 32 coinfecção hepatite B e C. O STA, inaugurado em 18 de
novembro de 2008, possui 541 pacientes cadastrados. No período de julho de 2011
a julho de 2012 iniciaram tratamento no STA 91 pacientes, dos quais 74 foram
acompanhados no Ambulatório Municipal de Hepatites Virais e 17 em serviços
privados.
Dos 74 pacientes em
seguimento no Ambulatório Municipal de Hepatites Virais, 56 eram genótipo tipo 1, cinco abandonaram o tratamento, um óbito e 10 tratamentos
foram suspensos por critérios médicos. Quarenta pacientes concluíram o
tratamento, 22 o realizaram em 48 semanas (21 com terapia dupla e um com
terapia tripla), desta amostra 13 obtiveram Resposta Virológica
Sustentada (RVS), sete recidiva e dois pacientes não coletaram amostra para
realização do teste Reação em Cadeia da Polimerase (PCR) 6
meses após a finalização do tratamento.
O valor da terapia
dupla (PEG interferon e Ribavirina)
foi de R$ 15.131,52 (US$ 6.494.55), sendo o valor semanal médio de R$ 311,32
(US$ 133.88) (PEG interferon) e R$ 3,92 (US$ 1.68) (Ribavirina). Na terapia tripla este valor é somado ao
Inibidor de Protease, sendo de R$ 49.290,52 (US$21.156.3) (PEG interferon + Ribavirina + Telaprevir), e R$ 51.979,34 (US$ 22.310.5) (PEG interferon + Ribavirina + Boceprevir), sendo o valor semanal destas drogas de R$
837,45 (US$359.45) (Boceprevir, usado por 44 semanas)
e R$ 2.846,59 (US$1.221.56) (Telaprevir, usado por 12
semanas). Este valor ainda deve ser somado aos medicamentos utilizados para
controle dos eventos adversos, sendo um dos principais a anemia, tratada com
eritropoietina, que com base na frequência destes eventos e o custo do frasco
ampola de 10.000 UI injetável paga por procedimento SIA/SUS no valor de R$
21,83 (US$ 9.36), estimou-se uma média para tratamento por paciente de R$ 872,86
(US$ 374.65).
Quanto aos exames
diagnósticos e de monitoramento os valores utilizados foram os de reembolso
pagos pelo SUS, encontrados no SIGTAP (Tabela I) competência 03/2014. Os
parâmetros utilizados para o quantitativo de cada exame para fechamento do
diagnóstico foram o protocolo clínico e diretrizes
terapêuticas para hepatite viral C e coinfecções
do Ministério da Saúde, totalizando em R$ 891,63 (US$ 382.70). No monitoramento
de exames do tratamento de 48 semanas, o custo de exames estimado pelo
protocolo foi de R$ 968,27 (US$ 415.60), e, de acordo com dados coletados, o
valor gasto pelos pacientes do Ambulatório Municipal de Hepatites Virais foi de
R$ 717,22 (US$ 307.84).
Referente aos exames
parametrizados no protocolo para avaliação inicial e monitoramento, foi
observado por meio da amostra dos pacientes do Ambulatório Municipal de
Hepatites Virais que alguns exames são realizados num quantitativo menor do que
o parametrizado. Após o início do tratamento, o protocolo determina que após 15
dias de tratamento seja realizado um hemograma com contagem de plaquetas,
dosagem de creatinina, ALT e AST, que são repetidos após 15 dias e depois
mensalmente, totalizando em 13 amostras, com média destes exames na amostra do
ambulatório de hepatites virais de 10 amostras. No caso do exame Beta HCG
sugere-se que o mesmo seja trimestralmente, e nas 10 mulheres da amostragem
houve apenas registro em prontuário de apenas 01 exame. A endoscopia somente
foi necessária em apenas 13% dos casos.
Em relação a
consultas e procedimentos, o levantamento foi realizado com dados do
Ambulatório Municipal de Hepatites Virais, sendo uma média de quatro consultas
de nível superior (exceto médico), 11 consultas médicas, 60 atendimentos no
Serviço de Tratamento Assistido (STA) e um atendimento em grupo.
Tabela
I - Descrição dos valores de exames e
procedimentos pagos pelo SUS. SIGTAP, competência 03/2014.
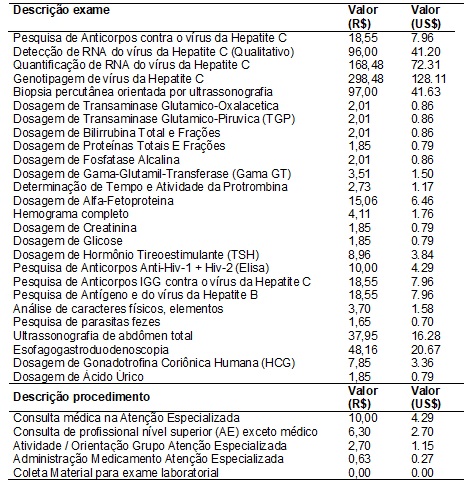
Fonte: SIGTAP
COMPETENCIA 03/2014 (http://sigtap.datasus.gov.br)
Ao realizar a busca
sobre as internações dos pacientes em tratamento, verificou-se que no período
estudado não houve registro de hospitalização, esta variável não foi
considerada no custo total. Quanto à manutenção do STA (equipe de enfermagem e
de apoio) junto ao ambulatório de referência, o custo médio mensal do
Ambulatório Municipal de Hepatites Virais foi de R$ 61.388,43 (US$ 26.349.00)
(Tabela II), 88% dos gastos são referentes aos recursos humanos uma vez que o
Ambulatório Municipal de Hepatites Virais conta com uma equipe formada por
médicos infectologistas, gastroenterologista e infecto pediatra, enfermeiras,
técnico de enfermagem, agente administrativo e os profissionais de nível
superior (Psicóloga, Nutricionista, Assistente Social). O custo total deve ser
distribuído de acordo com capacidade instalada do serviço, para estimar o custo
por paciente.
Tabela
II -
Demonstrativo da média mensal e custo
anual dos custos segundo variáveis de recursos humanos, despesas permanentes e
insumos do Ambulatório Municipal de Hepatites Virais. São José do Rio Preto,
2012.
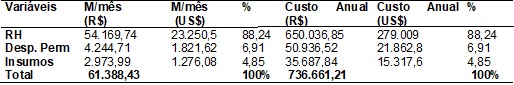
RH = Recursos Humanos;
Desp. Perm = Despesas Permanentes.
Fonte: Monitoramento
de custo do Ambulatório Municipal de Hepatites Virais
Em relação aos gastos
no tratamento da Hepatite C, os achados apontam os custos diretos das terapias
dupla e tripla, respectivamente (Figuras 1 e 2). É possível observar que 57%
dos custos foram gastos diretamente com os medicamentos antivirais para a
terapia dupla (Figura 1) enquanto que na terapia tripla isso totalizou 83%
(Figura 2), apresentando uma diferença de 26% a mais para a terapia tripla. No
entanto, na terapia dupla com consultas e manutenção do STA foram gastos 31%
dos recursos (Figura1), já na terapia tripla esse valor foi menor em 18%
(Figura 2). Entre as terapias o custo com manejo dos eventos adversos
apresentou uma diferença de apenas 4%, sendo 6% dos custos gastos com na
terapia dupla (Figura 1) e 2% na terapia tripla (Figura 2).
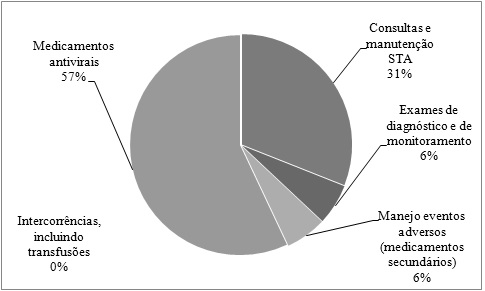
Figura
1 – Distribuição dos custos diretos da terapêutica
de hepatite C na terapia dupla, do AHV. São José do Rio Preto, 2011/12.
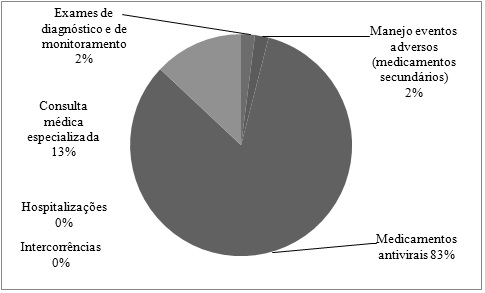
Figura
2 – Distribuição dos custos diretos da
terapêutica de hepatite C na terapia tripla, do AHV. São José do Rio Preto,
2011/12.
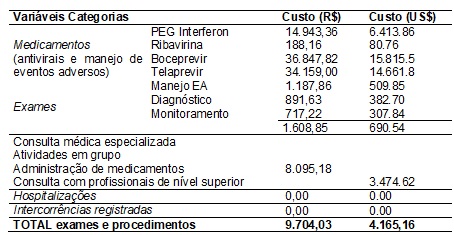
A Tabela III
apresenta os custos totais com o tratamento da Hepatite C, exames de
diagnóstico e monitoramento e consulta médica especializada, atividades em
grupo, administração de medicamentos e consultas com outros profissionais de
nível superior. É possível observar que os gastos com medicamentos antivirais (Boceptavir, Telaprevir e PEG Interferon, respectivamente) e recursos humanos são
predominantes, e que o custo dos medicamentos antivirais e para manejo de
eventos adversos variou de R$188,16 a R$36.847,82.
Tabela
III
- Custo total do tratamento de hepatite C
no Ambulatório Municipal de Hepatites Virais segundo variáveis medicamentos,
exames, recursos humanos, hospitalizações e intercorrências. São José do Rio
Preto, 2014.
Fonte: Monitoramento de
custo do Ambulatório Municipal de Hepatites Virais
Discussão
O
objetivo primário
do tratamento é a erradicação do vírus
seguido da prevenção das complicações
causadas pela infecção pelo HCV [5], o que é
obtido principalmente pela
erradicação do vírus no sangue controlada pelos
resultados de testes de
detecção do RNA do HCV (HCV-RNA), para tanto se faz
necessário um
acompanhamento sistemático do paciente em tratamento visando
adesão e controle
da terapêutica. É importante salientar que a
terapêutica medicamentosa é
direcionada pelo Protocolo do Ministério da Saúde,
existindo divergências
quanto ao medicamento a ser utilizado e tempo de terapêutica
segundo o
genótipo. O HCV é classificado em seis genótipos
principais (designados 1 a 6)
e diversos subtipos com base na heterogeneidade da sequência
genômica, sendo o
mais comum o genótipo 1 [1,2]. Em concordância com a
afirmação descrita acima, um estudo realizado em Brasília comprovou que o
genótipo tipo 1b é o mais comum em portadores de HCV no Brasil [13].
De acordo com os
dados do boletim epidemiológico de Hepatites Virais, quanto ao número de novos
casos, concluiu-se que a transmissão da hepatite C esteve estável no Brasil no
período de 2004 a 2014 (com exceção de 2013) [11]. Baseado nisso, é possível acreditar
que esta queda pode ter decorrido do tratamento e acompanhamento oferecido no
país pelo SUS, e que ter expandido este tratamento para a população portadora
do genótipo tipo 1 do HCV pode ter tido como
consequência a redução da mortalidade e custos em associação com as
complicações hepáticas [14].
Investigação
realizada em Portugal apontou que mundialmente o custo anual da medicação antivírica (PegIFN
+ RBV) utilizada para intervenção de novos casos seja de 12,7 milhões de euros
e que o monitoramento destes pacientes (consultas e exames complementares de
diagnóstico) correspondam a aproximadamente 5 milhões de euros, atingindo cerca
de 17,7 milhões de euros [15].
Comparando os dados
observou-se que os custos estimados com realização de exames diagnósticos e de
monitoramento conforme o protocolo seria de R$ 1.859,90 (US$798.309), no
entanto, o custo médio por paciente foi de R$1.608,85 (US$ 690.553). O custo
com a manutenção do serviço de referência levantado foi de R$61.388,43/mês (US$
26.349.2/month), com capacidade instalada atual de
atender 90 pacientes/mês no STA. No entanto, nos
achados deste estudo o Ambulatório Municipal de Hepatites Virais atendeu 91
pacientes, com custo por paciente estimado em R$ 674,60/mês (US$ 289,55/month), o tratamento todo (48 semanas) um custo de R$
8.095,18/paciente (US$ 3.474.55). Contudo, segundo o protocolo o custo estimado
para realização dos procedimentos, incluindo as consultas, seria de R$313,80
(US$134.69) durante todo o tratamento.
Além disso, é
possível observar que R$ 650.036,85 (US$ 279,009) anualmente são gastos com
recursos humanos, com média mensal de 54.169,74 (US$ 23.250,5). A distribuição
percentual dos custos com recursos humanos, despesas permanentes e insumos foi
de 88,24%, 6,91% e 4,85% respectivamente.
No presente estudo o
custo da terapia dupla foi de R$ 26.338,41 (US$ 11.305), dos quais 57% está relacionado aos medicamentos antivirais, 31% a
manutenção do serviço de referência incluindo atendimento especializado como
consultas, 6% relacionado a exames para fechamento do diagnóstico e para
monitoramento, 6% no manejo de evento adverso. Já na terapia tripla (Boceprevir) o estudo apontou um aumento importante do
custo, totalizando R$ 62.871,23 (US$ 25.125,7), 83% dos gastos correspondem aos
medicamentos antivirais, 2% aos exames de diagnóstico e monitoramento, 2% no
manejo de eventos adversos e a manutenção do serviço de referência passou a corresponder em apenas 13% do custo total da
terapêutica. O custo relacionado aos eventos adversos esta sujeito a
incertezas, visto que não foram encontrados registros em todos os prontuários,
porém, o custo médio registrado por paciente foi de R$ 1.187,86 (US$ 509.85).
A aquisição de
medicamentos (interferon, ribavirina
e inibidores de protease) é centralizada pelo governo federal, o custo médio
estimado de um tratamento com peginterferona e ribavirina é de R$ 15.131,52 (US$ 6.494.55), porém, o custo
médio para cada paciente curado é maior que o triplo do valor. No entanto,
destaca-se que para os pacientes inclusos no Suplemento 1,
o valor da aquisição da medicação deve-se somar o valor dos inibidores de
protease, sendo R$34.159,00 (US$ 14.661.8) para telaprevir
e R$ 36.847,82 (US$15.815.5) para o boceprevir [7].
Estudo brasileiro
apontou que os custos totais diretos do tratamento da hepatite C por paciente
com as drogas antivirais PEG 2a 180 mcg+RBV de
R$10.658,08 (US$ 4.574,68) é de R$ 23.767,52 (US$ 10.201,5) e PEG 2b 120 mcg+RBV de R$ 12.597,63 (US$ 5.407,17), totalizando mais de
88% do custo médico de tratamento, sendo os medicamentos antivirais os
elementos mais caros da terapêutica, apesar da complexidade do acompanhamento
do paciente [16]. Vale lembrar que no estudo citado foram considerados custos
diretos: medicamentos antivirais, medicamentos para controle de efeitos
adversos, testes diagnósticos para hepatites, aplicação dos antivirais,
consultas com médicos e outros profissionais, acompanhamento farmacoterapêutico e de enfermagem e hospitalizações devido
ao tratamento.
Em concordância com
os achados deste estudo, a investigação realizada no Brasil sobre custo no
tratamento da hepatite C mostrou que os medicamentos antivirais são a categoria
de maior despesa, 30,9% dos custos são para a terapia medicamentosa com INF e
88,6% com terapia medicamentosa de PEG [16]. Os dados comprovam que o custo da
aquisição dos medicamentos antivirais para o tratamento da Hepatite C pela
União (Ministério da Saúde) não representa o custo total real do tratamento, e
que corresponde a 57% do custo total na terapia dupla e 83% na tripla.
Pontua-se ainda que os resultados de modelos econômicos estão
sujeitos a incertezas e imprecisões, portanto, é importante testar a extensão
dos resultados que podem diferir de acordo com diversas variáveis.
Neste contexto vale
ressaltar que a demanda por informações consistentes sobre os benefícios da
tecnologia e a repercussão financeira sobre a esfera pública são de extrema
importância e visam subsidiar a formulação de políticas e tomadas de decisão.
No entanto, a avaliação das tecnologias não deve ser realizada para todas, e
sim para aquelas tecnologias relevantes pelo impacto potencial em saúde, pela
complexidade ou pelo custo unitário ou global [10], o que comprova a
importância da realização de estudos de custos de terapêuticas complexas
auxiliando os gestores no planejamento e organização de serviços a fim de
melhorar a adesão do paciente ao tratamento de difícil monitoramento.
Uma das limitações
encontra-se na reduzida amostra, portanto as conclusões destinam-se a essa
população, tratando-se por isso de um estudo exploratório. Também, o estudo foi
realizado em apenas um ambulatório, e os resultados podem ter sido
influenciados pelas circunstancias organizativas local, de forma que não podemos
generalizar os resultados obtidos a outros ambulatórios. Tratando-se de
limitações deste estudo, recomenda-se que é uma dimensão a ter em conta em
trabalhos futuros.
Por meio de
elucidação e explanação dos custos, este estudo vem acrescentar à literatura a
quantificação dos recursos diretos consumidos e cálculo de seus respectivos
custos no tratamento ao portador de hepatite C, identificando os custos
adicionais às medicações no montante financeiro consumido na assistência e sua
relevância para atuais e futuros protocolos e diretrizes em saúde. É válido
citar a importância da realização de novos estudos sobre o custo direto dos
medicamentos utilizados atualmente (Protocolo Clínico e
Diretrizes Terapêuticas para Hepatite C e Coinfecções
[2]), tanto para comparação dos mesmos quanto para o aprofundamento do tema em
análise.
Conclusão
Constatou-se que no
custo total direto do tratamento ambulatorial de hepatite C, os medicamentos
antivirais disponibilizados pela União (Ministério da Saúde) são os mais
onerosos, representando 57% na terapia dupla e 83% na terapia tripla. Contudo,
a cobertura dos demais custos depende do orçamento público municipal podendo
comprometer a viabilidade do tratamento. O conhecimento dos custos do tratamento
por parte dos profissionais de saúde repercute de modo significativo a dar
ênfase na promoção de estratégias eficazes de adesão do paciente ao tratamento,
ações de prevenção e controle dessa doença para uma utilização efetiva dos
recursos públicos.
Referências
- Brasil. Ministério da
Saúde. Secretaria de Vigilância em Saúde. Departamento de DST, Aids e Hepatites Virais. Protocolo Clínico
e Diretrizes Terapêuticas para Hepatite Viral C e Coinfecções.
Brasília: Ministério da Saúde; 2011.
- Brasil. Ministério da
Saúde. Secretaria de Vigilância em Saúde. Departamento de DST, Aids e Hepatites Virais. Protocolo Clínico
e Diretrizes Terapêuticas para Hepatite C e Coinfecções.
Brasília: Ministério da Saúde; 2015.
- Melo CEB. Tratamento
da hepatite crônica pelo vírus C: novas perspectivas. J Bras
Med 2014;102(1).
- Oliver JC, Prado CG,
Oliveira CC, Alvarenga DJ, Costa DRSA, Germano JL et
al. Hepatite C: prevenção e diagnóstico. Revista da Universidade Vale do Rio
Verde 2013;11(1):19-29.
- Brasil. Ministério da
Saúde. Secretaria de Ciência, Tecnologia e Insumos Estratégicos. Relatório de
Recomendação da Comissão Nacional de Incorporação de Tecnologias no SUS (Conitec). Simeprevir, sofosbuvir e daclatasvir no
tratamento da hepatite crônica tipo C e coinfecções.
Brasília: Ministério da Saúde; 2015.
- Romanelli RMC, Faria LC,
Monteiro RJGC, Nunes RVP, Duclou CN, Lima AS et al. Evolução de pacientes submetidos a transplante
hepático por hepatites virais. Rev Méd Minas Gerais 2015;25(3).
- Brasil. Ministério da
Saúde. Secretaria de Ciência, Tecnologia e Insumos Estratégicos. Relatório de
Recomendação da Comissão Nacional de Incorporação de Tecnologias no SUS –
CONITEC 01: Inibidores de Protease (Boceprevir e Telaprevir) para o tratamento da Hepatite Crônica C.
Brasília: Ministério da Saúde; 2012.
- Brasil. Ministério da
Saúde. Secretaria de Ciência, Tecnologia e Insumos Estratégicos. Relatório de
Recomendação da Comissão Nacional de Incorporação de Tecnologias no SUS –
(CONITEC). Protocolo e Diretrizes Terapêuticas para Hepatite C e Coinfecções. Brasília: Ministério da Saúde; 2017.
- Brasil. Ministério da
Saúde. Secretaria de Vigilância em Saúde. Departamento de DST, Aids e Hepatites Virais. Suplemento 1
Protocolo Clínico e Diretrizes Terapêuticas para Hepatite Viral C e Confecções
Manejo do paciente infectado cronicamente pelo genótipo 1 do HCV e fibrose
avançada. Brasília: Ministério da Saúde;
2013.
- Tonon LM,
Tomo TT, Secoli SR. Farmacoeconomia:
análise de uma perspectiva inovadora na prática clínica da enfermeira. Texto
Contexto Enferm 2008;17(1):177-82.
- Brasil. Ministério da
Saúde. Secretaria de Vigilância em Saúde. Departamento de DST, Aids e Hepatites Virais. Boletim Epidemiológico “Hepatites
Virais”. Ano III - nº 1, 2012. Brasília: Ministério da Saúde; 2012.
- Instituto Brasileiro
de Geografia e Estatística – IBGE cidades. [citado 2017 Abr
12]. Disponível em: URL: http://cidades.ibge.gov.br
- Santos CM, Milagres
BS. A epidemiologia da hepatite C entre os anos 1999 e 2009 [Monografia].
Brasília: Faculdade de Ciências da Educação e Saúde, Centro Universitário de
Brasília; 2015.
- Rodrigues MPS, Vianna
CMM, Mosegui GBG, Costa e Silva FV, Peregrino AAF,
Jardim FN. Custo-efetividade da inclusão dos respondedores virológicos
lentos no tratamento da hepatite C na presença da coinfecção
com o HIV. Rev Cad
Saúde Pública 2013; 29(supl1):S146-S158.
- Blatt CR, Bernardo NLMC,
Rosa JA, Bagatini F, Alexandre RF, Neto GB, et al. An estimate of the
cost of hepatitis c treatment for the Brazilian Health System. Value in Health Regional Issues 2012;1(2):129-35.
- Anjo J, Café A,
Carvalho A, Doroana M, Fraga J, Gíria J, et al. O impacto da hepatite C em Portugal. Jornal Português
de Gastroenterologia 2014;21(2):44-54.