ARTIGO
ORIGINAL
Segurança
do paciente em unidade de terapia intensiva: uso de pulseiras de identificação
Thaís Venas da Costa Trindade*, Carina Marinho Picanço, M.Sc.**, Silvana Lima Vieira, D.Sc.***,
Edenise Maria Santos da Silva Batalha****
*Enfermeira,
Residente em Terapia Intensiva pela Universidade do Estado da Bahia,
**Enfermeira, Coordenadora da Comissão de Residência Multidisciplinar em Saúde
do Hospital Geral Roberto Santos (HGRS), ***Enfermeira, Professora Assistente
do Departamento de Ciências da Vida, Universidade do Estado da Bahia,
****Enfermeira, Doutoranda em Enfermagem pela Escola de Enfermagem da
Universidade de São Paulo, Professora Auxiliar do Departamento de Ciências da
Vida da Universidade do Estado da Bahia
Recebido em 8 de maio
de 2018; aceito em 14 de fevereiro de 2019.
Endereço
de correspondência:
Edenise Maria Santos da Silva Batalha, Departamento
de Ciências da Vida, Colegiado de Enfermagem, Universidade do Estado da Bahia,
Rua Silveira Martins, 2555 Cabula 41195-001 Salvador BA, E-mail:
edenisemaria@gmail.com; Thaís Venas da Costa
Trindade: thaivenas@hotmail.com; Carina Marinho Picanço:
carinampicanco@gmail.com; Silvana Lima Vieira: silvana.limavieira@gmail.com
Resumo
Introdução: A identificação
correta dos pacientes tem sido adotada para garantir a sua segurança, sendo uma
prática imprescindível no cuidado à saúde especialmente na Unidade de Terapia
Intensiva (UTI). Objetivo: Avaliar o
uso da pulseira de identificação em pacientes internados em UTIs
de um hospital geral de grande porte, público e terciário do município de
Salvador/BA. Métodos: Estudo
quantitativo, transversal e descritivo, realizado em três UTIs
(Cirúrgica, Emergência e Geral). A coleta dos dados ocorreu através de
formulário estruturado baseado no Protocolo de Identificação do Ministério da
Saúde. A amostra foi composta por 117 oportunidades de observação e a análise
ocorreu através de estatísticas descritivas. Resultados: Foi observado que 41% dos pacientes estavam sem a
pulseira, sendo a UTI da Emergência com o maior número de casos de não
identificação (70%). A maioria das pulseiras estava com dados legíveis (63,7%),
em condição de uso (75%), apresentando dados em conformidade com os dados do
prontuário (97%), eram brancas (95,6%) e manuscritas (92,7%). Conclusão: Foi possível constatar que o
sistema de identificação dos pacientes nas UTIs
apresenta-se deficitário, visto que as unidades avaliadas necessitam melhorar a
conformidade no uso das pulseiras, em especial a UTI da Emergência.
Palavras-chave: segurança do
paciente, unidade de terapia intensiva, sistemas de identificação de pacientes.
Abstract
Patient
safety in intensive therapy unit: use of identification bracelets
Introduction:
The correct identification of the patients has been adopted to guarantee their
safety, being an essential practice in the health care especially in the
Intensive Care Unit (ICU). Objective:
To evaluate the use of the identification bracelet in ICU patients in a large general public and tertiary hospital in the city of
Salvador/BA. Methods: Quantitative,
transversal and descriptive study, performed in three ICUs (Surgical, Emergency
and General). The data was collected through a structured form based on the
Protocol of Identification of the Ministry of Health. The sample consisted of
117 observation opportunities and the analysis occurred through descriptive
statistics. Results: We observed that
41% of the patients were without the bracelet, the Emergency ICU with the
highest number of cases of non-identification (70%). Most of the bracelets were
legible (63.7%), in use condition (75%), presented data according to the data
of the medical record (97%), were white (95.6%) and handwritten (92.7%). Conclusion: It was possible to verify
that the patient identification system in the ICUs is deficient because the
units evaluated need to improve compliance in the use of the bracelets,
especially the Emergency ICU.
Key-words: patient
safety, intensive care unit, patient identification systems.
Resumen
Seguridad del
paciente en unidad de
terapia intensiva: uso de la pulsera
de identificación
Introducción: La identificación correcta de los pacientes suele ser adoptada para garantizar
su seguridad, siendo una práctica imprescindible en el cuidado a la salud, especialmente en la Unidad de Terapia Intensiva
(UTI). Objetivo: Evaluar
el uso de la pulsera de identificación en pacientes internados en UTIs de un hospital general de gran porte, público y terciario del municipio de Salvador/BA. Métodos: Estudio
cuantitativo, transversal y descriptivo,
realizado en tres UTIs (Quirúrgica, Emergencia y General). La colecta
de los datos ocurrió a través de formulario estructurado basado en el Protocolo de Identificación de Ministerio de Salud. La muestra fue compuesta por 117 oportunidades
de observación y el análisis ocurrió a través de
estadísticas descriptivas. Resultados: Fue observado que un 41% de los pacientes estaban sin la
pulsera, siendo la UTI de Emergencia con el mayor
número de casos de no identificación (70%). La mayoría de las pulseras tenían los datos legibles
(63,7%), en condición de
uso (75%), presentando datos en
conformidad con los datos del
prontuario (97%), eran blancas (95,6%) y manuscritas (92,7%). Conclusión: Fue
posible constatar que el
sistema de identificación de los
pacientes en las UTIs se presenta deficitario,
visto que las unidades evaluadas
necesitan mejorar la conformidad en el uso de las
pulseras, especialmente en
UTI de Emergencia.
Palabras-clave: seguridad
del paciente, unidad de
terapia intensiva, sistemas de identificación de
pacientes.
Introdução
A Organização Mundial
de Saúde (OMS) estima que anualmente milhares de pessoas sofram danos evitáveis
causados por serviços de saúde e sinaliza que cuidados inseguros são fontes de
morbidade e mortalidade ao redor do mundo [1]. Como consequência, essa
insegurança ocasiona prejuízos nos resultados clínicos e funcionais dos
pacientes, insatisfação da população usuária e custos desnecessários para os
serviços e sistema de saúde [2].
A insegurança na assistência
à saúde está relacionada à ocorrência de erros durante a prestação de cuidado.
Duarte et al. [3] encontraram como
resultado a partir da análise dos estudos incluídos em sua revisão integrativa
que o erro não é intencional e que, muitas vezes, o profissional sequer percebe
sua ocorrência [3]. Dentro desse universo de erros, evidenciam-se os erros que
não atingem o paciente ou são identificados antes, os que o atingem, mas não
causam danos discerníveis, são denominados de incidente sem dano,
e os que atingem e resultam em dano desnecessário, são nomeados de incidentes
com dano ou evento adverso (EA) [4].
Neste contexto, a
preocupação com a excelência na qualidade assistencial e a necessidade de
proporcionar um cuidado com minimização de riscos para os pacientes tornaram-se
um grande desafio para as organizações de saúde no mundo [5].
No Brasil, destaca-se a
Portaria GM/MS nº 529/2013, que instituiu o Programa Nacional de Segurança do
Paciente (PNSP) com o objetivo de colaborar para a qualificação do cuidado em
saúde em todos os estabelecimentos de saúde do território nacional [6]. Além
disso, este programa busca promover e apoiar a implementação de ações voltadas
para segurança do paciente, por meio da implantação da gestão de risco e de
Núcleos de Segurança do Paciente (NSP) nos estabelecimentos de saúde; envolver
os pacientes e familiares nas ações de segurança do paciente; expandir o acesso
da sociedade às informações relativas à segurança do paciente; produzir,
sistematizar e lançar conhecimentos sobre segurança do paciente; e promover a
inserção do tema no ensino na área da saúde.
Essa portaria institui
que um conjunto de protocolos devam ser elaborados e implantados [6]. Ainda em
2013, protocolos básicos foram publicados, como a higiene das mãos; cirurgia
segura; cuidados na prescrição, uso e administração de medicamentos;
identificação de pacientes; prevenção de quedas e úlceras por pressão, visando
a melhoria em relação aos índices de erros e EA relacionados a estes aspectos [7,8].
Nesse contexto, o
protocolo de identificação do paciente tem como finalidade, garantir a sua
correta identificação, a fim de reduzir a ocorrência de incidentes [9].
No processo de
identificação deve ser garantida ao paciente a realização de procedimento a que
ele está destinado, prevenindo a ocorrência de eventos adversos que possam
trazer danos [10].
Essa estratégia tem
sido adotada para garantir a segurança dos pacientes, sendo uma prática
imprescindível para garantir a segurança nos cuidados e procedimentos em
qualquer estabelecimento de cuidado à saúde [5,11].
Durante a admissão até
a alta do paciente podem ocorrer erros de identificação do paciente, alguns
fatores podem ampliar os riscos desses erros, tais como: o nível de consciência
do paciente, modificações de leitos dentro da instituição ou troca de
profissionais [9]. Este cenário pode gerar graves consequências para a
segurança do paciente e qualidade da assistência prestada como erros de
medicação, erros durante a hemotransfusão, em testes
diagnósticos, e até mesmo a realização de procedimentos em pacientes errados
e/ou em locais errados [11]. Um grande desafio para os gestores no contexto
hospitalar é garantir a segurança do paciente, e deve-se considerar a investigação
de EA na análise de indicadores de qualidade de atendimento.
Na Unidade de Terapia
Intensiva (UTI) há uma maior probabilidade de ocorrência de EA devido à
instabilidade clínica dos pacientes e ao elevado número de intervenções e
dispositivos a que são submetidos durante tratamento [12]. Estes EA comprometem
a qualidade dos cuidados e podem levar à morte, invalidez, perda de confiança e
insatisfação com o serviço [13].
Apesar da mobilização
para a segurança do paciente, verifica-se que a identificação do paciente ainda
não vem sendo reconhecida de maneira eficaz como elemento crucial no campo do
cuidado seguro. Logo, esse trabalho justifica-se pela relevância de que estudos
relacionados à segurança do paciente são necessários e por reconhecer a
importância do processo seguro de identificação, bem como o impacto das não
conformidades relacionadas à qualidade e segurança assistencial. Diante disso,
o estudo questionou qual era a frequência do uso da pulseira de identificação
pelos pacientes internados em Unidades de Terapia Intensiva em um hospital do
município de Salvador/BA; e se essas pulseiras estavam de acordo com o
protocolo estabelecido pelo Ministério da Saúde.
Como afirmam Tase et al. [14],
é necessário avaliar o uso da pulseira de identificação como um indicador de
qualidade dos serviços, considerando os aspectos de registro dos dados, dos
processos, bem como avaliar e expressar os resultados minimizando os riscos
relacionados à identificação incorreta dos usuários, os quais podem ocasionar
na maior parte das vezes em danos à saúde.
Desta forma, o presente
estudo teve como objetivo geral: Avaliar o uso da pulseira de identificação em
pacientes internados em Unidades de Terapia Intensiva de um hospital geral do
município de Salvador/BA; e como objetivos específicos: Verificar a frequência
do uso das pulseiras de identificação em pacientes internados nas Unidades de
Terapia Intensiva; Identificar se o uso da pulseira estava de acordo com o
recomendado pelo Ministério da Saúde; e Comparar os dados encontrados nas
pulseiras com os dados registrados nos prontuários dos pacientes.
Material
e métodos
Trata-se de uma
pesquisa de abordagem quantitativa, transversal e descritiva, realizada em um
hospital geral terciário e público de grande porte, localizado na cidade de
Salvador/BA. O estudo foi realizado em três Unidades de Terapia Intensiva (UTIs) que recebem pacientes críticos adultos clínicos e
cirúrgicos, nomeadas UTI Geral (22 leitos); UTI Cirúrgica (10 leitos); e UTI da
Emergência (10 leitos).
A coleta de dados foi
realizada por método observacional, de setembro de 2017 a janeiro de 2018,
mediante o preenchimento de um formulário estruturado que continha questões que
contemplavam dados referentes ao quantitativo de pulseiras, as condições,
elementos de identificação utilizados, sua conformidade ou não. O referido
formulário foi baseado no Protocolo de Identificação do Paciente proposto pelo
Ministério da Saúde [9]. A amostra do estudo foi composta pelas oportunidades
de observação das pulseiras de identificação. Cada unidade foi avaliada em
quatro oportunidades e sem agendamento prévio. Para a comparação dos dados das
pulseiras de identificação com os dados dos registros dos pacientes, foi
realizada a checagem dos dados utilizando o prontuário.
Para análise de dados
foi utilizada estatística descritiva através das frequências absolutas e
relativas.
O estudo foi aprovado
pelo Comitê de Ética em Pesquisa (CEP) da Universidade do Estado da Bahia, sob
o parecer de número 2.218.234 e pelo CEP do Hospital cenário do estudo sob
parecer de número 2.288.351. O presente estudo foi dispensado do uso do Termo
de Consentimento Livre e Esclarecido (TCLE), já que não houve a participação
direta dos sujeitos.
Resultados
Foram realizadas 117
observações sendo 27 na UTI Cirúrgica, 30 na UTI da Emergência e 60 na UTI
Geral, a partir da avaliação constatou-se que 59% dos pacientes (n=69)
encontravam-se com a pulseira de identificação e 41% (n=48) sem a pulseira.
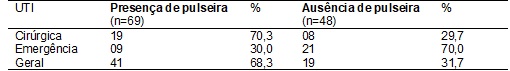
A Tabela I demonstra os
dados relacionados com a observação da pulseira, referente à distribuição do
quantitativo e presença de pulseira. Dos 48 pacientes que estavam sem pulseira
21 observações (70%) ocorreram na UTI da Emergência, 19 (31,7%) na UTI Geral e
08 (29,7%) na UTI Cirúrgica.
Tabela I - Distribuição do quantitativo e presença de pulseiras de identificação
pelas UTIs.
Fonte: Tabela produzida
pelas autoras, Salvador/BA, 2018.
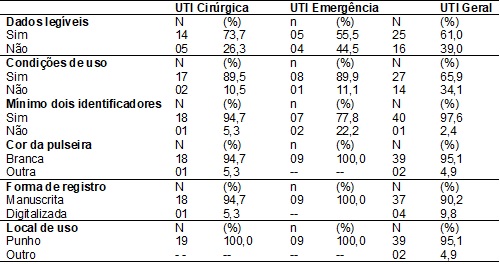
A Tabela II aponta as
características e aspectos relacionados à pulseira, como: cor, presença de no
mínimo dois identificadores, condições de uso, legibilidade, forma do registro
e local de uso.
Tabela II - Características e aspectos relacionados à pulseira de identificação.
Fonte: Tabela produzida
pelas autoras, Salvador/BA, 2018
Dentre os casos de
pacientes que possuíam a pulseira de identificação (n=69), 44 (63,7%)
apresentavam dados legíveis, sendo a UTI cirúrgica com maior número de
observações. Quanto às condições de uso da pulseira, 17 (24,6%), apresentaram
problemas na integridade da mesma, a grande maioria encontrava-se com rasgos e
dobras, obtendo o maior percentual de observações na UTI Geral 14 (34,1%).
No que tange à cor da
pulseira e ao local de uso verificou-se que apenas 03 pulseiras (4,3%) não
tinham a cor branca, eram azuis proveniente da
classificação de risco, não se enquadrando nas especificações recomendadas no
protocolo de identificação do paciente do Ministério da Saúde. Quanto ao local
de uso das pulseiras, apenas em 02 (2,9%) observações na UTI Geral, os
pacientes não faziam uso no punho, estando localizado nos tornozelos direitos.
Quando analisado o
registro da pulseira, constatou-se a presença de apenas 04 (5,8%) de forma
digitalizada, sendo 100% das pulseiras da UTI da emergência com os
identificadores manuscritos.
Em relação à presença
de no mínimo dois identificadores na pulseira, sendo preferencialmente o
registro e o nome completo, 04 (5,8%) dos registros não continham tais dados,
sendo a UTI da emergência a Unidade que apresentou maior percentual 02 (50%).
Ao realizar a
comparação dos dados presentes na pulseira com os do prontuário (Gráfico 1), em
apenas 02 (2,9%) casos apresentaram irregularidade sendo 01 (1,45%), na UTI da
emergência e o outro na Geral, e observou-se sobrenome e registro incorretos.
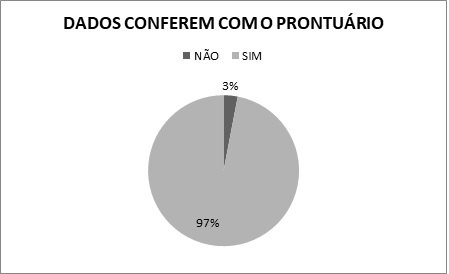
Fonte: Gráfico produzido
pelas autoras, Salvador/BA, 2018.
Gráfico 1 - Comparação dos dados da pulseira com o prontuário.
Discussão
Os resultados
evidenciaram um elevado índice de pacientes sem o uso da pulseira de
identificação (n=48, 41%), apontando um percentual com potencial para melhoria,
demonstrando fragilidade no processo de identificação, o que pode acarretar em
incidentes na assistência e comprometer a segurança do paciente. Esse alto índice
de pacientes sem a pulseira de identificação caracteriza-se como um risco
potencial para que diversos erros acorram, podendo levar danos evitáveis aos
indivíduos internados nessas unidades de terapia intensiva.
A correta identificação
do paciente conforma-se como a primeira meta internacional de segurança do
paciente descrita pela Organização Mundial da Saúde (OMS), e é um item
fundamental na prestação do cuidado seguro, pois garante que o procedimento ou
tratamento seja prestado à pessoa para a qual se destina, prevenindo erros que
possam causar-lhes danos [15].
Portanto, este item é
um componente essencial e crucial na assistência segura que, se executada de
forma correta, será passível de prevenir inúmeras falhas ou eventos adversos
nos diferentes setores da prática do cuidado [16]. Monitorar a proporção de
pacientes utilizando a pulseira uniformizada é uma das práticas sugeridas no
protocolo de identificação do paciente [9].
Alguns estudos
apresentam um percentual menor relacionado à ausência da pulseira de
identificação quando comparados com os resultados encontrados nessa pesquisa.
Em um estudo realizado numa UTI de um hospital universitário, localizado no Rio
de Janeiro, foram realizadas 400 observações relacionadas com o uso de
pulseiras de identificação pelos pacientes críticos, em 385 (96%) dessas, os
pacientes estavam identificados com a pulseira [17]. Em outra pesquisa,
realizada em um hospital universitário com 841 leitos, em Porto Alegre, Rio
Grande do Sul, verificou que dos 385 pacientes observados, 369 (95,8%)
encontravam-se com a pulseira de identificação e 16 (4,2%) sem a pulseira [18].
A identificação do
paciente é de grande relevância para a segurança nos serviços de saúde não só
pelo fato da possibilidade de evitar erros sequenciais na cadeia de
atendimento, mas também porque pode servir como um ponto de controle onde
falhas antecedentes possam ser detectadas e corrigidas [19]. Se os pacientes
não estiverem com a pulseira ou se a mesma não contiver a informação confiável
para a identificação, erros podem persistir ocorrendo [19].
Segundo Hoffmeister [18], a implementação de pulseiras de
identificação como uma das formas para promover um cuidado que tem como
prioridade a segurança do paciente configura-se como uma prática de baixo custo
para as instituições e de simples aplicação na rotina dos cuidados dos
profissionais de saúde.
O maior número de
pacientes sem pulseiras de identificação foi encontrado na UTI da Emergência.
Diante disso, deve-se ressaltar a importância de maior atenção à identificação
dos pacientes internados nessa unidade. Algumas pesquisas sobre o processo de
identificação de pacientes com a utilização de pulseiras comprovaram a
importância da aplicação do dispositivo na ocasião mais antecipada possível,
principalmente relacionado aos pacientes da emergência [19]. Alguns consensos e
relatórios de especialistas indicam reduções expressivas na ocorrência de erros
após a implementação de processos de identificação do paciente [15].
Dentre os casos de
pacientes que possuíam a pulseira de identificação (n=69; 59%), 44 (63,7%)
apresentavam dados legíveis descritos. Já quando avaliado o registro da
pulseira, constatou-se a presença de apenas 05 (7,2%) de forma digitalizada.
Foram constatados identificadores apagados, tais como nome do paciente e
registro, na maioria dos casos avaliados, evidenciando que nos dados
manuscritos da pulseira foram utilizadas canetas que quando exposta à água,
sabão, álcool, géis, entre outros produtos, apagam durante a permanência do
paciente no hospital.
O método utilizado para
produzir os identificadores, deve conter informações de fácil leitura, ainda
que a pulseira de identificação seja exposta à água, produtos de higiene e
limpeza a base de álcool, fluidos corporais e sangue, e qualquer outro líquido
ou preparação, e não danificar durante a estada do paciente no hospital. Além
disso, o uso de canetas especiais deve ser feito para garantir a durabilidade
da informação, quando forem utilizados dados manuscritos na pulseira de
identificação [9].
A legibilidade dos
dados pode resultar do material utilizado para o rótulo na fabricação da
pulseira ou da tinta usada para imprimi-la. A este respeito, é necessário
contar com o envolvimento da pessoa responsável pela gestão dos materiais da
instituição e da enfermeira ou outro profissional de saúde, para análise e uso
de materiais apropriados, considerando que a pulseira está sujeita ao desgaste
resultante do seu tempo de uso e exposição à água ou a produtos antissépticos
[20].
No caso da presente
pesquisa, há, portanto, a evidência de que a estrutura adequada para o registro
nas pulseiras deve ser enfatizada, visto que o uso digitalizado de registro foi
muito baixo e uma parte das pulseiras manuscritas apresentaram dados ilegíveis,
o que aponta para um sistema de identificação que pode e deve ser melhorado.
O Conselho Regional de
Enfermagem do Estado de São Paulo e a Rede Brasileira de Enfermagem e Segurança
do Paciente, Polo São Paulo (2010), nas suas recomendações sobre a segurança do
paciente, indicam a necessidade da constatação rotineira da presença e das
informações contidas na pulseira de identificação. Desta forma, é aconselhado
que os profissionais de saúde observem diariamente a pulseira de identificação
e registrem em prontuário a presença e localização da pulseira, bem como a
legibilidade dos descritores nela presentes [11]. Pesquisa apontou que essa
prática ainda não é adotada na sua plenitude, revelando que o registro da
presença da pulseira em prontuários não é realizado pela maioria dos
profissionais de enfermagem, não fazem as anotações quanto à localização
(67,44%), integridade (67,11%) e legibilidade (67,11%), negligenciando parte
integrante do processo de identificação [17].
No que tange à
comparação dos dados presentes na pulseira com os do prontuário, apenas 02
casos apresentaram irregularidade, nos quais se observou sobrenome e registro
incorretos. Apesar do baixo índice de não conformidade, devem-se instituir
medidas para minimização destes erros, uma vez que podem ser cruciais para a
ocorrência eventos graves. A conferência e fidedignidade dos dados é de
fundamental importância para garantir o uso adequado da pulseira de
identificação. Na evidência de erros relacionados ao registro na pulseira, a
alteração deve ser feita imediatamente a fim de prevenir erros futuros.
Quadrado e Tronchi [20] trazem que a utilização das pulseiras de
identificação de paciente reduz as taxas de erros, porém a falta de exatidão
dos dados contidos nas mesmas pode vir a causar confusão e aumentar o risco da
ocorrência de eventos adversos.
Dentre os procedimentos
assistenciais mais suscetíveis a erros induzidos pela identificação inadequada
encontram-se a administração de medicamentos, sangue e hemoderivados, coleta de
sangue e amostras para exames clínicos e radiológicos, além de procedimentos
cirúrgicos [17]. Da mesma forma que a ausência de identificação, a
identificação incorreta expõe o paciente a riscos capazes de ocasionar agravos
irreversíveis e até danos fatais [21].
É necessária a checagem
da pulseira, quanto à presença e exatidão dos dados, sendo uma responsabilidade
de todos os profissionais que prestam cuidados ao paciente, devendo os mesmos
estar cientes da importância da acurácia na identificação do paciente, como um
ponto primordial para a realização de qualquer cuidado ao paciente [22].
Entre os erros que
podem ocorrer decorrentes de falhas na identificação, destacam-se transfusões
sanguíneas. Apenas nos Estados Unidos, anualmente, cerca de 850 pacientes são
transfundidos com sangue designados a outros pacientes e cerca de 3% desses
pacientes evoluem para óbito. De 1.000 pacientes que recebem transfusão com
sangue ou hemocomponentes, um indivíduo recebe a transfusão que era destinada à
outra pessoa [23].
A cor da pulseira
também foi avaliada, observando-se que apenas 03 pulseiras não tinham a cor branca,
eram azuis, sendo de pacientes provenientes da
"cçassificação do risco". Não foi
encontrado o uso de outras cores nas pulseiras de
identificação com outras finalidades, relacionada
à situação de saúde que exija
maior atenção por parte da equipe, como alergias ou risco
de queda.
O uso de cores em
pulseiras fixadas no antebraço dos pacientes vem sendo uma estratégia utilizada
pelas instituições para indicar alguma peculiaridade na situação de saúde dos
doentes internados que demande maior atenção por parte das equipes que os
atendem. As instituições realizam essa prática sem uma devida padronização, em
alguns hospitais as pulseiras laranja indicam alergia, porém em outros
hospitais indicam risco de queda [18].
Em relação aos
identificadores da pulseira, é recomendado que sejam utilizados pelo menos
dois, tais como: nome completo, nome completo da mãe, data de nascimento e/ou
número de prontuário [9]. As pulseiras avaliadas atenderam tais especificações,
sendo o registro e o nome completo os dados com maior percentual encontrado nas
pulseiras avaliadas. O estudo confirma o que traz o Protocolo de Identificação
dos pacientes do MS relacionada à utilização de pelo menos dois identificadores
em pulseira branca padronizada colocada em um membro do paciente para que seja
conferido antes do cuidado [9].
Quanto ao local de uso
das pulseiras, o serviço de saúde escolhe o membro em função do paciente,
geralmente o local escolhido para o adulto é o punho e colocada
preferencialmente no tornozelo, em recém-nascidos [9]. No presente estudo,
apenas em 02 (2,9%) observações na UTI Geral, os pacientes não faziam uso no
punho, estando localizado nos tornozelos direitos, vistos que em um dos casos
havia amputação de um dos membros superiores e no outro, os membros se
encontravam edemaciados, justificando assim o uso nos locais acima referidos.
Diante de tal achado, observa-se a conformidade, uma vez que, o protocolo
ressalta que deverá ser promovido um rodízio dos membros, de acordo com as
necessidades dos pacientes, levando em consideração situações, tais como:
edemas, amputações, presença de dispositivos vasculares, entre outros [9].
Conclusão
Foi possível avaliar a
distribuição do quantitativo e a conformidade das pulseiras de identificação
dos pacientes internados nas UTIs. Os resultados
evidenciaram um elevado percentual de pacientes sem a pulseira (n = 48; 41%).
Dos pacientes que apresentavam pulseira de identificação, (n = 44; 63,7%)
apresentavam dados legíveis descritos. Em 02 observações apresentaram
irregularidade quando comparado com os dados do prontuário. Apenas em 03 (4,3%)
não foi observada a presença da pulseira com a cor branca,
e somente 5 (7,2%) pulseiras possuíam registro de forma digitalizada.
A partir dos resultados
foi possível constatar que o sistema de identificação dos pacientes nas UTIs apresentava-se deficitário, observando-se a
necessidade de adequação e melhora do sistema de identificação dos pacientes
nas unidades pesquisadas. Há a necessidade de identificar corretamente todos os
pacientes, com especial atenção para a UTI da Emergência, que é uma unidade com
o perfil diferente das outras, com alta rotatividade de pacientes, sendo
essencial a aplicação do dispositivo no momento mais precoce possível, para
prevenir a ocorrência de danos ao paciente, relacionado com a falta de
identificação.
Nesse sentido, os
resultados obtidos mostraram a relevância de se padronizar a utilização de
pulseiras de identificação seguindo as recomendações do Protocolo de
Identificação do Paciente do Ministério da Saúde, pois as mesmas não se
encontravam com uma uniformização adequada. A padronização da pulseira é
imprescindível para regularizar o seu uso e garantir a redução de eventos
adversos, assim há a necessidade da criação de protocolos e realização de
educação permanente para sensibilização dos profissionais. Outrossim, apesar de
a UTI ser uma unidade crítica, a mesma possui pacientes conscientes e visita de
familiares, fazendo, também, imprescindível, o envolvimento dos mesmos no
processo de identificação.
Para que seja efetivado
um sistema de identificação eficaz, é imperativo unir esforços englobando a
gestão e o nível operacional para que a estrutura adequada seja oferecida, como
materiais (pulseiras com especificações adequadas e canetas apropriadas) e
equipamentos (impressoras), como também, para que os processos sejam eficazes,
possibilitando o registro e a checagem correta das pulseiras de identificação.
Frente aos resultados
encontrados e ao seu compartilhamento com o cenário do estudo será possível a
utilização dos mesmos para reavaliação do processo no que tange à identificação
correta dos pacientes, através da implementação de medidas e utilização de
estratégias com a sensibilização e o envolvimento de gestores e profissionais.
A efetivação deste estudo colaborou à medida que trouxe evidências da
utilização do dispositivo em pacientes na UTIs da
instituição, possibilitando o aperfeiçoamento das práticas referentes à
execução deste processo e a necessidade de revisão das etapas junto às equipes
assistenciais e ao gerenciamento dos riscos.
Referências
- WHO.
World Health Organization. Summary of the evidence on patient safety:
implications for research. Geneva; 2008.
http://www.who.int/iris/handle/10665/43874
- Plano Integrado para a
Gestão Sanitária da Segurança do Paciente em Serviços de Saúde Monitoramento e
Investigação de Eventos Adversos e Avaliação de Práticas de Segurança do
Paciente. Brasília: Ministério da Saúde; 2015.
- Duarte SCM, Stippi MAC, Silva MM, Oliveira FT. Eventos adversos e
segurança na assistência de enfermagem. Rev
Bras Enferm 2015;68(1)144-54.
https://doi.org/10.1590/0034-7167.2015680120p
- WHO.
World Health Organization. Conceptual Framework for the International
Classification for Patient Safety. Geneva; 2009.
https://www.who.int/patientsafety/implementation/taxonomy/ICPS-report/en/
- Hemesath MP, Barreto SH, Torelly EMS, Barbosa AS, Magalhães
AMS. Educational strategies to improve adherence to patient identification. Rev Gaúcha Enferm 2015;36(4):43-48.
https://doi.org/10.1590/1983-1447.2015.04.54289
- Brasil. Ministério da
Saúde. Gabinete do Ministro. Portaria Nº 529, de 1º de abril de 2013. Institui
o Programa Nacional de Segurança do Paciente (PNSP). Institui ações para a
segurança do paciente em serviços de saúde e dá outras providências. Diário
Oficial da União. 2013. Abr 1. Seção 1.
- Brasil. Ministério da
Saúde. Portaria nº 1.377, de 9 de julho de 2013. Aprova os protocolos de
segurança do paciente. Diário Oficial da União, 10 jul
2013; Seção1. p. 47.
- Brasil. Ministério da
Saúde. Portaria nº 2.095, de 24 de setembro de 2013. Aprova os protocolos
básicos de segurança do paciente. Diário Oficial da União, 25 set 2013; Seção
1. p. 47.
- Brasil. Ministério da
Saúde. Protocolo de Identificação do Paciente. Brasília: Ministério da Saúde;
2013. http://www.anvisa. gov.br/hotsite/ segurancadopaciente/documentos/
julho/Protocolo%20Identifica%C3%A7%C3%A3o%20 do%20Paciente.pdf
- Consórcio Brasileiro de
Acreditação; Joint Commission International.
Padrões de Acreditação da Joint Commission
Internacional para Hospitais. 4ª ed. [editado por] Consórcio Brasileiro de
Acreditação de Sistemas e Serviços de Saúde. Rio de Janeiro; 2011.
- Conselho Regional de
Enfermagem do Estado de São Paulo – COREN-SP. 10 passos para a segurança do
paciente. Rede Brasileira de Enfermagem e Segurança do Paciente – REBRAENSP –
polo São Paulo. São Paulo: Coren; 2010.
- Oliveira A, Garcia PC,
Garcia LS. Carga de trabalho de enfermagem e ocorrência de eventos adversos na
terapia intensiva: revisão sistemática; Rev Esc Enferm USP 2016;50(4):683-94.
https://doi.org/10.1590/S0080-623420160000500020
- Roque EK, Tonini T, Melo ECP. Eventos adversos na unidade de terapia
intensiva: impacto na mortalidade e no tempo de internação em um estudo
prospectivo. Cad Saúde Pública 2016;32(10):1-15.
https://doi.org/10.1590/0102-311X00081815
- Tase TH, Lourenção DCA, Bianchini SM, Tronchin
DMR. Identificação do paciente nas organizações de saúde: uma reflexão
emergente. Rev Gaúcha
Enferm 2013;34(3): 196-200.
https://doi.org/10.1590/S1983-14472013000300025
- World
Health Organization. Joint Comission Resources. Joint
Comission International. Patient Safety Solutions.
Solution 2: patient identification.
https://www.who.int/patientsafety/solutions/patientsafety/PS-Solution2.pdf
- Tase TH, Tronchin DMR. Sistemas de identificação de pacientes em
unidades obstétricas e a conformidade das pulseiras. Acta Paul Enferm 2015;28(4):374-80.
https://doi.org/10.1590/1982-0194201500063
- Macedo MCS, Almeida LF,
Assad LG, Rocha RG, Ribeiro GSR, Pereira LMV. Identificação do paciente por
pulseira eletrônica numa unidade de terapia intensiva geral adulta. Revista de
Enfermagem Referência 2017;(4)13:63-70.
https://doi.org/10.12707/RIV16087
- Hoffmeister LV, Moura GMSS.
Uso de pulseiras de identificação em pacientes internados em um hospital
universitário. Rev Latinoam
Enferm 2015;23(1):36-43. https://doi.org/10.1590/0104-1169.0144.2522
- Smith
AF, Casey K, Wilson J, Fischbacher-Smith D.
Wristbands as aids to reduce misidentification: an ethnographically guided task
analysis. Int J Quality Health Care 2011;23(5):590-9.
https://doi.org/10.1093/intqhc/mzr045
- Quadrado ERS, Tronchin DMR. Avaliação do protocolo de identificação do
neonato de um hospital privado. Rev Latinoam Enferm 2012;20(4):1-8.
https://doi.org/10.1590/S0104-11692012000400005
- Neves LAC, Melgaço RMT.
A identificação do paciente como indicador de qualidade. Rev Eletr Acred
2011;1(1):88-100.
- Kelly
T, Roper C, Elsom S, Gaskin C. Identifying the “right
patient”. Nurse and consumer perspectives on verifying patient identity during
medication administration. Int J Ment Healt Nurs 2011;20(5):371-9.
https://doi.org//10.1111/j.1447-0349.2010.00739.x
- Schumeister L. Patient
misidentification in oncology care. Clin J Oncol
Nurs 2008;12(3):495-8. https://doi.org//
10.1188/08.CJON.495-498