ARTIGO
ORIGINAL
Assistência
de enfermagem em puericultura: fatores que influenciam o desmame precoce
Aline Cristina da
Silva*, Daniele Porto Barros, M.Sc.**
*Enfermeira,
Universidade Paulista (UNIP) Campus Sorocaba, **Enfermeira, Docente na
Universidade Paulista (UNIP), Mestre
em Enfermagem Pediátrica pela Escola Paulista de Enfermagem (EPE), Universidade Federal de São Paulo (UNIFESP), doutoranda do programa de pós-graduação em
Enfermagem, EPE-UNIFESP, São Paulo/SP
Recebido em 13 de
setembro de 2018; aceito em 13 de dezembro de 2018.
Endereço
de correspondência:
Daniele Porto Barros, Rua Icaraí, 322, Vila Jardini,
18044-275 Sorocaba SP, E-mail: danipbarros@yahoo.com.br; Aline Cristina da
Silva: lili_cris_248@hotmail.com
Resumo
O leite materno
proporciona benefícios para o crescimento e desenvolvimento da criança, além de
prevenir morbidade e mortalidade infantil e aumentar o vínculo mãe-filho.
Objetivo: Identificar os fatores que levam ao desmame precoce. Métodos: Estudo quantitativo,
descritivo, desenvolvido através de questionário aplicado a 50 mães em
atendimento de puericultura, avaliando características socioeconômicas e
conhecimento sobre aleitamento materno e seus benefícios, participação da
família e apoio da equipe de enfermagem. Resultados:
A média de idade foi 24 ±7,44 anos, 14% apresentavam 15 anos completos e
moravam com os pais. Observou-se prevalência de mães que não concluíram o
ensino médio (40%); 24 mulheres eram casadas (48%), 14 solteiras (28%), oito
(16%) moravam com o companheiro e quatro (8%) eram divorciadas; 42 mães (84%)
não trabalhavam. Notou-se que 12 mães (24%) amamentaram exclusivamente por um
período de 1-2 meses, 18 (36%) por 3-4 meses, nove (18%) até 5 meses e 11
mulheres (22%) atingiram até o sexto mês. Conclusão:
A falta de conhecimento e a presença de crenças e tabus enraizados
culturalmente apresentam-se como fortes fatores para o desmame precoce. A
conscientização, desde o pré-natal, é de responsabilidade do enfermeiro,
garantindo qualidade de vida e fortalecimento do vínculo entre mãe e bebê.
Palavras-chave: amamentação,
conhecimento, enfermagem, mães.
Abstract
Nursing
assistance in children: factors that influence early weaning
Breastmilk
provides benefits to the child's growth and development, as well as preventing
infant morbidity and mortality and increasing mother-child bonding. Objective:
To identify the factors that lead to early weaning. Methods: Quantitative, descriptive study, developed through a
questionnaire applied to 50 mothers in child care, assessing socioeconomic
characteristics and knowledge about breastfeeding and its benefits, family
participation and nursing team support. Results:
The mean age was 24 years (± 7.44), 14% had completed 15 years and lived with
their parents. Prevalence of mothers who did not complete high school (40%) was
observed; 24 women were married (48%), 14 were single (28%), eight (16%) lived
with their partner and four (8%) were divorced; 42 mothers (84%) did not work.
It was observed that 12 mothers (24%) exclusively breastfed for a period of 1-2
months, 18 (36%) for 3-4 months, nine (18%) for 5 months and 11 women (22%)
sixth month. Conclusion: The lack of
knowledge and the presence of culturally rooted beliefs and taboos present
themselves as strong factors for early weaning. Awareness, since the prenatal,
is the responsibility of the nurse, ensuring quality of life and strengthening
the bond between mother and baby.
Key-words: breast
feeding, knowledge, nursing, mothers.
Resumen
Atención de enfermería
en la puericultura: factores que influencian el destete precoz
La leche
materna proporciona beneficios para el crecimiento y desarrollo del niño, además de prevenir morbilidad y mortalidad infantil
y aumentar el vínculo madre-hijo.
Objetivo: Identificar los factores
que conducen al destete precoz.
Métodos: Estudio
cuantitativo, descriptivo, desarrollado a través de cuestionario
aplicado a 50 madres en atención
de puericultura, evaluando características socioeconómicas
y conocimiento sobre lactancia
materna y sus beneficios, participación
de la familia y apoyo del equipo de enfermería. Resultados:
El promedio de edad fue de 24 años (± 7,44), el 14% presentaba 15 años completos y vivían con los padres. Se observó prevalencia de madres que
no concluyeron la enseñanza media (40%); 24 mujeres
estaban casadas (48%), 14 solteras
(28%), ocho (16%) vivían con el compañero
y cuatro (8%) estaban
divorciadas; 42 madres (84%) no trabajaban. Se observó que 12 madres (24%) amamantaron
exclusivamente por un período de 1-2 meses, 18 (36%)
por 3-4 meses, nueve (18%) hasta 5 meses y 11 mujeres (22%) alcanzaron hasta el momento el sexto mes. Conclusión:
La falta de conocimiento y la
presencia de creencias y tabúes
arraigados culturalmente se presentan como fuertes factores para el destete precoz. La concientización, desde el prenatal, es de responsabilidad del enfermero, garantizando calidad de vida y fortalecimiento del vínculo entre madre y bebé.
Palabras-clave: lactancia
materna, conocimiento, enfermería,
madres.
Introdução
Um início de vida
saudável é o dom mais precioso que se pode dar a um recém-nascido (RN). O bebê
necessita do contato físico e do calor de sua mãe, tanto quanto da melhor
alimentação. Passar da teoria à prática, no entanto, nem sempre é fácil,
principalmente quando ainda persiste uma herança de práticas de alimentação
artificial [1-3].
O Brasil ocupa o 63º
lugar entre as nações a respeito da mortalidade infantil. Contudo, esta taxa
tem apresentado redução considerável nos últimos anos. Para isto, muito tem
contribuído uma série de ações desencadeadas pelo Ministério da Saúde, através
da coordenação materno-infantil (COMIN), tendo como objetivo principal atacar
as principais causas de mortalidade infantil, ou seja, diarreia e infecções
respiratórias. A COMIN tem elaborado normas e manuais de atendimento pré-natal,
gestação de baixo e alto risco, com a colaboração de especialistas na área com
prática em serviços de saúde [1-3].
Acontecimentos
históricos, em meados do século XX contribuíram de forma negativa para a
prática do aleitamento materno (AM). Em primeiro lugar, vem a chegada da
industrialização e a inserção da mulher no mercado de trabalho, e a convivência
entre mãe e filho tem se tornado cada dia mais restrita. Em segundo lugar, a
publicidade agressiva das indústrias que produzem leites alternativos, chamando
a atenção dos pais com uma alimentação mais simples e que exija menos tempo e,
em terceiro lugar, a falta de conhecimento dos profissionais de saúde
envolvidos na assistência ao lactente para o esclarecimento de dúvidas da
mulher e a promoção da amamentação. Aliado a isso, o momento do parto e o
período pós-parto imediato parecem interferir na construção da habilidade para
amamentar. Todos esses são fatores que depreciaram a adesão das mulheres para
este cuidado materno ao seu bebê, o qual deveria ser de forma instintiva,
natural e fisiológica [4,5].
O leite materno
proporciona inúmeros benefícios para o crescimento e desenvolvimento, além de
prevenir os riscos de morbidade e mortalidade infantil e aumentar o vínculo mãe
e filho. Também apresenta forte impacto na promoção da saúde integral da
criança. Estima-se que o AM poderia evitar 13% das mortes em crianças menores
de cinco anos em todo o mundo, por causas previsíveis [6-8].
Segundo evidências
científicas, o leite materno apresenta função nutritiva e antibacteriana,
garantindo à criança benefícios relacionados ao crescimento, desenvolvimento e
maturação [2-5]. Contêm elementos fundamentais como a água, proteínas responsáveis
pelo crescimento celular e por defesa contra agentes infecciosos, carboidratos
que funcionam como fonte de energia, bem como elementos minerais que são
indispensáveis na nutrição do lactente. Aliado a isso, o leite materno ainda
estimula a colonização por microrganismos benéficos, os quais atuam na
patogênese evitando infecções gastrointestinais [2-3].
Acredita-se, ainda, que
a amamentação traga benefícios psicológicos para a criança e para a mãe. Uma
amamentação prazerosa, olhos nos olhos e o contato contínuo entre mãe e filho,
certamente fortalecem os laços afetivos entre eles, oportunizando intimidade,
troca de afeto e sentimentos de segurança e de proteção na criança, bem como de
autoconfiança e de realização na mulher. Amamentação é uma forma muito especial
de comunicação entre a mãe e o bebê e uma oportunidade da
criança aprender muito cedo a se comunicar com afeto e confiança [1-3].
Por volta dos anos de
1980, foram publicados os primeiros estudos referentes à importância do
aleitamento materno exclusivo (AME) [9]. Mesmo com o consenso de que o AM é a
melhor maneira de alimentar uma criança, essa prática no Brasil está muito além
do recomendado pela Organização Mundial da Saúde (OMS) e o Ministério da Saúde
(MS) [10,11].
A OMS e MS recomendam o
AME até o sexto mês de vida, devendo só iniciar a complementação após esse
período, mantendo o AM até os dois anos de vida da criança. Acredita-se que o
desmame precoce cause prejuízos à saúde, risco de desnutrição e a diminuição da
absorção de nutrientes importantes como o ferro e o zinco [1-3,8]. Estima-se
que dois copos (500ml) de leite materno no segundo ano de vida fornecem 95% das
necessidades de vitamina C, 45% das de vitamina A, 38% das de proteína e 31% do
total de energia. Além disso, o leite materno continua protegendo contra
doenças infecciosas [1-3].
Referente ao
conhecimento sobre a importância do AM, estão aliados a ele a participação em
redes sociais, cultural, história, estilo de vida, sociedade, situação
econômica, personalidade, nível de escolaridade e maturidade, tanto da mãe,
como dos familiares e dos profissionais da assistência em saúde [4].
As consultas de
puericultura fornecem grandes oportunidades para o auxílio ao AM. A consulta
consiste no acompanhamento integral da saúde de crianças entre zero e cinco
anos de vida, realizando acompanhamento crescimento e do desenvolvimento físico
e mental. Para as crianças de até um ano, as consultas devem ser mensais; para
as que têm entre 12 e 24 meses, bimensal; entre 24 e 36 meses, semestral e de
36 meses até cinco anos, torna-se anual. Para a eficácia da puericultura, é
necessária a participação de uma equipe multidisciplinar, que priorize a
promoção da saúde da criança [7-9].
A consulta de
enfermagem à criança tem como objetivo prestar assistência, de forma integral e
individualizada, identificando problemas de saúde-doença, executando e
avaliando cuidados que contribuam para a promoção, proteção, recuperação e
reabilitação de sua saúde. Sua realização envolve uma sequência sistematizada
de ações: histórico de enfermagem e exame físico, diagnóstico de enfermagem,
plano terapêutico ou prescrição de enfermagem, e avaliação da consulta [7-11].
Cabe
ao enfermeiro,
também, sanar possíveis dúvidas e diminuir os
preconceitos referentes ao AM,
através de um ambiente agradável, de forma a favorecer a
influência e motivação
para adesão dessa prática [2]. Atualmente, a
construção do aprendizado em
nutrição e alimentação dá-se por
várias fontes de informação, inclusive nas
consultas pré-natais e puerperais de enfermagem, que
possibilitam educar,
visando à promoção, proteção e
recuperação da saúde, permitindo a
atuação
direta com a clientela [4,12-14].
O presente estudo visa
identificar os fatores que levam a mãe a não ofertar de forma completa o leite
materno ao seu filho.
Material
e métodos
Estudo descritivo de
abordagem quantitativa, realizado em uma unidade saúde da família no município
de Sorocaba. A amostra foi composta por 50 mães que frequentavam de forma
regular as consultas de puericultura, conforme protocolo estabelecido pelo
Ministério da Saúde. Utilizou-se como critério de inclusão, mulheres com filhos
de zero a dois anos de idade, em acompanhamento regular no programa de
puericultura e que tenham assinado o TCLE expresso informado para participar no
estudo. Foram excluídas as mães de crianças com deficiências física ou mental,
mães de filhos gêmeos e as que se recusaram a preencher o questionário completo
ou não concordaram em assinar o TCLE. A coleta de dados ocorreu após aprovação
do Comitê de Ética em Pesquisa da Universidade Paulista, com número de parecer
005294/2016 e CAAE 52841815.4.0000.5512 e desenvolvido em obediência as normas,
princípios e diretrizes éticas preconizadas para pesquisas que envolvem seres
humanos, conforme a resolução 466/12 do Conselho Nacional de Saúde. As
entrevistas foram realizadas após o aceite dos sujeitos e a assinatura do termo
de consentimento livre e esclarecido.
O instrumento utilizado
para coleta de dados foi um questionário elaborado no programa da Microsoft
Word 2013, que continha 15 perguntas alternativas, e foram avaliadas as
seguintes variáveis: características socioeconômicas, conhecimento e atitudes
sobre aleitamento materno e seus benefícios para a mãe e o bebê, participação
da família e apoio da equipe de enfermagem na assistência ao pré-natal e
puericultura. Os questionários foram aplicados individualmente, respeitando a
disponibilidade das participantes.
No primeiro momento, as
informações foram organizadas em um banco de dados no programa da Microsoft
Excel 2013, através de uma tabela codificada e referida com legendas. Cada
legenda identificava uma alternativa do questionário com um código numérico,
que automaticamente eram lançados na tabela central do banco de dados. As
questões 10, 11 e 13 davam aos sujeitos a oportunidade de listarem mais de uma
alternativa como escolha, sendo assim, na constituição da tabela aumentava-se o
número da amostra, porém sem prejudicar o resultado final.
Posteriormente, ocorreu
uma análise estatística dos resultados descritos na tabela central, extraindo
informações com fórmulas aplicadas à planilha como: média (= media) e desvio
padrão (= DP). Após a realização de todos os cálculos estatísticos, foram
criados gráficos especificando a porcentagem (%) de cada alternativa listada.
Na última etapa, foi
elaborada uma síntese interpretativa com os resultados encontrados,
relacionando-os com os estudos e outras referências que se constituíram em
referencial teórico. Esta análise comparativa agrega a pesquisa um resultado
mais fidedigno, devido à amostragem ser insuficiente para uma análise
estatística inferencial.
Resultados
e discussão
Os resultados deste
estudo foram obtidos por meio da análise de questionários e os dados foram
apresentados de modo descritivo em figuras, e analisados utilizando-se média
aritmética e desvio padrão.
Das 50 mulheres
envolvidas no estudo, sete (14%) tinham 15 anos, 14 (28%) tinham 19 anos e 13
(26%) tinham 23 anos. A mediana da idade foi de 23 anos, a moda 19 e a média 24
±7,44 anos.
Observou-se que durante
a coleta de dados, essas mães com menor idade sentiram-se despreparadas para
esta nova fase da vida. Isso se destacou pelo fato de que as mesmas não se
sentiram motivadas a amamentar ou amparadas. Ainda, sete delas (14%) tinham 15
anos completos e moravam com os pais, referindo estarem sem seus parceiros para
apoiá-las.
O fator idade,
relacionado ao não planejamento da gestação em meninas abaixo de 19 anos,
acarreta diminuição do nível de conhecimento e da valorização do aleitamento
materno. O levantamento referente ao planejamento da gestação e nascimento do
bebê, no presente estudo, mostrou que apenas 26 mães (52%) planejaram a
gravidez. Um estudo semelhante revelou que, apesar de 67,6% das mulheres de sua
amostra não terem planejado seus bebês, elas receberam o apoio de seus
familiares e parceiros [14]. Portanto, a falta de planejamento da gravidez
parece não interferir na decisão quanto ao aleitamento materno.
Com relação à
escolaridade, observou-se prevalência de mães que não concluíram o ensino médio
(40%). De uma amostragem de 50 mães, somente duas (4%) cursaram o ensino
fundamental completo e dez (20%) apresentaram ensino fundamental incompleto; o
restante (36%) apresentava ensino médio completo.
Quanto ao estado civil,
24 mulheres eram casadas (48%), 14 solteiras (28%), oito (16%) moravam com o
companheiro e quatro (8%) eram divorciadas. Destaca-se, em um estudo
desenvolvido em uma creche comunitária da zona sul do Rio de Janeiro, que o
fato das mulheres conviverem com seus companheiros, durante este período, pode
influenciar positivamente no aleitamento materno de qualidade [8].
A pesquisa revelou que
42 mães (84%) incluídas na análise não trabalhavam fora de casa durante o
período de amamentação; as oito (16%) delas restantes retornaram ao trabalho
antes do sexto mês completo do bebê. Esses dados são justificados novamente com
o estudo de Souza et al., no qual 26,1% das mães interromperam o aleitamento
materno para retornarem ao trabalho após o sexto mês de vida do bebê [8].
Nota-se que a renda
salarial das mulheres analisadas não sofreu muitas variáveis, uma vez que 47
mães (94%) ganhavam entre um e dois salários mínimos e três (6%) ganhavam acima
disso. Observou-se que, apesar do aleitamento materno não oferecer custo, a
porcentagem de desmame precoce foi consideravelmente incompatível com a
situação descrita.
Quanto ao número de
habitantes no domicílio, 15 (30%) moravam com três pessoas, 27 (54%) com cinco
pessoas e oito (16%) sobressaem com mais de sete pessoas na mesma casa. A média
de indivíduos que convivem na mesma residência foi de 5 (± 1,34).
No que se refere ao
aleitamento materno exclusivo, conforme figura 1, notou-se que 12 mães (24%)
amamentaram exclusivamente por um período de um ou dois meses, 18 delas (36%)
seguiram por três ou quatro meses, nove (18%) até cinco meses e apenas 11 mulheres
(22%) atingiram o suficiente até o sexto mês de vida. A média encontrada
referente ao tempo de aleitamento materno exclusivo foi de 4 meses (±1,08).
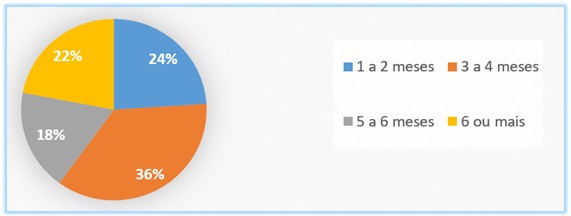
Fonte: Elaboração
própria.
Figura 1 - Tempo de aleitamento materno exclusivo oferecido a crianças em
atendimento de puericultura. Sorocaba 2018.
De acordo com a figura
1, pode-se observar que a maior parte das mães entrevistadas amamentaram seus
filhos entre um e quatro meses, apesar das recomendações fornecidas pela Organização
Mundial da Saúde, que orienta o aleitamento materno exclusivo até o sexto mês
de vida do bebê, sem a introdução de qualquer outro alimento ou líquido. A
partir deste período, iniciar a introdução de uma alimentação complementar,
junto com o leite materno, até os dois anos de vida [3].
Observou-se, neste
estudo, um grande índice de desmame precoce. Das 50 mulheres participantes da
pesquisa, 54% acometeram seus bebês ao desmame precoce. Estudo semelhante, em
que 46 mães foram estudadas, aponta que 26% evoluíram para o desmame precoce em
seus filhos [8].
Em outro estudo
desenvolvido no hospital universitário de Santa Catarina, com uma amostra de
200 mães, 81,6% delas evoluíram para o desmame precoce [15-16]. O presente
estudo apontou algumas peculiaridades relacionadas ao aleitamento materno.
Observou-se, de início, uma pequena porcentagem das mães que conseguiram manter
o aleitamento de forma exclusiva, livre de qualquer outro alimento ou bebidas.
Somente 22% das mesmas seguiram o recomendado pela OMS; porém, das que
mantiveram o aleitamento após o sexto mês, apenas 10% levaram a amamentação até
os dois anos de idade da criança. Comparado a uma pesquisa desenvolvida no
município de Recôncavo Baiano, seguindo a mesma amostragem de 50 mulheres,
46,7% delas conseguiram seguir fielmente ao AME, e 60% dessas seguiram por mais
um período junto da alimentação complementar [6].
Os resultados obtidos
permitiram agregar as causas para o não AME até o 6° mês de vida do bebê em
categorias, conforme figura 2: 10 mães (20%) relacionaram o desmame precoce à
desmotivação pessoal, seis (12%) referiram falta de vontade própria, duas (4%)
relataram falta de tempo por motivos de trabalho e uma (2%) relacionou à falta
de conhecimento. Relacionado às reações do bebê, nove mães (18%) revelaram que
o bebê apresentava aversão ao leite e duas (4%) referiram que mesmo após a
amamentação, o bebê parecia estar com fome. Quanto aos fatores fisiológicos
relacionados à parturiente, 20 (40%) declararam ter pouca produção de leite e
20 (40%) apontaram consequente cessação na produção do leite.
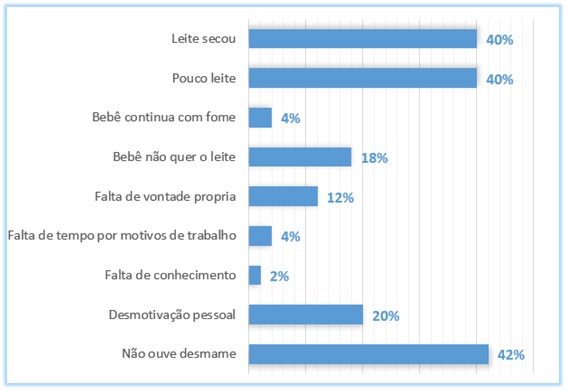
Fonte: Elaboração
própria.
Figura 2 - Principais motivos relacionados ao desmame precoce. Sorocaba, 2018.
Como
observado na
figura 2, o fator que mais se destacou para ocorrência do desmame
precoce na
população assistida foi a diminuição ou
cessação da produção do leite materno.
Outros destaques foram a desmotivação pessoal, a falta de
vontade própria e o
bebê não querer mais ser amamentado pelo leite materno.
Este último citado em
18% da amostra, as mães complementaram afirmando que após
terem oferecido
mamadeira ou copo com bico o bebê se negou a mamar no peito. O
fator pode estar
relacionado com a facilidade da sucção do leite em
objetos, que se torna muito
mais fácil para o bebê, porém priva a qualidade do
desenvolvimento da mandíbula
da criança, dentre outros fatores relacionados aos
benefícios da sucção [6,8].
Um estudo, desenvolvido
em 2013, relacionou os fatores para ocorrência do desmame precoce em mulheres
primigestas e multíparas. Um dos fatores descritos foi que o leite era fraco,
com aproximadamente 35% em primigestas e 20% em multíparas [6]. Outra pesquisa
referente ao mesmo tema revelou que os principais problemas citados como: o bebê
não suga o peito (10,5%), problemas com o seio como rachaduras (63,1%) e a
falta de leite ou leite secou (10,5%) [17]. Tais resultados refletem a falta de
conhecimento acerca da temática na população estudada.
A análise dos
questionários, na pesquisa em questão, apontou que 27 mães (54%) evoluíram para
o desmame precoce. Do restante analisado, observou-se que sete mães (14%)
pararam de amamentar após o sexto mês e apenas cinco (10%) amamentaram até os
dois anos, em conjunto com a alimentação complementar.
Com relação à
utilização de alimentação alternativa utilizada após o desmame precoce, houve
uma pequena variação acerca das opções, dez mães (20%) utilizaram leite de vaca
integral. Do total de 50 mães constituintes da amostra, apenas 15 (30%) não
usaram nenhuma das alternativas, pois mantiveram o aleitamento materno,
conforme orientação do MS. Durante a coleta de dados, elas disseram que faziam
uso de fórmula láctea artificial, com a justificativa de participarem do
programa oferecido pelo governo que beneficia todas as crianças de seis a 12
meses de idade, que apresentam risco nutricional ou desnutrido e que estejam
inscritas no PAC. De acordo com a publicação do Ministério da Saúde (2014), as
fórmulas infantis foram criadas com o intuito de se assemelhar ao leite
materno. No entanto, sua composição não se iguala às propriedades fisiológicas
do leite humano [1-3].
A análise dos dados
indicou que a qualidade da assistência de enfermagem, frente ao incentivo ao
aleitamento materno, foi referida como ótima para 14 mães (28%), boa para 24
(48%), regular para nove participantes (18%). Duas mulheres (4%) revelaram não
ter recebido orientação alguma do enfermeiro no período pós-parto, relacionado
ao aleitamento materno.
Estudos mostram que os
profissionais deveriam dedicar mais tempo e valorizar o processo de
amamentação, sendo estimulados à formação continuada referente ao AM,
melhorando a qualidade da assistência sem gerar custos a instituição [17,18].
Com relação à
importância do aleitamento materno, na visão das participantes do estudo,
observou-se que 45 mães (90%) acreditam que o leite é fundamental para o
crescimento e desenvolvimento do bebê, 21 mães (42%) referiram saber que o
leite materno diminui o risco de mortalidade, 32 mães (64%) relataram ciência
sobre prevenção de infecções, 21 delas (42%) concordaram que o AM previne
internações por causas evitáveis, 34 (68%) que também atuam como prevenção de
doenças crônicas e respiratórias e outras 29 (58%) relataram a importância relacionada
ao fortalecimento do vínculo mãe e filho.
Estudo realizado em
cidades do interior do estado de São Paulo apontou que 49,4% das mães ofertaram
leite materno exclusivamente no primeiro mês de vida. Tal estudo afirmou que
76,2% das mães tinham conhecimento sobre o período ideal do aleitamento materno
e um total de 86,9% acreditavam que o leite materno era um benefício para o
bebê [17]. Outra pesquisa complementou que 41,2% da sua amostragem acreditava
que o aleitamento materno beneficiava o vínculo mãe e filho [14], o que vem de
encontro com o atual estudo que mostrou que 58% da população estudada
acreditavam no benefício do aleitamento materno exclusivo para fortalecimento
desse vínculo. Pesquisa semelhante refere que a adesão ao pré-natal ainda é
baixa (41%), o que pode estar relacionado ao grau de conhecimento das mães
referente ao aleitamento materno exclusivo, que não ultrapassa 20% [19].
Como limitação do
estudo, houve a dificuldade para manter uma periodicidade dos encontros com as
mães e as crianças. Como esses encontros eram realizados antes da consulta em
puericultura, sua ocorrência dependia da rotina da unidade e do tempo de
disponibilidade das participantes.
Conclusão
Respondendo ao objetivo
geral da pesquisa, os fatores que levam a mãe a não adesão ao aleitamento
materno exclusivo, segundo as recomendações do Ministério da Saúde, sendo
estas, 58% da população, é a falta de conhecimento referente a sua importância
ao bebê, devido à falta de motivação e autonomia materna.
Referente ao nível de
conhecimento das mães, frente à importância ao aleitamento materno, acredita-se
que muitas delas consideraram fundamental para o crescimento e desenvolvimento
do bebê e reconheceram seus benefícios para prevenção de doenças e
complicações, todavia afirmaram ser difícil cumprir com o recomendado.
Relacionado ao conhecimento dos programas e legislações, observa-se que somente
as mães que trabalham fora, faziam uso e reconheciam os benefícios como creche
e licença maternidade.
O fator que se destacou
como problema para não adesão ao aleitamento materno foi a falta de
conhecimento eficaz. Observou-se que grandes tabus foram criados pelas mães em
desmame precoce, como o “leite fraco”. Quanto ao perfil das mães que evoluíram
para o desmame precoce, destacou-se a idade inferior a 23 anos. Comparado com
as que amamentam de acordo com o recomendado, pôde-se avaliar que quanto maior
a maturidade e o apoio recebido, tanto de familiares quanto de profissionais da
área, melhor a adesão.
O enfermeiro deve fazer
promoção de saúde, através de práticas educativas de forma dinâmica e
motivadora para as mães, visto que as maiores dúvidas surgem quando algo novo
acontece. Para uma amamentação eficaz e de qualidade, é fundamental iniciar o
aconselhamento e as orientações o mais breve possível. Desde o pré-natal, as
gestantes devem participar de grupos de apoio, oficinas de cuidados com o bebê,
rodas de conversas tratando de temas como a importância do aleitamento materno
e seus benefícios, tanto para a mãe, quanto para o bebê e também inserir essa
importância nas pessoas mais próximas a essa mãe, sendo de grande motivação
para o cumprimento do ato.
Desta forma, a
aceitação do aleitamento materno e sua valorização iniciam com a atuação do
profissional da saúde. A mãe quando amamenta oferece a melhor parte de si a seu
filho, oferece a qualidade de vida ao seu bem-amado. A mulher que amamenta,
cuida.
Referências
- Ministério da Saúde,
Secretaria de Atenção à Saúde, departamento de ações programáticas
estratégicas. Atenção à saúde do recém-nascido: guia para os profissionais de
saúde. Brasília: Ministério da Saúde; 2012.
- Brasil. Ministério da
Saúde. Manual de assistência ao recém-nascido. Caderno Atenção Básica
2014;3(9).
- Brasil.
Ministério da
Saúde. Secretaria de Atenção à
Saúde. Departamento de Atenção Básica.
Saúde da
criança: aleitamento materno e alimentação
complementar / Ministério da Saúde,
Secretaria de Atenção à Saúde, Departamento
de Atenção Básica. 2ª ed. Brasília:
Ministério da Saúde; 2015.
- Spindola T, Oliveira
ACFC, Cavalcanti RL, Fontes VRF. Amamentação na adolescência: história de vida
de mães primíparas. J Res Fundam Care
2014;6(1):414-24. https://doi.org./10.9789/2175-5361.2014v6n1p414
- Guimarães CMS, Conde
RG, Brito BC, Gomes-Sponholz FA, Oriá MOB, Monteiro
JCS. Comparação da autoeficácia na amamentação entre
puérperas adolescentes e adultas em uma maternidade de Ribeirão Preto, Brasil.
Texto & Contexto Enferm 2017;26(1):1-9.
https://doi.org/10.1590/0104-07072017004100015
- Santana JM, Brito SM,
Santos DB. Amamentação: conhecimento e prática de gestantes. O Mundo da Saúde
São Paulo 2013;37(3):259-67.
- Araújo VU, Nogueira
VMI. O cuidado na puericultura e a promoção do aleitamento materno: reflexões a
partir da percepção de mães usuárias. Diversitates International Journal 2015;7(2).
- Souza MHN, Sodré VRD,
Silva FNF. Prevalência e fatores associados à prática da amamentação de
crianças que frequentam uma creche comunitária. Rev Ciencia Enfermería
2015;1(1):55-67. https://doi.org/10.4067/S0717-95532015000100006
- Toma TS, Rea MF. Benefícios da amamentação para a saúde da mulher e
da criança: um ensaio sobre as evidências. Cad Saúde
Pública 2008;24(2):235-46. https://doi.org/10.1590/S0102-311X2008001400009
- Silva AE, Campos COM,
Oliveira MCF, Ribeiro AQ, Cotta RMM, Araújo RMA. Mudança da concepção materna
sobre a amamentação. Rev Bras
Saúde Mater Infant
2016;16(4):399-406. https://doi.org/10.1590/1806-93042016000400003
- Machado MOF, Paula MSR,
Parreira BDM, Stefanello J, Sponholz
FG. Comparação do conhecimento sobre aleitamento materno entre mulheres no
período pós-parto. Rev Enferm
UERJ 2013;21(1):66-72.
- Rodrigues AP, Padoin SMM, Guido LA, Lopes LFD. Fatores do pré-natal e do
puerpério que interferem na auto-eficácia em
amamentação. Esc Anna Nery 2014;18(2):257-61.
https://doi.org/10.5935/1414-8145.20140037
- Valezin DF, Ballestero E, Aparecido JC, Ribeiro JF, Marinho PCM, Costa
LFV. Instrumento educativo sobre alimentação de lactentes baseado
- nas necessidades de
conhecimento das mães. Rev Inst
Ciênc Saúde 2009;27(1):11-7.
- Fragoso APR, Fortes RC.
Fatores associados à prática do aleitamento materno entre nutrizes de um
hospital público do distrito federal. Rev J Health Sci Inst 2011;29(2):114-8.
- Giuliani NR, Oliveira
J, Santos BZ, Bosco VL. O início do desmame precoce: motivos das mães
assistidas por serviços de puericultura de Florianópolis/SC para esta prática. Pesq Bras Odontoped
Clin Integr JP
2012;12(1):53-8. https:// doi.org/10.4034/PBOCI.2012.121.08
- Giuliani NR, Oliveira
J, Santos BZ, Bosco VL. Prevalência do início do desmame precoce em duas
populações assistidas por serviços de puericultura de Florianópolis. Rev Pesq Bras Odontoped
Clin Integr JP 2011;11(2):239-44. https://doi.org/10.4034/PBOCI.2011.112.14
- Moimaz SAS, Saliba O, Borges HC, Rocha NB, Saliba
NA. Desmame precoce: falta de conhecimento ou de acompanhamento? Pesq Bras Odontoped
Clin Integr JP
2013;13(1):53-9. https://doi.org/10.4034/PBOCI.2013.131.08
- Parizotto J, Zorzi
NT. Aleitamento materno: fatores que levam ao desmame precoce no município de
Passo Fundo, RS. Mundo da Saúde São Paulo 2008;32(4):466-74.
- Carvalho JLS, Cirino
IP, Lima LHO, Sousa AF, Carvalho MF, Oliveira EAR. Conhecimentos das mães sobre
aleitamento materno exclusivo e alimentação complementar. Saúde em Redes
2016;2(4):383-92. https://doi.org/10.18310/2446-4813.2016v2n4p383-392