RELATO DE
CASO
Uso de
cobertura com tecnologia hydrofiber a base de carboximetilcelulose sódica e prata iônica no tratamento da
síndrome de Fournier infectada
Simone Conceição
Oliveira Baptista*
*Enfermeira
especialista em Residência de Enfermagem em Terapia Intensiva (Programa de
Residência da UNIFACS/SESAB), Metodologia do Ensino Superior, UTI Pediátrica e
UTI Neonatal pela Faculdade de Tecnologia e Ciências, Especialização em
Dermatologia pela AVM
Recebido 15 de setembro
de 2018; aceito 15 de maio de 2019.
Correspondência: Simone Conceição
Oliveira Baptista, Conjunto Colinas de Pituaçu, Via
B-1, Bloco 643/104 São Marcos 41250-520 Salvador BA, E-mail:
baptista.simone@gmail.com
Resumo
Introdução: A Síndrome de Fournier (SF) é uma fasciíte necrosante polimicrobial que
envolve o períneo e/ou genitália externa com sinergismo para parede abdominal,
que tem origem no escroto podendo ficar confinada apenas nesta área e evoluir
para o pênis, podendo acometer, raramente, as mulheres e as crianças. Objetivo: Relatar o caso de uma paciente
portadora de SF que foi submetida ao desbridamento cirúrgico e teve como
conduta terapêutica das lesões a utilização da carboximetilcelulose
sódica e prata iônica (HCSPI). Metodologia:
Trata-se de um estudo descritivo, do tipo relato de caso realizado na UTI Geral
do Hospital Geral Roberto Santos em Salvador/BA no período de 25/04/17 a
10/05/2017. Para a coleta dos dados, utilizaram-se as anotações da equipe de
enfermagem do prontuário da paciente, além dos critérios de avaliação diária da
pele lesionada e o acompanhamento fotográfico. Resultados: O presente estudo demonstrou através do relato de caso,
que o uso da cobertura primária com HCSPI influenciou diretamente na melhoria
do volume da exsudação, na modificação do odor, no aspecto do centro da lesão e
na regressão da extensa área lesionada. Conclusão:
Relatou-se que a utilização da HCSPI na lesão infectada provocada pela SF, teve
como resultado uma evolução satisfatória da lesão e no bem-estar físico,
psicológico, social e emocional do paciente.
Palavras-chave:
gangrena de Fournier, cuidados de enfermagem,
ferimentos e lesões, desbridamento, procedimentos cirúrgicos reconstrutivos.
Abstract
Use of coverage with hydrofiber
technology based on sodium carboxymethyl cellulose with silver nanoparticles in
the treatment of infected Fournier gangrene
Introduction:
Fournier gangrene is a polymicrobial necrotizing fasciitis that involves the
perineum and/or external genitalia with synergism to the abdominal wall, which
originates in the scrotum and can be confined only to this area and develop
into the penis. This syndrome is less frequent in women and children. Objective: To report the case of a
patient with SF who underwent surgical debridement and treatment with
carboxymethyl cellulose with silver nanoparticle (CMC). Methodology: This is a descriptive study of a case report carried
out at the General ICU of the General Hospital Roberto Santos in Salvador/BA in
the period from 04/25/17 to 05/10/2017. To collect the data, the nursing team
annotations of the patient's chart were used, as well as the criteria for daily
evaluation of injured skin and the photographic follow-up. Results: The present study demonstrated that the use of primary
coverage with CMC directly influenced the exudation volume, the modification of
the odor, the aspect of the lesion center and the regression of the extensive
lesion area. Conclusion: It was
reported that the use of CMC in the infected lesion caused by Fournier gangrene
resulted in a satisfactory evolution of the lesion and in the physical,
psychological, social and emotional well-being of the patient.
Key-words: Fournier
gangrene, nursing care, wounds and injuries, debridement, reconstructive surgical
procedures.
Resumen
Uso de
cobertura con tecnología de hidrofibras a base de carboximetilcelulosa sódica y
plata iónica en el tratamiento de gangrena de Fournier
Introducción: La gangrena de
Fournier (GF) es una fascitis necrotizante polimicrobiana que afecta el periné
y/o los genitales externos con sinergismo a la pared abdominal, que se origina
en el escroto y se puede limitar solo a esta área y propagarse al pene. Este
síndrome tiene una baja incidencia en mujeres y niños. Objetivo: Informar el caso de un paciente con GF que se sometió a
desbridamiento quirúrgico y tratamiento con carboximetilcelulosa sódica y plata
iônica (HCSPI). Metodología: Este es
un estudio descriptivo, del tipo relato de caso realizado en la UCI General del
Hospital General Roberto Santos en Salvador/BA en el período del 25/04/17 al
10/05/2017. Para recopilar los datos, se utilizaron los registros de enfermería
en el historial clínico del paciente, así como los criterios para la evaluación
diaria de la piel lesionada y el seguimiento fotográfico. Resultados: El presente estudio demostró que el uso de la cobertura
primaria con HCSPI influyó directamente en el volumen de exudación, la
modificación del olor, el aspecto del centro de la lesión y la regresión del
área extensa de la lesión. Conclusión:
Se informó que el uso de HCSPI en la lesión infectada causada por la GF resultó
en una evolución satisfactoria de la lesión y en el bienestar físico,
psicológico, social y emocional del paciente. Palabras-clave: gangrena de
Fournier, cuidados de enfermería, heridas y lesiones, desbridamiento,
procedimientos quirúrgicos reconstructivos.
Introdução
A Síndrome de Fournier (SF) ou Gangrena de Fournier
é uma fasciíte necrosante polimicrobial que envolve o períneo, região perianal e/ou
genitália externa com sinergismo para parede abdominal, retroperitônio e raiz
da coxa, que tem origem no escroto podendo ficar confinada apenas nesta área e
evoluir para o pênis, com predomínio em homens afetando todas as faixas etárias
em média aos 50 anos, podendo acometer raramente as mulheres e as crianças [1].
A fisiopatologia dessa
enfermidade é caracterizada por uma endarteríte
obliterante causando trombose vascular subcutânea e necrose de tecidos,
desencadeada pela ação patogênica sinergística de uma
flora polimicrobiana aeróbica e anaeróbica. O tecido
desvitalizado favorece a entrada de bactérias em áreas previamente estéreis
[2].
Em 1884, Jean Alfred Fournier, dermatologista francês especializado no estudo de
doenças venéreas, descreveu cinco casos de pacientes com gangrena do pênis e
escroto, de características idiopáticas. Nos relatos originais, Fournier descreveu três aspectos fundamentais do quadro
sendo o início abrupto em homens jovens saudáveis, rápida progressão e ausência
de agente causador específico [2].
Entre as doenças que
podem predispor à Síndrome de Fournier, o Diabetes
Mellitus é encontrado em 40% a 60% dos pacientes, sendo esta enfermidade a
principal causa de maus resultados no tratamento. O alcoolismo é encontrado em
25% a 50% dos casos. A associação com HIV deve ser pesquisada, pois houve
índices de pior prognóstico nesta afecção. A desnutrição gerou impactos
negativos na sobrevida dos pacientes. Outras doenças aparecem como fatores de
risco, como hipertensão arterial, tabagismo, obesidade, linfomas [2].
Vários microrganismos
aparecem como patógenos nas culturas dos pacientes com essa enfermidade.
Bactérias que habitualmente não são patogênicas, em condições favoráveis podem
provocar a doença. Os microrganismos mais frequentemente isolados entre os Gram
negativos aeróbios são Escherichia coli, Klebsiella pneumoniae,
Pseudomonas aeruginosa e Proteus mirabilis. Entre os aeróbios Gram positivos destacam-se
o Staphylococcus aureus, o Staphylococcus epidermidis, StreptococcusViridans e o Streptococcus fecalis. Os anaeróbios
estão representados pelo Bacteróides fragilis, Bacteróides melaninogenicus,
cocos Gram positivos e Clostridium species [3].
Manifesta-se
inicialmente por dor intensa, edema local, toxemia e
prurido na região genitoperineal podendo se estender
para a parede abdominal e raiz da coxa, acompanhada de febre alta ou não,
calafrios, prostração, apatia, taquicardia e mal-estar geral, seguindo de
crepitação e saída de secreção purulenta com forte e repulsivo odor pútrido,
podendo levar à trombose dos vasos cutâneos e subcutâneos e necrose da pele da
região acometida. Hemoglobinúria, creatinina alta, albumina baixa,
hipocalcemia, leucocitose com desvio também estão presentes. A suspeita
diagnóstica deve ser levantada quando esses sinais e sintomas evoluem com piora
progressiva em poucos dias. A exclusão de outras doenças também aumenta a
suspeita clínica. Entre os diagnósticos diferenciais estão: celulite, hérnia
estrangulada, abscesso de escroto, fasciíte
necrotizante estreptocócica ou estafilocócica, herpes
simples, pioderma gangrenoso, necrose pelo warfarin,
entre outros [3].
Infecção começa no
local do trauma ou inaparente. Nas primeiras 24h o
edema, calor, eritema e hipersensibilidade com propagação rápida em direção
distal e proximal a partir do foco. Entre 24 a 48 horas o eritema escurece,
passando de vermelho para púrpura em seguida para azul, formando vesículas e
bolhas que contém líquido amarelo-claro. Já entre 4 a 5 dias as áreas púrpuras
tornam-se francamente gangrenosas. E dentre 7 a 10 dias a linha de demarcação
fica bem definida, e a pele morta começa a revelar extensa necrose de tecido
subcutâneo [4].
As complicações mais
frequentes da SF são a extensão para a parede abdominal anterior, região
dorsal, aos membros superiores e ao retroperitônio. A insuficiência renal,
síndrome da angústia respiratória, insuficiência cardíaca, hemorragia cerebral,
coagulopatia, acidose,
disfunções hepáticas. Pode
advir sepse, falência de múltiplos órgãos e
morte. Em relação aos achados laboratoriais,
verificaram-se alterações do hematócrito, ureia,
cálcio, albumina, fosfatase
alcalina e colesterol, embora não tenham importância
prática [4].
O diagnóstico é clínico
e deve ser precoce bem como hemocultura e cultura das lesões. Seu tratamento,
além de imediato, deve ser agressivo, rápido, efetivo e com suporte intensivo.
Desbridamento extenso de toda área necrótica, drenagem ampla, antibióticos de
amplo espectro, estomas, quando necessário, e curativos são medidas
terapêuticas eficazes. Os pacientes submetidos à desbridamento cirúrgico
tardiamente possuem mortalidade próxima de 100%. A mortalidade permanece
elevada quando o diagnóstico é tardio e o procedimento cirúrgico é retardado
alcançando em alguns estudos 30% a 50%, aumentando para até 80% em diabéticos e
idosos [3].
Pacientes entre a
segunda e sexta décadas de vida são acometidos com
comorbidades predisponentes, como desnutrição, lúpus eritematoso sistêmico,
estados imunossupressores. Através do diabetes mellitus, alcoolismo crônico,
doença maligna subjacente como o HIV/AIDS, sarampo, uso de quimioterápicos,
leucemias, doenças colorretais e urogenitais e doença de Crohn.
No pós-operatório com uso de instrumentação urológica, herniorrafia,
hemorroidectomia, orquiectomia,
prostatectomia. Trauma local, mecânico, técnico,
químico, incluindo mordeduras, arranhões, intercurso anal e o próprio coito
[5].
Considerando
tais
implicações, coberturas de última
geração têm sido desenvolvidas e aplicadas
com vistas a auxiliar e favorecer um meio adequado à
cicatrização, sendo sua
seleção associada a um processo de
avaliação crítica e contínua e à
promoção de
uma terapêutica com base na visão holística do
paciente.
A oxigenoterapia
hiperbárica e os curativos a vácuo tem sua eficácia por removerem exsudato,
promoverem a cobertura da ferida por tecido de granulação estimulando a
angiogênese e reduzirem a contaminação bacteriana. No entanto, são tratamentos
adjuvantes dispensáveis [6].
É nessa perspectiva que
estudos comprovam que a utilização da hydrofiber a
base de carboximetilcelulose sódica e prata iônica
(HCSPI) atua no processo de cicatrização. A aplicação desta cobertura no
tratamento de feridas infectadas, com elevada exsudação purulenta e tecido
desvitalizado, demonstrou resultado resolutivo, com a particularidade de não
serem mencionados efeitos adversos pelos pacientes, sendo o seu uso recomendado
como uma terapêutica a mais no tratamento dessas afecções, não só pela sua
capacidade resolutiva, como também pela fácil produção e disponibilidade de um
produto barato e de fácil acesso [6].
Objetivo
Relatar o caso de uma
paciente portadora de Síndrome de Fournier de 27 anos
internada na UTI Geral do Hospital Geral Roberto Santos em Salvador/BA, que foi
submetida ao desbridamento cirúrgico e teve como conduta terapêutica das lesões
a utilização da hydrofiber a base de carboximetilcelulose sódica e prata iônica.
Métodologia
Trata-se de um estudo
descritivo, do tipo relato de caso de uma paciente, realizado na UTI Geral do
Hospital Geral Roberto Santos, localizado na Estrada do Saboeiro
em Salvador/BA no período de 25/04/17 a 10/05/2017. O relato de caso é uma
ferramenta de pesquisa descritiva que apresenta uma reflexão sobre algo
vivenciado. Para a coleta dos dados, utilizaram-se as anotações da equipe de
enfermagem do prontuário da paciente, além dos critérios de avaliação diária da
pele lesionada e o acompanhamento fotográfico. A amostra foi composta por uma
paciente internada na UTI, que se inseriu nos critérios de elegibilidade da
pesquisa.
Os critérios de
inclusão foram: ter idade igual ou maior que 18 anos, sexo feminino e portador
da Síndrome de Fournier com ferida infectada com
necessidade de desbridamento cirúrgico e utilização de curativo especial.
Esta pesquisa atendeu o
estabelecido nas Diretrizes do Conselho Nacional de Saúde e na Resolução nº 466
de 12 de dezembro de 2012 sobre pesquisas envolvendo seres humanos e a aprovado
pelo Comitê de Ética em Pesquisa sob o CAEE número: 78859417.8.0000.5028 e pela
administração da instituição de estudo.
Resultados
Paciente L.C. com 27
anos, afrodescendente, sexo feminino, estado cível solteira, porém vivia com um
companheiro em uma casa com infraestrutura completa, possuía ensino médio completo
e tinha como profissão manicure. Relatou que a cerca de duas semanas vinha
cursando com dor anal e picos febris onde procurou por cinco Unidades de Pronto
Atendimento (UPA), porém sem resolução. Após perceber a piora do quadro clínico
resolveu procurar um serviço de cunho particular com uma coloproctologista
que a examina e percebe hipoatividade, taquicardia
(FC = 120 bpm) taquipneica
(FR= 24 inc/min) necrose extensa em região perianal
com odor fétido e secreção purulenta e orienta a paciente a procurar uma
unidade de emergência da capital com pose do relatório médico desta consulta
para realizar um desbridamento cirúrgico de urgência.
Foi admitida no
hospital público no dia 24/05/17 e após avaliação médica, ao exame físico foi
evidenciada área extensa de necrose na genitália, região perineal e perianal.
Negava doenças de base ou uso de medicação contínua. Sem história de cirurgias
prévias. No momento da internação, o paciente se apresentava lúcida, orientada,
febril com temperatura 39,9°, eupneica, normotensa e taquicárdica com FC = 124 bpm.
Sendo encaminhada para
o centro cirúrgico para realizar o desbridamento cirúrgico de tecidos
desvitalizados em região perianal e perineal bilateral com saída de secreção
purulenta em grande quantidade e tecido necrótico, colocado drenos de penrose e confecção de uma colostomia protetora.
Observou-se durante a realização do procedimento presença de uma fístula em
parede lateral do reto com comunicação com lesão em períneo.
Após realização do
procedimento a paciente foi encaminhada para UTI Geral com piora do quadro
clínico onde evoluiu com choque séptico e posteriormente com lesão renal aguda.
Iniciado antibioticoterapia com Metronidazol 500 mg 8/8h, Ceftriaxone
1 g 12/12h e Tazocin 4,5 g 6/6/h.
A lesão apresentava
pontos de tecido granulado e necrótico, elevado exsudação purulenta e odor
pútrido com piora significativa do quadro clínico e hemodinâmico. Após 48 horas
no dia 27/04/2107 foi realizado novo desbridamento cirúrgico em função da piora
da lesão conforme figura 1. Sendo visualizada lesão com aspecto necrótico que
se estendia das nádegas, períneo, até região lateral da vulva, presença de área
pequena de desbridamento prévio em região de períneo. Realizado toque vaginal
sem identificação de fistula. Realizado toque retal com identificação de
fístula em parede lateral comunicando com lesão em períneo. Realização de
desbridamento bilateralmente de tecidos desvitalizados em região de metade
inferior da nádega, perianal, períneo e região lateral da vulva com saída de
secreção purulenta em grande quantidade. Foi preservado o esfíncter anal,
clitóris e parte da vulva não sendo visualizada extensão de necrose nessas
áreas conforme figura 2. Realizado cultura de material colhido em procedimento cirúrgico
e iniciado Cefepime 2 g 8/8h, Clindamicina 600 mg
6/6h e suspenso Tazocin. Feito 2 bolsas de
concentrado de hemácias e 6 unidades de plasma fresco com Hemoglobina e
Hematócrito 5,1/15,2 respectivamente.
Após o procedimento
retorna para a UTI geral em estado gravíssimo, choque séptico, em uso de drogas
vasoativas através de Solução de Noradrenalina e Vasopressina ambas
concentradas em alta vazão, intubada em ventilação mecânica, sedada com escala
de RASS -5, hipotérmica, oligúria em uso de sonda vesical de Foley, piora dos valores gasométricos e distúrbio de
coagulação (TP 18% e RNI 4,1) e escala de Bradem admissional com escore de sete
pontos onde evidencia alto risco de desenvolver novas lesões.
Após o procedimento foi
atribuído como conduta terapêutica para limpeza com antimicrobiano potente a
base de polihexametileno de biguanida
(PHMB) com o objetivo de remover o biofilme formado sobre a lesão e promover
ação antimicrobiana.
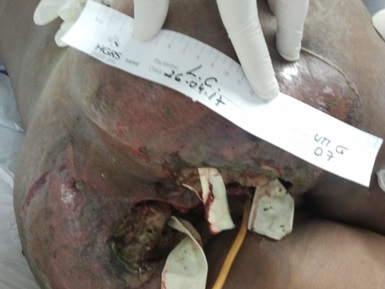
Figura 1 – Registro fotográfico da lesão provocada pela Síndrome de Fournier após desbridamento realizado dia 24/04/17 com uso
de dreno de penrose.
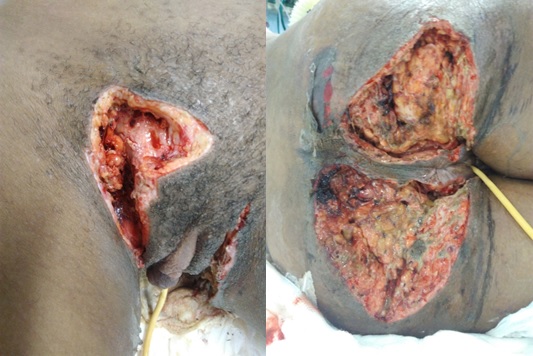
Figura 2 – Registro fotográfico da lesão provocada pela Síndrome de Fournier após segundo desbridamento realizado dia 27/04/17.
E
como cobertura
primária foi atribuída à colocação
de placas de HCSPI, para diminuir o excesso
de exsudação devido ao alto poder de
absorção e redução da
infecção através da
prata iônica. Foi mantida a conduta terapêutica por todo o
período de
internamento em função da resposta positiva demonstrado
pela ferida ao longo do
tratamento que durou 37 dias e no dia 30/05/17 a paciente foi
transferida para
unidade hospitalar de referência para realizar a cirurgia de
correção plástica.
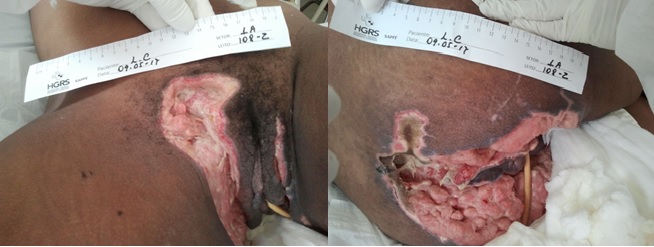
Figura 3 - Registro fotográfico de lesão provocada pela Síndrome de Fournier datada em 09/05/2017.
Discussão
A síndrome de Fournier está associada a vários fatores causais e
comorbidades, sendo descritos como fatores de risco para a Síndrome de Fournier o abscesso anorretal, alcoolismo, diabetes
mellitus, cirrose, obesidade, desnutrição, doença vascular periférica,
cirurgias orificiais, vasectomia, trauma perineal,
neoplasia colorretal avançada, estenose uretral, neoplasias hematológicas,
radioterapia, HIV, apendicite, diverticulite aguda, hérnia estrangulada e
doença inflamatória intestinal [7].
Na paciente relatada,
foram pesquisados diversos fatores de risco, no entanto foi evidenciado que não
possuía nenhum fator de risco pré-existente nem tumoração ao toque retal. A
apresentação clínica do paciente com síndrome de Fournier
pode ser variável, porém o quadro mais comumente encontrado é hiperemia, dor,
crepitação, edema de região perianal, drenagem de secreção serosa e febre, podendo
evoluir para choque séptico [8].
O presente estudo
demonstrou através do relato de caso, o uso do antimicrobiano polihexametileno de biguanida
(PHMB) e cobertura primária com HCSPI influenciaram diretamente na melhora no
volume da exsudação, na modificação do odor, no aspecto do centro da ferida e
na regressão da extensa área lesionada.
Vale ressaltar que o
PHMB é atraído para a membrana citoplasmática, onde causa a perda de
substâncias de baixo peso molecular, tais como íons de Potássio, Cálcio e a
inibição de enzimas responsáveis pela união da membrana, tais como o ATPase [9].
A ruptura subsequente
da membrana citoplasmática pode então levar à perda de substâncias
macromoleculares e à precipitação das substâncias celulares, causando a morte
bacteriana. Este agente bactericida foi utilizado devido ao resultado positivo
para cultura da lesão com duas bactérias gran-
negativas: Proteus mirabilis e a
Escherichia coli [10].
O estudo demonstrou que
a utilização da HCSPI foi efetiva, pois, a paciente apresentava uma lesão
extensa e muito exsudativa, sendo necessário a troca do curativo secundário
duas vezes nas 24 horas, diminuindo consideravelmente a exsudação, a
colonização e infecção. Corroborando com esta afirmativa, as hidrofibras são compostas por carboximetilcelulose
que, quando em contato com exsudado, transforma-se em gel e são superabsorvível. São mais absorventes que os alginatos.
Indicadas em feridas exsudativas e criticamente colonizadas ou infectadas. O
HCSPI é uma associação de hidrofibra com a prata, que
tem função de controle da infecção e absorção [11].
As feridas criticamente
colonizadas e infectadas o diagnóstico de infecção das lesões pode ser dado por
alguns parâmetros: demora na cicatrização, aumento do tamanho ou da quantidade
de exsudado, presença de debris e/ou tecido
necrótico, odor forte, avaliação se há edema, eritema e aumento da temperatura.
Na presença dos critérios acima, alguns trabalhos sugerem colher swab e realizar tratamento de acordo com culturas, enquanto
outros indicam uso de hidrofibra, alginato e
antibióticos para esse tipo de ferida [11].
Estudo aponta que há
muitos anos a prata vem sendo utilizada como curativo por possuir capacidade
antimicrobiana. Hoje, os curativos à base de prata são bastante populares,
podendo esta se apresentar composta, associada a um
sal, ou elementar, na forma de nanopartícula, conferindo esse e outros
benefícios [12].
Entretanto, um estudo
que descreve que o uso HCSPI confirmou que as nanofibras
de prata permitiram melhor cicatrização de feridas. Uma possível causa pode ser
a libertação rápida e constante de prata e sódio e a excelente capacidade
antibacteriana de hidrofibra. Além disso, o estudo
indicou a aceitabilidade de hidrofibras para
administração e com importante atividade antibacteriana, inibindo
significativamente o crescimento de bactérias de Escherichia coli e Staphylococcus aureus
[13].
Dentre
alguns fatores
que interferem na cicatrização, há a
infecção, que retarda ou impede que a
cicatrização
aconteça. Por isso, é necessária a
existência de curativos à base de materiais
que garantam a ação antibacteriana e testes que comprovem
sua eficácia. A
aplicação de pensos de HCSPI tem promovido um ambiente
próprio para a reepitelização, mostrando-se eficaz na prevenção e no
tratamento de áreas contaminadas [14].
Alguns trabalhos trazem
resultados que reforçam essa ação antibacteriana de curativos contendo
nanopartículas de prata. A utilização de cobertura de celulose bacteriana
contendo nanopartículas de prata demonstrou excelentes resultados contra Staphylococcus aureus, Pseudomonas aeruginosa e Escherichia
coli, além de alta eficácia da cicatrização [15].
Pesquisadores
realizaram testes com curativos oclusivos impregnados de prata iônica (PI) e
prata nanocristalina (PN), em ratos, e reforçaram os
resultados dos artigos aqui discutidos, considerando que houve melhor contração
das feridas nos grupos PN e PI quando comparados ao grupo controle (AD), além
da presença de macrófagos, observados já na primeira semana nos grupos PN e PI.
Os macrófagos são importantes no processo de cicatrização, pois eles secretam
as proteases, liberam substâncias vasoativas e fatores de crescimento que
controlam a proliferação celular. Foi comprovada ainda a eficácia do uso de
pensos com prata em feridas não infectadas, mostrando que houve uma melhora na
cura em grupos PI e PN, em comparação com o grupo de controle (AD) [16]
Outro estudo demonstra
que, o uso de curativo especial contendo HCSPI apoiou as evidências
apresentadas, indicando resultados favoráveis, como redução da área da ferida,
menor citotoxicidade, baixa genotoxicidade e melhor
efeito terapêutico no controle da infecção, mostrando-se um ótimo cicatrizante
de feridas [17].
Pesquisa aponta que a
HCSPI também é um curativo tópico retentor de umidade, que pode liberar prata
por até 14 dias. Tem em sua composição hidrofibra com
1,2% de prata que também dispensa o uso de curativos secundários para a
absorção de exsudatos e outras secreções. Muitos estudos demonstraram uma
importante atividade antimicrobiana deste curativo contra patógenos, incluindo
microrganismos aeróbios e anaeróbios, fungos e bactérias resistentes a
antibióticos. O fechamento da ferida é adquirido rapidamente com o uso de HCSPI
reduzindo, assim, não só o custo de possíveis cirurgias, como também os efeitos
adversos de anestesias [18].
Ao final desta
discussão, os resultados dos estudos sugerem evidências de que coberturas à
base de HCSPI mostram-se eficazes e benéficas.
Conclusão
O presente estudo
relatou à utilização da hydrofiber a base de carboximetilcelulose sódica e prata iônica na lesão
infectada provocada pela Síndrome de Fournier,
teve
como resultado uma evolução satisfatória da
lesão, com diminuição da infecção e
exsudato, promovendo o bem-estar físico, psicológico,
social e emocional do
paciente, reforçando a importância do olhar humanizado dos
enfermeiros.
O diagnóstico precoce,
o tratamento adequado e a assistência de enfermagem com intervenções precisas,
garantem um melhor prognóstico e para isso a equipe de enfermagem deverá ter
pleno conhecimento da doença, o acompanhamento periódico de preferência com
enfermeiro estomaterapeuta para o correto
acompanhamento da evolução clínica da doença e atendimento especializado ao
cliente com perda da integridade cutânea.
O enfermeiro, como
profissional de saúde mais envolvido nos cuidados ao paciente portador de
ferida, deve sempre estar atualizado sobre novas tecnologias disponíveis para o
tratamento de feridas, buscando soluções de coberturas que garantam a melhor
recuperação das lesões e prevenções de complicações, proporcionando maior
conforto e qualidade de vida para o paciente, além de participar das decisões
institucionais para aquisição e indicação de produtos, considerando a sua
eficácia e a segurança do paciente.
É necessária a
intervenção segura por parte do enfermeiro especialista em dermatologia para
reabilitar e recuperar esses pacientes com essa magnitude de lesão, pois quando
as feridas complicam, requer mais dedicação dos profissionais e conhecimento
dos produtos disponíveis, com a finalidade de amenizar o sofrimento e melhorar
a qualidade de vida dos pacientes.
Nesse contexto, são
imprescindíveis a reabilitação e a recuperação do paciente pela atuação do
enfermeiro capacitado nessa reintegração social e o conhecimento destes
produtos disponíveis bem como sua utilização.
Referências
- Cruzi RAOC et al. Produção
científica sobre gangrena de Fournier e os cuidados
de enfermagem: revisão integrativa. Rev Enferm UFPE online 2016;10(5):4329-35.
- Moreira DR, Gonçalves
ALS, Aucelio RDS, Silva KG. Terapêutica cirúrgica na
síndrome de Fournier: relato de caso. Rev Med 2017;96(2):116-20.
https://doi.org/10.11606/issn.1679-9836.v96i2p116-120
- Abreu
RAA et al. Síndrome
de Fournier: estudo de 32 pacientes: do diagnóstico à
reconstrução. GED Gastroenterol Endosc
Dig 2014;33(2):45-51.
- Carneiro TMS et al.
Síndrome de Fournier: diagnósticos de enfermagem
segundo a NANDA. Revista de Epidemiologia e Controle de Infecção 2015;4(4).
https://doi.org/10.17058/reci.v4i4.4302
- Hunt
SD. Self-care and postoperative dressing management. Br J Nurs
2016;25(15):S34-41.
https://doi.org/10.12968/bjon.2016.25.15.s34
- Faria GBG et al.
Conhecimento e prática dos enfermeiros sobre o cuidado com feridas. Rev Enfermagem UFPE
2016;10(12):4532-8.
- Oliveira FP, Oliveira
BGRB, Santana RF, Silva BP, Candido JSC. Classificações de intervenções e
resultados de enfermagem em pacientes com feridas: mapeamento cruzado. Revista Gaúcha Enferm
2016;37(2):55-8. https://doi.org/10.1590/1983-1447.2016.02.55033
- Veronesi R, Focaccia
R. Tratado de infectologia. São Paulo: Atheneu; 2015.
- Irion G. Feridas novas
abordagens: manejo clínico e atlas em cores. São Paulo: Guanabara Koogan; 2011.
- Spicer WJ. Guia de feridas
para enfermeiros. Rio de Janeiro: Guanabara Koogan; 2013.
- Corrêa FB, Coltro PS, Júnior JAF. Tratamento geral e das feridas na epidermólise bolhosa hereditária: indicação e experiência
usando curativo de hidrofibra com prata. Rev Bras Cir
Plást 2016;31(4):565-72.
https://doi.org/10.5935/2177-1235.2016RBCP0082
- Silva MMP, Aguiar MIF,
Rodrigues AB, Miranda MCM, Araújo MAM, Rolim ILTP, Alves e Souza AM. Utilização
de nanopartículas no tratamento de feridas: revisão sistemática. Rev Esc Enferm
USP 2018;51. https://doi.org/10.1590/s1980-220x2016043503272
- Laichun Lu et al. Silver
nanoparticle/chitosan oligosaccharide/poly (vinyl alcohol) nanofibers as wound
dressings: a preclinical study. Int J Nanomedicine
2013;8(1):4131-45. https://doi.org/10.2147/ijn.s51679
- Campos DLP, Fragadolli LV, Gimenes GA, Ruiz RO, Orgaes
FS, Gonella HA. Uso de curativo com prata nanocristalina sobre enxerto em malha em queimaduras
colonizadas por cepas multirresistentes. Rev
Bras Cir Plast 2009;24(4):471-8.
- Wen
X, Zheng Y, Wu J, Yue L, Wang C, Luan J, et al. In vitro and in vivo
investigation of bacterial cellulose dressing containing uniform silver
sulfadiazine nano particles for burn wound healing.
Progress in Natural Science: Materials International 2015;25(3):197-203.
https://doi.org/10.1016/j.pnsc.2015.05.004
- Prestes MA, Ribas CAPM,
Ribas Filho JM, Moreira LB, Boldt ABW, Brustolin EV, et al. Wound
healing using ionic silver dressing and nonocrystalline
silver dressing in rats. Acta Cir Bras 2012;27 (11):761-7.
- Chu
CY, Peng FC, Chiu YF, Lee HC, Chen CW, Wei JC et al. Nanohybrids of silver
particles immobilized on silicate platelet for infected wound healing. PLoS One 2012;7(10):e38360.https://doi.org/10.1371/annotation/627cef98-9ea7-4c06-ad0a-f7d2c83a6bc4
- Moser H, Rodrigues R,
Lopes MJ. Evolução dos curativos de prata no tratamento de queimaduras de
espessura parcial. Rev Bras
Queimaduras 2013;12(2):60-7.