ARTIGO ORIGINAL
Uma análise
retrospectiva dos erros de medicação ocorridos em unidades de transplante de medula
óssea
Simone Carreiro Brasil,
M.Sc.*, Simone Pereira Lermontov,
M.Sc.**, Renato Azevedo dos Santos Filho***, Ana
Cristina da Silva Rangel****
*Enfermeira da Comissão
de Controle de Infecção Hospitalar, **Enfermeira, Coordenadora de Pesquisa
Clínica do Centro de Transplante de Medula Óssea - Instituto Nacional de Câncer
José Alencar Gomes da Silva (INCA), ***Enfermeiro do Centro de Transplante de Medula
Óssea do INCA, ****Supervisora de Enfermagem do Centro de Transplante de Medula
Óssea -Instituto Nacional de Câncer José Alencar Gomes da Silva
Recebido em 28 de
outubro de 2020; aceito em 20 de dezembro de 2020.
Correspondência: Simone Pereira Lermontov, Instituto Nacional de Câncer José Alencar Gomes da Silva, Praça da Cruz Vermelha, 23 Centro 20230-130 Rio de Janeiro RJ
Simone Carreiro Brasil:
sbrasil@inca.gov.br
Simone Pereira Lermontov: simone.lermontov@inca.gov.br
Renato Azevedo dos
Santos Filho: renavedo@gmail.com
Ana Cristina da Silva
Rangel: arangel@inca.gov.br
Resumo
A terapia medicamentosa
no transplante de medula óssea (TMO) é complexa, os pacientes são expostos a
protocolos de tratamentos prolongados, com inúmeros medicamentos, o que aumenta
o risco do erro de medicação (EM). Objetivos: Identificar os erros de
medicação, os profissionais envolvidos, os medicamentos envolvidos, as causas
da ocorrência, as consequências para o paciente e as ações de melhoria
implementadas. Métodos: Trata-se de um estudo observacional retrospectivo com
abordagem quantitativa, o período de coleta dos dados foi de janeiro de 2008 a
janeiro de 2018. Resultados: Foram identificados 42 erros de medicação. Os
agentes antineoplásicos, imunossupressores e antibióticos foram os mais
frequentes no EM. O fator humano foi a causa da ocorrência do EM mais frequente
(69%). Nas consequências para os pacientes, foram identificados eventos
adversos: leves 82%; moderados 14%; graves 2% e fatais 2%. As ações de melhoria
implementadas para prevenção foram: treinamento da equipe; elaboração de
protocolos padrões; orientação de pacientes e acompanhantes; revisão do sistema
eletrônico de prescrição; dupla checagem da prescrição; aprazamento por
enfermeiras com tempo de experiência; entre outras. Conclusão: Os EM põem em
risco a segurança do paciente, as causas dos EM foram multifatoriais e as
consequências em alguns casos foram graves ou fatais.
Palavras-chave: transplante de medula
óssea, erros de medicação, segurança do paciente.
Abstract
A retrospective analysis of medication errors occurred in bone marrow
transplantation units
Drug
therapy in bone marrow transplantation (BMT) is complex, the patients are
exposed to protocols of prolonged treatment, with numerous medications, which
increases the risk of medication error (ME). Objectives: To identify medication
errors, the professionals involved, the drugs involved, the causes of the
occurrence, the consequences for the patient, and the improvement actions
implemented in a BMT unit. Methods: This is an observational retrospective
study with a quantitative approach. The data collection period was from 2008 to
2018. Results: We identified 42 ME. Antineoplastic agents, immunosuppressants,
and antibiotics were the most frequent in ME. The human factor was the most
frequent cause of ME (69%). The consequences for patients identified were
adverse events, being mild 82%; moderate 14%; severe 2% and fatal 2%. The
improvement actions implemented for prevention were:
training the team; elaboration of standard protocols; guidance for patients and
companions; review of the electronic prescription system; double prescription
check, among others. Conclusion: The ME that endanger patient safety were
identified, in which the antineoplastic agents were the drugs most likely to
damage.
Keywords: bone marrow transplantation, medication errors, patient safety.
Resumen
Un análisis
retrospectivo de los errores
de medicación ocurridos en unidades de trasplante de médula ósea
La farmacoterapia en el trasplante
de médula ósea (TMO) es compleja, los pacientes están expuestos a protocolos de tratamiento prolongado, con
numerosos medicamentos, lo que aumenta el riesgo de error
de medicación (EM). Objetivos: Identificar los errores de medicación, los profesionales implicados, los
fármacos implicados, las causas de la ocurrencia, las consecuencias para el paciente y las acciones de mejora implementadas.
Métodos: Se trata de un estudio
observación retrospectivo con
enfoque cuantitativo, el
período de recolección de datos
fue de enero de 2008 a enero de 2018. Resultados: Se identificaron
42 errores de medicación.
Los agentes antineoplásicos, inmunosupresores y
antibióticos fueron los más
frecuentes en la EM. El factor humano fue la causa más frecuente de EM (69%). Las consecuencias para los pacientes,
se identificaron eventos adversos: leve 82%; moderado
14%; severo 2% y fatal 2%. Las acciones
de mejora implementadas para la
prevención fueron: capacitación del equipo; elaboración de protocolos estándar;
orientación para pacientes y acompañantes;
revisión del sistema de prescripción electrónica; control
de prescripción doble; aprobación
por enfermeras con tiempo de experiencia; entre otras.
Conclusión: La EM puso en riesgo la
seguridad del paciente, las causas de la EM fueron multifactoriales y las consecuencias en algunos casos fueron graves o fatales.
Palabras-clave: trasplante
de médula ósea, errores de medicación, paciente seguridad.
Introdução
Nos últimos anos,
inúmeros foram os esforços e mobilizações por parte das instituições e dos
profissionais de saúde, visando estratégias para prevenção e redução dos danos
aos pacientes[1]. A segurança do paciente é uma
demanda que afeta os países em todos os níveis de desenvolvimento, contudo os
dados relacionados a essa questão ainda são subestimados, principalmente, nos
países em desenvolvimento [2].
A fim de organizar os
conceitos e definições sobre segurança do paciente, foram propostas medidas
para reduzir os riscos e minimizar os danos e eventos adversos decorrentes. Em
2004, a Organização Mundial da Saúde (OMS) criou a Aliança Mundial para
Segurança do Paciente, que passou a chamar-se Patient
Safety Program (Programa de
Segurança do Paciente) [2,3].
A Aliança Mundial para
Segurança do Paciente mobiliza iniciativas, difunde conhecimentos e propõe
soluções relacionadas ao tema [3,4]. Uma das ações centrais do programa é
denominada Desafio Global, uma estratégia que define foco na minimização de um
determinado risco de dano ao paciente [3,4]. Assim, em 2017 reconhecendo a
grande ocorrência de incidentes e eventos adversos relacionados ao uso de
medicamentos, tanto em países desenvolvidos como em desenvolvimento, o Programa
de Segurança do Paciente da OMS definiu o Terceiro Desafio Global que tem como
objetivo abordar as fragilidades nos sistemas de saúde que levam a erros de
medicação (EM) e os graves danos que podem causar [2,3].
O Brasil, em
consonância com a mobilização mundial, instituiu em 2013, o Programa Nacional
de Segurança do Paciente, estabelecendo um conjunto de protocolos básicos,
buscando a prevenção e redução de incidentes relacionados ao cuidado em saúde.
Cabendo destacar, as recomendações quanto a segurança na prescrição,
dispensação e administração de medicamentos, haja vista, entre outras, a
magnitude dos erros e eventos adversos decorrentes da falta de ações neste
sentido no país [4,5].
No âmbito do
transplante de medula óssea (TMO), a terapia medicamentosa é complexa, os
pacientes são expostos a protocolos de tratamentos prolongados, com inúmeros
medicamentos. O TMO é dividido em fases: pré-transplante,
transplante (condicionamento e infusão) e pós-transplante. Dessas fases
destaca-se o condicionamento, que consiste na administração de altas doses de
quimioterápicos. Durante o mesmo inicia-se a terapia adjuvante com
antieméticos, anti-histamínicos, corticosteróides,
analgésicos, imunossupressores, protetores gástricos e antimicrobianos
específicos com o propósito de evitar, reduzir ou aliviar reações adversas
decorrentes da quimioterapia ou prevenir complicações, tais como, mucosite; doença do enxerto contra o hospedeiro (DECH);
doença veno-oclusiva hepática (DVOH); cistite
hemorrágica; entre outras [6].
Os pacientes submetidos
ao transplante de medula óssea representam um grupo de alto risco para o EM,
visto a quantidade de medicamentos que estão expostos durante o tratamento e
principalmente durante o condicionamento. Logo, o conhecimento dos enfermeiros
sobre os efeitos terapêuticos e as reações adversas podem prevenir o EM , minimizar os danos e promover a segurança do paciente
[6].
Sendo assim, este
estudo tem como objetivo: identificar os erros de medicação, os profissionais
envolvidos, os medicamentos envolvidos, as causas da ocorrência, as
consequências para o paciente e as ações de melhoria implementadas em uma
unidade de Transplante de Medula Óssea.
Material e métodos
Trata-se de um estudo
observacional retrospectivo com abordagem quantitativa, realizado em uma
unidade de Transplante de Medula Óssea. Esta unidade faz parte da Rede de
Hospitais Sentinela (RHS) da Anvisa. O programa foi criado em 2001, em parceria
com uma rede nacional de hospitais públicos e privados, para notificação de não
conformidades no uso de produtos para a saúde, o que inclui os medicamentos. Em
2008, com processo de acreditação hospitalar, a notificação de riscos
assistenciais relacionados às falhas nos processos de trabalho foi implementada
em nossa unidade, ampliando o escopo da gestão de risco. Desde então, a
ocorrência de uma não conformidade, desvio de qualidade de produtos para a
saúde e suas consequências, assim como, os eventos relacionados às falhas nos
processos assistenciais são comunicados ao gerente de risco.
Esta comunicação é
realizada por meio de formulário padronizado que possibilita o início das ações
corretivas ou preventivas. A comunicação de evento é realizada, pelos membros
da equipe, ao gerente de risco por meio do formulário impresso, discriminando o
tipo e o contexto da ocorrência. Segue-se uma verificação, por meio da leitura
de registros do prontuário e coleta de dados, além de abordagem aos
profissionais envolvidos, complementando a busca de informações. Após a
conclusão da análise do caso é dado o direcionamento cabível, visando o
planejamento das ações de melhoria, bem como implementação das
mesmas.
Os EM foram
identificados das fichas de notificação de incidentes e eventos do serviço, que
fazem parte do banco de dados da gerência de risco. O período de coleta dos
dados foi de janeiro de 2008 a janeiro de 2018. As variáveis de interesse
foram: faixa etária; local onde ocorreu o EM; tipo de erro; via de
administração; categoria profissional envolvida; causas da ocorrência;
medicamento envolvido; consequências para o paciente e ações de melhoria.
A classificação dos
tipos de EM foi realizada pelos autores, utilizando a taxonomia espanhola,
elaborada pelo grupo de trabalho Ruiz-Jarabo 2000
[7]. A classificação espanhola pode contribuir para a organização e
aprimoramento das informações colhidas por instituições de saúde brasileira que
já trabalham com foco na segurança dos pacientes e prevenção de erros.
Os dados foram
compilados em planilha do programa Excel®, preparada especificamente para o
estudo e foram analisados por meio de estatística descritiva, com distribuição
de frequências absoluta e relativa. O estudo seguiu os preceitos éticos da
Resolução 466/12[8] e foi aprovado pelo Comitê de Ética em Pesquisa: CAAE -
87760318.8.0000.5274.
Resultados
Foram analisadas 87
fichas de notificação de incidentes e eventos na unidade de TMO, sendo
identificados 53 eventos com medicamentos (61%). Destes, 11 foram classificados
como quase erros e 42 como erros de medicação. Em relação à faixa etária 46% dos
EM ocorreram em crianças (3-11 anos) e adolescentes (14-17 anos), 54% em
adultos, sendo 43% dos casos em homens. Não houve registro da idade e do gênero
do paciente em 17% dos casos. Quanto ao local da ocorrência do EM, 90% foram na
unidade de internação, 7% no hospital dia e 3% no domicílio dos pacientes.
Os profissionais
envolvidos no EM, foram enfermeiros (38%), farmacêuticos (36%), médicos (17%),
residentes de enfermagem (2%) e cuidadores/familiares (7%). Quanto à via de
administração, 59% dos EM ocorreram pela via endovenosa. Os medicamentos
envolvidos estão descritos na tabela I, sendo os agentes antineoplásicos,
imunossupressores e antibióticos os mais recorrentes no EM.
Tabela I – Categoria
Farmacológica – Medicamentos envolvidos no erro de medicação, Rio de Janeiro,
2018.
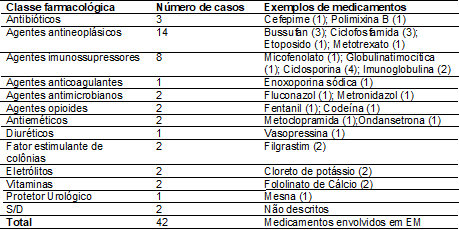
Fonte: Dados da Gerência
de Risco do Centro de Transplante de Medula Óssea, 2008-2018.
Na tabela II estão
descritos os tipos de erros de medicação, sendo os mais frequentes: a omissão
de dose ou do medicamento (26%); dose errada (24%) e erro de
preparo/manipulação e/ou acondicionamento (10%).
Tabela II – Tipos de erro de
medicação, Rio de Janeiro, 2018.
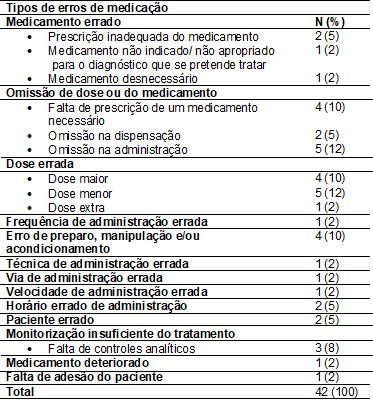
Fonte: Dados da Gerência
de Risco do Centro de Transplante de Medula Óssea, 2008-2018.
Na categoria causas da
ocorrência do EM, o fator humano foi o mais frequente, 69% das ocorrências,
sendo categorizado pelo conhecimento deficiente, desempenho deficiente, erro no
cálculo da dose e infusão, falha na utilização de tecnologia para prescrição dos
medicamentos, erro na estocagem, erro no preparo do medicamento, erro de
transcrição, estresse, fadiga e comportamento intimidador. A comunicação foi
responsável por 21% dos casos e está relacionada à falha na comunicação verbal
e escrita. E 10% dos casos foram devidos a fatores relacionados ao sistema, que
se configura como: iluminação, ruído, interrupções, dimensionamento, pessoal
inexperiente, políticas e procedimentos (Tab.III).
Tabela III - Causas da
ocorrência de erros de medicação, Rio de Janeiro, 2018.
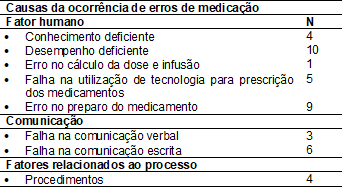
Fonte: Dados da Gerência
de Risco do Centro de Transplante de Medula Óssea, 2008-2018.
Quanto as consequências
para os pacientes, foram identificados eventos adversos: leves 34 (82%);
moderados 6 (14%); graves 1(2%) e fatais 1(2%). Algumas das consequências
descritas foram: modificações do regime de condicionamento; alteração do
protocolo de tratamento; agitação psicomotora, falha na mobilização das
células-tronco hematopoéticas e óbito.
Em relação ao processo
de avaliação dos EM para implementação de melhorias, a figura 1 apresenta uma
descrição do fluxo na unidade de Transplante de Medula Óssea.
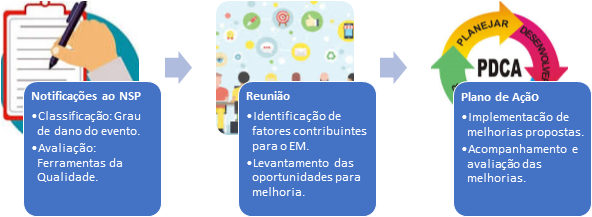
Figura 1 - Fluxo das
notificações para o Núcleo de Segurança do Paciente (NSP).
Diante dos EM
ocorridos, as ações de melhoria implementadas pela Unidade para prevenção
foram: revisão do processo de trabalho desde a dispensação de medicamentos da
farmácia até a administração no paciente; treinamento da equipe
multidisciplinar; elaboração de procedimento operacional padrão (POP) para
dispensação de quimioterápicos; orientação de pacientes e acompanhantes quanto
a terapia medicamentosa; revisão do sistema eletrônico de prescrição;
treinamento da equipe de enfermagem para dupla checagem da prescrição;
orientação para aprazamento por enfermeiras com tempo de experiência no preparo
e na administração de quimioterápicos; diminuição do ruído no posto de
enfermagem; alerta de alergia na prescrição eletrônica e atualização e
treinamento em boas práticas na administração de medicamento.
Discussão
O transplante de medula
óssea abrange a prescrição simultânea de quimioterapia em altas doses e
medicamentos de suporte com margem terapêutica reduzida. O que em geral, pode
propiciar o erro de medicação [9]. Desta forma, o gerenciamento de medicamentos
nesta modalidade terapêutica torna-se um ponto crucial e requer intervenções de
enfermagem, por meio de estratégias que garantam uma terapêutica medicamentosa
segura.
Nesta perspectiva,
avaliar os EM na unidade de Transplante de Medula Óssea, identificando as
consequências para os pacientes e apresentar as ações de melhoria empregadas
vai ao encontro do terceiro desafio lançado pela Organização Mundial de Saúde
(OMS) em 2017, Global Patient Safety
Challenge on Medication Safety, que visa
reduzir em 50% os danos graves e evitáveis associados a medicamentos em todos
os países nos próximos cinco anos [3].
Sendo assim, buscando
ampliar o conhecimento nesta área, esse estudo apresenta uma série de 42 casos,
representando a maior série de casos descrita na literatura científica até o
momento. Uma revisão sistemática sobre o assunto, mostrou que as informações
sobre os EM em TMO ainda são ínfimas, foram
identificados 11 estudos, sendo oito relatos de caso com um quantitativo máximo
de três pacientes, dificultando com isso a extrapolação e generalização dos
resultados [10].
No presente estudo, o
quantitativo da população adulta e pediátrica foram quase que equivalentes, com
um percentual de diferença de 8%. Porém, quando se trata de pacientes
pediátricos a incidência de EM é três vezes maior.
Uma das causas pode ser o fato de 80% dos fármacos comercializados serem
destinados a adultos, dificultando o uso em pediatria devido à necessidade de
administração de doses fracionadas com uma manipulação excessiva das soluções e
expondo esta população a um risco elevado para ocorrência de erros de medicação
[11,12]. Outra população que também tem um alto risco para ocorrência de EM são
os idosos. Eles representam um grupo-alvo prioritário para implementação de
estratégias de prevenção de erros de medicação, devido à presença de
comorbidades que tendem a potencializar alterações fisiológicas e consequentes
mudanças no perfil farmacocinético e farmacodinâmico de inúmeros fármacos
[13-15].
Logo, a educação de
pacientes, familiares e cuidadores é fundamental para alcançar dois dos
principais objetivos do 3º Desafio Global de Segurança do Paciente: o
empoderamento de pacientes, familiares e cuidadores a participar ativamente e
de forma engajada nas decisões relacionadas à assistência à saúde. E o
engajamento dos setores envolvidos, parceiros e indústria para sensibilizá-los
quanto aos problemas de segurança na medicação [16,17].
A via de administração
também foi a mais envolvida na ocorrência EM, neste estudo 59% dos EM ocorreram
pela via endovenosa. Os medicamentos administrados por essa via requerem maior
necessidade de ajustes e monitorização ao longo do período. Estima-se que 90%
dos pacientes hospitalizados recebam medicamentos pela via intravenosa por meio
de bombas de infusão [18]. No TMO a utilização da via intravenosa e de
cateteres centrais para a terapia farmacológica em pacientes submetidos ao
transplante é essencial, devido à quantidade de medicamentos administrados e a
natureza hostil dos mesmos [18-20].
Esse estudo também
identificou os profissionais que estiveram envolvidos nos EM. Os enfermeiros
foram citados em 38% dos casos e os farmacêuticos em 36%, corroborando outro
estudo que destacou que o determinante do erro está presente em mais de um
subsistema. Em sua análise do conteúdo, os erros classificados como de omissão
e de horário estavam relacionados não apenas aos fatores intrínsecos à equipe
de enfermagem, mas, também, a fatores associados à distribuição de medicamentos
pela farmácia e aos prescritores (preenchimento inadequado de formulários de
controle especial para antimicrobianos). Esses resultados refletem a
necessidade de otimizar os sistemas de medicação, revisando os subsistemas,
reduzindo etapas e simplificando os processos, visando a diminuição destes
erros [21].
Em relação aos
medicamentos envolvidos no EM, neste estudo, os agentes antineoplásicos e
imunossupressores foram os mais frequentes, uma revisão sistemática também
identificou o bussulfano (antineoplásico) e a
ciclosporina (imunossupressor) na maioria dos erros de medicação no TMO [10].
Estes medicamentos são de índice terapêutico reduzido e foram relacionados na
lista de medicamentos de alta vigilância, publicada pela Institute
for Safe Medication Practices
(ISMP), assim exigem protocolos especiais, como a padronização de pedidos,
armazenamento, preparação e administração, entre outros para reduzir o risco de
erros [22,23].
Quanto aos tipos e
subtipos de EM, neste estudo, os mais frequentes foram: omissão de dose ou do
medicamento, dose errada e erro de preparo, manipulação e/ou acondicionamento.
A omissão de dose e dose errada são os mais relatados em estudos sobre esta
temática [14,24-27]. Um estudo realizado no Quebec em uma unidade de terapia
intensiva avaliou os incidentes ocorridos na unidade e verificou que 44,3 %
eram relacionados a medicação, sendo os erros de omissão na administração os
mais comuns, representando 31,1% do total [28]. Outro estudo analisou 961
prescrições de 90 pacientes e identificou 650 erros de medicação (uma média de
7 erros por paciente), sendo o erro de omissão
do medicamento prescrito o mais frequente. A longa permanência
dos profissionais de enfermagem em seus postos de trabalho foi identificada
neste estudo como um fator de risco associado ao erro de omissão [14].
As causas da ocorrência
de EM são multifatorias [10,29], no presente estudo o
fator humano foi o mais frequente, sendo a subcategoria desempenho deficiente a
mais elevada. Entende-se como desempenho deficiente a forma ou as condições
como são realizadas as atividades relacionadas à terapêutica medicamentosa e
não necessariamente ao conhecimento inerente à sua realização [30]. Muitos
aspectos interferem no desempenho dos profissionais e há evidências de que a
carga de trabalho, como já mencionado e a taxa diária de ocupação são fatores
relevantes na gênese dos EM [31].
Os incidentes com
medicação estão entre os eventos adversos que mais comumente repercutem na vida
do paciente, de seus familiares, dos profissionais de saúde e da sociedade. Nos
Estados Unidos, os EM causam pelo menos uma morte todos os dias e prejudicam
aproximadamente 1,3 milhão de pessoas anualmente. Estima-se que o erro
assistencial seja a terceira causa de morte nos EUA, estando atrás somente de
doenças cardiovasculares e câncer, podendo chegar a 400.000 óbitos por ano
[17].
As implicações do EM
para o paciente podem ser as mais diversas possíveis. Nesse estudo com 42 casos
de EM, foram identificadas consequências leves, moderadas, graves e fatais para
os pacientes. O ISMP alerta para o cálculo da dose dos antineoplásicos, pois
precisa ser individualizado, considerando parâmetros laboratoriais e clínicos,
como superfície corporal e tolerância às reações adversas [22,23]. As doses
baixas podem ocasionar falha terapêutica, este fato foi observado em um dos
nossos relatos com a falha na mobilização das células-tronco hematopoéticas. E a sobredose
pode resultar em efeitos tóxicos. Entre as consequências mais graves
relacionadas à toxicidade estão a neutropenia grave, trombocitopenia,
estomatite grave, mucosite, nefrotoxicidade,
hepatotoxicidade, cardiotoxicidade e neurotoxicidade
[22,23]. Efeitos neurotóxicos foram relatados em
nossa série de casos, como a agitação psicomotora. Entretanto, nem todos os
efeitos adversos foram identificados, para que fosse possível fazer uma
discussão mais abrangente.
Estudos apontam que os
EM são um problema de saúde pública e afetam a qualidade da assistência
prestada. Logo, avaliar estes eventos e buscar evidências científicas para
preveni-los pode ser o caminho para não incorrer no erro novamente. Uma
estratégia é envolver a equipe na notificação dos eventos e discutir fatores de
riscos para que ações preventivas sejam implantadas [10,18,20,24,30,32].
As ações preventivas podem ampliar a
segurança na administração de medicamentos, logo, destaca-se a necessidade de
estratégias como a padronização de processos, o uso de recursos de tecnologia
da informação, educação permanente e, principalmente, o monitoramento das
práticas profissionais em todas as etapas do processo que envolve o
medicamento, visando à prevenção desses eventos [3,10,21].
Também configuram-se como “medidas de prevenção” a valorização de
estratégias que fortaleçam as barreiras ao erro de medicação, como a dupla
checagem [18,33]. Esta, certamente é uma recomendação bastante utilizada, porém
faz-se necessário o reconhecimento das limitações quando aplicada como
estratégia isolada na prevenção de erros de medicação. Contudo, sua
aplicabilidade é bem aceita em controles específicos, como, na programação de
bombas infusoras, conferência de dados em pacientes
pediátricos e idosos, processo de dispensação e administração de
antineoplásicos e na administração em cuidados da terapia intensiva [34].
A estratégia de
confirmação dos cinco certos da administração configura-se como uma medida de
prevenção. Sendo checados os seguintes itens: paciente certo, medicação certa,
dose certa, via certa e o tempo certo, cada um dos “certos” deve funcionar como
uma efetiva barreira para evitar as ocorrências de eventos indesejados ao
paciente [35]. Esta verificação não deve se restringir somente a enfermagem.
Outros autores apresentam os dez certos, enfatizando a responsabilidade da
equipe, pacientes e cuidadores. Os dez certos correspondem a paciente certo,
medicação certa, dose certa, via certa, horário certo, direito a recusa,
direito de esclarecimento, direito de questionamento, orientação correta e
direito a informação sobre a eficácia e efeitos do tratamento [36,37].
Logo, o engajamento de
profissionais de saúde, gestores, indústria farmacêutica no processo de terapia
medicamentosa e o empoderamento de pacientes, familiares e cuidadores para que
participem ativamente nas decisões relacionadas aos seus cuidados em saúde.
Esta participação dar-se-á por meio de perguntas, identificando erros e
gerenciando seus medicamentos, são ações que podem representar a última
barreira de prevenção de um erro no cuidado em saúde [25].
Em relação as
limitações, por se tratar de um estudo retrospectivo, não foi possível
entrevistar cada membro envolvido no EM para avaliar com mais precisão as
causas e as consequências do mesmo. Os possíveis
eventos adversos não foram descritos em todas as notificações, o que dificultou
a análise desse dado.
Conclusão
Emergiu deste estudo a
realidade complexa da terapia medicamentosa na unidade de transplante de medula
óssea, foram identificados os erros de medicação que põem em risco a segurança
do paciente. Os tipos de EM identificados foram semelhantes com os de outras
unidades, principalmente aos da terapia intensiva. Os medicamentos envolvidos
nos EM com maior possibilidade de danos ao paciente foram os agentes
antineoplásicos. Logo, estratégias para prevenir os erros com esses
medicamentos foram descritas e cabem para todas as unidades de tratamento que
cuidem de pacientes oncológicos.
As causas dos EM são
multifatoriais, devendo ser enfrentadas com uma visão holística da situação,
utilizando estratégias múltiplas como os dez certos. As consequências destes
erros podem ser graves e fatais para pacientes, o que exige dos profissionais
de saúde ações mais efetivas que tenham uma acurácia maior para prevenir os EM.
Logo, a administração de medicamentos não é uma tarefa simples e exige
julgamento clínico dos profissionais envolvidos no processo, assim como o
acompanhamento do paciente durante todo tratamento.
O conhecimento sobre
farmacocinética, farmacodinâmica, reações adversas, interações medicamentosas e
conciliação medicamentosa pode contribuir para segurança do paciente, visto que
nenhum profissional de saúde deveria administrar um medicamento sem conhecer
seus efeitos, sem estarem seguros para fazê-lo ou quando não forem capazes de
explicá-lo ao paciente. Sendo assim, os mecanismos de prevenção dos erros têm
que obrigatoriamente passar por todos os profissionais envolvidos no sistema de
medicação, para que todos sejam igualmente responsáveis pelo desfecho. A assistência
de saúde é, majoritariamente, um trabalho coletivo no qual as responsabilidades
também devem ser compartilhadas, inclusive com pacientes e seus cuidadores.
Conflitos de interesse
Os autores declaram
ausência de conflitos de interesses.
Financiamento
O trabalho foi
realizado com recursos próprios dos investigadores.
Referências
- Magalhães AMM, Moura
GMSS, Pasin SS, Funcke LB,
Pardal BM, Kreling A. Processos de medicação, carga de
trabalho e a segurança do paciente em unidades de internação. Rev Esc Enferm USP 2015;49:43-50.
https://doi.org/10.1590/S0080-623420150000700007
- Jha
AK, World Health Organization, World Alliance for Patient Safety, Research
Priority Setting Working Group. Summary of the evidence on patient safety:
implications for research. Geneva, Switzerland: World Health Organization;
2008.
- World
Health Organization. Medication without harm - Global Patient Safety Challenge
on Medication Safety; 2017.
- Brasil MS. Documento de
referência para o Programa Nacional de Segurança do Paciente 2014.
- ANVISA. Gestão de
riscos e investigação de eventos adversos relacionados à assistência à saúde;
Brasília: Anvisa; 2017.
- Fonseca RB, Secoli SR. Medicamentos utilizados em transplante de medula
óssea: um estudo sobre combinações dos antimicrobianos potencialmente
interativos. Rev Esc Enferm USP 2008;42:706-14.
https://doi.org/10.1590/S0080-62342008000400013
- Otero López MJ, Castaño Rodríguez B, Pérez Encinas
M, Codina Jané C, Tamés Alonso MJ, Sánchez Muñoz T.
Actualización de la clasificación de errores de medicación del grupo Ruiz-Jarabo 2000. Farmacia Hospitalaria 2008;32:38–52.
https://doi.org/10.1016/S1130-6343(08)72808-3
- Ministério da Saúde.
Resolução 466/12: Trata de pesquisas em seres humanos e atualiza a resolução
196. Brasília: MS; 2012.
- Guastaldi R, Secoli
S. Interações medicamentosas de antimicrobianos utilizados em transplante de
células-tronco hematopoéticas. Rev
Latinoam Enferm
2011;19(4):960-7. https://doi.org/10.1590/S0104-11692011000400015
- Lermontov SP, Carreiro BS,
Rezende CM. Medication errors in the context of hematopoietic stem
cell transplantation: a systematic review. Cancer Nursing 2019;42:365-72.
https://doi.org/10.1097/NCC.0000000000000613
- Impicciatore P, Choonara
I, Clarkson A, Provasi D, Pandolfini
C, Bonati M. Incidence of adverse drug reactions in paediatric in/out-patients: a systematic review and
meta-analysis of prospective studies: Incidence of adverse drug reactions in
children. Br
J Clin Pharmacol 2001;52:77–83.
https://doi.org/10.1046/j.0306-5251.2001.01407.x
- Belela ASC, Pedreira MLG, Peterlini MAS. Erros de medicação
em pediatria. Rev Bras Enferm 2011;64:563–9.
https://doi.org/10.1590/S0034-71672011000300022
- Silva CH, Spinillo CG. Dificuldades e estratégias no uso de múltiplos
medicamentos por idosos no contexto do design da informação. Estudos em Design 2016;24:130-44.
- Suclupe S, Martinez-Zapata MJ,
Mancebo J, Font-Vaquer A, Castillo-Masa
AM, Viñolas I, et al. Medication
errors in prescription and administration in critically ill patients. J Adv
Nurs 2020;76:1192–200.
https://doi.org/10.1111/jan.14322
- Boletim ISMP.
Medicamentos potencialmente inadequados para idosos. Boletim ISMP; 2017.
http://biblioteca.cofen.gov.br/wp-content/uploads/2017/11/Medicamentos-potencialmente-inadequados-para-idosos.pdf
- Boletim ISMP. Desafio
global de segurança do paciente medicação sem danos. Boletim ISMP; 2018.
http://biblioteca.cofen.gov.br/desafio-global-seguranca-paciente-medicacao-sem-danos/
- Makary MA, Daniel M. Medical error—the
third leading cause of death in the US. BMJ 2016:i2139.
https://doi.org/10.1136/bmj.i2139
- Giuliano
KK. Intravenous smart pumps. Critical care nursing clinics of North America 2018;30:215–24. https://doi.org/10.1016/j.cnc.2018.02.004
- Goldspiel B, Hoffman JM,
Griffith NL, Goodin S, De Christoforo
R, Montello CM, et al. ASHP Guidelines on Preventing Medication Errors with
Chemotherapy and Biotherapy. American Journal of Health-System Pharmacy 2015;72:e6–35. https://doi.org/10.2146/sp150001
- Bohomol E, Ramos LH, D’Innocenzo M. Medication errors in an intensive care unit.
J Adv Nurs 2009;65:1259-67.
https://doi.org/10.1111/j.1365-2648.2009.04979.x
- Silva AEBC, Reis AMM, Miasso AI, Santos JO, Cassiani
SHDB. Adverse drug events in a sentinel hospital in the
State of Goiás, Brazil. Rev Latinoam
Enferm 2011;19:378–86.
https://doi.org/10.1590/S0104-11692011000200021
- Boletim ISMP.
Antineoplásicos parenterais: erros de medicação, riscos e práticas seguras na
utilização. Boletim ISMP; 2014.
https://proqualis.net/boletim/antineopl%C3%A1sicos-parenterais-erros-de-medica%C3%A7%C3%A3o-riscos-e-pr%C3%A1ticas-seguras-na-utiliza%C3%A7%C3%A3o
- Institute
for Safe Medication Practices. ISMP list of high-alert medications in acute
care settings. 2018.
https://www.ismp.org/recommendations/high-alert-medications-acute-list
- Néri EDR, Gadêlha PGC, Maia SG, Pereira AGS, Almeida PC, Rodrigues
CRM, et al. Drug prescription errors in a Brazilian hospital. Rev
Assoc Med Bras (1992) 2011;57:301-8.
https://doi.org/10.1016/S2255-4823(11)70063-7
- Santos PRA, Rocha FLR,
Sampaio CSJC. Ações para segurança na prescrição, uso e administração de
medicamentos em unidades de pronto atendimento. Rev
Gaúcha Enferm 2019;40:e20180347.
https://doi.org/10.1590/1983-1447.2019.20180347
- Heneka N, Shaw T, Rowett
D, Lapkin S, Phillips JL. Exploring factors
contributing to medication errors with opioids in Australian specialist
palliative care inpatient services: A multi-incident analysis. J Palliat Med 2018;21:825-35.
https://doi.org/10.1089/jpm.2017.0578
- Keers RN, Williams SD, Cooke J, Ashcroft
DM. Prevalence and nature of medication administration errors in health care
settings: A systematic review of direct observational evidence. Ann Pharmacother 2013;47:237-56.
https://doi.org/10.1345/aph.1R147
- Poder TG, Maltais
S. Systemic analysis of medication administration omission errors in a
tertiary-care hospital in Quebec. Health Information Management Journal
2018:183335831878109. https://doi.org/10.1177/1833358318781099
- Baraki Z, Abay
M, Tsegay L, Gerensea H,
Kebede A, Teklay H. Medication administration error
and contributing factors among pediatric inpatient in public hospitals of
Tigray, northern Ethiopia. BMC Pediatr 2018;18:321.
https://doi.org/10.1186/s12887-018-1294-5
- Yamamoto MS, Peterlini MAS, Bohomol
E. Notificação espontânea de erros de medicação em hospital universitário
pediátrico. Acta Paul Enferm 2011;24:766-71.
https://doi.org/10.1590/S0103-21002011000600006
- Lerner RBME, Carvalho
M, Vieira AA, Lopes JMA, Moreira MEL. Medication
errors in a neonatal intensive care unit. J Pediatr (Rio J) 2008;84:166-70. https://doi.org/10.2223/JPED.1757
- Rosa MB, Perini E,
Anacleto TA, Neiva HM, Bogutchi T. Erros na
prescrição hospitalar de medicamentos potencialmente perigosos. Rev Saúde Pública 2009;43:490-8.
https://doi.org/10.1590/S0034-89102009005000028
- Teixeira TCA, Cassiani SHDB. Análise de causa raiz: avaliação de erros de
medicação em um hospital universitário. Rev Esc Enferm USP 2010;44:139-46.
https://doi.org/10.1590/S0080-62342010000100020
- Neuss
MN, Gilmore TR, Belderson KM, Billett
AL, Conti-Kalchik T, Harvey BE et al. 2016 Updated
American Society of Clinical Oncology/Oncology Nursing Society Chemotherapy
Administration Safety Standards, Including Standards for Pediatric Oncology.
JOP 2016;12:1262-71.
https://doi.org/10.1200/JOP.2016.017905
- Elliott
M, Liu Y. The nine rights of medication administration: an overview. Br J Nurs 2010;19:300-5. https://doi.org/10.12968/bjon.2010.19.5.47064
- Edwards
S, Axe S. The 10 ‘R’s of safe multidisciplinary drug administration. Nurse
Prescribing 2015;13:398-406.
https://doi.org/10.12968/npre.2015.13.8.398
- Kavanagh
C. Medication governance: preventing errors and promoting patient safety. Br J Nurs 2017;26:159-65.
https://doi.org/10.12968/bjon.2017.26.3.159