Enferm Bras 2021;20(5):661-71
ARTIGO
ORIGINAL
Redes
de atenção à laqueadura tubária: responsabilidades e desafios
Carolina
Guizardi Polido*, Carmen Maria Casquel
Monti Juliani**, Florence Beryl
Pilkington***
*Faculdade
Estácio de Sá de Ourinhos, Ourinhos/SP, **Departamento de Enfermagem da
Faculdade de Medicina de Botucatu, Botucatu/SP, ***Faculty
of Health, York University,
Toronto/ON, Canada
Recebido
em 15 de julho de 2021; Aceito em 14 de setembro de
2021.
Correspondência: Carolina Guizardi
Polido, Faculdade Estácio de Sá de Ourinhos, Av. Luís Saldanha Rodrigues,
Quadra C1A, Nova Ourinhos 19907-510 Ourinhos SP
Carolina Guizardi Polido:
carolguizardi@gmail.com
Carmen Maria Casquel Monti Juliani: cjuliani@fmb.unesp.br
Florence Beryl
Pilkington: bpilkin@yorku.ca
Resumo
As
Redes de Atenção à Saúde (RAS) são fundamentais para a garantia de assistência
integral e de qualidade dentro do programa de Atenção Integral à Saúde da
Mulher (PAISM). Apesar dos esforços envolvidos para a formação das RAS no
PAISM, sua implantação depende do rompimento com a lógica de sistemas
fragmentados, de forma a garantir acesso a uma das ações preconizadas, que é o
Planejamento Familiar. Este artigo teve como objetivo analisar os desafios
encontrados para a formação das RAS a partir da decisão da mulher pela
Laqueadura Tubária (LT), dado a legislação vigente acerca do procedimento.
Buscou-se responder à seguinte questão: Que limites enfrentam os gestores de
saúde na organização da RAS relacionados ao planejamento familiar, especialmente
no tocante à laqueadura tubária? É um estudo qualitativo exploratório
descritivo, tendo como participantes os gestores de saúde municipais de 31
municípios no interior do Estado de São Paulo. Existem dificuldades para a
articulação das RAS para a LT devido a problemas organizativos e de recursos
humanos. Acredita-se que a composição da RAS na região apresenta elos
extremamente frágeis, apesar de todos os esforços para a construção de um
sistema de saúde integrado e eficiente.
Palavras-chave: atenção primária em saúde; avaliação
dos serviços; planejamento familiar.
Abstract
Tubal ligation care networks:
responsibilities and challenges
The Health Care Networks (HCN) are essential to
guarantee comprehensive and quality care within the Women's Comprehensive
Health Care Program (WCHCP). Despite the efforts involved in the formation of
HCN in WCHCP, its implementation depends on breaking with the logic of
fragmented systems, in order to guarantee access to
one of the recommended actions, which is Family Planning. This article aimed to
analyze the challenges encountered in the formation of HCN based on the woman's
decision to undergo Tubal Ligation (TL), given the current legislation on the
procedure. We sought to answer the following question: What limits do health
managers face in the organization of the HCN related to family planning,
especially regarding tubal ligation? It is a descriptive exploratory
qualitative study, with municipal health managers from 31 municipalities in the
interior of the State of São Paulo as participants. There are difficulties in
articulating the HCN for the TL due to organizational and human resources
problems. The composition of the HCN in the region has extremely fragile links,
despite all efforts to build an integrated and efficient health system.
Keywords: primary health care; health
services evaluation; family planning.
Resumen
Redes
de atención a la ligadura
de trompas: responsabilidades y desafíos
Las
Redes de Salud (RS) son fundamentales para garantizar una
atención integral y de calidad
dentro del Programa de Atención
Integral a la Salud de la Mujer (PAISM). A pesar de los esfuerzos
involucrados en la formación de RS en PAISM, su implementación depende de
romper con la lógica de los sistemas fragmentados, a fin
de garantizar el acceso a una de las acciones recomendadas, que es la Planificación Familiar. Este artículo tuvo
como objetivo analizar los desafíos encontrados en la formación de RS a partir de la decisión de la mujer de someterse
a una ligadura de trompas (LT), dada la legislación vigente sobre el procedimiento. Buscamos dar respuesta
a la siguiente pregunta: ¿Qué límites enfrentan
los gestores de salud en la organización
de los RS relacionados con la planificación familiar,
especialmente en lo que respecta a la ligadura de
trompas? Se trata de un estudio
cualitativo exploratorio descriptivo, con los gerentes municipales de salud de 31 municipios del interior del Estado de São
Paulo como participantes. Existen dificultades
para articular el RS para el
LT debido a problemas organizacionales
y de recursos humanos. Se cree que la composición de la RS en la
región tiene vínculos
extremadamente frágiles, a pesar
de todos los esfuerzos por
construir un sistema de salud
integrado y eficiente.
Palabras-clave: atención primaria
de salud; evaluación de los servicios de salud; planificación familiar.
Introdução
As Redes de Atenção à Saúde (RAS) são fundamentais para a
garantia de assistência integral e de qualidade dentro do Sistema Único de
Saúde (SUS). Por meio de RAS adequadamente organizadas se pode oferecer e
garantir uma atenção integral em saúde ao ser humano [1].
Para a saúde da mulher, o programa de Atenção Integral à
Saúde da Mulher (PAISM) é considerado o marco por redimensionar toda a rede do
cuidado relativo a ela, pois anteriormente a atenção era restrita ao ciclo
gravídico-puerperal. Este programa introduz o conceito de atenção integral à
saúde da mulher, ressignificando o corpo feminino no contexto social,
expressando uma mudança de posição, que inclui a atenção à reprodução de
maneira ampla [2]. Leva em consideração ainda os direitos reprodutivos, que
estão previstos na legislação nacional e normativas do Ministério da Saúde. A
oferta da contracepção na atenção primária se insere no Planejamento Familiar
(PF), como preconiza o PAISM, e uma das situações previstas é a esterilização
feminina cirúrgica definitiva (LT), que é regulamentada no Brasil pela Lei
9.263 e pela Portaria 144 do Ministério da Saúde, com o intuito de garantir os
direitos reprodutivos de casais ou indivíduos, homens e mulheres, de acordo com
o artigo 226 da Constituição Federal.
Na prática cotidiana, percebe-se que muitas mulheres
enfrentam gravidezes não planejadas, culminando nas multiparidades. Não é raro
encontrar mulheres adultas jovens recorrendo às laqueaduras como método
contraceptivo devido à falha dos outros métodos.
Apesar dos esforços envolvidos para a
formação das RAS em saúde, sua implantação depende do rompimento com a lógica
de sistemas fragmentados, que não permitem ao usuário do sistema um caminho
lógico, integral e de fácil acesso aos serviços. As unidades de saúde,
apontadas como o elemento chave na construção das RAS por sua capacidade de
gestão e organização do sistema, ainda esbarram na incipiente capacidade dos
envolvidos em promover a sua gestão e utilização adequadas, repercutindo em
questões como a rotatividade ou falta de qualificação de profissionais,
dificuldade de acesso e referência/contrarreferência e condições precárias de
trabalho [3]. Estratégias para o enfrentamento destes obstáculos permeiam a
avaliação de serviços, que é uma ferramenta para se delimitar pontos chaves
para intervenção e efetivação das RAS.
Este artigo teve como objetivo analisar os desafios
encontrados para a formação das RAS a partir da Laqueadura Tubária em duas
microrregiões de saúde no interior do estado de São Paulo. A escolha foi
orientada pelo fato de o procedimento possuir alta demanda na região, com
existência de filas de espera para a realização dele, com mulheres vindas de
diversas cidades da região.
Se constitui um recorte de pesquisa de doutorado que
respondeu à seguinte questão: Que limites enfrentam os gestores de saúde na
organização da RAS relacionadas ao planejamento familiar, especialmente no
tocante à laqueadura tubária? A justificativa para a realização do estudo
reside na importância do tema para a saúde da mulher, para a constituição das
RAS e para o campo da gestão em saúde, ao passo em que apresenta, na visão do
gestor de saúde, quais são os desafios encontrados para a formação das RAS.
Métodos
Estudo qualitativo exploratório descritivo, realizado entre
março/2014 e março/2016, tendo como participantes os gestores de saúde
municipais de 31 municípios, no interior do Estado de São Paulo, contando com
duas microrregiões de saúde. Aprovado pelo Comitê de Ética em Pesquisa (CAAE
número 15991413.3.0000.5411), após autorizações institucionais, tendo sido o
projeto apresentado e aprovado pelos gestores da Comissão Intergestores
Regional (CIR). Os dados foram coletados através de questionário estruturado,
de forma a captar questões relevantes à formação das RAS em duas microrregiões
e perfil do gestor em saúde. As questões englobavam área de formação do gestor,
tempo decorrido desde a graduação, idade, tempo de experiência em gestão nas
esferas municipal, estadual e federal; composição das equipes que atendem à
mulher no Planejamento Familiar e consequente decisão pela Laqueadura Tubária,
tipo de orientação realizada durante este processo, conhecimento da demanda e
outras necessidades do município em relação ao procedimento; encaminhamentos
para unidades de referência quando necessário e funcionamento nas unidades de
referência para a Laqueadura Tubária. A população de estudo abrangeu 30
gestores. Os participantes foram entrevistados e os relatos obtidos foram agrupados
em temas segundo a Análise de Conteúdo como proposta por Bardin [4], apoiada
nas etapas de pré-análise, exploração do material,
tratamento dos resultados e interpretação. Houve a perda de 1 gestor por
indisponibilidade do mesmo em responder às questões deste estudo após 5
tentativas em dias em horários diferentes marcados para a coleta dos dados.
Resultados
e discussão
Os resultados reúnem dados quantitativos do perfil dos
gestores, seguido de categorias extraídas por meio da análise de conteúdo das
entrevistas com eles.
Predominou
no perfil dos gestores municipais de saúde das duas microrregiões estudadas,
aqueles com mais de 5 anos de experiência na área de gestão e mais de 40 anos
de idade, com formação na área da saúde ou correlata, o tempo de experiência na
gestão somou o tempo no município onde estava atuando no momento da coleta, bem
como experiências anteriores na gestão em saúde.
Tabela
I - Formação do
gestor de saúde nas microrregiões de saúde de Bauru e Botucatu, Botucatu, 2016
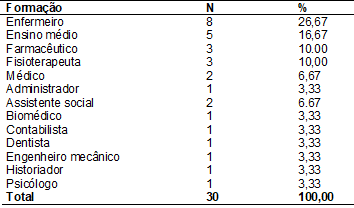
Fonte: Autora
Depreende-se da tabela I que 30% dos gestores não possuem
formação específica na área da saúde. Considerando a complexidade e desafios
que se apresentam hoje na gestão em saúde, este percentual, apesar de não representar
maioria, apresenta-se alto, uma vez que é desejável, embora não mandatório, que
o gestor em saúde tenha formação na área da saúde.
Tabela
II – Tempo de
experiência relatado pelo gestor, segundo faixa etária, nas microrregiões de
saúde de Bauru e Botucatu, Botucatu, 2016
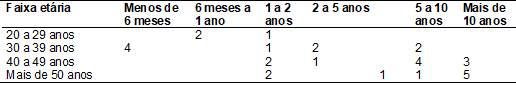
Fonte: Autora
A grande maioria dos gestores possui um ano ou mais de
experiência na gestão e chama atenção a presença de um significativo grupo com
experiencia superior a cinco anos na gestão (50%), e apenas 20% deles
apresentava menos de um ano de experiência.
Deste modo, como complementaremos a seguir por meio dos
dados qualitativos, apesar da experiência, que se configura elemento
importante, esta, por si só, não garante uma adequada articulação para o
adequado funcionamento das RAS.
A análise de conteúdo revelou três temas que emergiram dos
registros: 1. Dificuldade para formar/manter as equipes de PF; 2. (Des)
Organização nos processos regionalizados e descentralizados e 3. Não existe
contrarreferência das mulheres encaminhadas.
Quando oportuno, ilustraremos os temas com recortes das
falas dos gestores que foram representadas pela letra G e um número de ordem de
acordo com a sua entrevista dentre o número total de entrevistados.
Dificuldade
para formar/manter as Equipes de PF
“É muito
difícil a gente conseguir manter médico aqui. A cidade é muito pequena, o
comércio é fraco, eles não conseguem manter consultório. E muitas vezes a
população busca médico na cidade vizinha, que é maior.” (G13)
Presente nas falas de gestores de saúde e coordenadores de
PF das menores cidades, esta fala remete à dificuldade em se contratar e
principalmente manter uma equipe médica e de se referenciar ou contrarreferenciar usuárias do sistema.
Os agravantes mais relacionados são referentes à
dificuldade econômica dos municípios por serem cidades pequenas, sem condições
de manutenção para consultórios médicos, e pela busca dos munícipes destas
cidades de médicos “tradicionais” em cidades vizinhas e maiores. Ainda, devido
ao número pequeno de habitantes, a exigência pela carga de trabalho médica é
baixa, e em alguns municípios o atendimento em ginecologia/obstetrícia é
realizado uma vez na semana.
Na fala dos gestores/coordenadores foi possível perceber
que as consequências deste fato recaem sobre a rotatividade da equipe médica,
que não se fixa nas cidades.
Sobre a questão da rotatividade da equipe e seus achados, a
ausência do médico se mostra como o principal agravante, tendo como condicionante
a precarização das relações de trabalho [5,6,7,8]. Os achados dos autores com
situações similares ilustram a situação relatada nas falas acima, quando se tem
preferência por serviços de saúde maiores (e consequentemente mais estáveis),
em detrimento da manutenção das equipes em cidades menores, onde as próprias
condições econômicas e de mercado impossibilitam a manutenção de atividades
complementares de renda.
Um grande desafio para a gestão em saúde atual é lidar com
a mercantilização da saúde [9], e que uma possível estratégia recaia sobre o
protagonismo dos gestores municipais no processo de consolidação do SUS e na
necessidade de fortalecer as uniões e representações intermunicipais para se
atingir a integralidade da atenção em saúde. No entanto, para a formação das
redes temáticas em saúde (como é o caso da RAS deste estudo), devem existir
condições que caracterizam como “materiais e simbólicas” para apoiar o
funcionamento da estrutura chave para o atendimento integral em saúde – as
unidades básicas, que podem ser ainda o elemento chave nos processos
regulatórios em saúde [10].
(Des)Organização
nos processos regionalizados e descentralizados
“A gente
não tem equipe de planejamento familiar formada. Então não adianta a gente ter
as ações. Tudo demora muito porque o encaminhamento é feito via DRS.” (G12)
Nas cidades onde não há equipe de PF formalmente
cadastrada, todos os encaminhamentos são feitos via central de regulação médica
atrelada ao Departamento Regional de Saúde (DRS) ou encaminhamento ao
Ambulatório de Ginecologia e Obstetrícia de um Hospital Escola da região. Como
já citado, estes casos dependem de unidades que ‘aceitem o caso’ e iniciem o
atendimento da mulher. Nas duas regiões, 4 cidades relataram estar na dependência
de autorização e vaga de procedimentos via DRS, e somente 1 município relatou
ter meta pactuada para a realização de LT.
Em uma das regiões, 11 municípios referenciam as mulheres
diretamente para o Ambulatório de Ginecologia e Obstetrícia do Hospital escola.
Leve-se em conta que o hospital de referência é escola e especializado, e que a
demanda por procedimentos de urgência/emergência sobrepuja a demanda por
procedimentos eletivos, como a LT. A consequência recai sob a formação de uma
grande lista com elevado tempo de espera para a realização da LT.
A falta de conhecimento sobre a demanda do município e a
descentralização das ações do PF também interferem diretamente sobre o
resultado do processo de solicitação das LT. O registro médico realizado
somente em prontuários tende a causar significativa perda de dados, pois os
encaminhamentos nem sempre dependem exclusivamente do profissional médico, e a
solicitação pode acabar sendo ‘esquecida’ dentro do prontuário das pacientes
até sua próxima consulta na unidade de saúde, ou até que alguém “descubra” que
a mulher deseja se submeter à LT, como se observa na fala abaixo:
“A gente
tem só as ações de planejamento familiar. Cada mulher que procura esse tipo de
informação o médico registra só no prontuário dela. Se ele não me fala, eu não
sei que a mulher quer laqueadura e não tenho como encaminhar.” (G21)
Além disso, essa ausência de registro unificado ou
centralizado inviabiliza o conhecimento da demanda real do município, e sem
conhecer a demanda não existe adequada pactuação de metas. Se não existe equipe
formal de PF, também não existe hospital de referência e o processo todo é
solicitado via DRS. Assim, a cadeia de gestão se interrompe novamente na
Estrutura e impede a continuidade da assistência de forma integral de acordo
com os preceitos do SUS.
Não há um modo único capaz de decifrar e operar gestão da
saúde coletiva, o que torna esta tarefa desafiadora, dependente da vivência dos
sujeitos envolvidos e das metas que se queira alcançar, pois nem sempre há
convergência de metas e resultados esperados dentro do espaço macro (ou
regional). A regionalização ainda se mostra como uma importante ferramenta para
induzir as mudanças políticas e de planejamento no SUS, fortalecendo as Redes
de Atenção à Saúde (RAS) e aumentando a eficácia do Estado para a garantia do
acesso integral à saúde. No entanto, existe uma divergência político-teórica
nacional e internacional entre a regionalização e a formação das RAS, sendo
necessário uma redefinição de valores para que se consiga melhorar a eficiência
do sistema [11,12,13,14,15,16].
Não
existe contrarreferência das mulheres encaminhadas
“É muito
difícil a gente saber se a mulher vai conseguir ou não fazer a laqueadura
porque não tem nenhum tipo de retorno de lá. Eu só consigo esse tipo de retorno
se eu mandar meu agente de saúde atrás da mulher. Aqui isso funciona porque a
cidade é pequena. Nem sei como eles fazem nas maiores.” (G25)
O
funcionamento inadequado do sistema de referência e
contrarreferência coloca mais entraves ao sistema a partir do
momento em que
não se sabe o resultado da atenção em
relação à solicitação do
procedimento.
Independentemente do nível de atenção, o sistema
de referência e
contrarreferência é um dos elementos chave para a adequada
gestão de processos
no SUS, e a descontinuidade neste processo interfere na integralidade
da
assistência em saúde.
Este relato, presente nas entrevistas realizadas com os
gestores e coordenadores nos municípios que contam somente com as ações em PF,
demonstra a fragilidade do sistema relativa ao trânsito das informações dos
usuários.
O mesmo problema foi relatado em outros estudos, nos quais
se cita que a articulação das redes apresenta falhas no sistema de
contrarreferência e, portanto, não possibilita o atendimento dos indivíduos
como preconizado pela atual legislação em saúde, sendo evidente a fragmentação
do sistema [11,13,15,16]. Ainda, muitas vezes o profissional médico, ao
priorizar o cuidado em saúde como sendo aquele em que atende o cliente dentro
de suas necessidades, qualifica a contrarreferência como mera burocracia,
contribuindo para o aumento das lacunas no sistema e dificultando a formação
das redes de atenção [3].
Conclusão
A composição da RAS na região apresenta elos extremamente
frágeis, apesar de todos os esforços para a construção de um sistema de saúde
integrado e eficiente. Percebem-se falhas que remetem principalmente ao capital
humano envolvido no sistema, e que recai sobre a falta de envolvimento com os
processos básicos e gestão do cuidado para a efetivação das ações e programas
de PF.
O plano recente de expansão da atenção médica no Brasil
(Programa Mais Médicos, COAPES) e de adequação da atenção especializada (Rede
Cegonha), apesar de motivar a mobilização do profissional médico para as
cidades menores e favorecer a construção de RAS mais eficazes, não só (mas especialmente)
em Saúde de Mulher, ainda não conseguiram atingir os objetivos que dependem, em
sua maioria, do comprometimento das pessoas envolvidas e envolve,
possivelmente, articulação política e diferentes aspectos da gestão
relacionados à formação das RAS. Essa dificuldade, que se expressa sob os
aspectos de formação e consolidação das RAS, necessita de estratégias que
viabilizem as melhorias das condições de integração e regionalização,
principalmente entre os municípios de pequeno porte, onde a estrutura municipal
não permite a alocação do profissional médico em atividades secundárias e,
portanto, são considerados menos atrativos do ponto de vista econômico.
Percebe-se que se faz necessária maior integração entre os gestores de saúde,
que são os atores capazes de interagir com maior governabilidade nos processos
de formação das RAS regionalizadas, e que poderiam suprir esta demanda ao
articular os serviços.
Este estudo apresenta as seguintes limitações: não abranger
as interferências políticas, que podem exercer forte influência na formação das
RAS, e compreender apenas duas regiões de saúde do Estado de São Paulo. Os
resultados obtidos, no entanto, retratam a dificuldade em formação das RAS
passíveis de similaridade com outras regiões do país. Coloca-se como ponto
importante para exploração por outros estudos futuros a influência das
modificações das estruturas políticas na formação das RAS.
Agradecimentos
À CAPES pela Bolsa de Doutorado CAPS-DS e pela Bolsa
Sanduíche no Exterior (Processo 99999.007336/2014-04), e a todos os envolvidos
nesta pesquisa.
Referências
- Santos
L. Região de saúde e suas redes de atenção: modelo organizativo-sistêmico do
SUS. Ciênc Saúde Coletiva 2017;22(4):1281-9. doi: 10.1590/1413-81232017224.26392016 [Crossref]
- Osis
MJMD. Estudo comparativo sobre as consequências da laqueadura na vidadas
mulheres [Internet]. Relatório Técnico Final. Campinas: CEMICAMP, 1998. [cited 2021 Jun 6]. Available from:
http://www.fhi.org/NR/rdonlyres/emmz6apuhwwykbibamt7ylm6e65bkg4wxe4adua24hv2i537zfxrl35s3zfvsvbwmcmnlez4svgudl/brazil2f.pdf
- Juliani C,
MacPhee M, Spiri W. Brazilian specialists’
perspectives on the patient referral process. Healthcare 2017;5(1):1-12. doi: 10.3390/healthcare5010004 [Crossref]
- Bardin
L. Análise do conteúdo. Lisboa: Edições 70; 2015.
- Tonelli B, Leal AP, Tonelli W, Veloso DC, Gonçalves D, Tonelli S. Rotatividade de profissionais da Estratégia Saúde da Família no município de Montes Claros, Minas Gerais, Brasil. RFO 2018:23(2). doi: 10.5335/rfo.v23i2.8314 [Crossref]
- Lourenço MB, Silva KS, Barbosa FLS. The turnover of health professionals in the Family Health Strategy in the City of Rio Grande do Piauí/PI. RSD 2021;10(5):e30310514744. doi: 10.33448/rsd-v10i5.14744 [Crossref]
- Lopes ESJ, Araújo TM, Machado CJ. Indicadores de precarização do trabalho nas equipes de saúde da família. In: Barbosa FC. Cuidados com a saúde: princípios fundamentais. Piracanjuba, GO: Conhecimento Livre; 2020. p.74-95. doi: 10.3423/200500925 [Crossref]
- Miranda GMD, Mendes ACG, Silva ALAS, Santos Neto, PM. A ampliação das equipes de saúde da família e o programa mais médicos nos municípios brasileiros. Trab Educ Saúde 2017;15(1). doi: 10.1590/1981-7746-sol00051 [Crossref]
- Silva BFS, Benito GAV. A voz de gestores municipais sobre o acesso à saúde nas práticas de gestão. Cienc Saude Coletiva 2013;18(8):2189-200. doi: 10.1590/S1413-81232013000800003 [Crossref]
- Cecílio
LCO, Andreazza R, Carapinheiro G, Araujo
EC, Oliveira LA, Andrade MGG, et al. A atenção básica à saúde e a construção de
redes temáticas em saúde: qual pode ser o seu papel? Cienc
Saude Coletiva [Internet] 2012 [cited
2021 Nov 3;17(11):2893-902. Available
from:
https://www.cienciaesaudecoletiva.com.br/artigos/a-atencao-basica-a-saude-e-a-construcao-das-redes-tematicas-de-saude-qual-pode-ser-o-seu-papel/11038?id=11038
- Albuquerque AC, Cesse EAP, Samico IC, Felisberto E, Frias PG, Silva GC. Desafios para regionalização da Vigilância em Saúde na percepção de gestores de regiões de saúde no Brasil. Saúde Debate 2021:45(128). doi: 10.1590/0103-1104202112802 [Crossref]
- Pereira VON, Shimizu HE, Ramos MC, Fagg CW. Regionalização em saúde em Minas Gerais: uma análise da percepção dos representantes de Comissões Intergestores Regionais. Physis 2020:30(01). doi: 10.1590/S0103-73312020300117 [Crossref]
- Souza GJ, Gomes C, Zanetti VR. Descentralização, território e regionalização dos serviços de saúde: análise contextual dos municípios de Guaratinguetá e Aparecida na Rede Regional De Atenção à Saúde – 17 (RRAS-17) do Estado de São Paulo. Desenvolvimento em Questão 2021;19(54):298-320. doi: 10.21527/2237-6453.2021.54.298-320 [Crossref]
- Shimizu HE, Ramos MC, Carvalho ALB. Os desafios da regionalização em saúde no Tocantins, Brasil. Revista de Gestão em Sistemas de Saúde 2020;9(3):517-34. doi: 10.5585/rgss.v9i3.15945 [Crossref]
- Santos AM, Santos FRF, Paiva JAC. Processo de regionalização na Bahia, Brasil: desafios para inovação organizacional. Revista Gerencia y Políticas de Salud 2020. doi: 10.11144/Javeriana.rgps19.prbb [Crossref]
- Carvalho ALB, Jesus WLA, Senra IMVB. Regionalização no SUS: processo de implementação, desafios e perspectivas na visão crítica de gestores do sistema. Ciênc Saúde Colet 2017:22(4). doi: 10.1590/1413-81232017224.30252016 [Crossref]