Enferm Bras 2022;21(6):693-708
ARTIGO ORIGINAL
Evolução do estadiamento
de lesões por pressão de pacientes internados em unidade de terapia intensiva
Valéria Rodrigues de Sousa*,
Saulo Bezerra Xavier**, Lusineide Carmo Andrade de
Lacerda*, Roxana Braga de Andrade Teles*, Flávia Emília Cavalcante Valença
Fernandes*, Rachel Mola*
*Universidade de
Pernambuco, campus Petrolina, PE, **Universidade Federal do Vale do São
Francisco, Petrolina, PE
Recebido em 16 de setembro
de 2021; Aceito em 10 de setembro de 2022.
Correspondência: Flávia Emília Cavalcante Valença
Fernandes, BR 203, Km 2, S/N, Vila Eduardo, 56328-900 Petrolina PE
Valéria
Rodrigues de Sousa: valeria.sousa@upe.br
Saulo
Bezerra Xavier: bezerra_xavier@yahoo.com.br
Lusineide Carmo Andrade de
Lacerda: lusineide.lacerda@upe.br
Roxana Braga
de Andrade Teles: roxana.teles@upe.br
Flávia
Emília Cavalcante Valença Fernandes: flavia.fernandes@upe.br
Rachel Mola: rachel.mola@upe.br
Resumo
Objetivo: Descrever a evolução do estadiamento
de lesões por pressão em pacientes internados em uma unidade terapia intensiva.
Métodos: Estudo quantitativo, descritivo, realizado em hospital
universitário. Foram incluídos pacientes que desenvolveram lesões no período de
outubro de 2015 a dezembro de 2016, com dados obtidos dos prontuários e
protocolos preventivos de lesões por pressão. Resultados: Dos 126
participantes, prevaleceram homens, com idade economicamente ativa, média de
18,8 dias internados, hipótese diagnóstica de origem clínica, e alta para outro
setor como desfecho. A maioria seguia o protocolo preventivo instituído.
Observou-se risco alto e moderado para desenvolver lesões pela Escala de Braden, cujos parâmetros evidenciaram escores contribuintes
para seu surgimento, destacando-se a fricção/cisalhamento, presente em toda
amostra. Conclusão: As regiões calcânea e sacra foram mais acometidas, e
referentes ao estágio 2. O tempo médio para o surgimento das mesmas variou em
todos os estágios dependendo da região corporal. A região sacra predominou com
relação à evolução em todos os estágios, no entanto do estágio 2 para o 3 levou
maior tempo. Delinear a evolução do estadiamento é uma medida essencial na
prevenção do surgimento e/ou agravamento de lesões por pressão na prática
assistencial ao paciente crítico.
Palavras-chave: lesão por pressão; evolução clínica;
unidades de terapia intensiva; cuidados de enfermagem; medição de risco.
Abstract
Evolution of pressure injury staging in patients admitted to an
intensive care unit
Objective: To describe the evolution of pressure injury staging
in patients admitted to an intensive care unit. Methods: Quantitative,
descriptive study carried out in a university hospital. Patients who developed
injuries from October 2015 to December 2016 were included, with data obtained
from medical records and preventive protocols for pressure injuries. Results:
Of the 126 participants, prevailed men, with economically active age, mean of
18.8 days in the hospital, diagnostic hypothesis of clinical origin, and
discharge to another sector as an outcome. Most followed the established
preventive protocol. There was a high and moderate risk of developing injuries
according to the Braden Scale, whose parameters showed contributing scores for
their appearance, highlighting friction/shear, present in the entire sample. Conclusion:
The calcaneal and sacral regions were more affected, and referring to stage 2.
The average time for their appearance varied in all stages depending on the
body region. The sacral region predominated with regard to evolution in all
stages, and from stage 2 to 3 it took more time. Outlining the evolution of the
staging is an essential measure to prevent the emergence and/or worsening of
pressure injuries in the care practice of critically ill patients.
Keywords: pressure ulcer; clinical evolution; intensive care
units; nursing care; risk assessment.
Resumen
Evolución de la estadificación de las lesiones
por presión en pacientes
hospitalizados en una unidad
de cuidados intensivos
Objetivo: Describir la evolución de la estadificación de las lesiones por presión en pacientes ingresados en una unidad de cuidados
intensivos. Métodos: Estudio descriptivo cuantitativo
realizado en un hospital universitario. Se incluyeron
pacientes que desarrollaron lesiones desde octubre de 2015 a diciembre de
2016, con datos obtenidos de historias
clínicas y protocolos preventivos de lesiones por presión.
Resultados: De los 126 participantes, predominaron los hombres, con edad
económicamente activa, media de 18,8 días de internación, hipótesis
diagnóstica de origen clínico y alta a otro sector como desenlace. La mayoría
siguió el protocolo
preventivo establecido. Hubo
un riesgo alto y moderado
de desarrollar lesiones según
la Escala de Braden, cuyos parámetros mostraron puntuaciones contribuyentes para su apariencia, destacando la fricción / cizallamiento,
presente en toda la muestra. Conclusión: Las regiones calcánea
y sacra fueron las más afectadas, y referido a la etapa
2. El tiempo promedio de aparición varió en todas las etapas dependiendo de la región corporal. La región sacra predominó con respecto
a la evolución en todos los estadios,
y del estadio 2 al 3 se tardó más. Esbozar la evolución de la estadificación es una medida
fundamental para prevenir la aparición
y / o agravamiento de las
lesiones por presión en la práctica asistencial
del paciente crítico.
Palabras-clave: úlcera por presión; evolución clínica; unidades de cuidados intensivos; atención de enfermería; medición de riesgo.
Introdução
A lesão
por pressão (LP) é descrita como injúria localizada na pele e/ou estruturas
subjacentes, geralmente sobre uma proeminência óssea, ou relacionada a algum
dispositivo médico ou outro artefato; resulta da pressão isolada ou combinada
com forças de fricção e/ou cisalhamento [1,2]. A atribuição de um estágio a uma
LP, ou seja, a classificação do seu estadiamento, é baseada na inspeção visual
que descreve a extensão da destruição tecidual e a aparência física da lesão; e
requer compreensão da anatomia da pele e dos tecidos subjacentes [3].
O sistema
de classificação adota o emprego de algarismos arábicos na nomenclatura dos
estágios, e inclui as seguintes definições: LP estágio 1, a pele encontra-se
íntegra com eritema que não embranquece; no estágio 2, há perda da pele em sua
espessura parcial com exposição da derme; o estágio 3, há perda da pele em sua
espessura total; no 4, há perda da pele em sua espessura total e perda
tissular; a LP não classificável é aquela onde a perda da pele em sua espessura
total e perda tissular não é visível; a LP tissular profunda é descrita como
uma descoloração vermelho escura, marrom ou púrpura, persistente e que não
embranquece. Existem ainda as LP causadas por dispositivos médicos, que devem
ser categorizadas pelo sistema de classificação de LP; e por fim, as LP
ocorridas em membranas mucosas que, devido à anatomia do tecido, não podem ser
categorizadas [4].
Ainda
considerando as formas de classificação das LP, deve-se compreender que o
sistema de estadiamento numérico não implica afirmar, por exemplo, a progressão
linear das lesões do Estágio 1 ao Estágio 4, nem a cura do Estágio 4 ao Estágio
1. Desta forma, a evolução clínica do estadiamento de uma LP pode se apresentar
positiva ou negativa; mas não está condicionada a uma sequência linear da
nomenclatura numérica em qualquer direção [5].
A
ocorrência de LP é considerada um problema de saúde pública que afeta de formas
semelhantes, países desenvolvidos e em desenvolvimento, com taxas de incidência
internacionais que variam de 8,9% a 18,7% [6,7]. No Brasil, as prevalências
mais recentes são de 22,3% e 25,9% [8,9]. Dados emitidos pelo Sistema Nacional
de Vigilância Sanitária nos anos de 2014 a 2017 mostram que entre os 134.501
incidentes ocorridos nos estabelecimentos de saúde no Brasil, 23.722 (17,6%)
são relativos às LP, que ocupam o terceiro lugar em notificações [10],
evidenciando a criticidade do tema.
Durante o
período de internação em serviços de saúde, principalmente tratando-se de
pacientes críticos, a ocorrência de LP desperta o interesse e preocupação de
profissionais da saúde, por ser um evento adverso, na maioria das vezes,
evitável [11]. No entanto, há evidências consolidadas na literatura sobre a
existência da multicausalidade de fatores que
propiciam o seu surgimento, seja de etiologia intrínseca ou extrínseca ao
paciente [12,13].
Nesse tocante,
a equipe de enfermagem é designada a atuar na prevenção e tratamento de LP,
especialmente de pacientes mais vulneráveis ao seu desenvolvimento, como
aqueles internados em unidades de terapia intensiva (UTI) [14]. A UTI é um
ambiente repleto de elementos que representam ameaças adicionais à integridade
cutânea dos pacientes, tais como a realização de procedimentos terapêuticos
frequentes, e uso de dispositivos invasivos [12,13,14,15].
O
contexto que envolve o paciente crítico pode contribuir para o surgimento de
LP, e para a evolução clínica negativa do estadiamento de lesões já existentes.
Tal problemática representa um desafio para a equipe multiprofissional e
serviços de saúde, diante do grande consumo de recursos e tempo de assistência
decorrente [16]; além de trazer sofrimento ao paciente [17].
Embora a
equipe de enfermagem seja munida de opções que auxiliam no manejo de pacientes
portadores de LP, ou com risco para seu desenvolvimento, tais como a aplicação
de escalas de prevenção, de protocolos para avaliação e tratamento, medidas de
suporte e coberturas específicas para este tipo de injúria [18,19]; faz-se
necessário o reconhecimento das características, bem como da evolução clínica
das LP, associado às opções de prevenção e terapia disponíveis nos serviços.
No
entanto, são escassos estudos relacionados ao estadiamento e características
evolutivas destas feridas, especialmente voltado ao paciente crítico. Tais
evidências podem subsidiar a assistência ou favorecer a segurança do paciente
em UTI. Neste contexto, o presente estudo teve como objetivo principal
descrever a evolução do estadiamento de LP em pacientes internados em uma
unidade terapia intensiva.
Métodos
Estudo
quantitativo, descritivo e documental realizado na UTI de um hospital de ensino
localizado no município de Petrolina/PE. A pesquisa ocorreu no período de
outubro de 2015 a dezembro de 2016, com amostra constituída por pacientes que
desenvolveram LP durante o internamento na UTI do referido serviço de saúde. Os
dados foram obtidos por meio das informações contidas nos prontuários e nos
protocolos preventivos de LP, perfazendo uma amostra de 126 participantes, o
que representou 22,3% (N = 565) da população alvo.
O
protocolo preventivo de LP foi desenvolvido e implantado no ano de 2015, para o
controle do surgimento e acompanhamento de LP durante o internamento, cuja
efetividade foi comprovada para prevenção de LP na referida UTI. As medidas
preventivas propostas no protocolo envolvem a aplicação simultânea de
aliviadores de pressão na região calcânea e de placa de hidrocoloide regular na
região sacra; e aplicação de coxins [18].
As outras
informações contidas no instrumento são referentes às medidas de independência
funcional, parâmetros da Escala de Braden, data do
surgimento da LP de acordo com a região corporal, aplicação de medidas
preventivas, presença de comorbidades (hipertensão arterial sistêmica, diabetes
mellitus, obesidade, caquexia), uso de drogas vasoativas, uso de fraldas, nível
de restrição de mobilidade, e frequência de mudança de decúbito instituída
[18].
As
variáveis de interesse do estudo foram relativas a questões descritas a seguir:
1) Caracterização demográfica e clínica dos pacientes: faixa etária; sexo;
Unidade de Federação (UF) de residência, tempo de internação, hipótese
diagnóstica, desfecho clínico, e aplicação medidas preventivas propostas no
protocolo de LP; 2) Perfil das LP de acordo com a região corporal; e 3)
Evolução do estadiamento das LP de acordo com a região corporal.
O risco
de desenvolvimento de LP teve como referência a escala de Braden
[20], presente no protocolo, que avalia cinco parâmetros: percepção sensorial,
umidade, atividade, mobilidade, nutrição e por fim, fricção e cisalhamento. A
pontuação varia de 1 a 4 em cada parâmetro, com exceção da fricção e
cisalhamento (1 a 3). No entanto, a pontuação para a avaliação do risco foi
adaptada neste estudo, seguindo a descrita no protocolo preventivo adotado no
setor, sendo a pontuação 1-2 e 3-4 unificada em cada parâmetro, com exceção do
parâmetro fricção e cisalhamento, classificado como: 1 e 2-3. Assim, o risco
para o desenvolvimento de LP, foi classificado em: 06 a 11 – risco alto, 12 a
17 – risco moderado, e 18 a 20 – risco baixo [8].
Para a
análise dos dados foi utilizado o software estatístico Stata
versão 14.0 e o Microsoft office Excel versão 16.0. Na análise descritiva,
utilizou-se da distribuição de frequência relativa e absoluta para as variáveis
categóricas, e medidas de tendência central e dispersão, para as variáveis
numéricas. A prevalência da LP foi avaliada por meio de proporção.
A
pesquisa respeitou os termos estabelecidos pela Resolução 466/2012 do Conselho
Nacional de Saúde [21], sendo aprovada pelo Comitê de Ética em Pesquisa da
Universidade de Pernambuco, em 08/09/2017, sob parecer nº 2.265.019. Por se
tratar de dados secundários, não foi necessário o uso do termo de consentimento
livre e esclarecido.
Resultados
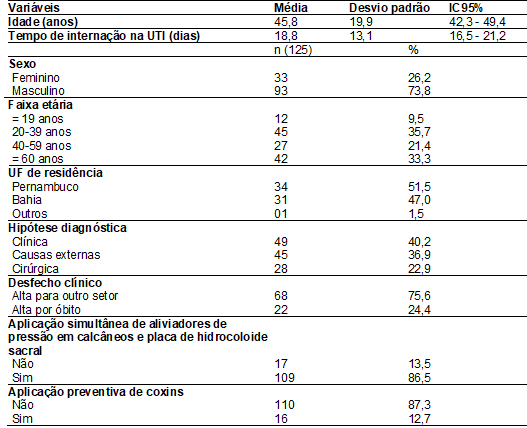
Dos 126
pacientes que desenvolveram LP no período de internação na UTI, 93 (73,8%) eram
do sexo masculino, com média de idade de 45,8 anos (DP = 19,9; IC95%
42,3-49,4), faixa etária prevalente entre 20 e 39 anos (35,7%), permanecendo em
média 18,8 dias internados no setor (DP = 13,1; IC95% 16,5-21,2). A maioria foi
proveniente do estado de Pernambuco 34 (51,5%), com hipótese diagnóstica de
origem clínica 49 (40,2%), e desfecho clínico com alta para outro setor 68
(75,6%). A aplicação de medidas preventivas de LP foi realizada em 109 (86,5%)
pacientes, não havendo aplicação preventiva de coxins em 110 (87,3%). (Tabela
I).
Tabela I - Caracterização sociodemográfica e
clínica dos pacientes internados na unidade de terapia intensiva de um hospital
de ensino, 2015 - 2016. Petrolina, PE, Brasil
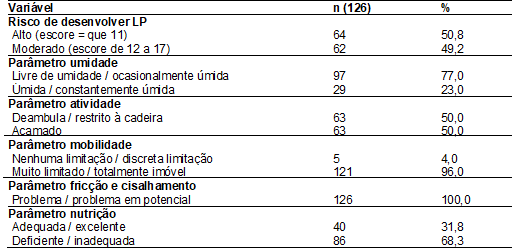
Os riscos
e os parâmetros da escala de Braden estão descritos
na da Tabela II. A maioria dos pacientes apresentou risco alto 63 (50,8%) para
o desenvolvimento de LP no período. Com relação ao parâmetro umidade, 97
(77,0%) apresentaram a variável livre de umidade/ocasionalmente úmida. Sobre o
parâmetro atividade, as variáveis: deambula / restrito à cadeira, e acamado, se
apresentaram equiparadas, ambas com 63 (50,0%).
No
parâmetro mobilidade, a variável muito limitado/totalmente imóvel foi prevalente
em 121 (96,0%) pacientes. O parâmetro fricção e cisalhamento foi identificado
como problema / problema em potencial em 126 (100,0%) dos pacientes. O
parâmetro nutrição, a variável deficiente / inadequada foi prevalente em 86
(68,3%) pacientes (Tabela II).
Tabela II - Descrição do risco e parâmetros da
escala de Braden dos pacientes internados na unidade
de terapia intensiva de um hospital de ensino, 2015 - 2016. Petrolina, PE,
Brasil
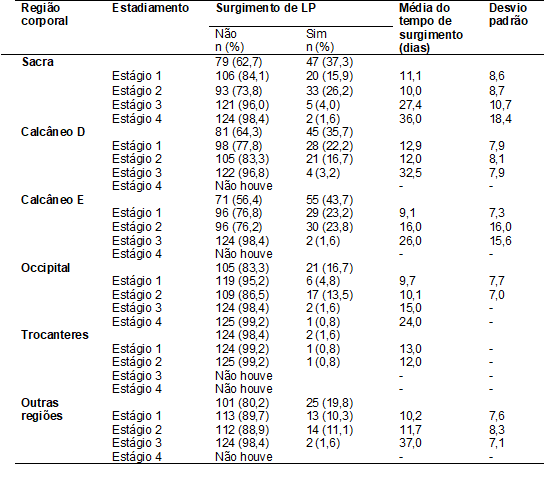
Com
relação ao perfil das LP segundo a região corporal, a região que apresentou
maior prevalência foi a calcânea esquerda (E) com 55 (43,7%), seguida da sacral
com 47 (37,3%) lesões. Quanto ao estadiamento das LP de acordo com as regiões
corpóreas, observaram-se as maiores prevalências para a região sacra o estágio
2 (26,2%), no calcâneo direito (D) o estágio 1 (22,2%), no calcâneo E o estágio
2 (23,8%), occipital o estágio 2 (13,5%), trocanteres os estágios 1 e 2 (0,8%)
e outras regiões o estágio 2 (11,1%) (Tabela III).
Os dados
relativos à média do tempo para o desenvolvimento surgimento das LP de acordo
com as regiões corpóreas revelaram que, para o surgimento de LP em estágio 1, a
média do tempo: na região sacra foi de 11,1 (DP = 8,6) dias, calcânea D de 12,9
(DP = 7,9) dias, calcâneo E de 9,1 (DP = 7,3) dias, a região occipital de 9,7
(DP = 7,7) dias, os trocanteres de 13,0 dias, e outras regiões, foi de 10,2 (DP
= 7,6) dias. Os dados sobre os outros estágios também estão descritos na tabela
III.
Tabela III - Perfil das lesões por pressão segundo
a região corporal dos pacientes internados na unidade de terapia intensiva de
um hospital de ensino, 2015 - 2016. Petrolina, PE, Brasil
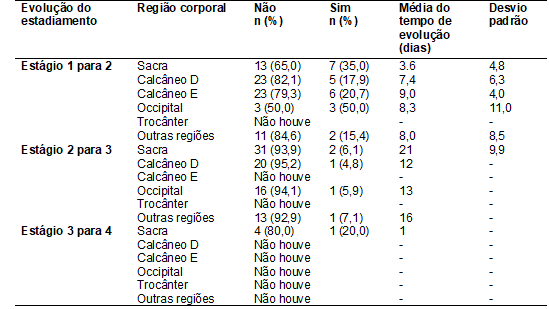
A tabela
IV descreve a evolução do estadiamento das LP segundo a região corporal da
amostra, bem como a média de tempo de evolução negativa em cada estágio. Em
todos os estágios analisados, a região sacra foi prevalente com relação ao
quantitativo de lesões que evoluíram; levando uma média de tempo de 3,6 (DP =
4,8) dias na evolução do estágio 1 para o 2; 21 (DP = 9,9) dias do 2 para o 3;
e 1 dia na evolução do estágio 3 para o 4. Os dados sobre as outras regiões
também estão contidos na tabela IV.
Tabela IV - Evolução do estadiamento das
lesões por pressão segundo a região corporal dos pacientes internados na
unidade de terapia intensiva de um hospital de ensino, 2015 -
2016. Petrolina, PE, Brasil
Discussão
Os
resultados deste estudo evidenciaram uma amostra predominantemente masculina e
economicamente ativa. A prevalência de pacientes do sexo masculino e jovens
está relacionada não só pela menor procura desse público, por serviços
preventivos de saúde [22], mas também pelo perfil de atendimento da
instituição, que é referência em traumato-ortopedia a
nível interestadual, com ênfase no atendimento de pacientes vítimas de
acidentes de transportes terrestres, e a notificação do sexo masculino é mais
frequente [23,24].
A
hipótese diagnóstica predominante do estudo foi de etiologia clínica, seguida
das causas externas. O ambiente de UTI é caracterizado pelo atendimento de
pacientes críticos, no qual busca-se a estabilização clínica do mesmo durante o
período de internamento [25]. Assim, a causa de internamento de um paciente
considerado crítico pode representar um fator de risco para o surgimento de LP
[5], podendo interferir na rotina de mobilização no leito de forma programada e
eficaz [26].
A
variável desfecho clínico descrita neste estudo apresentou predominância dos
pacientes que receberam alta para outro setor. Tais resultados diferem de outras
pesquisas com pacientes portadores de LP em UTI que apontam um predomínio do
tipo de alta por óbito [12,27,28]. Desta forma, o perfil da amostra deste
estudo, em sua maioria adultos jovens, internados por causas clínicas, pode
resultar em melhor prognóstico, comparado a pacientes idosos e/ou portadores de
comorbidades, com maiores chances de apresentarem um desfecho negativo [12].
Com
relação ao tempo de internação dos pacientes na UTI pesquisada, a média foi de
18,8 dias. Esta variável é reconhecida como um dos fatores de risco para
ocorrência ou agravamento de LP [13]. Além disso, há evidências de que
pacientes cujo tempo de internamento foi maior ou igual a 10 dias apresentaram
mais chances de desenvolver esse tipo de lesão [8,29].
O prolongamento
do tempo de internação está associado ao aumento dos fatores que propiciam o
desenvolvimento deste tipo de evento adverso [30] e, por sua vez, a perda da
integridade cutânea. Esse é um fator que eleva os riscos de complicações
sistêmicas [15], configurando um ciclo negativo para o restabelecimento clínico
do paciente.
A maioria
dos pacientes internados na UTI pesquisada fazia uso dos aliviadores de
calcâneos e placa de hidrocolóide na região sacra,
como medida preventiva instituída a partir da aplicação do protocolo preventivo
de LP. Além disso, o setor adotava outras medidas preventivas de LP como o uso
de colchão pneumático, e a mudança programada de decúbito; o que pode explicar
a baixa prevalência da aplicação de coxins. A baixa incidência de LP em
pacientes hospitalizados também é considerada um indicador de qualidade do
serviço [11]. Desta forma, os cuidados de enfermagem devem ser direcionados não
só para prevenção de sua ocorrência, mas também ao manejo terapêutico de lesões
já existentes, visando evitar a evolução negativa do seu estadiamento [31].
A média
do escore da escala de Braden indicou risco alto e
risco moderado de desenvolver LP com prevalências aproximadas; corroborando
outros estudos relacionados ao tema [11,28]. O uso de escalas como instrumento
de medição de risco é uma ferramenta fundamental na assistência ao paciente
submetido a cuidados intensivos, visto que são mais susceptíveis às injúrias
teciduais [32].
Neste
estudo, todos os parâmetros da escala de Braden evidenciaram
escores contribuintes para o risco de desenvolver LP. Pode-se inferir, assim,
que a ocorrência de LP em pacientes críticos envolve fatores que podem
intensificar a gravidade das suas condições intrínsecas [2]; e, especialmente
pelo quantitativo de agressores extrínsecos existentes [13]. Entre as
finalidades da aplicação da escala de Braden, está a
possibilidade de avaliar cada parâmetro de forma isolada; possibilitando não só
a identificação do risco global de surgimento de uma LP, mas também qual/quais
parâmetro(s) são mais expressivos [8,32].
Desta
forma, entre todos os parâmetros que apresentaram risco de desenvolver LP neste
estudo, o parâmetro fricção / cisalhamento se mostrou como um problema /
problema em potencial em todos os pacientes de toda a amostra. Tal resultado
representa um alerta para este agravo que frequentemente se faz presente em
pacientes acamados [7,15]. As forças de fricção e cisalhamento evidenciam a
dependência da assistência com relação à mobilização e posicionamento do
paciente, como também podem estar relacionados a estados de espasticidade,
contratura e agitação levando à constante fricção [11].
As
regiões corporais mais acometidas por LP foram o calcâneo E, seguida da região
sacral, corroborando a literatura atual sobre o tema que descreve tais regiões
como as mais prevalentes [7,33]. Este dado pode ser explicado devido à
topografia destas regiões oferecerem considerável apoio corporal ao paciente
acamado, especialmente na posição dorsal, e consequentemente, apresentam maior
risco de surgimento deste tipo de ferida nestas regiões [11]. Vale salientar
que, independentemente da região afetada, o surgimento de LP pode ocorrer mesmo
mediante a aplicação de protocolos e medidas preventivas, principalmente quando
se trata de pacientes considerados críticos [5].
Com
relação ao estadiamento das LP de acordo com as regiões corpóreas, a sacra
apresentou maior prevalência, referente ao estágio 2. Além disso, com exceção
da região calcânea D, todas as regiões também foram notificadas com maior
prevalência no estágio 2 assim como o evidenciado na literatura [12,27].
Acredita-se
que este resultado esteja relacionado à dificuldade na identificação do eritema
não reativo característico da pré-lesão, e que pode
evoluir para estágios mais graves caso não seja sanado o fator causal [12].
Porém, é imprescindível atentar para a necessidade de prevenção precoce, com a
identificação dos primeiros sinais de sofrimento tecidual local [10].
Este
estudo revelou uma variação na média do tempo para o surgimento de LP em todos
os estágios, a depender da região corporal. Outros estudos sobre o tema
apresentam variações quanto ao tempo decorrido para incidir uma LP em pacientes
de UTI, com registros de 7, 14, 18, e até 179,3 dias [11,17,28,33].
Este
resultado demonstra a necessidade da análise temporal da equipe
multiprofissional no surgimento e agravamento de LP de forma única em cada
paciente, devendo-se levar em consideração as peculiaridades fisiológicas e
clínicas dos mesmos, cujos fatores intrínsecos podem influenciar de formas
diferentes na ocorrência e/ou agravamento do estadiamento de um LP em tempos
diferentes durante o internamento.
Neste
contexto, considerando as questões temporais para a ocorrência de uma LP, os
cuidados preventivos, bem como o acompanhamento da condição da pele do
paciente, devem ser intensificados a partir dos primeiros dias de internamento
[11].
No que
diz respeito à evolução do estadiamento das LP, segundo a região corporal deste
estudo, bem como a média de tempo de evolução em cada estágio, observou-se que,
em todos os estágios, a região sacra predominou no quantitativo de lesões que
evoluíram negativamente. O maior tempo de evolução deste estadiamento foi do
estágio 2 para o 3. Pode-se inferir que esse processo ocorrendo de forma mais
lenta possibilita um maior tempo dedicado à prevenção do agravamento do dano
tecidual.
Quanto ao
agravamento da evolução do estadiamento, uma LP pode evoluir negativamente,
expondo camadas adicionais de tecido, mesmo quando estiver sob os cuidados
ideais, visto que o nível de lesão pode não ser avaliado precisamente com
inspeção visual, apresentando-se mais extensa do que aparenta inicialmente [5].
No
entanto, não foram encontrados dados publicados referentes à descrição da
evolução do estadiamento de LP, dificultando a discussão mais aprofundada sobre
esta variável, o que pode configurar este resultado como inédito. Tais
dificuldades também estão relatadas em outro estudo, que ressaltou a
importância de registrar informações sobre o estadiamento das LP, visto que a
subnotificação desses dados pode resultar em dúvidas sobre o histórico da
etiologia das mesmas, e consequentemente, dificuldades no controle de
complicações da assistência prestada [17].
O manejo
do cuidado de qualquer LP deve ocorrer de acordo com as práticas baseadas em
evidências científicas, com monitoramento contínuo, visando as mudanças que
requerem reavaliação e estratégias de tratamento direcionados [5]. Assim, a
notificação é uma ferramenta primordial para o delineamento das LP, e propicia
maior entendimento sobre o público ao qual norteia a prática clínica,
contribuindo para promoção qualificada do cuidado [17].
As
limitações para realização deste estudo foram relacionadas ao preenchimento
incompleto ou inadequado das variáveis de interesse contidas nos prontuários e
nos protocolos preventivos de LP dos pacientes, principalmente referente ao
terceiro trimestre de 2015, período em que ocorreu a implantação do referido
protocolo preventivo na UTI.
Conclusão
Delinear
a evolução do estadiamento é uma medida essencial na prevenção do surgimento ou
agravamento de LP na prática assistencial ao paciente crítico. O presente
estudo demonstrou aspectos relevantes relacionados à problemática, como o risco
alto e moderado para o seu surgimento pela Escala de Braden,
além do destaque ao parâmetro fricção/cisalhamento que esteve presente em todos
os pacientes.
O
acometimento das regiões calcânea e sacra foi prevalente, sendo o estadiamento
classificado em estágio 2 na maioria da amostra, cujo tempo médio para o
surgimento das LP variou de acordo com a região corporal. A evolução negativa
do estadiamento foi prevalente para a região sacra em todos os estágios, sendo
que do estágio 2 para o 3 levou maior tempo.
Apesar de
se constituir em um agravo de causas multifatoriais, em sua maioria, evitável,
a ocorrência de LP, bem como a evolução negativa do seu estadiamento ainda é um
problema relacionado sobretudo à segurança do paciente crítico. Portanto,
sugere-se a realização de novos estudos visando a descrição, com ênfase no
monitoramento do estadiamento de LP, cujos dados possam contribuir para a
criação e implementação de estratégias preventivas de sua ocorrência, bem como
da condução terapêutica efetiva deste tipo de evento adverso.
Conflitos
de interesse
Não houve
conflitos de interesse
Fontes
de financiamento
Não houve
Contribuição
dos autores
Concepção
e desenho da pesquisa:
Mola R, Fernandes FECV, Lacerda LCA, Xavier SB; Coleta de dados: Sousa
VR; Análise e interpretação dos dados: Fernandes FECV, Mola R; Análise
estatística: Fernandes FECV; Redação do manuscrito: Sousa VR, Mola R;
Revisão crítica do manuscrito quanto ao conteúdo intelectual importante: Teles
RBA, Mola R, Lacerda LCA, Xavier SB, Fernandes FECV
Agradecimentos
Agradecemos
à gerência de enfermagem e à equipe atuante na UTI do Hospital Universitário da
Universidade Federal do Vale do São Francisco
Referências
- NPUAP. Classificação das
lesões por pressão - Consenso NPUAP 2016 - adaptada culturalmente para o Brasil
[Internet]. 2016. [cited 2022 Dec 8]. Available from:
http://www.sobest.org.br/textod/35
- Benevides JL, Coutinho JFV,
Tomé MABG, Gubert FA, Silva TBC, Oliveira SKP. Nursing
strategies for the prevention of pressure ulcers in intensive therapy:
integrative review. J Nurs UFPE line
2017;11(5):1943-52. doi: 10.5205/reuol.11077-98857-1-SM.1105201725 [Crossref]
- Edsberg LE, Black JM, Goldberg M, McNichol L, Moore L, Sieggreen M. Revised national pressure ulcer advisory panel pressure injury staging system. J Wound, Ostomy Cont Nurs 2016;43(6):585-97. doi: 10.1097/WON.0000000000000281 [Crossref]
- Caliri MHL, Vera, Santos LCG, Mandelbaum
MHS, Costa IG. Consenso
NPUAP 2016 - Classificação das lesões por pressão adaptada culturalmente para o
Brasil. SOBEST - Assoc Bras
Estomaterapia e SOBENDE - Assoc
Bras Enferm em Dermatologia
[Internet]. 2016 [cited 2022 Dec 8];1-4. Available from:
http://www.sobest.org.br/textod/35
- NPUAP. Position Statement on Staging – 2017 Clarifications. Natl Press
Ulcer Advis Panel [Internet]. 2017;6. [cited 2022 Dec
8]. Available from:
https://cdn.ymaws.com/npiap.com/resource/resmgr/npuap-position-statement-on-.pdf
- Zarei E, Madarshahian E, Nikkhah A, Khodakarim S. Incidence of pressure ulcers in intensive care units and direct costs of treatment: evidence from Iran. J Tissue Viability 2019;28(2):70-4. doi: 10.1016/j.jtv.2019.02.001 [Crossref]
- Strazzieri-Pulido KCS. González CV, Nogueira PC, Padilha KGG. Santos VLC. Pressure injuries in critical patients: Incidence, patient-associated factors, and nursing workload. J Nurs Manag 2019;27(2):301-10. doi: 10.1111/jonm.12671 [Crossref]
- Gama BG, Mola R, Fernandes
FECV, Xavier SB. Prevalência e fatores associados à ocorrência de lesão por
pressão em pacientes internados em unidade de terapia intensiva. HU Rev 2020;46:1-8. doi: 10.34019/1982-8047.2020.v46.28248 [Crossref]
- Santos LRO, Avelino FVSD,
Luz MHBA, Cavalcante TB, Silva JLM, Santos CAPS. Características demográficas e
clínicas de pacientes de unidades de terapia intensiva com úlcera por pressão. Rev Enferm UFPE online 2016;10(1Supl):225-31. doi: 10.5205/reuol.7901-80479-1-SP.1001sup201605 [Crossref]
- Grupo Nacional para el Estudio y Asesoramiento
en Úlceras por Presión y Heridas Crónicas. Clasificación-categorización
de las lesiones relacionadas con
la dependencia. Serie
Documentos Técnicos GNEAUPP no II [Internet]. 2 ed.
2014. 51 p. [cited 2022 Dec 8]. Available from: https://gneaupp.info/wp-content/uploads/2021/11/gneaupp.dt02.categorizacion-3ed.pdf
- Teixeira AKS, Nascimento TS, Sousa ITL, Sampaio LRL, Pinheiro ARM. Incidência de lesões por pressão em unidade de terapia intensiva em hospital com acreditação. Rev Estima 2017;15(2):152-60. doi: 10.5327/Z1806-3144201700030006 [Crossref]
- Pachá HHP, Faria JIL, Oliveira KA, Beccaria LM. Pressure ulcer in intensive care units: a case-control study. Rev Bras Enferm 2018;71(6):3027-34. doi: 10.1590/0034-7167-2017-0950 [Crossref]
- Otto C, Schumacher B, Wiese LPDL, Ferro C, Rodrigues RA. Fatores de risco para o desenvolvimento de lesão por pressão em pacientes críticos. Enferm Foco 2019;27;10(1):7-11. doi: 10.21675/2357-707X.2019.v10.n1.1323 [Crossref]
- Martins NBM, Brandão MGSA, Silva LA, Mendes AMV, Caetano JA, Araújo TM, et al. Percepção de enfermeiros de terapia intensiva sobre prevenção de lesão por pressão. Rev Atenção à Saúde 2020;18(63):43-51. doi: 10.13037/ras.vol18n63.6270 [Crossref]
- Pereira MO, Ludvich SC, Omizzolo JAE. Segurança do paciente: prevenção de úlcera por pressão em unidade de terapia intensiva. Inova Saúde 2016;5(2):29. doi: 10.18616/is.v5i2.3009 [Crossref]
- Ali YCMM, Souza TMMP, Garcia
PC, Nogueira PC. Incidência de lesão por pressão e tempo de assistência de
enfermagem em terapia intensiva. ESTIMA, Brazilian J Enteros Ther 2020:1-7. doi: 10.30886/estima.v18.849_PT [Crossref]
- Tauffer J, Alves DCI, Zack BT, Berticelli MC, Kássim MJN, Carmello SKM. Perfil epidemiológico das lesões por pressão em um hospital escola no Oeste do Paraná. Rev Adm Saúde 2019;19(77). doi: 10.23973/ras.77.189 [Crossref]
- Holanda OQ, Oliveira VA, Fernandes FECV, Xavier SB, Mola R. Efetividade do protocolo para prevenção de lesões por pressão implantado em Unidade de Terapia Intensiva. Espaço para a Saúde - Rev Saúde Pública do Paraná 2018;19(2):64-74. doi: 10.22421/15177130-2018v19n2p64 [Crossref]
- Jansen RCS, Silva KBA, Moura MES. Braden Scale in pressure ulcer risk assessment. Rev Bras Enferm 2020;73(6):e20190413. doi: 10.1590/0034-7167-2019-0413 [Crossref]
- Paranhos WY, Santos VLCG.
Avaliação de risco para úlcera por pressão por meio da escala de Braden na língua Portuguesa. Rev Enf Esc USP [Internet]. 1999 [cited 2022 Dec
8];33(Especial):191-206. Available from:
http://www.ee.usp.br/reeusp/upload/pdF/799.pdf
- Brasil. Conselho Nacional de
Saúde. Resolução No 466, de 12 de dezembro de 2012 [Internet]. 2012. Available from:
https://conselho.saude.gov.br/resolucoes/2012/Reso466.pdf
- Ministério da Saúde.
Política Nacional de Atenção integral à saúde do homem (Princípios e
Diretrizes) [Internet]. Brasil; 2008 p. 1–40. [cited
2022 Dec 8]. Available from: http://bvsms.saude.gov.br/bvs/publicacoes/politica_nacional_atencao_homem.pdf
- HU-Univasf.
Nossa História HU-UNIVASF [Internet]. 2015 [cited 2018 Aug 20]. Available
from: http://www2.ebserh.gov.br/web/hu-univasf/nossa-historia
- Andrade SSCA, Jorge MHPM, Andrade SSCA, Jorge MHPM. Internações hospitalares por lesões decorrentes de acidente de transporte terrestre no Brasil, 2013: permanência e gastos. Epidemiol Serviços Saúde 2017;26(01):31-8. doi: 10.5123/s1679-49742017000100004 [Crossref]
- Barreto RMS, Santos RLN, Melo EMVB. Profile of people with pressure injuries admitted to the intensive care unit. O Mundo da Saúde 2019;43(4):1030-43. doi: 10.15343/0104-7809.2019430410301043 [Crossref]
- Tsaras K, Chatzi M, Kleisiaris C, Fradelos E, Kourkouta L, Papathanasiou I. Pressure ulcers: developing clinical indicators in evidence-based practice. A prospective study. Med Arch 2016;70(5):379. doi: 10.5455/medarh.2016.70.379-383 [Crossref]
- Candaten AE, Vieira YB, Barcellos RA. Incidência
de lesões por pressão em pacientes internados em unidades de terapia intensiva.
Rev UNINGÁ [Internet]. 2019 [cited 2022 Dec 8];56(1):30-40. Available
from: http://revista.uninga.br/index.php/uninga/article/view/1455/1899
- Andrade CCD, Ribeiro AC,
Carvalho CAS, Ruas CM, Borges EL. Occurrence of pressure ulcer and
epidemiological and clinical profile of patients hospitalized in a hospital
unit of the Hospitalar de Minas Gerais Foundation. Rev Médica Minas Gerais [Internet]. 2018 [cited 2022 Dec
8];28(Supl5):161-7. http://www.gnresearch.org/doi/10.5935/2238-3182.20180132
- Brasil. Ministério da Saúde.
Secretaria de Atenção à Saúde. Departamento de Ações Programáticas
Estratégicas. Diretrizes de Atenção à Pessoa com Lesão Medular [Internet].
Brasília: Ministério da Saúde, 2013. 68 p. [cited 2022 Dec 8]. Available
from:
https://bvsms.saude.gov.br/bvs/publicacoes/diretrizes_atencao_pessoa_lesao_medular.pdf
- Castanheira LS, Werli-Alvarenga A, Correa ADR, Campos DMP. Escalas de predição
de risco para lesão por pressão em pacientes criticamente enfermos: revisão
integrativa. Enferm em Foco [Internet]. 2018 [cited
2022 Dec 20];9(2). Available from:
http://revista.cofen.gov.br/index.php/enfermagem/article/view/1073
- van Dishoeck A-M, Looman CWN, Steyerberg EW, Halfens RJG, Mackenbach JP. Performance indicators; the association between the quality of preventive care and the prevalence of hospital-acquired skin lesions in adult hospital patients. J Adv Nurs 2016;72(11):2818-30. doi: 10.1111/jan.13044 [Crossref]
- Alderden J, Cummins MR, Pepper GA, Whitney JD, Zhang Y, Butcher R, et al. Midrange Braden subscale scores are associated with increased risk for pressure injury development among critical care patients. J Wound, Ostomy Cont Nurs 2017;44(5):420-8. doi: 10.1097/WON.0000000000000349 [Crossref]
- Galvão NS, Neto DL, Oliveira APP. Aspectos epidemiológicos e clínicos de pacientes com úlcera por pressão internados em uma instituição hospitalar. ESTIMA [Internet]. 2016 [cited 2022 Dec 8];13(3). Available from: https://www.revistaestima.com.br/estima/article/view/106
