Enferm Bras. 2023;22(1):79-94
RELATO DE CASO
Cuidados de enfermagem de
reabilitação à pessoa com lesão medular metastática: relato de caso
Eunice Salomé Sobral Sousa1,2,
Maria João Andrade1,2, Carla Sílvia Fernandes3,4, Sara
Rodrigues Barbeiro2, Vanessa Taveira Teixeira2, Maria
Manuela Martins1,3,4
1Instituto de Ciências Biomédicas Abel
Salazar, Porto, Portugal
2Centro Hospitalar Universitário do
Porto, Porto, Portugal
3Escola Superior de Enfermagem do Porto,
Portugal
4Centro de Investigação em Tecnologias e
Serviços de Saúde (CINTESIS), Porto, Portugal
Recebido em 30 de dezembro
de 2022; Aceito em 17 de fevereiro de 2023.
Correspondência: Eunice Salomé Alves Sobral Sousa:
E-mail: salome.sobral.sousa@gmail.com
Como citar
Eunice Salomé Sobral
Sousa ESS, Maria João AndradeMJ, Carla Sílvia
Fernandes CS, Sara Rodrigues Barbeiro SR, Vanessa Taveira Teixeira VT, Maria
Manuela Martins MM. Cuidados de enfermagem de reabilitação à pessoa com lesão
medular metastática: relato de caso. Enferm Bras.
2023;22(1):79-94 doi: 10.33233/eb.v22i1.5371
Resumo
Introdução: A Lesão Medular Metastática (LMM)
apresenta-se como uma emergência oncológica, para prevenir lesões neurológicas
irreversíveis, tratar a dor, manter a mobilidade e a funcionalidade dos
doentes. O foco na alta precoce para casa exige uma rápida adaptação à nova
condição, tornando o tempo de internamento complexo e desafiante. Objetivo:
Descrever as necessidades de cuidados de enfermagem de reabilitação de uma
pessoa com LMM no internamento hospitalar. Métodos: Relato de caso
baseado nas guidelines CARE. Resultados:
Verificaram-se constantes adaptações ao programa de
reabilitação, que exigiram
a articulação da equipa multidisciplinar. A
intervenção dos enfermeiros de
reabilitação na identificação de
necessidades, na prevenção de complicações,
na
capacitação da pessoa e cuidador, foi determinante para
um célere e seguro
regresso a casa. Conclusão: Identificaram-se necessidades e respostas
providenciadas ao doente com LMM em fase aguda. A enfermagem de reabilitação
contribuiu para a prevenção de complicações, preparação para a alta e para um
regresso a casa seguro.
Palavras-chave: neoplasias epidurais; cuidados de
enfermagem; reabilitação; hospitais; relatos de caso.
Abstract
Rehabilitation nursing care for people with metastatic spinal cord
injury: case report
Introduction: The Metastatic Spinal Cord Compression (MSCC) presents
itself as an oncological emergency, to prevent irreversible neurological
damage, treat pain, maintain mobility and functionality of patients. The focus
on early discharge to home requires a rapid adaptation to the new condition,
making the length of the hospitalization complex and challenging. Objective:
To describe the rehabilitation nursing care needs of a person with MSCC in the
hospital admission. Methods: Case report based on CARE guidelines. Results:
There were constant adaptations to the rehabilitation program, which required
the coordination of the multidisciplinary team. The intervention of the
rehabilitation nurses in the identification of needs, prevention of
complications, and empowerment of the person and caregiver was determinant for a
quick and safe return to home. Conclusion: Needs were identified, and
responses provided to the patient with MSCC in acute phase. Rehabilitation
nursing contributed for the prevention of complications, to the preparation for
discharge and a secure return home.
Keywords: epidural neoplasms; nursing care; rehabilitation;
hospitals; case reports.
Resumen
Cuidados de enfermería de rehabilitación a la persona con lesión medular metastásica:
relato del caso
Introducción: La lesión
medular metastásica (LMM) se presenta como una emergencia oncológica, para prevenir lesiones neurológicas irreversibles, tratar el dolor, mantener la movilidad y la funcionalidad de los enfermos. El enfoque en el alta precoz exige una rápida adaptación a la nueva condición, convirtiendo en tiempo del ingreso
complejo y desafiante. Objetivo: Describir las necesidades
de cuidados de enfermería de rehabilitación
de una persona con LMM en el ingreso hospitalario.
Métodos: Relato del caso basado
en las guías
CARE. Resultados: Se verificaron constantes adaptaciones al programa de rehabilitación
que exigieron la articulación del equipo
multidisciplinar. La intervención de enfermeros de rehabilitación en la identificación
de necesidades, en la prevención de complicaciones, en la capacitación de la persona y cuidador, fue
determinante para un rápido y seguro regreso a casa. Conclusión:
Se identificaron necesidades
y respuestas originadas a los
enfermos con LMM en fase
aguda. La enfermería de rehabilitación
contribuyó a la prevención de complicaciones, a la preparación en para el alta y a un regreso seguro a casa.
Palabras-clave: neoplasias epidurales; cuidados
de enfermería; rehabilitación;
hospitales; informes de caso.
Introdução
A lesão
medular metastática (LMM) é das mais sérias complicações de cancro, que causa
dor incapacitante e comprometimento neurológico significativo [1]. Surge da
disseminação de um tumor primário para a coluna vertebral, com consequente
compressão e invasão de estruturas neurais [2]. A verdadeira incidência é
desconhecida, mas estima-se que pode ocorrer em 3% a 5% de pessoas com patologia
oncológica já identificada [3,4]. Os tumores primários da próstata, mama e
pulmão, são as fontes de metástases mais comuns, representando cerca de 50% dos
casos [1,2,3]. Embora a LMM surja, associada a uma fase avançada da doença, a
maior eficácia dos tratamentos de radioterapia, de quimioterapia e de técnicas
cirúrgicas inovadoras, poderá contribuir para que a sua incidência futura
aumente, juntamente com as melhores taxas de sobrevivência destas pessoas
[3,5].
A
história de um doente com LMM é caracterizada por um início insidioso e
progressão dos sintomas, com deterioração rápida. A apresentação clínica
depende das estruturas da coluna comprometidas e da compressão medular
associada [2]. Em 95% dos casos, a dor dorsolombar é
o primeiro sintoma, que pode ser acompanhada por alterações sensoriais. Os
sintomas posteriores incluem fraqueza muscular, perda de mobilidade,
incontinência ou retenção urinária, função intestinal alterada e impotência
[2,3,5]. A LMM é uma emergência oncológica [1,3]. A identificação e o
tratamento imediatos da compressão medular metastática são necessários para
evitar lesões neurológicas irreversíveis, tratar a dor, manter a mobilidade e a
funcionalidade destes doentes [2].
Com um
prognóstico pouco favorável e baixas possibilidades de melhoria franca da
função, o tratamento tende a se concentrar na gestão de sintomas e na alta
precoce para casa, em vez do processo de reabilitação de longo prazo que
acompanha a lesão medular traumática. Os doentes e famílias ficam sob pressão,
para se adaptarem rapidamente às implicações de um comprometimento funcional ao
mesmo tempo que lidam com o diagnóstico de doença grave e avançada [5]. Uma
abordagem multidisciplinar é necessária para atender de uma forma ágil e eficaz
às complexas necessidades da pessoa com LMM [1,2,3]. Um planeamento da alta
bem-sucedido, no qual se inclui a reabilitação, inicia-se na admissão
hospitalar, envolve o doente e família, os diferentes profissionais de saúde e
os vários níveis de cuidados, considerando a importância de maximizar a
condição física, mas sempre enquadrada no contexto da qualidade de vida [3].
Ainda no
hospital, a enfermagem desempenha um papel vital na reabilitação destes doentes
[6]. O objetivo do cuidado não passa só por satisfazer as necessidades básicas,
mas constituir-se como um suporte social e psicológico efetivo. É necessário
haver uma resposta especializada com uma visão que permita ver e antever as
necessidades reais e potenciais das pessoas e familiares e assim diagnosticar,
intervir na sua capacitação e na reintegração de forma a proporcionar o bem
viver. Este processo pode ser simplificado pelos enfermeiros, em especial os de
reabilitação [7].
Mas como
se organizam os cuidados de enfermagem promotores de independência e autonomia,
na pessoa com LMM em contexto agudo? Esta pesquisa foi desenvolvida com o
objetivo de dar resposta a esta questão, de descrever o percurso de cuidados
hospitalares de uma pessoa com LMM e identificar as necessidades de cuidados de
enfermagem de reabilitação ao longo do internamento, desde a admissão à alta
para casa.
Métodos
Desenvolvida
numa lógica descritiva, esta pesquisa teve como referência as guidelines CAse REport (CARE) que fornecem indicações precisas para a
redação dos diversos pontos que constituem um estudo de caso [8]. De uma forma
objetiva e sistemática, foram dadas respostas aos diversos critérios da
checklist, com o objetivo de garantir a qualidade, a transparência e o rigor
científico da informação, realizando-se as adaptações necessárias ao caso em
questão. A recolha de dados foi realizada num Serviço de Neurocirurgia de um
Centro Hospitalar, durante o ano de 2022. A triangulação de dados qualitativos
e quantitativos (escalas e outros instrumentos de avaliação validados) foi
possível através da consulta do processo de enfermagem, pela observação e pela
entrevista. O estudo foi sujeito à avaliação da Comissão de Ética da
instituição, com parecer favorável n.º 2020.285 (217-DEFI/229-CE) e com o
consentimento informado livre e esclarecido do doente, para participação nesta
investigação. Foram seguidos todos os critérios de anonimato.
Resultados
Informação do paciente
Doente
com 73 anos, do sexo masculino e raça caucasiana. Atualmente reformado, tendo
desenvolvido a sua atividade profissional como vendedor. Reside com a esposa
numa casa rural, na região norte de Portugal, na província da Beira Alta,
distrito de Viseu, perto da sua família alargada. Tem um filho que o visita ao
fim de semana. Com o quarto ano de escolaridade. Atualmente ocupa parte do seu
tempo a tratar do quintal. Ex fumador, com
insuficiência venosa periférica, sinusite crónica, doença péptica e hérnia do
hiato. No que se refere aos antecedentes oncológicos, foi em 2018 submetido a
prostatectomia radical por adenocarcinoma. Em 2019 identificada metástase única
no ilíaco esquerdo. Em 2021 identificada progressão da doença óssea, tendo-se
mantido sob hormonoterapia.
Achados clínicos
Acede ao
serviço de urgência, vindo do domicílio, com clínica de paraparésia,
dor toracolombar, obstipação, perturbação sensitiva dos membros inferiores e
abdómen com pelo menos 3 dias de evolução. Previamente autónomo a este
episódio, mas refere que já há dois dias não tem capacidade de marcha. O exame
neurológico demonstra hipostesia abaixo do nível de
D4 e força dos membros inferiores grau 3. A sensibilidade e contração anal
estão mantidas, embora diminuídas bilateralmente. Com retenção urinária, tendo
sido necessário cateterização. Solicitada por
neurocirurgia RMN que revelou lesão ocupando espaço de provável natureza
secundária, com envolvimento do corpo vertebral, ocupando cerca de 75% da área
transversa do canal no plano de D3, com compressão da medula, traduzindo-se no
diagnóstico de lesão medular tumoral.
Timeline
A
permanência hospitalar aconteceu durante 41 dias no internamento do Serviço de
Neurocirurgia. Quatro etapas são possíveis de definir no programa de tratamento
- cirurgia urgente, recuperação neurológica, agravamento e readaptação
funcional (Figura 1).
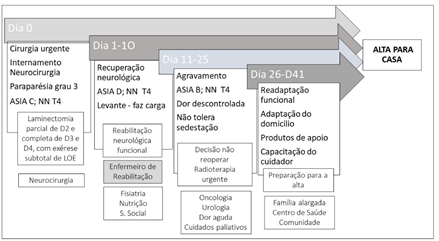
Figura 1 – Etapas do programa de tratamento
hospitalar
Nas
diferentes etapas identificou-se a intervenção das várias especialidades que
compõe a equipa multidisciplinar, por forma a atender às necessidades de
cuidados. Foi também possível observar o reajuste dos objetivos terapêuticos,
de acordo com a evolução clínica do doente. Na fase da readaptação funcional e
preparação para a alta, os recursos da comunidade e a família alargada
completaram o grupo de intervenientes neste processo.
Avaliação / Intervenção
enfermagem
Dia 0
–10
Recuperação
neurológica: Com indicação de cirurgia urgente, realizou no próprio dia por
neurocirurgia, laminectomia parcial de D2 e completa de D3 e D4, com exérese
subtotal da lesão. O pós-operatório foi realizado no Serviço de Neurocirurgia,
na unidade de cuidados intermédios deste internamento. A eficácia da
descompressão cirúrgica pôde ser observada pela recuperação neurológica ao
primeiro dia pós-operatório, pois embora mantendo o nível de hipostesia, o doente apresenta ganhos de força muscular dos
membros inferiores (L2 a L4 grau 4 e de L5 - S1 grau 5, bilateralmente). Nesta
abordagem inicial, foi desenhado um plano pela enfermagem de reabilitação, com
o objetivo de prevenir complicações e de potenciar o status funcional. A
presença da ferida cirúrgica foi um fator importante a considerar no
planeamento de cuidados, pois uma suspeita de fístula de líquor
ou a presença de hemorragia podem ser condições para manter um maior período de
repouso no leito. Sem complicações a este nível e reconhecendo as vantagens da
mobilidade precoce, o levante aconteceu no primeiro dia pós-operatório, após
terem sido asseguradas as questões da estabilidade espinhal e da dispensa de ortótese com o neurocirurgião. O risco tromboembólico foi
minimizado pela utilização de meias pneumáticas, que foram mantidas durante a
permanência do doente na cama. A associação de métodos mecânicos e
farmacológicos foi realizada ao segundo dia, ultrapassadas as preocupações do
risco hemorrágico.
Foi dada
especial atenção ao controlo da dor, ligeiramente agravada com o movimento,
através de uma abordagem combinada de analgesia e técnicas não farmacológicas,
como a neuroestimulação elétrica transcutânea.
Limitações na expansão torácica, ventilação superficial e tosse pouco eficaz –
na ordem dos 200 L/min avaliados por Peak Flow – foram condições mandatórias para iniciar o programa
de reabilitação respiratória. A algaliação contínua
indicada para o intraoperatório e pós-operatório imediato, foi suspensa e
vigiaram-se sinais de retenção urinária.
O
comportamento da bexiga foi sendo compreendido através de carta miccional e de
uma ingestão regular de líquidos. Um programa de algaliação
intermitente foi estabelecido, nos momentos iniciais de forma assistida pelos
enfermeiros. Progressivamente, de acordo com a aquisição de competências
adquiridas por instrução e treino, o doente ficou autónomo na sua realização.
Relativamente à eliminação intestinal a obstipação era já uma das queixas
apresentada à chegada ao Serviço de Urgência. Após verificar sinais de
impactação e iniciar treino intestinal, a possibilidade de ida à casa de banho
facilitou o trânsito intestinal.
O
autocuidado uso do sanitário, higiene e vestuário requeriam assistência,
sobretudo no que refere aos cuidados com a parte inferior do corpo. As
alterações sensoriais, as limitações na mobilidade, os períodos prolongados em sedestação foram responsáveis pelo alto risco de úlcera de
pressão, obtido pela escada de Braden.
A
capacitação para os posicionamentos e para as estratégias para alívio de
pressão foram precocemente trabalhadas desde o rolar na cama, até aos push-ups no cadeirão. A observação pela nutricionista,
possibilitou um plano alimentar ajustado às preferências do doente e uma
suplementação proteica, tendo em vista colmatar o risco de compromisso da
ingestão nutricional. Apesar da hipostesia abaixo da
linha mamária, o doente apresentava bom controlo postural do tronco. As
alterações de equilíbrio manifestavam-se mais em ortostatismo, sendo, nos
primeiros dias, necessário recorrer ao standing frame
para a verticalização.
A
utilização de meias elásticas graduadas e de cinta abdominal, a par da
vigilância tensional preveniram a hipotensão ortostática. O alto risco de queda
foi determinado pela escala de Morse. As questões de segurança do ambiente e os
ensinos para prevenção foram eficazmente realizados. Mobilização polisegmentar, exercícios terapêuticos e treino propriocetivo foram realizados pelo enfermeiro de
reabilitação, ao longo deste período de recuperação. Após observação por
fisiatria, o doente complementou o programa de reabilitação com fisioterapeuta,
beneficiando-se de sessões bidiárias. Ao sexto dia o treino de marcha foi
possível realizar, com suporte parcial do peso corporal e com recurso ao Walking sling.
Durante
este período de internamento foram solicitados exames para complementar a
avaliação do doente, nomeadamente cintigrafia óssea. Foi pedida colaboração de
oncologia e de urologia. A evolução positiva fazia antever a possibilidade de
regresso breve a casa, mas a continuidade de cuidados de reabilitação
necessitava de ser assegurada. Foi solicitada orientação por fisiatria, que
avaliou o doente no segundo dia pós-operatório. Apesar das restrições
pandémicas, que condicionavam a vinda da família ao hospital, foi procurado o
envolvimento da esposa, que demonstrou abertura para colaborar nos cuidados,
desde que garantida a capacidade de marcha. Equacionaram-se diversas hipóteses
de orientação, como um internamento de curta duração numa unidade de
reabilitação. Foi também pedido apoio à Assistente Social.
Dia 11
–25
Agravamento
Neurológico: Subitamente, ao 11º dia de internamento, surgiu um agravamento
neurológico súbito – o doente acordou paraplégico, com anestesia abaixo do nível
de D4 e com sensibilidade e contração anal ausentes. Apresenta dor dorsolombar que agrava à mobilização. Após observação por
neurocirurgia foi realizado TAC que revela ao nível de D3 invasão por massa
captante, que se estende aos buracos de conjugação e em D9 (…) invasão intracanalar por massa tumoral. A cintigrafia é sugestiva
de metastização óssea múltipla. O resultado da
histológico da peça dissecada cirurgicamente, revelou-se compatível com a lesão
primária previamente conhecida. Em consenso das diferentes especialidades,
assume-se decisão de não reoperar e iniciar
radioterapia emergente. Foi pedida colaboração pela equipa de cuidados
paliativos e redefinidos objetivos e planos de reabilitação.
Apesar do
reforço de analgesia com opióides, a dor agravada com
o movimento e com a sedestação obrigava a permanência
do doente por maiores períodos na cama, condicionando o programa de
reabilitação. As mudanças de decúbito eram dolorosas e a posição de conforto em
lateral esquerdo, que era adotada com mais regularidade, trazia já o
inconveniente do aparecimento de lesões por pressão no calcâneo e trocânter
esquerdo. Com tosse pouco eficaz e secreções respiratórias, necessitou de
realizar cough-assist. As sessões diárias de
radioterapia, realizadas fora da instituição, interferiam com a disponibilidade
e com a tolerância ao exercício ativo. A ausência por tempo indefinido para os
tratamentos, tornava inviável e pouco seguro o programa de algaliação
intermitente, pelo que nesta fase se optou por manter a algaliação
contínua.
A
dependência nos autocuidados aumentou, necessitando de assistência total. A
tristeza e o desânimo eram sentimentos referidos diariamente pelo doente.
Dia 26
- 41
Readaptação
Funcional: Terminado o tratamento de radioterapia, sem melhoras na condição
motora, foi possível perceber um maior controlo da dor e aceitação da condição
de saúde, por parte do doente. Tendo em vista retomar o programa de
reabilitação ativo, foram ajustados os objetivos terapêuticos. A mobilidade no leito
foi novamente trabalhada, para melhorar a capacidade no posicionar-se. O treino
de equilíbrio pretendia o controlo postural em sedestação.
Removeu-se cateter urinário, reviram-se as competências já apreendidas e foi
retomado o treino de algaliação intermitente. Com
apoio da fisiatria, foi prescrita cadeira de rodas, almofada antiúlcera e tábua de transferência. A transferência com
tábua, permitiu que o doente colaborasse neste procedimento, necessitando
apenas de uma pequena ajuda para o concretizar.
Os
treinos para mover-se em cadeira de rodas foram bem aceites e vistos como uma
forma de possibilitar o regresso a casa. Numa reunião com o doente, a esposa, o
filho e restante equipa de saúde, foram debatidas as várias possibilidades de
orientação pós-alta, sendo o regresso a casa a opção que trouxe consensos.
Foram definidas estratégias para facilitar este processo, nomeadamente na
adaptação da habitação, no apoio domiciliário e na continuidade de cuidados.
Com a esposa, identificada como prestadora de cuidados, agendaram-se sessões
para capacitação em áreas como a higiene, posicionamentos, transferências e
prevenção de complicações.
Follow-up e outcomes
Na
reabilitação, a utilização de escalas de medida validadas é essencial para
aferir com eficiência e precisão os resultados clínicos dos programas
implementados [9]. Neste estudo, a aplicação da escala de ASIA permitiu,
através do exame sistemático de dermátomos e miótomos, uma avaliação detalhada e a definição do nível
neurológico da lesão medular. A escala de Medical Research
Council foi utilizada para medir a força
muscular. A presença ou ausência de equilíbrio foi avaliada na posição sentada
e ortostática, de forma estática e dinâmica. A dor, considerada o quinto sinal
vital, foi quantificada através da Escala Numérica, o risco de úlcera de
pressão foi monitorizado pela Escala de Braden e o
risco de queda pela Escala de Morse.
A ferramenta de rastreio do risco
nutricional utilizada foi o Nutritional
Risk Screening. O nível de dependência em
domínios como a higiene, vestuário, uso do sanitário, posicionar-se,
transferir-se e andar foi determinado com recurso a uma escala disponível no
sistema de informação originalmente construída por Duque em 2009 [10]. A escala
de Graffar adaptada foi utilizada para avaliar a
condição social do doente e da família. As restantes atividades diagnósticas
assentaram em opiniões clínicas centradas em diferenciais semânticos
dicotómicos do tipo – Não comprometido / Comprometido ou Presente/ Ausente. A
tabela I apresenta o resumo dos principais resultados obtidos.
Tabela I – Síntese dos resultados obtidos
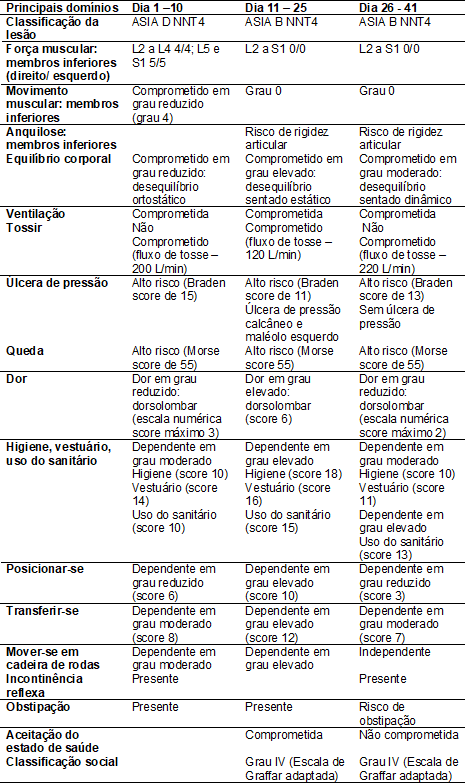
A alta
para casa aconteceu ao 41º dia. A zona de residência do doente, não tinha
cobertura por parte das Equipas de Cuidados Continuados Integrados, ficando
sobre o Centro de Saúde responsável pelos cuidados de proximidade. De uma forma
planeada, segura e eficaz o regresso a casa aconteceu, correspondendo às
expectativas do doente e família.
Discussão
O
processo de tratamento e reabilitação das pessoas com patologia medular tumoral
é complexo, uma vez que deve ter em consideração os défices neurológicos e
funcionais, a morbilidade da doença oncológica e a expectativa de vida
individual [11]. A reabilitação é essencial, mas tem de acomodar os objetivos,
as perceções, a tolerância do doente, as solicitações
para os tratamentos e os fatores de prognóstico [1,11]. Apesar destas
condições, se integrados nas opções de tratamento disponíveis, os cuidados de
reabilitação contribuem para o aumento da sobrevida e melhoram o humor [11],
permitem o alívio de sintomas, a prevenção de complicações, mais independência
funcional e a melhoria da qualidade de vida [12,13].
Quando se
perspectiva a importância de limitar ao máximo o período de hospitalização, a
reabilitação também consegue dar uma contribuição importante, possibilitando a
alta precoce e a redução do tempo de internamento [4]. A continuidade de cuidados
deve ser realizada no local de preferência do doente [3], podendo ser
equacionada nas várias intensidades em ambulatório ou em regime de
internamento, em unidades de diferentes tipologias [1,3].
Chegar a casa e estar com a família é uma prioridade e constitui
frequentemente um objetivo central no percurso de cuidado destes doentes [14].
A transição para os cuidados pós-hospitalares depende das necessidades e
recursos da pessoa, do prognóstico da doença e dos objetivos estabelecidos com
a equipa [1]. As questões financeiras são muitas vezes limitadoras [13]. A
mobilidade reduzida e a dependência de cadeira de rodas têm sido descritas como
causas raíz de muitos dos desafios da LMM. As
características físicas da habitação, nomeadamente a acessibilidade a cadeira
de rodas, o apoio disponível das famílias e os recursos comunitários tem sido
descritos como fatores influenciadores para o regresso a casa [14]. Sair do
hospital e voltar para casa foi também o grande objetivo expresso e alcançado
pelo doente neste estudo, sendo esta possibilidade também a sua fonte de alento
nos momentos de tristeza, durante a hospitalização. Manter a esperança, definir
metas e objetivos realistas focados em ambições de curto prazo, como melhorar
as habilidades e voltar para junto da família, têm sido estratégias de coping utilizadas por pessoas com LMM [14].
Mesmo em
circunstâncias mais adversas, a essência humana tem-se destacado pela
capacidade de se empenhar para o seu bem-estar futuro, para o bem viver [15].
Neste caso, preparar-se para regressar a casa foi para o doente também um
desafio, uma prova de superação pessoal, que contou com o trabalho coordenado
da equipa de saúde. Uma abordagem multidisciplinar permite agilizar todo o
processo de diagnóstico, tratamento e planeamento de alta e atender às
necessidades físicas, psicológicas e sociais da pessoa com LMM [1,2,3,4,5].
Neste
estudo, ao longo de 41 dias de internamento, o programa de reabilitação foi
sendo ajustado com objetivos focados no doente, procurando maximizar a função
física, mas sempre integrado num contexto de qualidade de vida. Apesar da lesão
medular traumática diferir quanto ao mecanismo de lesão e comorbilidades da
LMM, princípios semelhantes de neuroreabilitação
foram aplicados [13]. Numa etapa inicial, no período pós-operatório imediato,
os cuidados de reabilitação procuraram a recuperação neurológica e a prevenção
de complicações. A intervenção do enfermeiro é desenvolvida no sentido de
diminuir os riscos associados à cirurgia, como complicações respiratórias,
fenómenos tromboembólicos, fístula de líquor, infeção
e/ou deiscência da ferida [11].
O
levante, inserido num programa de mobilização precoce, é considerado essencial
para a prevenção de eventos adversos [6]. Doentes acamados têm maior risco de
desenvolver doenças tromboembólicas, infeções do trato urinário e respiratório
e úlceras de pressão, pelo que estratégias devem ser consideradas para
minimizar esses riscos [2]. Para além dos benefícios físicos do levante, não
podem ser descurados os efeitos psicológicos positivos de poder estar
diariamente sentado ou em pé [1]. Mobilizações passivas previnem rigidez
articular e encurtamento muscular. Exercícios isométricos, ativos ou ativos
assistidos podem ser realizados, mesmo antes da indicação de levante [16]
associando técnicas específicas de facilitação neuromuscular propriocetiva [17]. O reforço muscular dos membros
superiores é essencial, particularmente o tríceps braquial, para o treino de
transferência com tábua, na paraplegia [16,17].
O
esclarecimento da etiologia da dor é fundamental para a determinação da
abordagem terapêutica [11,13]. O próprio exercício pode ser causa de dor [11].
Uma abordagem multimodal deve ser considerada através do uso de
anti-inflamatórios esteroides e não esteroides, anticonvulsivantes,
antidepressivos tricíclicos e opióides. Outras opções
não farmacológicas como o uso de ortóteses, calor,
frio, ultrassom e estimulação elétrica podem ser associadas [11,13]. O
intestino e a bexiga neurogénica são condições que
podem comprometer o conforto, a dignidade e a saúde [1] e terem impacto
profundo sobre as pessoas com LMM [2]. Em termos vesicais, os programas devem
ser estabelecidos individualmente com base nos achados do exame neurológico e
do estudo urodinâmico [13]. Dependendo do nível da
lesão, é possível encontrar nestes doentes retenção urinária ou incontinência
[1,3,11]. A algaliação intermitente e treino de
hábitos são estratégias a ser implementadas para a reeducação da bexiga [1]. No
caso de existir contraindicação para o cateterismo intermitente, como a
trombocitopenia grave, pode ser considerado utilizar a algaliação
contínua. Em doentes com neoplasias com atingimento da vertebra, pode não ser
possível recorrer à algaliação intermitente, devido à
dor associada ao posicionamento [11].
Relativamente
à eliminação intestinal é possível encontrar quadros de incontinência fecal ou
obstipação [1,3,11,13]. Nestes doentes, a obstipação deve ser tratada como um
fenómeno multifatorial, pois a imobilidade, os opióides,
a má nutrição e a dor ao evacuar são fatores adversos que agravam a função
intestinal [3,11]. Paraplegia, compromisso sensorial, disfunção esfincteriana e
má nutrição contribuem também para o aumento do risco de úlcera de pressão
[1,11,13]. A radioterapia pode adicionalmente causar aumento da fragilidade da
pele [11]. É importante a capacitação para técnicas de alívio de pressão,
higiene e ingestão nutricional [1,11,13].
A intervenção de enfermagem de
reabilitação na pessoa com LMM abrange áreas já identificadas para o tratamento
da lesão medular em fase aguda, como a gestão de sinais e sintomas e os
processos assistenciais, como o planeamento da alta, a gestão da capacitação do
cuidador e promoção de ambiente seguro [18].Torna-se, contudo, necessário
realizar constantes ajustes aos programas de reabilitação, considerando as
complicações da doença oncológica e do seu tratamento, as necessidades de
cuidados, a expectativa de vida e os objetivos do doente [1,11].
Perspetiva do doente
Cerca de
um mês após a alta, realizou-se uma entrevista com o objetivo de procurar
compreender como o doente vivenciou o processo assistencial durante o
internamento hospitalar. Fez uma avaliação geral do tratamento e reabilitação:
- “É estar aqui ainda e ter conseguido voltar para casa!” Afirma que a presença
da família foi essencial e uma fonte de esperança nos momentos mais difíceis.
Referiu que a reabilitação era importante e lhe preenchia os dias em que esteve
internado: - “De manhã chegava a enfermeira punha-me
logo a trabalhar (…) depois, à tarde vinha o terapeuta e mais reabilitação. Não
havia tempo a perder!” Existiu uma valorização do doente pelo trabalho
desenvolvido pela equipa multidisciplinar: - “A minha recuperação deveu-se
a toda a equipa que me prestou os cuidados. Foi graças a ela que evoluí
favoravelmente e pude voltar para casa!”
Conclusão
O
percurso de cuidados de uma pessoa internada com LMM em fase aguda, explorado
neste trabalho, sistematiza quatro diferentes fases, desde a admissão até à
alta. Em cada momento foi desenvolvido um itinerário de cuidados diferenciados
pelos enfermeiros de reabilitação. As necessidades de cuidados foram
identificadas e constantemente ajustadas em função dos avanços e retrocessos da
evolução clínica, obrigando a uma pronta resposta da equipa multidisciplinar.
Ao longo do programa de reabilitação, foi
possível percepcionar a interação e a consideração de diversas variáveis, tais
como, o prognóstico clínico, a resposta aos tratamentos, os recursos da
comunidade, as expectativas do doente e família e o seu potencial de
capacitação, que foram orientando todas as decisões terapêuticas. Foram
desenvolvidas intervenções que visaram atuar nas diferentes áreas de cuidados
relacionadas com a promoção de um ambiente seguro, com gestão de sinais e
sintomas e com o desenvolvimento de processos assistenciais, como o planeamento
da alta e a capacitação do doente/cuidador.
O ensino
individualizado associado ao treino dirigido ao doente e família forneceu uma
base sólida para o regresso a casa, com evidência de ganhos em conhecimento e
capacidade, sensíveis aos cuidados de enfermagem. Mais estudos serão
necessários para aprofundar e sistematizar os percursos de cuidados das pessoas
portadoras de LMM, para que se possam desenvolver programas de reabilitação
mais efetivos, com qualidade e segurança, direcionados às características
particulares dos doentes com esta situação clínica, potencializando as
condições para bem viver.
Conflitos
de interesse
Os
autores relatam não haver conflito de interesses.
Fontes
de financiamento
Os
autores não receberam financiamente para a realização
deste estudo.
Contribuição
dos autores
Concepção
e desenho da pesquisa:
Sousa SS, Martins MM; Coleta de dados: Sousa SS, Barbeiro SR, Taveira
VT; Análise e interpretação dos dados: Sousa SS, Martins MM, Andrade MJ,
Fernandes CS, Barbeiro SR, Taveira VT; Redação do manuscrito: Sousa SS; Revisão
crítica do manuscrito quanto ao conteúdo intelectual importante: Sousa SS,
Martins MM, Andrade MJ, Fernandes CS
Referências
- Lawton AJ, Lee KA, Cheville AL, Ferrone ML, Rades
D, Balboni TA, et al. Assessment and management of
patients with metastatic spinal cord compression: a multidisciplinary review. J
Clin Oncol. 2019;37(1):61-71.doi: 10.1200/JCO.2018.78.1211 [Crossref]
- Patnaik S, Turner J, Inaparthy P, Kieffer WK.
Metastatic spinal cord compression. Br J Hosp Med (Lond).
2020;81(4):1-10.
- Al-Qurainy R, Collis E. Metastatic spinal cord compression: diagnosis and management. BMJ. 2016;353:i2539. doi: 10.1136/bmj.i2539 [Crossref]
- Savage P, Sharkey R, Kua T, Schofield L, Richardson D, Panchmatia N, et al. Malignant spinal cord compression: NICE guidance, improvements and challenges. Qjm. 2014;107(4):277-82. doi: 10.1093/qjmed/hct244 [Crossref]
- Warnock C, Hodson S, Tod A, Mills R, Crowther L, Buchanan J, et al.
Improving care of patients with metastatic spinal cord compression. Br J Nurs. 2014;23(Sup2):S14-S8.
10.12968/bjon.2014.23.Sup2.S14
- Ryan D. Handbook of neuroscience nursing - care of the adult
neurosurgical patient. New
York: Thieme Medical; 2019.
- Mariz M. In: Figueiredo NMA, Machado WCA, Martins MM, orgs. Reabilitação:
nômades em busca de sentido para o cuidado à pessoa com deficiência adquirida . Curitiba:
CRV; 2018.
- Riley DS, Barber MS, Kienle GS, Aronson JK, von Schoen-Angerer T, Tugwell P, et al. CARE guidelines for case reports: explanation and elaboration document. J Clin Epidemiol. 2017;89:218-35. doi: 10.1016/j.jclinepi.2017.04.026 [Crossref]
- Velozo CA, Seel RT, Magasi S, Heinemann AW, Romero S. Improving measurement methods in rehabilitation: core concepts and recommendations for scale development. Arch Phys Med Rehabil. 2012;93(8 Suppl):S154-63. doi: 10.1016/j.apmr.2012.06.001 [Crossref]
- Duque HJLT. O doente
dependente no Autocuidado – Estudo sobre a avaliação e a acção
profissional dos enfermeiros. Porto: Universidade Católica Portuguesa; 2009.
- Raj VS, Lofton L. Rehabilitation and treatment of spinal cord tumors. The Journal of Spinal Cord Medicine. 2013;36(1):11-4. doi: 10.1179/2045772312Y.0000000015 [Crossref]
- Ruppert LM. Malignant spinal cord compression: adapting conventional
rehabilitation approaches. Phys Med Rehabil Clin N
Am. 2017;28(1):101-14. doi: 10.1016/j.pmr.2016.08.007 [Crossref]
- Boussios S, Cooke D, Hayward C, Kanellos FS, Tsiouris AK, Chatziantoniou AA, et al. Metastatic spinal cord compression: unraveling the diagnostic and therapeutic challenges. Anticancer Res. 2018;38(9):4987-97. doi: 10.21873/anticanres.12817 [Crossref]
- Warnock C, Tod A. A descriptive exploration of the experiences of patients with significant functional impairment following a recent diagnosis of metastatic spinal cord compression. J Adv Nurs. 2014;70(3):564-74. doi: 10.1111/jan.12215 [Crossref]
- Honneth A. Luta por reconhecimento - A
gramática moral dos conflitos sociais. São Paulo: Editora 34; 2009.
- Nas K, Yazmalar L, Şah V, Aydın A, Öneş K. Rehabilitation of spinal cord injuries. World J Orthop. 2015;6(1):8-16. doi: 10.5312/wjo.v6.i1.8 [Crossref]
- Vall J. Lesão Medular
reabilitação e Qualidade de Vida. São Paulo: Atheneu; 2013.
- Sousa SS, Martins MM, Andrade MJ, Barbeiro SR, Taveira Teixeira V. Cuidados de enfermagem em contexto agudo à pessoa com lesão medular: scoping review. Revista Portuguesa de Enfermagem de Reabilitação. 2022;5(2). doi: 10.33194/rper.2022.204 [Crossref]
