Enferm Bras.
2023;22(6):886-902
ARTIGO
ORIGINAL
Qualidade
do sono e sonolência diurna dos cuidadores de pessoas com Parkinson e/ou
Alzheimer
Bruna da
Silva Leão, Yasmin Lorrane de Souza Araújo, Tainá
Cristine Vilhena de Lima, Marlucilena Pinheiro da
Silva, Bárbara Luiza Duarte Sales, Demilto Yamaguchi da Pureza, Lorane
Izabel da Silva Hage-Melim, Débora Prestes da Silva
Melo
Universidade
Federal do Amapá, Macapá, AP, Brasil
Recebido
em: 9 de maio de 2023; Aceito em: 28 de dezembro de 2023.
Correspondência: Débora Prestes da Silva Melo, debora.melo@unifap.com
Como citar
Leão BS, Araújo YLS, Lima TCV, Silva MP, Sales BLD, Pureza DY, Hage-Melim LIS, Melo DPS. Qualidade do sono e sonolência diurna dos cuidadores de pessoas com Parkinson e/ou Alzheimer. Enferm Bras. 2022;23(6):886-902. doi: 10.33233/eb.v22i6.5464
Resumo
Objetivo: Caracterizar a qualidade do sono e os
impactos da sonolência diurna vivenciados por cuidadores familiares de pessoas
idosas com Doença de Parkinson e/ou Doença de Alzheimer. Métodos:
Pesquisa do tipo exploratório e descritivo com abordagem quantitativa,
desenvolvida no Município de Macapá do Estado do Amapá, com 15 cuidadores
familiares de pessoas idosas com Parkinson e/ou Alzheimer. Utilizaram-se dois
instrumentos, o Índice de Qualidade de Sono de Pittsburgh e a Escala de
Sonolência de Epworth. Resultados: Houve
prevalência de cuidadores que classificaram sua qualidade de sono como ruim e a
maioria apresentou na soma das suas respostas da escala de Epworth
o resultado de sonolência anormal durante o seu dia a dia. Além disso,
observaram-se correlações significativas entre as variáveis: Horas de sono por
noite e Qualidade do sono; Horas de sono por noite e Escala de sonolência;
Dificuldade para ficar acordado no dia a dia e Dificuldade para manter o
entusiasmo no dia a dia; Escala de sonolência e Qualidade do sono. Conclusão:
Observou-se prevalência de aceitação por cuidadores familiares do sexo feminino
que se dispuseram a participar da pesquisa. Além disso, a partir deste estudo,
conclui-se que os cuidadores familiares avaliados possuem, em sua maioria, um
padrão ruim de qualidade de sono, além de apresentarem sonolência diurna
anormal, fatores preocupantes para a saúde e bem-estar geral deste público.
Palavras-chave: privação do sono; distúrbios do sono;
cuidador familiar.
Abstract
Sleep quality and daytime sleepiness of caregivers of
people with Parkinson's and/or Alzheimer's disease
Objective: To characterize the quality of
sleep and the impacts of daytime sleepiness experienced by family caregivers of
elderly people with Parkinson's and/or Alzheimer's disease. Methods:
Exploratory and descriptive research with a quantitative approach developed in
the city of Macapá, Amapá
State, Brazil, with 15 family caregivers of elderly people with Parkinson's
and/or Alzheimer's disease. Two instruments were used, the Pittsburgh Sleep
Quality Index and the Epworth Sleepiness Scale. Results: The majority of
caregivers classified their quality of sleep as poor and most of them presented
in the sum of their Epworth scale answers the result of abnormal sleepiness
during their daily lives. In addition, significant correlations were observed
between the following variables: Hours of sleep per night and Quality of sleep;
Hours of sleep per night and Sleepiness Scale; Difficulty staying awake on a
daily basis and Difficulty maintaining enthusiasm on a daily basis; Sleepiness
Scale and Quality of sleep. Conclusion: The prevalence of acceptance by
female family caregivers who were willing to participate in the research was
observed. Moreover, from this study, it is concluded that the evaluated family
caregivers have, in their majority, a bad sleep quality pattern, besides
presenting abnormal daytime sleepiness, worrying factors for the health and
general well-being of this public.
Keywords: sleep deprivation; sleep
disorders; family caregiver.
Resumen
Calidad del sueño
y somnolencia diurna de los
cuidadores de personas con enfermedad
de Parkinson y/o Alzheimer
Objetivo: Caracterizar la
calidad del sueño y los impactos de la somnolencia diurna experimentada
por cuidadores familiares de ancianos con enfermedad de Parkinson y/o
Alzheimer. Métodos: Investigación exploratoria y descriptiva con abordaje cuantitativo
desarrollada en el Municipio de Macapá, Estado de
Amapá, con 15 cuidadores familiares de ancianos con enfermedad
de Parkinson y/o Alzheimer. Fueron utilizados dos
instrumentos, el Índice de Calidad
del Sueño de Pittsburgh y la Escala de Somnolencia de Epworth. Resultados: Hubo
una prevalencia de cuidadores que clasificaron
su calidad de sueño como mala y la mayoría de los cuidadores presentó en la
suma de sus respuestas a la
escala de Epworth el
resultado de somnolencia anormal durante su vida diaria. Además, se observaron
correlaciones significativas entre las siguientes variables: Horas de sueño por noche y Calidad del sueño;
Horas de sueño por noche y
Escala de somnolencia; Dificultad
para mantenerse despierto
durante el día y Dificultad para mantener el entusiasmo durante el día; Escala de somnolencia y Calidad del sueño.
Conclusión: Se observó prevalencia de aceptación por
parte de las cuidadoras familiares que se mostraron dispuestas a participar
en la investigación.
Además, de este estudio, se
concluye que las cuidadoras
familiares evaluadas tienen,
en su mayoría,
mala calidad del sueño, además de presentar somnolencia diurna
anormal, factores preocupantes para la salud y el
bienestar general de este público.
Palabras-clave: la privación
del sueño; trastornos del sueño; cuidador familiar.
Introdução
Nos
últimos anos ocorreu o aumento da população idosa no Brasil acarretando,
consequentemente, o chamado envelhecimento populacional [1]. Nesse contexto,
conforme a expectativa de vida aumenta, observa-se maior frequência de doenças
crônicas e degenerativas que afetam as habilidades físicas, habilidades
cognitivas e a qualidade de vida (QV) da pessoa idosa, necessitando de cuidados
especiais, sendo esses cuidados geralmente prestados por um familiar que toma
voluntariamente para si as responsabilidades de proteção e suporte para a
pessoa dependente [2-4].
É
comum observar relatos de sobrecarga de cuidadores familiares devido às
demandas assistenciais e preocupações contínuas relacionadas à saúde da pessoa
cuidada, havendo implicações à saúde do cuidador como lombalgias, dores
articulares, hipertensão arterial, alterações psicológicas e distúrbios na
qualidade do sono. Isso ocorre porque, à medida que a doença evolui, o cuidado
dispensado à pessoa idosa torna-se cada vez mais complexo [5,6].
Segundo
a Pirâmide das Necessidades Humanas hierarquizada por Abraham Maslow e a Teoria
das Necessidades Humanas Básicas (TNHB) desenvolvida por Wanda Horta, o sono é
uma necessidade fisiológica indispensável para a sobrevivência humana e
responsável pela restauração e bom funcionamento do organismo como um todo.
Hodiernamente, os efeitos negativos apresentados diante de uma quantidade de
sono insuficiente são considerados uma preocupação de saúde pública [7,8].
Assim,
o sono tem grande influência no sentimento de bem-estar do indivíduo e na sua
qualidade de vida, uma vez que é responsável pela restauração de energia,
concentração, consolidação da memória e, ainda, pelos processos que envolvem a
aprendizagem [9]. Intercorrências no ciclo do sono podem refletir em alterações
significativas no funcionamento físico, ocupacional, cognitivo e social do
indivíduo, comprometendo sua habilidade de adaptação, humor, comportamento,
função psicológica e desempenho em atividades diurnas, afetando sua qualidade
de vida [10].
A
sonolência diurna é um dos sintomas mais comuns principalmente em pessoas
idosas e é caracterizada pelo aumento de sono ou incapacidade de se manter
acordado e/ou alerta durante o dia, resultando em sonolência e lapsos de sono
não intencionais [11]. A má qualidade do sono, horário de acordar, condições
médicas que podem ter impacto no sono, medicações ou presença de hipersonia primária são fatores que contribuem para a
sonolência diurna excessiva [12].
Desse
modo, o estudo apresenta como relevância acadêmica a contribuição para novas
descobertas e informações pertinentes sobre o tema no Estado do Amapá,
considerando a carência de pesquisas e dados sobre este público no cenário
regional, além da busca para incentivar e fomentar o interesse de outros
profissionais e acadêmicos quanto à pesquisa e busca de dados a respeito do
sono de cuidadores, visando expandir a temática na esfera científica. Como
relevância social, apresenta o intuito de, a partir do fomento de novas
pesquisas, proporcionar posterior desenvolvimento de planos e estratégias
destinados a amenizar intercorrências no ciclo do sono e, consequentemente,
ajudar na melhoria da qualidade de vida dessa população.
Em
suma, diante do crescente número de pessoas idosas com Doença de Parkinson e/ou
Doença de Alzheimer dependentes de cuidados somado ao consequente aumento no
número de cuidadores informais sobrecarregados e ao fato de que o sono é
considerado uma necessidade humana básica, percebe-se a necessidade de
investigar acerca da qualidade do sono e impactos deste na rotina dos
cuidadores familiares. Assim, emergiu o seguinte questionamento: Qual a relação
da qualidade do sono e o nível de sonolência diurna de cuidadores familiares de
pessoas idosas com Parkinson e/ou Alzheimer?
Por
conseguinte, definiu-se como objetivo de estudo caracterizar a qualidade do
sono e os impactos da sonolência diurna vivenciados por cuidadores familiares
de pessoas com Doença de Parkinson e/ou Doença de Alzheimer.
Métodos
Trata-se
de uma pesquisa do tipo exploratório e descritivo com abordagem quantitativa. A
pesquisa quantitativa dispõe que tudo pode ser quantificável, ou seja, pode-se
traduzir informações e opiniões em números para, em seguida, serem
classificados e analisados, demandando do uso de alguns recursos e técnicas
estatísticas, como a porcentagem, média, coeficiente de correlação, entre
outros [13].
A
pesquisa exploratória visa uma maior proximidade com o tema, delimitando um
campo de trabalho, buscando explorar um problema e ajudando o pesquisador a
compreender determinado assunto, de modo que seus resultados possam levar a
outras pesquisas com novas abordagens [14]. A pesquisa descritiva tem o intuito
de observar, registrar e descrever características de um determinado evento
sucedido em uma amostra, sem, no entanto, analisar o mérito de seu conteúdo
[15,16].
O
público alvo do estudo foram os cuidadores familiares de pessoas idosas com
Doença de Parkinson (DP) e/ou Doença de Alzheimer (DA) atendidos pelo projeto
de pesquisa e extensão Reviver, da Universidade Federal do Amapá (UNIFAP),
composto por 51 cuidadores familiares.
Como
critérios de inclusão, foram utilizados: a assinatura do Termo de Compromisso
Livre e Esclarecido (TCLE),
exercer a função de cuidador familiar de pessoa idosa com Doença de Parkinson
e/ou Doença de Alzheimer há no mínimo 3 meses e ter capacidade para ler e/ou
compreender os aspectos da pesquisa. Sendo excluídos da pesquisa os componentes
que não cumpriram os critérios citados acima, pacientes sem diagnóstico médico
da DP ou DA, famílias que não é possível identificar o cuidador principal,
aqueles indivíduos que não aceitaram participar da pesquisa, e cuidadores
profissionais. Restando, assim, uma amostra de 15 cuidadores familiares que
aceitaram participar desta pesquisa.
A
parcela de cuidadores participantes do estudo realizou a leitura e assinatura
do TCLE utilizando de alguns métodos para obtenção das assinaturas, como:
imprimir o documento em sua residência, assinar e enviar escaneado pelo
WhatsApp ou assinar o documento presencialmente. Nesse termo, foi esclarecido o
objetivo do estudo, mencionando os procedimentos realizados em sua execução e
enfatizando a total privacidade quanto a identificação dos dados obtidos. Nesse
contexto, para assegurar a privacidade e a não identificação dos participantes
foram utilizadas as iniciais e números para identificar cada participante da
pesquisa.
A
coleta de dados foi composta pelos seguintes instrumentos: o Índice de
Qualidade do Sono de Pittsburgh (Pittsburgh Sleep Quality Index - PSQI) (Anexo A), o qual foi utilizado para
avaliar a qualidade do sono e identificar possíveis distúrbios no mês anterior
a sua aplicação, e a Escala de Sonolência de Epworth (Anexo
B), voltada para medir a sonolência diurna de um indivíduo através de um
questionário curto que pode auxiliar no diagnóstico de distúrbios do sono, cada
resposta possui um número e a partir da soma das respostas pode-se ter um sono
normal, média sonolência ou sonolência anormal (possivelmente patológica). Os
resultados da Escala de Sonolência de Epworth se dão
da seguinte forma: valores de 1-6 pontos, considera-se um sono normal, de 7-8
pontos uma média de sonolência e de 9-24 pontos considera-se uma sonolência
anormal.
Após
a realização da coleta de dados, as informações foram tabuladas no programa de
planilha digital Microsoft Office Excel® versão 2019 e, posteriormente, no
programa Statistical Package
for the Social Sciences
(SPSS) versão 29.0.1.0 de 2023. Os resultados foram submetidos à análise
estatística para verificação das frequências absolutas e relativas de cada
variável.
Para
avaliar as associações entre as variáveis, foram utilizados os coeficientes de
correlação de Spearman, adotando-se o nível de
significância de p ≤ 0,05. Quando o nível de significância for maior que
0,05 entende-se que não houve correlação entre as variáveis, portanto, neste
estudo foram utilizadas somente as correlações com significância menor que
0,05. Além disso, considera-se uma correlação fraca se o valor for de 0,001 a
0,3, moderada de 0,4 a 0,6 e forte de 0,7 a 0,9. Os resultados foram
apresentados sob a forma de tabelas e analisados com base em referências
científicas.
Este
estudo possui aprovação pelo Comitê de Ética sob parecer Nº 4.696.849, CAAE N°
66758017.0.0000.0003. Seguem todos os critérios éticos da Resolução 466/2012 do
Conselho Nacional de Saúde, que trata da regulamentação de pesquisas envolvendo
seres humanos.
Os
procedimentos realizados durante o estudo estão de acordo com os princípios
éticos dispostos na declaração de Helsinki, que dispõe sobre o bem-estar do ser
humano, formulário de consentimento livre e esclarecido apresentado por
escrito, dentre outros aspectos que regem a pesquisa com seres humanos.
Após
a análise estatística os resultados foram interpretados e confrontados com as
literaturas disponíveis, a fim de sustentar a discussão entre os achados e
evidências científicas.
Resultados
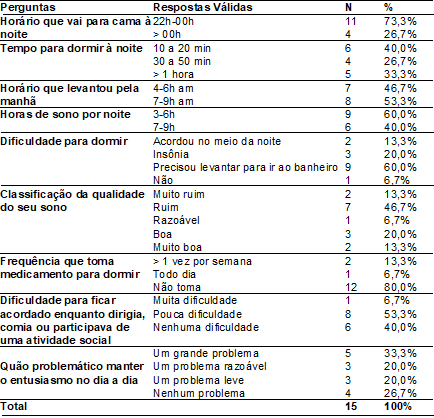
A
Tabela I apresenta as frequências absolutas e relativas de cada variável do
índice de Qualidade de Sono de Pittsburgh. Os resultados desta análise
demonstraram prevalência de cuidadores que vão dormir entre 22h-00h, acordam
pela manhã entre 7 e 9 horas e, consequentemente, possuem somente de 3 a 6
horas de sono por noite, além de classificarem sua qualidade de sono como ruim.
Não foram incluídas nos resultados as alternativas que não obtiveram respostas
válidas.
Tabela
I - Resultados da
aplicação do Índice de Qualidade de Sono de Pittsburgh nos cuidadores
familiares, n = 15
Fonte: Próprio autor, 2023
Verifica-se
ainda que 53,3% classificaram como tendo pouca dificuldade para ficar acordado
durante o dia. Entretanto, na tabela II, observa-se que a maioria dos cuidadores
apresentaram na soma das suas respostas da escala de Epworth
o resultado de sonolência anormal durante o seu dia a dia.
Tabela
II - Resultados da
aplicação da Escala de Sonolência de Epworth aos
cuidadores familiares, n = 15

Fonte:
Próprio autor, 2023
Dentre
os itens questionados na escala de Epworth como a
probabilidade de cochilar nas situações de sentar e ler, assistir à TV, ficar
sentado sem fazer nada em local público, como passageiro de um carro por 1hora,
deitar para descansar a tarde, sentar e conversar com alguém, ficar em silêncio
após o almoço e em um carro parado por alguns minutos, a situação mais
referida, com maior chance de cochilo pelos cuidadores familiares foi a de
deitar para descansar à tarde e, logo em seguida, o item sentar e ler.
Os
coeficientes de Spearman apontaram correlações
significativas entre as variáveis: Horas de sono por noite e Qualidade do sono;
Horas de sono por noite e Escala de sonolência; Dificuldade para ficar acordado
no dia a dia e Dificuldade para manter o entusiasmo no dia a dia; Escala de
sonolência e Qualidade do sono. Os demais marcadores não tiveram correlação
estatisticamente significativa, uma vez que apresentaram valor maior que o
nível de significância de 0,05, inferindo-se, portanto, que não houve correlação.
Além disso, dentre as correlações selecionadas, obteve-se magnitudes moderadas
(0,4 a 0,6) e fortes (0,7 a 0,9), conforme mostra a Tabela III.
Tabela
III - Correlações
entre variáveis com teste de significância de p ≤ 0,05

Fonte:
Próprio autor, 2023
Conforme
se observa ainda na Tabela II, ao realizar o teste de correlação de variáveis,
constatou-se uma correlação positiva, forte e significativa (r = ,768**) entre
a variável Horas de sono por noite e qualidade do sono. Esse resultado indica que
maiores valores no índice de horas de sono por noite estão associados a maiores
valores de índices de qualidade do sono. O mesmo acontece com a correlação
entre as variáveis Dificuldade para ficar acordado no dia a dia e Dificuldade
para manter o entusiasmo no dia a dia, nas quais tem-se uma correlação
positiva, moderada e significativa (r = ,546*).
Ademais,
as correlações entre as variáveis Horas de sono por noite e Escala de
sonolência (r = -,958**); Escala de sonolência e Qualidade do sono (r = -,824**)
apresentaram resultados negativos, fortes e significativos. Este dado mostra
que quanto menor as horas de sono por noite e a qualidade do sono, maior a
sonolência dos cuidadores.
Discussão
A
qualidade do sono entre cuidadores de pessoas idosas é um tema que vem sendo
explorado em diversos estudos, principalmente levando em consideração as
repercussões na qualidade de vida desta população. O sono é resultado do
sistema circadiano, que promove e mantém a vigília durante o dia, e do processo
homeostático, que ocorre devido ao acúmulo de sono resultante da duração da
vigília e da quantidade e qualidade do sono, caracterizando a necessidade de
dormir [17]. Assim, a intensidade da sonolência será determinada pela
combinação do sistema circadiano e do processo homeostático.
A
priori, os cuidadores familiares apresentaram variáveis de sono que podem
prejudicar a sua qualidade de sono e as suas tarefas diárias do cotidiano. A
amostra global deste estudo apresentou que 60% dos cuidadores possuem de 3 a 6h
de sono por noite, quantidade significativamente menor que a média geral da
população adulta (7 a 9h) [18]. Como contribuinte para esta realidade, está o
fato de que 73,3% dos cuidadores, relatam ir para a cama entre 22h e 00h e
53,3% acordam pela manhã entre 7h e 9h, somado a despertares repentinos durante
a madrugada, fazendo com que tenham menor quantidade de sono por noite. Isso
está, muitas vezes, relacionado com a experiência de cuidar de uma pessoa
dependente, sendo uma tarefa exaustiva ao cuidador, que precisa adequar sua
rotina para conseguir suprir as necessidades de um familiar, visto que a forma
de viver, fatores fisiológicos e a idade podem afetar a duração do sono
[19,20].
De
acordo com alguns estudos [21,22], a qualidade do sono e a qualidade de vida
estão intimamente relacionados, além de que prejuízos significativos no
funcionamento cognitivo podem advir de perturbações do sono. Nesta pesquisa,
46,7% dos cuidadores consideraram ter uma qualidade de sono ruim. Esse é um
achado preocupante, visto que a experiência de um sono insatisfatório mostra
reflexos negativos no desempenho, no comportamento e no bem-estar durante as
atividades de vida diária, além do comprometimento cognitivo e estado de saúde
[22].
Ainda
neste contexto, este estudo demonstrou correlação positiva, forte e
significativa entre a quantidade de horas de sono por noite e a qualidade do
sono. Esta correlação pode ser encontrada também em um estudo voltado para a
qualidade do sono, cronotipos e estados emocionais, o
qual afirmou que os sujeitos com boa qualidade de sono acordam mais tarde e tem
mais horas de sono em comparação com os que apresentaram qualidade de sono ruim
[23].
Neste
estudo, 93,3% dos cuidadores revelaram apresentar dificuldade para dormir,
13,3% relataram interrupção do sono durante a noite, 20% alegam ter insônia e
60% revelou acordar durante a noite para ir ao banheiro. Esse achado se
assemelha aos resultados de outro estudo feito em um grupo de apoio a
cuidadores familiares de pessoas idosas [24], no qual identificou-se a
dificuldade para adormecer, insônia e interrupção do sono noturno como
principais distúrbios do sono deste público. Ademais, os autores afirmaram que
a interrupção noturna ocorria por agitação do paciente ou para ir ao banheiro,
o que está em linha com os resultados deste estudo. Ainda nesse contexto, um
estudo evidenciou que os cuidadores que revelaram apresentar insônia estavam
imensamente sobrecarregados com cuidados, tarefas e funções diárias, além de
apresentar sintomas depressivos [25].
Diante
destas conjunturas, avaliou-se também a dificuldade em manter o entusiasmo no
dia a dia. Nesses componentes, o cuidador é convidado a responder com que
frequência teve dificuldade para manter o ânimo diário, parte da amostra
(33,33%) relatou ter um grande problema. Esse dado pode justificar-se tanto
pela má qualidade do sono já identificada, quanto pelos desafios vivenciados na
sua rotina, na demanda de cuidados ininterruptos do paciente e tarefas
domésticas que geram sobrecarga e consequente esgotamento físico e emocional do
cuidador durante o dia a dia [26].
Nesse
sentido, após realizada a correlação entre as variáveis Dificuldade para ficar
acordado no dia a dia e Dificuldade para manter o entusiasmo no dia a dia,
pôde-se perceber que são variáveis significativas, com força de relacionamento
moderada e que estão associadas entre si, ou seja, quanto mais observamos
cuidadores apresentarem a problemática de manter-se acordado durante o seu dia,
também podemos encontrar a problemática de manter-se entusiasmado. Esse fato
pode ser explicado tendo em vista que o sono é um processo vital para nosso
organismo e um dos momentos mais relaxantes, de descanso físico e mental, do
cotidiano, a privação dele, que é uma das causas para a dificuldade de ficar
acordado durante o dia, pode acarretar ao indivíduo irritabilidade, cansaço,
dores de cabeça, visão turva e ainda alterações no metabolismo fazendo assim
com que perca o ânimo [27].
Um
dado interessante foi que, quando investigado sobre a dificuldade para
manter-se acordado no dia a dia durante atividades habituais no Índice de
Qualidade de Sono de Pittsburgh, os resultados foram divididos entra ter pouca
dificuldade (53,3%) e nenhuma dificuldade (40%), indo de encontro com o achado
apresentado na Escala de Sonolência de Epworth, onde
demonstrou que 53,3% dos cuidadores possuem sonolência anormal, pois tiveram
mais de 9 pontos na aplicação da escala. Isso demonstra a discordância entre a
autopercepção do cuidador em relação ao seu nível de sonolência durante o dia e
a realidade.
Ainda
nesse sentido, é importante ressaltar que o padrão de sono tende a conter
alterações diante de diversos fatores como o avançar da idade, mudanças no
padrão social e familiar, diminuição dos ciclos de amizades, inatividade física
e profissional, contribuindo para a diminuição da qualidade do sono noturno e
consequente aumento da sonolência diurna [28].
Com
o aumento da sonolência, surge também maior probabilidade de cochilos durante o
dia. Apesar de, na maioria das vezes, o cochilo ter potencial para ser
benéfico, pode também estar associado a sono noturno perturbado, idade,
comorbidades e estilo de vida. Além disso, o cochilo pode beneficiar os
indivíduos dependendo do momento do dia e da sua duração. Longos cochilos podem
não ser benéficos, uma vez que encurtam o sono noturno e aumentam a
probabilidade de insônia, afetando a restauração e regulação do organismo como
um todo [29].
Neste
estudo, houve correlação negativa, forte e significante entre as variáveis
Horas de sono por noite e Escala de sonolência, ou seja, quanto mais horas de
sono, menor a sonolência diurna do indivíduo. Corroborando este dado, um estudo
feito na Universidade Federal de Alfenas constatou fatos semelhantes, afirmando
que diante de um decréscimo do número de horas de sono por noite houve um
aumento da sonolência diurna dos indivíduos estudados [30].
Além
disso, o maior percentual de cuidadores com uma qualidade de sono ruim (46,7%)
pode ainda ser relacionado com o resultado obtido na escala de sonolência, a
maioria demonstrou que possui uma sonolência anormal. Nesse contexto, feita a
correlação entre essas variáveis, escala de sonolência e qualidade do sono,
observou-se que são variáveis significantes, fortes e inversamente
proporcionais, quanto maior o resultado da escala de sonolência menor a
qualidade de sono do indivíduo. Corroborando a isto, outros autores também
demonstraram existir em seus estudos uma relação pequena, mas significativa
entre estas duas variáveis [31]
A
sonolência diurna anormal e seus consequentes cochilos durante o dia diminuem o
sono homeostático durante a noite seguinte, resultando no aumento da vigília
noturna e diminuição da eficiência e da qualidade do sono, o que produz cansaço
no dia seguinte, mantendo esse padrão por meio de um processo vicioso de
feedback positivo [29].
Observou-se
no estudo uma prevalência de aceitação por cuidadores familiares do sexo
feminino que se dispuseram a participar da pesquisa, quando comparados aos
cuidadores do sexo masculino. Além disso, a partir deste estudo, conclui-se que
os cuidadores familiares avaliados possuem, em sua maioria, um padrão ruim de
qualidade de sono. Tendo em vista que possuem somente de 3 a 6h de sono por
noite, havendo ainda interrupções do sono por seu familiar idoso ou por outros
motivos; fazendo com que não atinjam todos os estágios do ciclo do sono
necessários para restauração e manutenção do seu equilíbrio biopsicossocial.
Para
mais, os cuidadores apresentaram sonolência diurna anormal, fator preocupantes
para a saúde e bem-estar geral deste público, uma vez que esta realidade pode
limitar o desempenho nas atividades de vida diária, prejudicar o cuidado
oferecido e, assim, interferir na qualidade de vida tanto do cuidador, quanto
da pessoa cuidada [32,33]. Assim, os achados neste estudo possibilitaram a
associação da qualidade do sono noturno e o nível de sonolência diurna, visto
que quanto menor a qualidade do sono durante a noite, maior a sonolência que
este cuidador apresentará durante o dia. Entretanto, a qualidade do sono dos
cuidadores pode estar também relacionada à questão de dependência e da demanda
de atenção que seu familiar exige.
Conclusão
A
pesquisa conseguiu alcançar o objetivo de caracterizar a qualidade do sono e os
impactos da sonolência diurna vivenciados por cuidadores familiares de pessoas
com Doença de Parkinson e/ou Alzheimer. Contudo, durante a pesquisa, notou-se a
carência de materiais a respeito desta temática, mais especificamente voltada
para o cuidador familiar, visto que a maior parte dos artigos encontrados
estavam direcionados a outras populações.
Diante
disso, chama-se atenção para a necessidade de produção de futuros trabalhos
voltados para a investigação desta temática, tendo como foco principal o
cuidador familiar. Ademais, considerando a qualidade do sono de cuidadores
familiares como uma ferramenta para melhorar a qualidade de vida deste público
e qualidade do cuidado prestado, aponta-se para a pertinência de investir
esforços em planejamento e implementação de intervenções assertivas realizadas
com o intuito de minimizar impactos negativos na vida deste público.
Finalmente,
a título de conclusão, espera-se que este estudo sirva de inspiração à
comunidade científica para a realização de posteriores pesquisas e projetos
voltados para o sono de cuidadores de pessoas com doenças neurodegenerativas,
com propostas de modificação de comportamentos de saúde adotados para melhorar,
por exemplo, a higiene de sono. Ademais, sugere-se a implementação de escalas
de avaliação relacionadas ao sono nos atendimentos à cuidadores de pessoas
idosas, realizados pelas equipes multiprofissionais na Atenção Primária, para
que possam ser feitas atividades que visem a melhoria da qualidade do sono dos
cuidadores e diminuição da sonolência diurna deste público, levando em
consideração que o sono é uma necessidade humana básica e que se pode obter
resultados diferentes a cada 30 dias em uma nova avaliação.
Conflitos
de interesse
Não
houve conflitos de interesse.
Fontes
de financiamento
Não
houve fonte de financiamento
Contribuição
dos autores
Concepção
e desenho da pesquisa:
Leão BL, Araújo YLS, Melo DPS. Obtenção de dados: Leão BL, Araújo YLS,
Lima TCV; Coleta de dados: Leão BL, Araújo YLS, Lima TCV; Análise e
interpretação dos dados: Leão BL, Araújo YLS, da Pureza DY, Melo DPS;
Análise estatística: Leão BL, Araújo YLS, da Pureza DY, Melo DPS; Redação do
manuscrito: Leão BL, Araújo YLS, Melo DPS; Revisão crítica do manuscrito
quanto ao conteúdo intelectual importante: Melo DPS, Silva MP, Sales BLD,
Hage-Melim LIS.
Referências
- Instituto
Brasileiro de Geografia e Estatística (IBGE). Projeção da população do Brasil:
2010-2060. Rio de Janeiro: IBGE: 2023. [cited 2023 Feb 27]. Available from: https://www.ibge.gov.br/apps/populacao/projecao/
- Talmelli LF, Vale FA, Gratão
AC, Kusumota L, Rodrigues RA. Doença de Alzheimer:
declínio funcional e estágio da demência. Acta Paul Enferm
[Internet]. 2013;6(3):219-25. doi:
10.1590/S0103-21002013000300003
- Silva
JA. Cuidando do cuidador: uma proposta para melhoria de vida de cuidadores e
acamados [TCC]. Uberaba: Curso de Especialização em Atenção Básica em Saúde da
Família, Universidade Federal do Triângulo Mineiro; 2016. 26p.
- Giacomin KC,
Duarte YA, Camarano AA, Nunes DP, Fernandes D. Care
and functional disabilities in daily activities – ELSI-Brazil. Rev Saúde Pública. 2019;52(2):1-12. doi: 10.11606/s1518-8787.2018052000650.
- Silva
AB, Pestana BC, Hirahata FA, Horta FB, Oliveira ES.
Doença de Parkinson: revisão de literatura. BJD [Internet]. 2021;7(5):47677–98.
doi: 10.34117/bjdv.v7i5.29678
- Anjos
KF, Boery RN, Pereira R, Pedreira LC, Vilela AB,
Santos VC, Rosa DO. Associação entre apoio social e qualidade de vida de
cuidadores familiares de idosos dependentes. Cien Saude Colet. 2015;20(5):1321-30. doi:
10.1590/1413-81232015205.14192014
- Brasil.
Ministério da Infraestrutura. A hierarquia de necessidades de Maslow: o que é e
como funciona. Brasília, DF: Ministério da Infraestrutura, 2018[cited 2023 Feb 27]. Available from:
https://www.gov.br/infraestrutura/pt-br/assuntos/portal-da-estrategia/artigos-gestao-estrategica/a-hierarquia-de-necessidades-de-maslow
- Marinho
CL, Oliveira LA, Oliveira AS, Silva RS, Oliveira JF, Leite AM. Necessidades
humanas básicas de pessoas em hemodiálise sob à luz da teoria de Wanda Horta. Ciênc Cuid Saúde
[Internet]. 2020;19:1-7. doi:
10.4025/cienccuidsaude.v19i0.47832
- Mesquita G. Reimão R.
Quality of sleep among university students: Effects of nighttime computer and
television use. Arq Neuropsiquiatr
[Internet]. 2010; 68(5):720-725. doi:
10.1590/S0004-282X2010000500009
- Silva
JN. Impactos dos transtornos do sono na qualidade de vida de médicos
plantonistas de serviços de Urgência e Emergência no município de São Luís.
Dissertação. São Luís: Curso de Ciências da Saúde, Centro de Ciências
Biológicas e da Saúde, Universidade Federal do Maranhão; 2018. 96p.
- Souza
JC, Magna LA, Paula TH. Sonolência excessiva diurna e uso de hipnóticos em
idosos. Rev Psiq Clín [Internet]. 2003;30(3):80-5. doi:
10.1590/S0101-60832003000300002
- Giorelli AS, Santos PP, Carnaval T, Gomes MM.
Sonolência excessiva diurna: aspectos clínicos, diagnósticos e terapêuticos. Rev
Bras Neurol [Internet]. 2012 jul-sep [cited 2023 Feb
27];48(3):17-24. Available from:
http://files.bvs.br/upload/S/0101-8469/2012/v48n3/a3209.pdf
- Prodanov CC, Freitas EC. Metodologia do trabalho
científico: métodos e técnicas da pesquisa e do trabalho acadêmico. 2ª ed. Novo
Hamburgo: Feevale, 2013. 276p.
- Severino
AJ. Metodologia do trabalho científico. São Paulo: Cortez; 2013. 274p.
- Marconi
MA, Lakatos EM. Metodologia do trabalho científico. 6ª ed. São Paulo: Atlas,
2001. p.219.
- Marconi
MA, Lakatos EM Fundamentos de metodologia científica. 5ª ed. São Paulo: Atlas,
2003. p.311.
- Gomes
MM, Quinbones MS, Engelhard
E. Neurofisiologia do sono e aspectos farmacoterapêuticos dos seus transtornos.
Rev Bras Neurol [Internet]. 2010 jan-mar
[cited 2023 Mar 8];46(1):5-15. Available from:
http://files.bvs.br/upload/S/0101-8469/2010/v46n1/a003.pdf
- Pereira
IK. A segurança na aviação:
Limitações e malefícios causados pela
privação do
sono nos aeronautas [TCC]. Palhoça: Curso de
graduação em Ciências
Aeronáuticas, Universidade do Sul de Santa Catarina; 2021. 28p.
- Martins
R, Correia AM, Andrade A, Campos S. Perturbações do sono em adultos/idosos
hospitalizados. RGD [Internet]. 2016 Jan [cited 2023
Mar 8];(24):109-122. doi:
10.7559/gestaoedesenvolvimento.2016.286
- Fernandes
MG, Garcia TR. Determinantes da tensão do cuidador familiar de idosos
dependentes. Rev Bras Enferm [Internet]. 2009;62(1):57-63. doi:
10.1590/S0034-71672009000100009
- Santos
AA, Mansano-Schlosser TC, Ceolim
MF, Pavarini SC. Sono, fragilidade e cognição: estudo
multicêntrico com idosos brasileiros. Rev Bras Enferm. 2013;66(3):351-7. doi: 10.1590/S0034-71672013000300008
- Müller
MR, Guimarães SS. Impacto dos transtornos do sono sobre o funcionamento diário
e a qualidade de vida. Estud. Psicol. 2007;24(4):519-528. doi:
10.1590/S0103-166X200700040001
- Martino
MF, Basto ML. Qualidade do Sono, Cronotipos e Estados
Emocionais. Pensar Enf.
2009 jan-jun [cited 2023 Abr
20];13(1):49-60. Available from: https://comum.rcaap.pt/bitstream/10400.26/23974/1/2009_13_1_49-60.pdf
- Leme JB,
Oliveira DC, Cruz KC, Higa CMH, D’Elboux
MJ. Grupo de apoio a cuidadores familiares de idosos: Uma experiência
bem-sucedida. Cienc Cuid Saude [Internet]. 2011 oct-dec [cited 2023 Mar 8]; 10(4):739-745. Available from:https://periodicos.uem.br/ojs/index.php/CiencCuidSaude/article/view/18318/pdf
- Cupidi C,
Realmuto S, Lo Coco G, Cinturino A, Talamanca S, Arnao V, Perini V, Piccoli T, D’Amelio M, Savettieri G, Lo Coco
D. Sleep quality in caregivers of patients with Alzheimer’s disease and
Parkinson’s disease and its relationship to quality of life. Int Psychogeriatr. 2012;24(11):1827-35. doi:
10.1017/S1041610212001032
- Schmidt MS, Locks MO, Hammerschmidt
KS, Fernandez DL, Tristão FR, Girondi
JB. Desafios e tecnologias
de cuidado desenvolvidos por cuidadores de pacientes com doença de Alzheimer. Rev Bras Geriatr
Gerontol. 2018;21(5):601-9. doi:
10.1590/1981-22562018021.180039
- Rodrigues
FA. Dormir pouco ou tarde causa disfunções que acarretam em doenças,
envelhecimento precoce e morte prematura. Braz J Dev. 2021 mar [cited 2023 Abr 20];7(3):24650-64.
doi: 10.34117/bjdv7n3-258
- Sá RM,
Motta LB, Oliveira FJ. Insônia: prevalência e fatores de risco relacionados em
população de idosos acompanhados em ambulatório. Rev Bras Geriatr Gerontol.
2007;10(2):217-30. doi: 10.1590/1809-9823.2007.10027
- Ficca G, Axelsson J,
Mollicone DJ, Muto V, Vitiello MV. Naps, cognition and performance.
Sleep Med Rev. 2009;14(4):249–58. doi:
10.1016/j.smrv.2009.09.005
- Ferreira
MA, Domingos SA, Trovão CA, Domiciano DC, Silva BA, Rocha LG, et al. Perfil da
Qualidade de Sono de um grupo de estudantes de Medicina. Res Soc Dev. 2020;9(9):1-16. doi:
10.33448/rsd-v9i9.7806
- Mendes
J, Sousa M, Leite VM, Belchior NS, Medeiros MP. Qualidade do sono e sonolência
em estudantes do ensino superior. Rev Port Inv Comp
Soc [Internet]. 2019;5(2):38-48. doi:
10.31211/rpics.2019.5.2.150
- Schmidt
TP, Wagner KJ, Schneider IJ, Danielewicz AL. Padrões
de multimorbidade e incapacidade funcional em idosos
brasileiros: estudo transversal com dados da pesquisa nacional de saúde. Cad Saúde Pública. 2020;36(11):1-12. doi:
10.1590/0102-311x00241619
- Magalhães AC, Duarte DF, Batista ES, Souza JA, Fernandes VL, Santos AM, Ribeiro FA. Avaliação da sonolência diurna e qualidade do sono em idosos e sua relação com a qualidade de vida. Rev Educ Saúde [Internet]. 2017 [cited 2023 Apr 11] 5(2):94-104. Available from: https://core.ac.uk/download/pdf/234552361.pdf
Anexo
A - índice de qualidade do sono de Pittsburgh
Durante
o último mês, quando você geralmente foi para a cama à noite?
Entre 18
e 21 horas ( ) Entre
22 e 00 horas ( ) Após as 00 horas
( )
Durante
o último mês, quanto tempo (em minutos) você geralmente levou para dormir à
noite?
10 a 20
minutos ( ) 30
a 50 minutos ( ) Mais de 1 hora ( )
Durante
o último mês, quando você geralmente levantou de manhã?
Entre 4
e 6 da manhã ( )
Entre 7 e 9 da manhã ( ) Após as 10
horas da manhã ( )
Durante
o último mês, quantas horas de sono você teve por noite? (Esta pode ser
diferente do número de horas que você ficou na cama)
Entre 3 e 6 horas ( ) Entre 7 e 9 horas ( ) Mais de 10 horas ( )
Durante
o último mês, com que frequência você teve dificuldade para dormir porque você:
Não
conseguiu adormecer em até 30 minutos ou acordou no meio da noite ou de manhã
cedo
Precisou
levantar alguma vezes para ir ao banheiro ou sentiu muito frio
Não
conseguiu respirar confortavelmente ou tossiu ou roncou forte
Outras
razões, por favor descreva:
Durante
o último mês como você classificaria a qualidade do seu sono de uma maneira
geral:
Muito
Boa / Boa / Ruim / Muito ruim
Durante
o último mês, com que frequência você tomou medicamento (prescrito ou por conta
própria) para lhe ajudar a dormir:
Uma vez
na semana ( ) Mais
de uma vez na semana ( ) Todos os dias
( )
No último
mês, que frequência você teve dificuldade para ficar acordado enquanto dirigia,
comia ou participava de uma atividade social (festa, reunião de amigos)
Muita
dificuldade / Pouca dificuldade
Prefiro
não participar de atividades sociais / Não possui dificuldades
Durante
o último mês, quão problemático foi pra você manter o entusiasmo (ânimo) para
fazer as coisas (suas atividades habituais)?
Nenhum
problema / Um problema leve / Um problema razoável / Um grande problema
Outras
alterações (inquietações) enquanto você dorme, por favor descreva:
Fonte: Adaptado de Bertolazi AN. Tradução, adaptação cultural e validação de
dois instrumentos de avaliação do sono: escala de sonolência de Epworth e índice de qualidade de sono de Pittsburgh [Dissertação].
Porto Alegre: Curso de Medicina, Universidade Federal do Rio Grande do Sul;
2008. 93 p.
Anexo
B- Escala de sonolência de Epworth
Qual
a probabilidade de você cochilar ou adormecer nas seguintes situações, em
contraste com sentir-se apenas cansado? Isso se refere ao seu costume, modo de
vida nos últimos tempos. Mesmo que você não tenha feito algumas dessas coisas
recentemente, tente descobrir como elas teriam afetado você. Use a seguinte
escala para escolher o número mais adequado para cada situação:
0 =
nunca iria cochilar
I =
pequena chance de cochilar
2 =
mudança moderada de cochilo
3 = alta
chance de cochilar
Probabilidade
de cochilar:
Sentar e
Ler
Assistir
a TV
Ficar
sentado sem fazer nada em um local público (por exemplo um cinema)
Como
passageiro de um carro por 1 h sem parar
Deitar
para descansar a tarde, quando as circunstâncias permitem
Sentar e
conversar com alguém
Sentado
em silêncio após um almoço sem álcool
Em um
carro, enquanto parado por alguns minutos no trânsito
Fonte: Johns, MW. A new method for measuring daytime sleepiness: the Epworth sleepiness scale. Sleep [Internet]. 1991 dec [cited 2023 Mar 8];13(6):540-45. Available from: https://academic.oup.com/sleep/article/14/6/540/2742871. doi: 10.1093/sleep/14.6.540
