ARTIGO
ORIGINAL
Nascer
em município do interior paulista (2006-2014): até quando a “preferência” pela
cesárea
Luciana Braz de
Oliveira Paes*, Zaida Aurora Sperli Geraldes Soler, D.Sc.**
*Enfermeira
Obstetra, Coordenadora da enfermagem obstétrica do Hospital Padre Albino,
Fundação Padre Albino, Catanduva/SP, Professor especialista, Faculdades
Integradas Padre Albino (FIPA), Catanduva/SP, Mestranda, Faculdade de Medicina
de São José do Rio Preto (FAMERP), Programa de Pós Graduação em Enfermagem, São
José do Rio Preto/SP, **Obstetriz, enfermeira, docente e orientadora da
graduação e pós-graduação na Faculdade de Medicina de São José do Rio Preto
(FAMERP), organizadora e coordenadora geral do Curso de pós-graduação em
Enfermagem Obstétrica na FAMERP, Coordenadora Geral do Mestrado Acadêmico –
Programa Enfermagem da FAMERP, Orientadora
Recebido em 14 de
março de 2017; aceito em 30 de abril de 2017.
Endereço
para correspondência:
Zaida Aurora Sperli Geraldes Soler, Rua Alagoas, 29, 15140-000 Bálsamo SP,
E-mail: luciana_brazsp@hotmail.com, zaidaaurora@gmail.com
Resumo
Objetivo: Verificar a
evolução dos nascimentos por tipo de parto, associado a aspectos sociais,
obstétricos e de financiamento, em município do interior paulista. Método: Estudo quantitativo, descritivo,
transversal, vinculado ao Projeto-mãe “Estudos sobre o processo do nascimento
em São José do Rio Preto/SP e região (DRS XV)”, com dados obtidos junto ao
SINASC (Sistema de Informações de Nascidos Vivos) e SIH (Sistema de Informações
Hospitalares do SUS). Resultados:
Ocorreram 24247 partos; 73,46 entre mulheres de 20 a 34 anos; com escolaridade
de 8 a 11 anos (62,63%); 90,06% com mais de 6
consultas de pré-natal; 46% com financiamento público (57,49% de cesarianas);
99,34% de cesáreas nos partos com financiamento privado. Conclusão: Os dados obtidos são alarmantes, revelando que não estão
sendo cumpridas as metas para o milênio e que urge aplicar medidas
assistenciais para aumentar os partos normais, como a atuação de enfermeiros
obstetras.
Palavras-chave: cesárea, parto
normal, financiamento governamental, saúde suplementar, enfermeiro obstetra.
Abstract
Being born in a city in the country side of São Paulo (2006-2014): how
much longer will the “preference” for C-sections last
Objective: To
investigate the evolution of birth childbirth delivery method in a city in the
country side of São Paulo, in association with social, obstetric and financing
aspects. Methods: This quantitative,
descriptive, cross-sectional study is linked to a main project called “Studies
on the childbirth process in the city and region of São José do Rio Preto/SP (DRS XV)”. Data were obtained from the SINASC
(Information System on Live-Borns or Sistema de Informações de Nascidos Vivos in Portuguese) and the SIH (NHS Hospital Information
System or Sistema de Informações Hospitalares
do SUS in Portuguese). Results:
24247childbirths took place; 73.46% in women aged 20-34 years; with 8-11 years
of education (62.63%); 90.06% had had more than 6 prenatal consultations; 46%
with public financing (57.49% were C-sections); 99.34% of C-sections were
privately financed. Conclusion: The
results of this study are alarming, as they reveal that the Millennium Goals
will not be met. Urgent measures, such as the participation of nurse-midwives,
need to be taken in order to increase the number of natural childbirths.
Key-words: cesarean
section, natural childbirth, financing government, supplemental health, nurse
midwives.
Resumen
El nacer en una ciudad del
interior de São Paulo (2006-2014): hasta cuándo la «preferencia» por la cesárea
Objetivo: Investigar la evolución de los nacimientos por tipo de parto, asociado
a aspectos sociales, obstétricos y de financiación, en una ciudad del interior
de São Paulo. Método: Estudio
cuantitativo, descriptivo de corte transversal, vinculado al
proyecto matriz «Estudios sobre El proceso del nacimiento en la ciudad y región
de São José do Rio Preto/SP (DRS XV)». Los datos se obtuvieron en el SINAC (Sistema de Informaciones de Nacidos Vivos) y en el
SIH (Sistema de Informaciones Hospitalarias del Sistema Único de Salud). Resultados: Ocurrieron 24247 partos; el 73,46% en mujeres entre 20 y 34 años; con 8a 11 años de
escolaridad (62,63%); el 90,06% habían recibido más de 6 consultas prenatales;
el 46% con financiación pública (57,49% de cesáreas); el 99,34% de los partos
con financiación privada fueran cesáreas. Conclusión:
Los datos obtenidos son alarmantes, ya que revelan que no se están cumpliendo
las «Metas para el milenio». Urge aplicar medidas
asistenciales para aumentar el número de partos
normales, como la actuación de enfermeras obstetrices.
Palabras-clave: cesárea, parto
normal, financiación gubernamental, salud complementaria, enfermeras obstetrices.
Introdução
O aumento da
ocorrência da cesárea em todo o mundo começou a ser mais amplamente discutido a
partir da década de 70 e o Brasil foi se destacando, de forma vergonhosa, entre
os primeiros lugares na resolução cirúrgica do parto. A taxa de cesárea é um
indicador internacionalmente reconhecido de qualidade de atenção obstétrica e a
Organização Mundial de Saúde (OMS) publicou em 1985 que não há justificativa
para índices superiores a 10-15% [1,2].
Em muitos países as
cesarianas têm índices altos no setor privado de assistência em saúde, mas não
estão nem perto dos índices alcançados no Brasil [3]. Recentemente, pela
Portaria Nº 306, de 28 de março de 2016, que aprova as “Diretrizes de Atenção à
Gestante: a operação cesariana”, as características e distinções da nossa
população foram consideradas, com elevado número de operações cesarianas
anteriores. Deste modo, foi ajustada pela OMS a taxa de referência de
cesarianas para a população brasileira entre 25%-30% [4].
Infelizmente não
temos tais taxas nem de partos normais ou vaginais, ao menos no âmbito privado.
Desde que se iniciou o monitoramento dos nascimentos pelo Sistema de Informação
sobre Nascidos Vivos (SINASC), tem sido possível observar a elevação
progressiva [5]. As taxas de cesariana são quase universais no Brasil entre
mulheres cujo parto ocorreu no setor suplementar ou foi financiado por
desembolso direto [6].
Mais desanimador
ainda é evidenciar o crescimento das taxas de cesarianas entre as usuárias do SUS,
que muitas vezes pagam pela cirurgia “por fora”. Este fato tem preocupado e
indignado gestores, entidades de classe profissionais, organizações de defesa
da mulher e a sociedade em geral [1,2,4,6-8].
No Brasil as taxas de
cesárea não diminuíram a partir dos anos 2000, como recomendado na OMS nas
metas para o milênio [3]. Pelo contrário, tem aumentado e usadas para
satisfazer um complexo grupo de necessidades e justificativas relacionadas,
como: a decisão do médico obstetra, por ser mais rápido e fácil para adequar em
sua agenda profissional; a vulnerabilidade da gestante ao médico e aos palpites
ou opiniões das pessoas que a cercam; a influência de fatores culturais,
socioeconômicos, obstétricos; a forma de pagamento do parto pelo subsistema de
saúde privado ou público; medo da dor do trabalho de parto; desejo de
laqueadura, preferências médicas, possibilidade de agendamento de data e
horário; experiências anteriores positivas em relação ao procedimento;
deficiências formação profissional de médicos, que privilegiam procedimentos
intervencionistas e cirúrgicos [1,3,6,7,9].
A cesariana é
influenciada pela assistência recebida no pré-natal, pela fonte de pagamento do
parto e outros fatores socioeconômicos, sugerindo que, no Brasil, o parto
cirúrgico é um bem de consumo [9]. São rotineiras muitas intervenções que
deveriam ser utilizadas com critério, principalmente entre parturientes
assistidas nos hospitais do Brasil, sem considerar os aspectos emocionais,
humanos e culturais envolvidos e de reconhecer que a experiência vivida pode
deixar marcas positivas ou negativas, para o resto de suas vidas [1-6]. A
preferência pela cesariana é questionada, pois a “cesárea a pedido” é algo
cujas causas precisam ser pesquisadas. Argumenta-se que o aconselhamento médico
em favor do parto vaginal pode ter uma consequência positiva, assim como
trabalhos educativos direcionados à população, e o enfermeiro obstetra é
apontado como profissional estratégico para a humanização da assistência ao
parto e no apoio para que a mulher acredite na sua capacidade em parir [8].
O evidente aumento do
percentual de cesárea não ficou associado a reduções concomitantes na
morbimortalidade materna e fetal [3,6]. Pelo contrário, verificou-se que as
mulheres submetidas à cesariana eletiva tiveram risco maior [1,2,10].
É incontestável que nas situações de risco materno-fetal, o parto cirúrgico
constituiu um avanço da medicina técnico científica. O que se problematiza é o
quanto a indicação da cesariana pode estar atendendo mais aos interesses
mercantis do que à necessidade obstétrica, causando formas disfarçadas de
violência obstétrica, como a realização de cesáreas por motivos ilegítimos, a
omissão de informações e desrespeito pelos sentimentos e necessidades das
mulheres [1,11-14].
São evidências
científicas que o modelo de atenção ao parto e nascimento realizados por
enfermeiros obstetras/obstetrizes, aumentam as chances de partos espontâneos e
diminuem as intervenções desnecessárias, sem comprometer a saúde das mulheres e
dos bebês [12,14].
Ante o exposto, este
estudo teve como objetivo verificar a evolução de nascimentos por tipo de parto
em um município do interior paulista, entre os anos de 2006 a 2014,
considerando característicos sociodemográficas, obstétricos e financiamento do
parto.
Material
e métodos
Este estudo é
descritivo, transversal, com abordagem quantitativa, com vistas a comparar o
tipo de parto entre usuários do sistema público e privado de atenção em saúde.Foi realizado em um município pertencente à
micro-região da Secretaria de Estado da Saúde de São Paulo - DRS XV, referência
de atendimento público e privado em saúde a moradores de 19 municípios, tendo
dois hospitais com maternidade.
Foi selecionado o
período de 2006 a 2014 pelo fato de só a partir de 2006 haver dados
digitalizados e disponibilizados no Sistema de Informações de Nascidos Vivos
(SINASC) e o ano de 2014 é devido à coleta de dados ser realizada em 2015. Ainda,
como os dados no SINASC não evidenciam o que é público e privado na resolução
do nascimento, buscou-se no Sistema de Informação Hospitalar (SIH) tal
identificação.
Esta pesquisa
inclui-se entre investigações vinculadas ao Projeto-mãe sob, intitulado
“Estudos sobre a Humanização no preparo e assistência para o nascimento: ênfase
na atuação do enfermeiro obstetra”- Parecer nº 323/2011 e Protocolo CEP nº
3921/2011. Vale esclarecer, ademais, que esta pesquisa dispensa aprovação de
Comitê de Ética, conforme resoluções 196/1996 e 466/2012 do sistema CEP/CONEP,
pois o SINASC é uma base de dados governamental, de domínio público e não
identifica os participantes da pesquisa.
Para análise
estatística dos dados foi aplicado o teste qui-quadrado, com o objetivo de
observar possíveis associações entre as variáveis categorizadas avaliadas no
estudo. Os testes estatísticos foram aplicados com nível de significância de 5%
ou (P<0,05), utilizando o software Minitab 17 (Minitab Inc.). Agruparam-se
os dados segundo as variáveis definidas no objetivo da pesquisa e os resultados
são apresentados em Tabelas.
Resultados
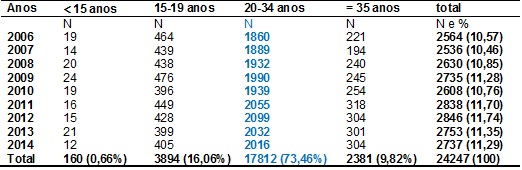
Estão apresentados na
Tabela I dados da faixa etária das mães avaliadas, mostrando que a maioria
apresentou entre 20 e 34 anos (1782 – 73,46%), independente do ano avaliado,
com percentuais de ocorrência maiores nas faixas de idade entre 15 e 19 anos
(16,05%) e 35 anos ou mais (9,81%), enquanto na faixa de idade inferior a 15
anos ocorreram 160 (0,65%) dos partos.
Tabela I -
Percentuais referentes à faixa etária das mães avaliadas no estudo.
Micro-região da DRSXV, 2006-2014.
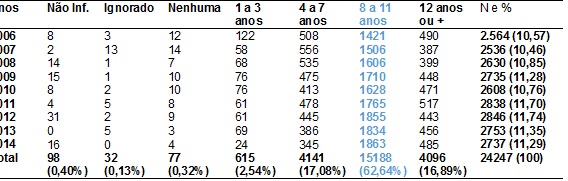
A Tabela II mostra a
escolaridade das mães avaliadas no estudo, verificando-se que independentemente
dos anos observados, a maioria das mulheres participantes desta pesquisa tinha
de 8 a 11 anos de estudo (15188- 62,64%). Ainda, verifica-se que, com a
evolução dos anos, o percentual referente a essa faixa de escolaridade
aumentou, de 55,42% de ocorrência em 2006 a 68,07% em 2014. Houve certo equilíbrio
entre os percentuais de ocorrência de escolaridade entre 4
e 7 anos e 12 anos ou mais.
Tabela
II -
Frequências referentes à escolaridade das
mães avaliadas no estudo. Micro-região da DRSXV, 2006-2014.
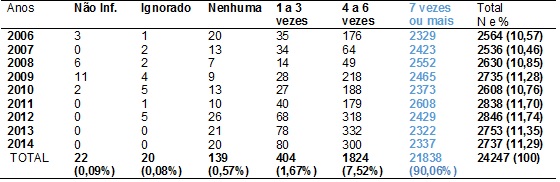
Na Tabela III
mostra-se a frequência de consultas de pré-natal feitas pelas mães avaliadas no
estudo, evidenciando que: 21838 (90,06%) mulheres realizaram 7
ou mais consultas pré-natal; para 44 (0,18%) mulherestal informação era
ignorada ou não informada e que 139 (0,57%) mulheres não fizeram consultas de
pré-natal.
Tabela
III
- Frequências referentes ao número de
consultas pré-natal realizadas pelas mães avaliadas no estudo. Micro-região da
DRSXV, 2006-2014.
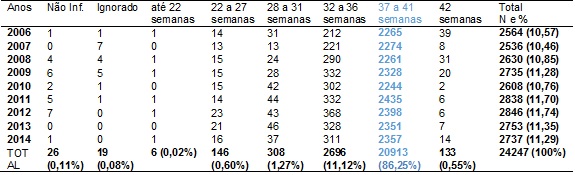
Os percentuais
referentes à idade gestacional das mães estão na Tabela IV e observa-se que a
grande maioria dos nascimentos (20913 – 86,24%), independentemente do ano
avaliado, ocorreu quando as mães apresentavam idade gestacional de 37 a 41
semanas. A idade gestacional subsequente que apresentou maior ocorrência de
nascimentos foi de 32 a 36 semanas que variou de 8,27% (ano 2006) a 12,93% (ano
2012). Para as demais semanas avaliadas, o percentual de nascimentos não foi
relevante.
Tabela
IV -
Frequências referentes à idade gestacional
das mães e ano de realização do parto. Micro-região da DRSXV, 2006-2014.
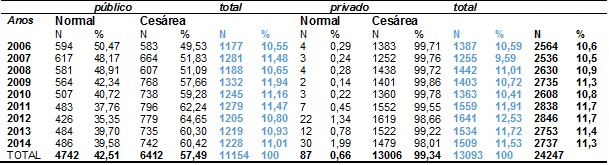
As informações sobre
as vias de parto normal e cesariano observados no âmbito público e privado
respectivamente, estão na Tabela V, verificando-se:
- Os
partos do cesárea foram superiores tanto no
atendimento público quanto no privado;
- O
percentual de ocorrência de cesáreas a usuários do setor privado foi
significativamente superior em relação aos ocorridos na saúde pública;
- Entre
mulheres vinculadas ao SUS, só em 2006 houve maior frequência de partos normais
(50,46%);
- Houve
maiores índices de parto cesárea nos anos de 2012 (64,65) e entre 2010 a 2014os
índices foram acima de 60%;
- No
setor privado a média de frequência de cesariana foi de 99,34% e o ano com maior
número de partos normaisfoi 2014 (30 partos), porém com frequência que não
atinge 2%(1,99).
Tabela
V - Percentuais de nascimentos por parto normal
e cesariano em relação ao âmbito público e privado. Micro-região da DRSXV,
2006-2014.
Discussão
Os resultados deste
estudo mostram a grande ocorrência da cesariana na região pesquisada,
corroborando outras pesquisas e temas debatidos acerca da assistência
obstétrica na DRS XV, que privilegia o parto cirúrgico e é conhecida como a região
com mais cesariana do Brasil. A estatística descritiva do
número de nascimentos de parto normais e cesáreas revelam diferenças
significativas (P < 0,001), quando comparados em relação ao atendimento na
saúde pública e privada (P < 0,001), evidenciando que o número de partos
normais foi significativamente superior na saúde pública (média de 526,0
partos) quando comparado à saúde privada (média de 9,66 partos). O número de
partos por cesárea (média de 1445,1 partos) foi significativamente superior na
saúde suplementar quando comparado à saúde pública (média de 712,44 partos).
Com relação às
características sociodemográficas, observou-se um aumento na faixa etária das
mães; o pré-natal é realizado com uma cobertura de 7
ou mais consultas (90%); a idade gestacional prevaleceu de 37 a 41 semanas
(84,24%). Este resultado nos faz pensar, principalmente no que se refere ao
pré-natal, que tipo de orientação estas gestantes estão
recebendo quanto ao tipo de parto.
Tais dados são
concordantes com outros estudos, que constataram que além do aumento a
proporção de cesarianas no país em cerca de 40% no período de 2000 para 2010,
foi menor entre mulheres da região norte do país (42,8%), entre solteiras
(42,0%), entre mulheres sem escolaridade (25,2%) e entre mulheres indígenas
(16,2%), com tendência crescente de maior probabilidade de cesarianas com
aumento da idade e escolaridade e nas regiões mais ricas do País [5].
Também foi
evidenciado em outra pesquisa que as usuárias de serviços públicos tiveram aumento
da prevalência de nascimento por cesariana conforme o aumento da idade e da
escolaridade, assim como é menor entre mulheres negras e pardas [15]. Isso
mostra que alta escolaridade, maior idade, residir nas regiões mais ricas do
País e ser de cor branca são proxys do uso de serviços
privados, que apresentam altas taxas de cesariana quando comparados aos
serviços públicos de mesma complexidade.
Entretanto, tem sido
verificado no Brasil que também as potenciais usuárias dos serviços públicos
(SUS) também ficam acima das recomendações da OMS [1-5].
Analisando os partos
no SUS nesta pesquisa, encontrou-se diminuição do número de partos normais e
aumento progressivo de cesariana de 2006 a 2014. Outros autores também concluem
que os altos índices de cesárea refletem a conveniência e a falta de
treinamento dos profissionais e que estes, para justificarem sua prática,
afirmam que as mulheres preferem a cirurgia [16]. A alegação da preferência da
mulher pela “cesárea a pedido”, como responsável pelo crescimento da cirurgia,
é questionada numa pesquisa com gestantes de nível socioeconômico baixo,
mostrando também a demanda pela cesárea associada ao temor das mulheres com
relação às atitudes dos profissionais durante o atendimento e também ao desejo
de laqueadura [17].
Portanto a “cesárea a
pedido” é mais uma consequência de uma cultura médica e institucional do que
uma “real preferência” das mulheres [17-20]. Uma das grandes lacunas da
assistência à saúde no Brasil é a ausência de trabalho em equipe que
proporcione melhoria dos indicadores de saúde, revelando um trabalho em equipe
fraco e desarticulado [13].
Era esperada a
ocorrência de cesáreas na saúde privada superior, quando comparado às usuárias
do SUS, mas foi assustador verificar frequência quase absoluta de cesárea entre
mulheres com plano privado. Não há qualquer discurso que possa explicar 87
partos normais em 9 anos. Significa que em muitos
meses não ocorreu sequer um parto normal entre usuárias da saúde privada e é
possível supor também que nem em trabalho de parto a maioria dessas mulheres
entrou, onerando sobremaneira a assistência obstétrica.
Um estudo identificou
que, no setor privado, encontrar um médico com disposição de assistir um parto
normal pelo plano de saúde nem sempre é fácil, e pagar diretamente ao médico é
algo muito oneroso, mesmo para mulheres de classe média [18].
Por
outro lado, os
médicos não valorizam a participação do
enfermeiro obstetra na condução do
trabalho de parto, o que os desoneraria de acompanhar o período
de dilatação,
fato que acontece na quase totalidade dos países desenvolvidos e
acontecia até
a década de 70 no Brasil. Isso está em franco contraste
com o que temos
encontrado no Brasil onde somente 15% dos nascimentos foram assistidos
por
enfermeiros obstetras/obstetrizes, com mais frequência nas
regiões mais pobres,
onde quase não há médicos. Aí, não
há críticas das entidades médicas [12,13].
Ainda critica-se a
ideia de que mulheres de classes média e alta preferem a cesárea ao parto
vaginal e demandam a cirurgia [19]. Para estes autores, muitas dessas cirurgias
são “cesarianas indesejadas” onde as mulheres são “persuadidas” ao final da
gestação, especialmente com apresentação de quadros de riscos que não condizem
com as evidências científicas. Enfatiza-se que, com a “banalização” da
cirurgia, as mulheres não se surpreendem com sua indicação e aderem à cesárea,
renunciando à vontade inicial pelo parto vaginal [20].
Isso chama a atenção,
pois estas seriam as mulheres com maior acesso à saúde e menor risco
gestacional e, assim, as taxas de cesáreas, nesse grupo, não poderiam ser
explicadas pelas indicações médicas. Nesse contexto, é paradoxal que os grupos
nos quais são esperadas melhores condições de saúde materna estejam relacionados
com taxas mais elevadas de cesariana, sugerindo abuso da tecnologia médica e
mercantilização no atendimento ao parto [21].
Comparando a
realização de cesárea e parto normal na saúde privada e saúde pública na região
analisada, percebe-se um abuso na realização da cesariana e assim como outros
autores o tema conveniência/interesse/poder médico é o tema da decisão/
preferência/escolha da mulher.
Constatando
o aumento
das gestações que terminaram em cesariana, fica
problematizada a autonomia das
mulheres nas decisões perante os médicos. Há
pesquisas que relatam que ao longo
da gestação, os médicos criam um cenário
para justificar a intervenção, como:
“bebê grande”, “bacia estreita”,
“circular de cordão”, “pouco
líquido”,
“posição do bebê”, “se bolsa
romper”. Assim, as mulheres “optam” pela
cesárea
diante do temor de serem responsabilizadas por qualquer desfecho
negativo,
ficando sua decisão fragilizada diante do “poder de
convencimento” dos médicos
[21].
Um estudo com
mulheres das classes média e alta em uma maternidade privada com altos índices
de cesariana propõe que, mesmo que a decisão pela cirurgia sofra grande
influência do fator médico, as mulheres “agenciem” o nascimento de seus filhos.
Isto acontece transformando o evento numa significativa celebração do momento
de transição para a maternidade, com a presença da família, filmagem,
fotografia, entre outras coisas [22].
É preciso humanizar o
nascimento, devolver à mulher o protagonismo do parto, o que significa entender
que a mulher que dá à luz é um ser humano, não uma máquina de fazer bebês;
mostrar que elas não são inferiores ou inadequadas; respeitar a mulher como o
ser valioso no nascimento; que a experiência da mulher ao dar à luz torna a
mulher forte e, em consequência, torna a sociedade forte. Nascimento humanizado
significa colocar a mulher como protagonista. Significa compreender que o foco
dos serviços de maternidade é a atenção primária baseada na comunidade, e não o
atendimento terciário hospitalar; que médicos e enfermeiros devem trabalhar
juntos. Nascimento humanizado significa trabalho baseado em evidências
científicas e não em ações corporativas visando principalmente o lucro [23].
Percebe-se que o
momento atual de resolução do parto na região da DRS XV estudada é mais crítico
do que seria possível imaginar e que é preciso juntar forças para modificação
de comportamentos e usar de estratégias que viabilizem resultados alentadores,
com foco na humanização do nascimento.
As estratégias e
ações a serem implementadas devem ser embasadas em pesquisas sobre questões
sociais, econômicas, de regras institucionais, possibilidades de espaços de
atuação, agentes envolvidos e determinação das competências de cada um,
deixando claro o que é privativo e o que é compartilhado e que a mulher/família
são os protagonistas nesse contexto. Somos TODOS
coadjuvantes, mas também os interlocutores nesse contexto.
Conclusão
Os dados obtidos
neste estudo revelam diferenças significativas de resolução do parto entre mulheres
usuárias do sistema público e do sistema privado, na região da DRS XV estudada,
com quase totalidade de cesáreas (99,33%) entre usuárias de saúde privada.
Os dados alarmantes
obtidos mostram urgência em propor ações e intervenções que alcancem integralidade
e igualdade na atenção prestada, de rompimento de questões corporativistas
médicas, e de maior inserção do enfermeiro obstetra, ao menos na condução do
trabalho de parto. A cada um o seu papel, a todos a responsabilidade do agir
profissional ético, legal e humanístico.
Referências
- Soler ZASG. CEPAHN -
Centro de Preparo e Assistência Humanizados ao Nascimento: uma proposta para a
região de São José do Rio Preto, São Paulo [livre-docência]. São José do Rio
Preto: Faculdade de Medicina de São José do Rio Preto; 2005.
- Rattner D, Rabello-Neto
DL, Lansky S,Vilela MEA, Bastos MH. As cesarianas no
Brasil: situação no ano de 2010, tendências e perspectivas. In: Brasil. Brasil
2011: uma análise da situação de saúde e a vigilância da saúde da mulher. Brasília: Ministério da Saúde;
2012. p.371-99.
- World Health Organization. Appropriate technology for birth. The Lancet 1985;8452(2):436-7.
- BRASIL. MS.
Secretaria de ciência, Tecnologia e Insumos Estratégicos. Comissão Nacional de
Incorporação de Tecnologias no SUS. Diretrizes de atenção à gestante: a
operação cesariana, 2016. [citado 2016 Jan 20]. Disponível em URL:
http://conitec.gov.br.
- Rattner D, Moura EC.
Nascimentos no Brasil: associação do tipo de parto com variáveis
temporais e sócio demográficas. Rev Bras Saúde Matern
Infant 2016;16(1):39-47.
- Ye J, Betrán AP, Vela MG, Souza JP, Zhang J.
Searching for the optimal rate of medically necessary cesarean delivery. Birth 2014;41(3):237-44.
- Domingues RMSM, Dias
MAB, Nakamura-Pereira M, Torres JA, d’Orsi E, Pereira APE, et
al. Processo de decisão pelo tipo de parto no Brasil: da preferência inicial
das mulheres à via de parto final. Cad Saúde Pública
2014;30 Suppl 1:S101-16.
- Riscado LC, Jannotti
CB, Barbosa RHS. A decisão pela via de parto no Brasil: temas e tendências na
produção da saúde coletiva. Texto Contexto Enferm 2016;25(1):
25(1):e3570014.
- Chiavegatto Filho
ADP. Partos cesáreos e a escolha da data de nascimento no município de São
Paulo. Ciênc Saúde Coletiva 2013;18(8):2413-20.
- WHO, UNICEF, UNFPA and The World Bank estimates. Geneva: World Health Organization; 2012. p.59.
- Torres JA. Cesariana
e resultados neonatais em hospitais privados no Brasil: estudo comparativo de
dois diferentes modelos de atenção perinatal. Cad
Saúde Pública 2014; 30 Sup:S220-S231.
- Leal MC. Estar
grávida no Brasil. Cad Saude Publica
2012;28(8):1420-1.
- Andrade MAC, Lima
JBMCO. Modelo obstétrico e neonatal que defendemos e com o qual trabalhamos.
Humanização do parto e do nascimento / Ministério da Saúde. Universidade
Estadual do Ceará. Brasília: Ministério da Saúde; 2014. 465 p.
- Leão MRC, Riesco MLG,
Schneck CA, Angelo M. Reflexões sobre o excesso de cesariana no Brasil e
autonomia das mulheres. Ciênc Saúde Coletiva 2013;18(8):2395-400.
- Barros AJD, Santos
IS, Matijasevich A, Domingues MR, Silveira M, Barros FC, et
al. Patterns of deliveries in a Brazilian birth cohort:
almost universal cesarean sections for the better-off. Rev Saúde Pública 2011;45(4):635-43.
- Faúndes A, Pádua KS,
Osis MJD, Cecatti JG, Sousa MH. Opinião de mulheres e médicos brasileiros sobre
a preferência pela via de parto. Rev Saúde Pública 2004;38(4):488-94.
- Hotimsky SN, Rattner
D, Venancio SI, Bógus CM, Miranda MM. O parto como eu vejo...ou
o parto como eu desejo? Expectativas de gestantes, usuárias do SUS, acerca do
parto e da assistência obstétrica. Cad Saúde Pública
2002;18(5):1303-11.
- Barbosa GP, Giffin K,
Angulo-Tuesta A, Gama AS, Chor D, D’Orsi E et al.
Parto cesáreo? Quem o deseja e em quais circunstancias? Cad
Saúde Pública 2003; 19(6):1611-20.
- Potter JE, Hopkins K, Faúndes A, Perpétuo I. Women’s autonomy and scheduled cesarean
sections in Brazil: a cautionary tale. Birth 2008;35(1):33-40.
- Dias MAB, Domingues
RMSM, Pereira APE, Fonseca SC, Gama SGN, Theme Filha MM et
al. Trajetória das mulheres na definição do parto cesáreo: estudo de caso em
duas unidades do sistema de saúde suplementar do estado do Rio de Janeiro.
Ciênc Saúde Coletiva 2008;13(5):1521-34.
- Cardoso JE, Barbosa
RHS. O desencontro entre desejo e realidade: a indústria da cesariana entre
mulheres de camadas médias no Rio de Janeiro, Brasil. Physis 2012;22(1):35-52.
- Haddad SMT, Cecatti
JG. Estratégias dirigidas aos profissionais para a redução das cesáreas
desnecessárias no Brasil. Rev Bras Ginecol Obstet 2011;33(5):252-6.
- O’dougherty M. Plot and irony in childbirth narratives of middle-class. Medical
Anthropology Quarterly 2013;27(1):43-62.
- Wagner M. Fish can’t see water. The need to humanize
birth. Int J Gynecol
Obstet 2001;75(Suppl 1):S25-37. DOI:10.1016/S0020-7292(01)00519-7.