REVISÃO
Fisioterapia
no pós-operatório de artroscopia do manguito rotador: uma revisão sistematizada
da literatura
Physiotherapy in the post-operation arthroscopy of the rotator cuff:
a systematized review of the literature
Kizi Cristina
Rodrigues, Ft.*, Rodrigo Arenhart, Ft., M.Sc.**,
Fabricio Edler Macagnan, Ft. D.Sc.***
*Fisioterapeuta
(Universidade Luterana do Brasil – ULBRA), **Prof.
Ciências do Movimento Humano/Biomecânica e Coordenador de Pós-graduação do
Grupo FisioWork e Faculdade Redentor em Fisioterapia Traumato-ortopédica
Clínica e Desportiva, ***Professor no Programa de Pós-Graduação do Grupo
FisoWork e Faculdade Redentor e Professor na Universidade Federal de Ciências
da Saúde de Porto Alegre (UFCSPA)
Recebido em 15 de
setembro de 2016; aceito em 26 de maio de 2017.
Endereço
para correspondência:
Kizi Cristina Rodrigues, Universidade Luterana do Brasil (ULBRA), Rua Santo
André, 81, Marechal Rondon 92020-430 Canoas RS, E-mail: kizi.r@hotmail.com;
Rodrigo Arenhart: rodrigoarenhart@gmail.com; Fabricio Macagnan: fabriciom@ufcspa.edu.br
Resumo
Introdução: As desordens
musculoesqueléticas estão entre as patologias mais comuns na população em geral
e englobam condições degenerativas, disfuncionais e inflamatórias que afetam o
aparelho locomotor. Dentre essas desordens, pode-se citar a lesão do manguito
rotador, um grupo muscular formado por quatro músculos indispensáveis nos
movimentos do ombro e, portanto, muito suscetíveis a lesões, especificamente
nos movimentos acima da cabeça. Objetivo:
Verificar na literatura quais as condutas fisioterapêuticas mais utilizadas na
reabilitação da mobilidade do ombro submetido à artroscopia reparadora do
manguito rotador. Métodos: O presente
estudo foi realizado mediante uma revisão sistemática da literatura, através de
artigos científicos retirados do Pubmed Central, Biomed Central, jornais e
revistas nacionais e internacionais. Resultados:
Os dados coletados foram avaliados através dos critérios da University of California at Los Angeles
(UCLA) e do Constant-Murley Score. Conclusão:
O protocolo fisioterapêutico no pós-operatório de cirurgia de reparação de
manguito rotador teve início com exercícios pendulares logo no primeiro dia
pós-operatório, associado ao uso de tipoia, seguido por exercícios passivos,
ativos e retorno das atividades esportivas e laborais em até 6
meses pós-operatórios.
Palavras-chave: manguito rotador,
ombro, ruptura, cirurgia, fisioterapia.
Abstract
Introduction: Musculoskeletal disorders are among the most common diseases in the
general population and include degenerative, dysfunctional and inflammatory
conditions affecting the locomotor system. Among these disorders can quote the
rotator cuff injury; this muscle group consists of four essential muscles in the
shoulder movements and therefore, more susceptible to injuries, specifically in
movements overhead. Objective: To
verify in the literature which physical therapy procedures commonly used in the
rehabilitation of the shoulder mobility underwent reconstructive arthroscopy
of the rotator cuff. Methods: This study is a systematic review of the literature,
through scientific articles from Pubmed
Central, Biomed Central, national and international journals. Results: Data were evaluated by the
criteria of the University of California at Los Angeles (UCLA) and Constant-Murley score. Conclusion:
Physical therapy protocol postoperative rotator cuff repair surgery began with
pendulous exercises on the first postoperative day associated with the use of a
sling followed by passive exercises, active and return to sport and
professional activities within 6 months post surgery.
Key-words: rotator
cuff, shoulder, rupture, surgery, physical therapy.
Introdução
As desordens
musculoesqueléticas estão entre as patologias mais comuns na população em geral
[1]. Dentre as desordens musculoesqueléticas, podemos citar a lesão do manguito
rotador (MR), grupo formado por quatro músculos e seus respectivos tendões,
supraespinhoso, infraespinhoso, subescapular e redondo menor, que são
essenciais durante movimentos comuns dos braços [2] e, portanto, são
suscetíveis a lesões.
As lesões dos tendões
do MR estão entre as que mais comumente causam dor e impotência funcional nos
ombros de adultos [3]. De acordo com Dias et al. [4], é a afecção mais frequente causadora de dor durante as
atividades cotidianas e tem maior prevalência em mulheres e no lado dominante,
sendo o tendão do músculo supraespinhoso o mais frequentemente acometido,
seguido pelos tendões do subescapular e redondo menor. Clinicamente, essas
lesões não oferecem dúvida quanto ao diagnóstico pela grande incapacidade
funcional que produzem [3,5]. A disfunção caracteriza-se pelo uso repetitivo
dos braços acima da linha dos ombros, condição patológica em que ocorre a irritação
do tendão supraespinhoso secundária a uma abrasão em sua superfície pelo terço
anterior do acrômio, podendo ocasionar a ruptura (muscular ou tendínea) [6]. As
lesões podem ser classificadas de acordo com o tamanho da área em pequena,
média, grande e extensa. Danos pequenos, quando não adequadamente tratados,
podem evoluir para lesões extensas, cujo tratamento é um desafio, mesmo para
cirurgiões experientes [7]. A etiologia destes processos patológicos envolve
desde a forma traumática, em que predominantemente acometem a população jovem
(< 40anos), até lesões de origem crônica e degenerativa que se relacionam
com maior incidência de ruptura parcial durante a 5ª e 6ª década de vida, e
ruptura completa durante as décadas subsequentes [8-10].
Existem dois métodos
principais para diagnosticar a ruptura completa. Chiang [11] avaliou a
integridade do MR em um dos diagnósticos de ultrassom mais usados na medicina
musculoesquelética, mas o diagnóstico também pode ser feito através da
Ressonância Magnética, a qual define com exatidão os tendões envolvidos, o
tamanho e a retração da lesão, além do grau de atrofia e degeneração gordurosa,
que geralmente acompanham essas lesões [5].
A cirurgia para
tratamento das rupturas completas do MR, quando indicada, envolve complexidade
técnica decorrente da má qualidade e/ou retração do tendão, que dificulta o
reparo [7]. Com o aprimoramento da técnica artroscópica, é possível tratar
essas lesões de forma menos invasiva, sem agressão à musculatura do deltoide, tornando
possível uma reabilitação mais precoce e menor índice de complicações
pós-operatórias [12].
Segundo Ghodadra
[13], o tratamento bem sucedido no pós-operatório (PÓS) do reparo do MR depende
de diversas variáveis, incluindo o método de intervenção cirúrgica, idade do
paciente, nível de atividade, cronicidade da ruptura e tamanho da ruptura. A
reabilitação tem como principal objetivo, proteger o reparo, promover a
cicatrização e restaurar gradualmente a movimentação passiva e a força muscular
para restabelecer gradualmente a função.
Com o volume
cirúrgico crescente, a demora no tempo de recuperação dos pacientes operados
tornou-se um problema. Apesar da correta prescrição dos exercícios
pós-operatórios, o encaminhamento à fisioterapia se fazia tardiamente ou a um tempo considerável até a admissão no serviço. Outro
fator agravante é a tendência dos pacientes, mesmo que previamente orientados,
a não realizar movimentos com o membro operado e a mantê-lo junto ao corpo.
Isto ocorre particularmente com os de meia-idade, os mais idosos e aqueles
psicologicamente deprimidos. Promover a reabilitação precoce auxilia na
prevenção da capsulite adesiva, que pode ocorrer em poucas semanas após a
cirurgia [14].
Segundo Vieira et al. [9], a elevada incidência de lesão
de MR e a grande importância dos aspectos sociais e econômicos relacionados,
quando associadas à divergência existente, tornam de extrema relevância a
avaliação das condutas sobre o tema. Sendo assim, o propósito deste estudo é
verificar na literatura quais são as condutas fisioterapêuticas mais utilizadas
na reabilitação da mobilidade do ombro submetido à artroscopia reparadora do
MR.
Material
e métodos
O presente estudo foi
realizado mediante uma revisão sistematizada da literatura, através de artigos
científicos. Todos os artigos são classificados pelo sistema Qualis da Capes
com qualificação mínima B1 para a área de conhecimento referente à Educação
Física (área 21).
Foram analisadas as
publicações a partir do ano 2001 até 2015. As bases de dados utilizadas foram
artigos retirados de revistas e jornais nacionais e internacionais, e sites do
Pubmed Central e Biomed Central.
Os termos utilizados
na busca dos artigos foram: manguito rotador (rotator cuff), ombro (shoulder),
cirurgia (surgery), artroscopia (arthroscopy), tratamento (treatment), fisioterapia (physiotherapy). Os critérios de inclusão
foram artigos do tipo ensaio clínico randomizado, estudo prospectivo e
retrospectivo. Estes artigos estavam na qualificação estabelecida, eram
atualizados e relacionados com a lesão do MR, as técnicas cirúrgicas e os
protocolos de tratamento fisioterapêutico.
Os critérios de
exclusão foram artigos inferiores ao ano estabelecido, que não tinham
protocolos específicos de tratamento fisioterapêutico no pós-operatório,
artigos que não tinham a descrição das modalidades cirúrgicas abordadas e que
não abordaram os mesmos critérios de avaliação dos resultados.
Os dados analisados
foram o tipo de modalidade cirúrgica, protocolos de tratamento fisioterapêutico
e amplitudes de movimento (AM) do ombro afetado. Também foram
analisados o tempo de tratamento fisioterapêutico, que foi em média de 6 a 12
meses. A intervenção fisioterapêutica ocorreu no estágio crônico, em pacientes
de ambos os sexos, com idade entre 37 e 83 anos.
O desfecho principal
foi a
análise da mobilidade da articulação do ombro
após intervenção cirúrgica
artroscópica na lesão de MR. A avaliação do
desfecho
foi realizada por meio das escalas de avaliação funcional
do ombro da University of California at Los Angeles
(UCLA) e pelo Constant-Murley Score
(CMS).
Quadro
1 - Características dos artigos incluídos. (Ver PDF em anexo)
Quadro
2 - Condutas pós-operatórias. (Ver PDF en anexo)
Resultados
Utilizando as
estratégias de busca de propostas (Figura 1), foram encontrados 80 artigos nas
consultas à base de dados Pubmed Central,
Biomed Central, jornais e revistas nacionais e internacionais e Scielo
através da utilização dos descritores citados anteriormente. Destes artigos, 71
foram excluídos após a leitura dos títulos por não abordarem os temas de
interesse. Os demais artigos (9) passaram por uma revisão detalhada, em que os
textos foram examinados na íntegra em busca dos critérios de elegibilidade
propostos. Destes, apenas oito (8) artigos continham todos os critérios de
inclusão determinados e foram utilizados nessa revisão.
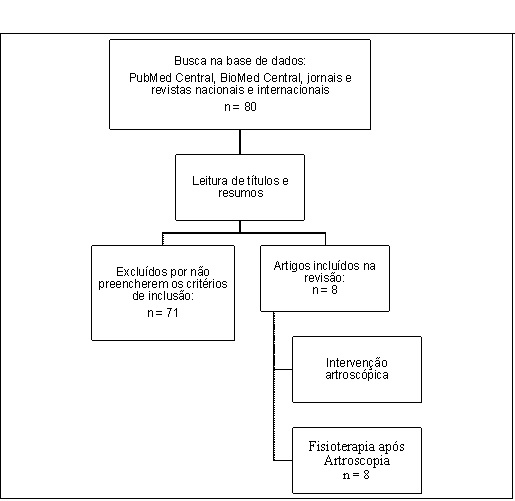
Figura
1 - Fluxograma do processo de inclusão dos
artigos na revisão sistemática.
Dentre os estudos
inclusos (Quadro 1) , o ano de publicação variou
dentro do intervalo compreendido de 2005 a 2012, sendo todos os estudos na
língua inglesa. Quanto ao delineamento de pesquisa, quatro (4) estudos eram
prospectivos sem grupo controle [15,16,20,21], dois
(2) estudos randomizados sem grupo controle [19,22], um (1) estudo
retrospectivo sem grupo controle [17] e um (1) estudo prospectivo observacional
sem grupo controle [18].
O número da amostra
(n) variou entre 21 [17] e 195 [15], e o total de pacientes foi 637. Todos os
indivíduos apresentaram ruptura completa de MR, sete (7) estudos obtiveram este
diagnóstico por exames de ressonância magnética [15,16,18-22]
e dois (2) estudos através de ultrassonografias [17,21]. As idades variaram de
29 a 83 anos. Neste estudo, a prevalência do sexo masculino foi maior (344
homens) em relação ao sexo feminino (293 mulheres), mas de um modo geral a
prevalência das lesões muda de uma região para outra em função das
peculiaridades socioculturais envolvidas. Nesse caso, os artigos que entraram
para a análise deste estudo tiveram uma distribuição razoavelmente equilibrada,
no somatório geral o número de homens foi ainda maior.
As AM dos indivíduos
foram avaliadas no pré e pós-operatórios de lesão MR
em todos os estudos. Em cinco (5) estudos foi utilizada como avaliação a
goniometria [15,17-19,21] e em três (3) estudos [16,20,22]
foi utilizada como referência a movimentação ativa pela escala UCLA [16,20] e
pela escala Constant-Murley Score [20,22].
Em relação ao método
de avaliação realizado, cinco (5) estudos utilizaram a escala UCLA como
referência [15,16,19-21] e obtiveram em média 24,6
pontos na avaliação pré-operatória e 32,66 pontos PÓS. Apenas o estudo [16] não
realizou avaliação pré-operatória. Dentre os estudos que utilizaram a escala
UCLA, os estudos [19,15] obtiveram melhores resultados quanto à evolução dos
indivíduos, 56,25% e 54,25%, respectivamente, quando comparados com a pontuação
pré e pós-operatória (quadro 2). Quanto aos estudos
que utilizaram a escala de Constant-Murley Score [17, 18,20-22], a média de pontuação
foi de 50.83 pontos no pré-operatório e de 83.05 pontos no PÓS. Dois (2)
estudos [17,21] não realizaram avaliações pré-operatórias. O estudo [22]
apresentou 45,5% de melhora quando comparado às pontuações pré e pós-cirúrgicas
(quadro 2). Apenas dois (2) estudos [17,21] realizaram
a avaliação pré-operatória, o que inviabilizou a determinação do percentual de
evolução da AM.
As condutas
fisioterapêuticas pós-cirúrgicas iniciam logo no primeiro dia com exercícios
pendulares em 25% dos estudos [20,22], exercícios isométricos [16] e exercícios
passivos [20] em 12,5%. Na primeira semana de PÓS, o uso da tipoia esteve
presente em 75% dos estudos [17-22], bem como exercícios pendulares [20] e
exercícios passivos [18] em 12,5%. Na terceira semana, houve manutenção das
condutas citadas em 87,5% dos casos. Na quarta semana, em 12,5% dos estudos
[22] foram acrescidos exercícios ativos assistidos. Na quinta semana, 37,5% dos
estudos utilizaram exercícios passivos [15,16,20]. Na
sexta semana, 25% iniciaram exercícios de fortalecimento de MR e
estabilizadores escapulares [15,21]. Na sétima, os exercícios de fortalecimento
[16], exercícios passivos [17], ativos assistidos [18] e alongamentos acima da
cabeça [19] foram iniciados em 12,5% dos estudos. Na oitava semana, 25% deram
início a exercícios ativos [17,21]. Na décima semana, exercícios com movimentos
do membro acometido acima da cabeça e de maior intensidade estiveram presentes
em 12,5% dos estudos [19]. Os exercícios resistidos foram introduzidos em 12,5%
na décima segunda semana [21]. Aos três meses de PÓS, 50% dos estudos já
liberaram os indivíduos a atividades e práticas esportivas leves [16,18,21,22]. Aos quatro meses, apenas 12,5% iniciaram o
fortalecimento de MR e ombro de forma tardia [17], enquanto 37,5% dos estudos
já apresentaram retorno ao trabalho pesado e a práticas esportivas [18,21,22]. O uso da tipoia para imobilização do membro
acometido se mostrou unânime, estando presente em 100% nos artigos avaliados,
sendo preconizada desde o primeiro dia de PÓS [18] até a oitava semana [21].
Discussão
A reabilitação do
paciente após o reparo cirúrgico é realizado mediante um protocolo de
tratamento fisioterapêutico. De acordo com Ghodadra [9], o principal objetivo
do programa de PÓS é proteger o reparo, promover a cicatrização e restaurar
gradualmente a movimentação passiva e a força muscular para restaurar
gradualmente a função. Assim sendo, a presente revisão de literatura teve como
objetivo principal verificar qual o protocolo de tratamento fisioterapêutico
mais utilizado no PÓS de artroscopia de MR e, como desfecho, se houve melhora
na AM do paciente após a utilização dos protocolos.
Segundo Franceshi
[19], os resultados obtidos através da avaliação pela escala UCLA foi excelente
com uma melhora significativa de 56,25% (PRÉ: 10.8 / PÓS: 33.1), tendo como
conduta fisioterapêutica já em 1° de PÓS exercícios
passivos de RE sem causar dor ao indivíduo, o uso de tipoia durante as seis
primeiras semanas e, após a retirada da tipoia, alongamentos acima da cabeça
com roldana e corda, além de exercícios de fortalecimento de MR e
estabilizadores escapulares entre a 10° e a 12° semana. Esses resultados se
assemelham ao estudo de Mihata [15], no qual se obteve uma melhora de 54,25%
(PRÉ: 12.4 / PÓS: 34.1). Porém, as condutas fisioterapêuticas divergiram um
pouco quanto ao período de iniciação da mobilização do ombro, pois Mihata fez o
uso de tipoia em abdução apenas até a quarta semana, iniciação de exercícios
passivos e ativos assistidos na quinta semana e fortalecimento de MR e
estabilizadores de escápula já na sexta semana.
Boileau
[20], que
obteve 52% de melhora (PRÉ: 11.5 / PÓS: 32.3),
aproxima-se ao estudo de Mihata
[15], que também dá início à
mobilização do ombro mais precocemente. Já no
1°
dia PÓS exercícios pendulares são indicados e
perdurando durante seis semanas. Juntamente aos exercícios, o uso da tipoia em
abdução de 60° se faz necessária. Na 3° semana, PÓS
exercícios passivos em plano de escápula também são implantados no
tratamento fisioterapêutico e o uso da tipoia em abdução passa a 30°. A AM
ativa não foi permitida por seis semanas até a recuperação completa dos
movimentos passivos. No estudo de Boileau [20] também se fez presente a
avaliação pela escala CMS, houve melhora de 32,2% (PRÉ: 51.6 / PÓS: 83.8)
dentro dos parâmetros avaliados pela escala.
Sugaya [16] foi quem
obteve o pior resultado de melhora com apenas 46% (PRÉ: 14.5 / PÓS: 32.9) e sua
conduta fisioterapêutica diferente dos demais estudos iniciou com exercícios
isométricos de MR e relaxamento de cintura escapular logo no 1° dia de PÓS. O
uso da tipoia em abdução até a quarta semana e as demais intervenções
assemelham-se aos estudos de Mihata [15] na quinta e sexta semanas. Porém,
Sugaya [16] cita a prática esportiva leve apenas após os três meses de PÓS e
retorno ao esporte e trabalho pesado após seis meses de PÓS.
O estudo de Kim [21]
utilizou-se da escala UCLA, porém não foi possível estipular a melhora dos
indivíduos, pois não consta a avaliação PRÉ, apenas a pontuação da escala no
PÓS, que foi de 30.9 pontos. Mesmo assim, este estudo obteve menor score quando
comparado aos demais que utilizam esta mesma escala [15,16,19,
20]. Em relação às intervenções
fisioterapêuticas, a imobilização com tipoia em
abdução de 20° e RI de 40° se fez presente nas
primeiras seis semanas,
juntamente com mobilizações ativas. Exercícios de
fortalecimento resistidos
foram autorizados a partir da 12° semana. Atividades leves
iniciadas de três a
quatro meses de PÓS e atividades esportivas e laborais
após seis meses. Kim
[21] também utilizou a escala CMS para a avaliação
dos indivíduos, obtendo a
pontuação de 74.7 no PÓS. A
avaliação PRÉ não foi descrita pelo autor.
Keener [17] é outro
autor que utiliza a CMS e não descreve em seu estudo a avaliação dos indivíduos
no PRÉ. Suas condutas fisioterapêuticas se assemelham a outros estudos [18-21]
no que diz respeito à imobilização com tipoia em abdução por seis semanas.
Exercícios passivos iniciam-se na sétima semana, ativos assistidos e ativos
entre oitava e 12° semanas. Exercícios de fortalecimentos iniciaram apenas no
quarto mês PÓS, o que diverge de outros autores [16,18,21,22],
pois neste mesmo período os indivíduos já estão dando início a atividades leves
e o retorno ao trabalho dependeu da progressão individual.
Voigt [18], em seu
estudo, descreve os achados PRÉ (58 pontos) e PÓS (84 pontos) das avaliações da
escala de CMS, alcançou-se uma melhora de 26% entre os resultados. As
intervenções terapêuticas foram semelhantes a estudos que mantiveram a tipoia
com abdução por até seis semanas [17,19-21], juntamente à imobilização,
exercícios passivos limitados a 90° de flexão e abdução. Na sétima semana,
ativos assistidos e ativos foram iniciados. Aos três e seis meses, práticas
esportivas e retorno ao trabalho pesado, respectivamente, foram indicados nas
condutas pós-cirúrgicas.
Dentre os estudos que
utilizaram a CMS como meio de avaliação, Castricini [22] foi quem obteve melhora mais significativa, com 45,5% (PRÉ: 42.9 / PÓS:
88.4). Logo no 1° dia PÓS, exercícios pendulares foram iniciados e na quarta
semana exercícios passivos, assim como no estudo de Boileau [20], a imobilização
com tipoia em abdução perdurou nas três primeiras semanas. Na sexta semana,
fortalecimento de MR e estabilizadores escapulares foram indicados, assim como
fez Mihata [15]. Atividades leves e retorno ao trabalho em três e seis meses,
consecutivamente, se assemelham a estudos anteriores [16-18,21].
Conclusão
As condutas
fisioterapêuticas mais utilizadas no pós-operatório de cirurgia de reparação de
MR foram: logo no 1° dia a realização de exercícios pendulares, seguidos de
imobilização com uso de tipoia em abdução por até seis semanas, entre três e
cinco semanas exercícios passivos em plano de escapula, de seis a 12 semanas
exercícios ativos, iniciação de reforço muscular de MR e estabilizadores
escapulares, além de atividades acima da cabeça. De três a quatro meses,
retorno a atividades leves e no sexto mês retorno a atividades esportivas e
laborais.
Referências
- Meroni R, Scelsi
M, Boria P, Sansone V.
Shoulder disorders in female working-age population: a cross sectional study. BMC Musculoskeletal
Disorders 2014;15:118.
- Almeida JS, Carvalho
Filho G, Lamari NM. Rotator cuff disease: aspects and
implications. Int
J Morphol 2005;23(4):381-5.
- Ikemoto RY,
Murachovsky J, Prata Nascimento LG, Serpone Bueno R, Almeida LH, Strose E.
Reparação artroscópica de lesões pequenas e médias do tendão do músculo
supraespinal: avaliação dos resultados clínico-funcionais após dois anos de
seguimento. Rev Bras Ortop 2012;47(4):436-40.
- Dias D, Matos M, Daltro C, Guimaraes
A. Clinical and functional profile of patients with the painful shoulder
syndrome (PSS). Medsportpress
2008;6(6):547-53
- Veado MAC, Gomes TPO,
Pinto RZA. Análise funcional e estrutural do reparo das lesões extensas do
manguito rotador. Rev Bras Ortop 2006;41(8):294-301.
- Boeck LR, Döhnert MB,
Pavão TS. Cadeia cinética aberta versus cadeia cinética fechada na reabilitação
avançada do manguito rotador. Fisioter Mov 2012;25(2):291-9.
- Miyazaki AN, Santos
PD, Silva LA, Sella GV, Checchia SL, Yonamine AM. Os bons resultados funcionais
do reparo artroscópico das lesões extensas do manguito rotador mantêm-se em
longo prazo? Rev Bras Ortop 2015;51(1):40-44.
- Boissonnault WG, Badke MB, Wooden MJ, Ekedahl S,
Fly K. Patient outcome following rehabilitation for rotator cuff repair
surgery: the impact of selected medical comorbidities. J Orthop Sports Phys
Ther (JOSPT) 2007;37(6):312-9.
- Vieira FA, Olawa PJ,
Belangero OS, Arliani GG, Figueiredo EA, Ejnisman B. Lesão do manguito rotador:
tratamento e reabilitação. Perspectivas e tendências atuais. Rev Bras Ortop 2015;50(6):647-51
- Miyazaki NA, Silva
LA, Santos PD, Checchia SL, Cohen C, Giora TSB. Avaliação dos resultados do
tratamento cirúrgico artroscópico das lesões do manguito rotador em pacientes
com 65 anos ou mais. Rev Bras Ortop 2015;50(3):305-11.
- Chiang YP, Feng CF, Lew HL. Ultrasound-guided
examination and injection of the shoulder. Am J Phys Med Rehabil 2011;90(7):616-17.
- Checchia SL, Doneux P,
Miyazaki AN, Fregoneze M, Silva LA, Ishi M, et al. Avaliação dos resultados obtidos na
recuperação artroscópica das lesões do manguito rotador. Rev Bras Ortop 2005;40(5):229-38.
- Ghodadra NS, Provencher MT, Verma NN, Wilk KE,
Romeo A. Open, mini-open, and all-arthroscopic rotator cuff repair surgery:
indications and implications for rehabilitation. J Orthop Sports Phys Ther 2009;39(2):81-9.
- Veado MAC, Flora W.
Reabilitação pós-cirúrgica do ombro. Rev Bras Ortop 1994;29(9):661-4.
- Mihata T, Watanabe C,
Fukunishi K, Ohue M, Tsujimura T, Fujiwara K, et al. Functional and structural outcomes of single-row versus double-row
versus combined double-row and suture-bridge repair for rotator cuff tears. Am
J Sports Med 2011;39(10):2091-8.
- Sugaya H, Maeda K, Matsuki
K, Moriishi J. Repair integrity and functional
outcome after arthroscopic double-row rotator cuff repair. J Bone Joint Surg 2007;89-A(5):953-60.
- Keener JD, Wei AS, Kim HM, Paxton ES, Teefey
SA, Galatz LM, et al. Revision arthroscopic rotator cuff repair: repair
integrity and clinical outcomes. J Bone Joint Surg
2010;92:590-8.
- Voigt C, Bosse C, Vosshenrich
R, Schulz AP, Lill H. Arthroscopic supraspinatus
tendon repair with suture-bridging technique: functional outcome and magnetic
resonance imaging. Am J Sports Med 2010;38(5):983-91.
- Franceschi F, Ruzzini L, Longo UG, Martina FM, Zobel
BB, Maffulli N, et al. Equivalent clinical results of
arthroscopic single-row and double-row suture anchor repair for rotator cuff
tears: A randomized controlled trial. Am J Sports Med 2007;35(8):1254-60.
- Boileau P, Brassart N, Watkinson DJ, Carles
M, Hatzidakis AM, Krishnan SG. Arthroscopic repair of
full-thickness tears of the supraspinatus: Does the tendon really heal? J Bone
Joint Surg 2005;87-A(6):1229-40.
- Kim KC, Shin HD, Lee WY. Repair integrity and functional outcomes after
arthroscopic suture-bridge rotator cuff repair. J Bone Joint Surg 2012;94-A(8):1-6.
- Castricini R, Longo
UG, D’Benedetto M, Panfoli N, Pirani P, Zini R, et al.
Platelet-rich plasma augmentation for arthroscopic
rotator cuff repair. Am J Sports Med 2011;39(2):258-65.