ARTIGO ORIGINAL
Efeito da estimulação
elétrica de alta voltagem para o tratamento de úlceras por pressão: um estudo
experimental de caso único
Effect of
high voltage electrical stimulation for the treatment of pressure
ulcers: an experimental
single case study
Ana
Clara Santana de Souza, Ft.*, Marina Marques Lomasso
Costa, Ft.*, Pollyana Helena Vieira Costa**, Fernanda
Souza da Silva***
*Faculdade Ciências
Médicas de Minas Gerais (FCM/MG), Belo Horizonte, Minas Gerais/MG, **Acadêmica
- Faculdade Ciências Médicas de Minas Gerais (FCM/MG), Belo Horizonte, Minas
Gerais/MG, ***Docente, Faculdade Ciências Médicas de Minas Gerais (FCM-MG),
docente, Belo Horizonte, Minas Gerais/MG
Recebido
em 5 de junho de 2017; aceito em 23 de junho de 2017.
Endereço para
correspondência:
Fernanda Souza da Silva, Faculdade Ciências Médicas, Alameda Ezequiel Dias,
275, 30130-110 Belo Horizonte MG, E-mail: ac_ana.clara@yahoo.com.br; Marina
Marques Lomasso Costa: marinamlomasso@gmail.com; Pollyana Helena Vieira Costa: pollyhvc@outlook.com;
Fernanda Souza da Silva: fernanda.silva@cienciasmedicasmg.edu.br
Resumo
Introdução: O trauma raquimedular é um fator de risco para o desenvolvimento de
úlcera por pressão, em decorrência das várias alterações sensitivas e motoras
que o acompanham. A estimulação elétrica de alta voltagem é um meio de
administrar estímulos elétricos para promover a cicatrização de feridas. O uso
dessa terapia pode promover o aumento do fluxo sanguíneo, fagocitose, melhora
da oxigenação, redução do edema, atração e estimulação de fibroblastos e
células epiteliais. Objetivo: Avaliar
a eficácia da estimulação elétrica de alta voltagem em um participante do gênero
masculino, portador de úlcera por pressão sacral. Métodos: Foi aplicada sobre a úlcera a estimulação elétrica; um
eletrodo de borracha siliconizada com gaze estéril
embebida em soro fisiológico foi posicionado sobre a lesão. A corrente elétrica
foi realizada por um tempo de 45 minutos/sessão, três vezes por semana, durante
quatro semanas, totalizando doze sessões. Resultados:
Os resultados mostraram uma porcentagem de 17% de redução na área, além de um
melhor aspecto da ferida, sugerindo maior número de sessões para resultados
mais satisfatórios. Conclusão: Os
parâmetros utilizados no presente estudo mostraram-se eficazes em aprimorar a
cicatrização da lesão do paciente, porém insuficientes para o fechamento
completo da ferida.
Palavras-chave: úlcera por pressão,
estimulação elétrica de alta voltagem, cicatrização de feridas.
Abstract
Introduction: Spinal
cord trauma is a risk factor
for the development of pressure ulcer,
due to the
various sensory and motor changes that accompany it. High voltage electrical stimulation is a means of administering
electric stimuli to promote wound
healing. The use of this therapy may
promote increased blood flow, phagocytosis,
improvement of oxygenation, reduction of edema, attraction and stimulation of fibroblasts and epithelial cells. Objective: To evaluate
the efficacy of high voltage electric stimulation in a male participant with sacral pressure ulcer. Method: The electric stimulation was applied on
the ulcer. A siliconized rubber electrode with sterile gauze
soaked in saline was placed on the
lesion. The electric stimulation was performed for a time of 45
minutes / session, three
times a week, for four weeks,
totaling twelve sessions. Results: The results showed a percentage of 17% reduction in the area, besides
a better aspect of the wound,
suggesting a larger number of sessions
for more satisfactory results.
Conclusion:
The parameters used in the present study
proved to be effective in improving healing of the patient's
lesion, but insufficient for complete closure
of the wound.
Key-words: pressure ulcer,
high voltage electrical stimulation, wound healing.
Introdução
A lesão da medula espinhal (LME) resulta em
sérias alterações das funções motoras, sensitivas e dos sistemas orgânicos.
Grandes modificações na vida do paciente, família e sociedade ocorrem em
decorrência da gravidade da lesão [1].
No Brasil, existem mais de 130.000 pessoas
com LME e sua incidência é de seis a oito mil novos casos por ano. Destes, 80%
das vítimas são homens e 60% se encontram entre os 10 e 30 anos de idade [2].
Considerando a etiologia, a LME pode ser
dividida em duas categorias: as lesões traumáticas da medula espinhal (LTME) e as não traumáticas. Dentre as causas das LTME, incluem-se os
ferimentos por arma de fogo, acidentes automobilísticos, quedas e mergulhos
[3]. As lesões não traumáticas geralmente resultam de patologias que
comprometem a medula espinhal e podem ser classificadas em: congênitas (mielodisplasias), degenerativas, tumorais, infecciosas,
doenças neurológicas, sistêmicas e vasculares [3]. Os indivíduos com LME estão
sujeitos a inúmeras complicações durante a fase aguda da lesão e também na fase
de reabilitação. As complicações são frequentes causas de morbi/mortalidade
e conduzem para um aumento das taxas de reospitalização
e custo do cuidado, além da diminuição da qualidade de vida do indivíduo
acometido e de seu cuidador familiar [1].
A prevalência de lesões cutâneas parece
aumentar exponencialmente com o aumento da expectativa de vida da população
mundial. Nos Estados Unidos, a prevalência de lesões por pressão está estimada
como sendo de 1,3 a 3 milhões. No Brasil, relatos de dados estatísticos
publicados sobre a incidência e a prevalência das feridas cutâneas crônicas e
os gastos públicos são ainda raros na literatura, embora o atendimento de
indivíduos portadores de tais condições seja bastante frequente nos serviços de
dermatologia, angiologia, cirurgia plástica e fisioterapia. Desta forma, as
feridas não cicatrizadas são um sério problema de saúde pública, uma vez que
elas comprometem fortemente a qualidade de vida do paciente, podem acarretar
prejuízos no campo emocional e psicológico interferindo na participação e
gerando muitas vezes o isolamento social [4-9].
A lesão por pressão é uma complicação
secundária de grande incidência nas pessoas com LME, pois estas apresentam
vários fatores de risco para o aparecimento dessas lesões. Além do déficit de
mobilidade e sensibilidade, há outros fatores intrínsecos e extrínsecos que
devem ser considerados como risco. Entre os fatores intrínsecos destacam-se:
incontinência fecal ou urinária, umidade (transpiração e incontinência),
ausência de mobilidade, cognição alterada, nutrição inadequada e idade. Entre
os fatores extrínsecos além da pressão, a fricção, cisalhamento e umidade
(secagem insuficiente após banho) devem ser considerados [10].
As feridas ou úlceras podem ser conceituadas
como rupturas de estruturas anatômicas do corpo, que levam ao comprometimento
da função fisiológica dos tecidos envolvidos. Implicam numa solução de
continuidade, aguda ou crônica, na superfície dérmica ou mucosa, acompanhada de
processo inflamatório [11,12]. As feridas agudas são geralmente originadas de
cirurgias ou traumas. Nelas, a cicatrização ocorre em tempo adequado e,
principalmente, sem complicações. Nas feridas crônicas, o processo normal de
cura é interrompido, resultando em um atraso do reparo para além do tempo
esperado [13,14]. A cicatrização é crucial para a sobrevivência e a qualidade
de vida dos seres humanos e dos animais [15]. É um processo complexo e há
inúmeros fatores, locais ou sistêmicos, que podem interferir na cura tecidual,
resultando em uma cicatrização retardada, em um aspecto estético ruim e no
aumento da morbidade e da mortalidade do paciente [16,17].
A presença de lesões por pressão traz grande
impacto negativo para as atividades da vida diária (AVD) e relacionamentos
sociais dos indivíduos ao interromper ou atrasar, frequentemente, o processo de
reabilitação e reintegração social [1,18]. A condição funcional do paciente
acamado é um importante fator de risco [19]. A imobilidade do paciente no leito
ocasiona uma força de pressão que resulta em isquemia tecidual, dificultando a
liberação de oxigênio e levando ao acúmulo de metabólitos e edema [19]. Todos
esses fatores, em conjunto, podem levar ao aparecimento da lesão por pressão
[20].
Várias abordagens terapêuticas são empregadas
com o intuito de melhorar a cicatrização, tais como o uso de plantas
medicinais, a aplicação de ácidos graxos essenciais, alginato
de cálcio, antisépticos e degermantes,
carvão ativado, hidropolímeros, hidrogel,
hidrocolóides, enzimas proteolíticas, sulfadiazina de prata, curativos com gaze, bandagens para
compressão, dentre outros [21]. Entretanto, os efeitos dessas terapias sobre o
processo de cicatrização das feridas ainda são controversos na literatura.
As correntes elétricas endógenas são aquelas
geradas pelo próprio organismo e estão presentes no tecido mole normal e
saudável. Quando ocorre uma lesão, as cargas elétricas dos tecidos lesionados
se alteram, gerando “sinais de erro” enviados pela ferida ao organismo,
estimulando a autorreparação [22], o que não ocorre
nas feridas crônicas. A utilização de correntes exógenas provoca aumento de
cargas elétricas no tecido, exercendo efeitos fisiológicos favoráveis que
disparam o processo de reparação tecidual [23].
Estimulação
elétrica de alta voltagem (EEAV)
é um meio de administrar estímulos elétricos para
promover a cicatrização de
feridas. O uso dessa terapia pode promover o aumento do fluxo
sanguíneo,
fagocitose, melhora da oxigenação, redução
do edema, atração e estimulação de
fibroblastos e células epiteliais, síntese de DNA, mitose
celular, controle de
infecção, aumento da produção de ATP,
melhora do transporte nas membranas,
auxílio na organização da matriz de
colágeno, estimulação da contração
da ferida
com migração de células da epiderme para o centro
da úlcera [24]. O efeito
bactericida proporcionado pelo polo negativo da EEAV parece ser a
hipótese mais
provável para explicar a melhora na cicatrização
de úlceras cutâneas. Segundo a
literatura, a ocorrência de efeitos eletroquímicos
ocasiona mudanças no pH e recrutamento de fatores antimicrobianos presentes no
organismo [25]. Outra suposição refere-se ao aumento da microcirculação ao
redor das úlceras cutâneas isquêmicas favorecidas pela aplicação de corrente
elétrica exógena [25,26]. Segundo a literatura, a EEAV é uma intervenção
promissora por apresentar um custo relativamente barato, não ser invasiva e
indolor. Além disso, trata-se de um recurso seguro por possuir efeitos
colaterais mensuráveis e adequado para aplicação em ambiente clínico e nas
residências dos pacientes [27].
Com isso, o objetivo do estudo foi avaliar a
eficácia da estimulação elétrica de alta voltagem na cicatrização de uma úlcera
por pressão sacral durante 12 sessões.
Material e métodos
O delineamento da pesquisa é um estudo de
caso único previamente aprovado pelo Comitê de Ética em Pesquisa do Hospital
Universitário São José (CAAE 26529313.5.0000.5134). O participante foi
esclarecido sobre os procedimentos e assinou o Termo de Consentimento Livre e
Esclarecido.
Apresentação do caso
Paciente E.S.S., gênero masculino, 30 anos,
vítima de acidente automobilístico em 11/10/2012, o qual apresentou diagnóstico
médico de lesão medular completa nível de T10. Foi internado no Hospital da
Unimed em Belo Horizonte. O paciente encontra-se no quadro de paraplegia,
usando cadeira de rodas para se locomover. Apresentava na região sacral, há 12
meses, úlcera por pressão, não apresentando melhora do quadro diante dos
tratamentos administrados até a realização do presente estudo. Relata já ter
sido submetido a diversos tratamentos, tais como: antibioticoterapia
oral, rifocina e dersani
tópicos sem, no entanto, obter cura ou redução do tamanho da ferida. As
informações foram relatadas pelo próprio paciente, já que o tratamento foi
realizado em domicílio.
O voluntário foi aceito no estudo de
acordo com os seguintes critérios de inclusão: apresentar idade igual ou
superior a 18 anos e úlcera por pressão sacral. O participante seria excluído
do estudo caso apresentasse alguma contraindicação à aplicação da corrente
elétrica tais como: possuir próteses ou pinos metálicos na região sacral,
câncer, cognitivo não preservado (não ser capaz de responder sobre o limiar
sensorial ao estímulo da corrente) ou apresentar diagnóstico de diabetes.
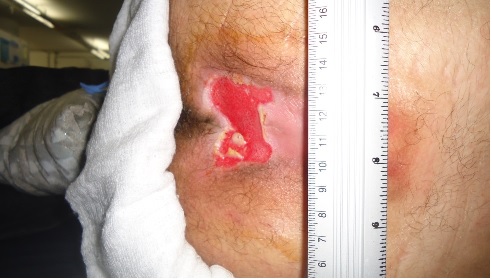
Ao exame clínico pode-se observar uma úlcera
na região sacral, superficial, com bordas irregulares, drenando secração (salmoura), sem odor e sem sinais clínicos de
infecção (Figura 1).
Figura 1 - Localização da lesão ulcerativa, presente na
região sacral do participante do estudo, antes do início do tratamento com EEAV.
Instrumentos e
avaliação da área da ferida
Registros fotográficos foram realizados
sempre por um mesmo indivíduo em cada sessão de intervenção, por meio de uma
câmera digital Sony® 14.1 megapixels. A câmera foi mantida em posição paralela
a uma distância de 30 cm das feridas, com o paciente sempre em decúbito lateral
direito. Foi utilizada uma régua de 30 cm em contato com a pele íntegra, para a
escolha da escala em centímetros no programa. A ferida foi fotografada com a
régua milimetrada próxima a ela para ajuste de
escala, garantindo que o programa fizesse uma leitura fidedigna do tamanho da
área, independente da distância usada entre a máquina e a ferida [28].
O
cálculo da área da ferida foi efetuado com
base nos registros fotográficos, utilizando-se um script
desenvolvido no
programa MATLAB versão 6.5.1, no qual a área da
lesão era manualmente
delimitada e, então, computada. A marcação da
área das lesões nos registros
fotográficos foi realizada por um indivíduo, previamente
treinado. A região da
ferida foi demarcada três vezes e a média das áreas
demarcadas foi considerada
para a análise. O percentual diário de
redução da úlcera por pressão em
relação
à área inicial da mesma foi calculado pelo software Excel
por meio da equação:
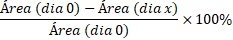
Procedimentos
experimentais
A EEAV, que consiste em pulsos gêmeos,
monofásicos, unidirecionais, que se elevam instantaneamente e decaem
exponencialmente em alta voltagem (até 500 volts), com baixas amplitudes de
correntes foi fornecida pelo equipamento Neurodyn
High Volt®- (Ibramed®).
A frequência e duração de pulso para as
aplicações foram: 100Hz e 100 microssegundos (parâmetro
fixo no equipamento utilizado) respectivamente e limiar sensorial.
A abordagem fisioterapêutica das lesões
consistia em limpeza inicial da ferida com solução fisiológica a 0,9% e
aplicações terapêuticas da EEAV, seguidas por curativo
simples fixados com micropore.
A estimulação elétrica foi feita sobre a
lesão. Um eletrodo de borracha siliconizada com gaze
estéril embebida em soro fisiológico, com seu tamanho proporcional a área da
ferida, foi posicionado sobre a lesão, sendo este o eletrodo de tratamento. O
segundo eletrodo (duas vezes o tamanho do eletrodo de tratamento) foi
posicionado na região do músculo bíceps braquial, do braço esquerdo, sendo este
o eletrodo dispersivo. Previamente e posteriormente a cada sessão, foi
realizada a antissepsia dos eletrodos por meio da lavagem com água corrente e
sabão neutro.
A corrente elétrica foi aplicada por um tempo
de 45 minutos/sessão, na primeira semana (3 primeiras
sessões) foi utilizado 45 minutos de pólo negativo,
na segunda e terceira semanas (6 sessões) 15 minutos de pólo
negativo e 30 minutos pólo positivo e na última
semana foi realizado 45 minutos de pólo positivo.
O estudo foi realizado 3
vezes por semana, em dias alternados, durante 4 semanas, totalizando 12
sessões. Durante o período de tratamento por meio da EVA, a lesão não
apresentou nenhum tipo de infecção.
Resultados
O comportamento da área das úlceras por
pressão durante o tratamento pode ser visualizado na figura 2. Em sequência, as
figuras 3 e 4 representam de maneira visual a redução alcançada.
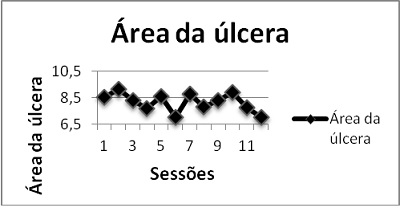
Figura 2 – Área de redução da úlcera ao longo das
sessões de intervenção com a EVA.
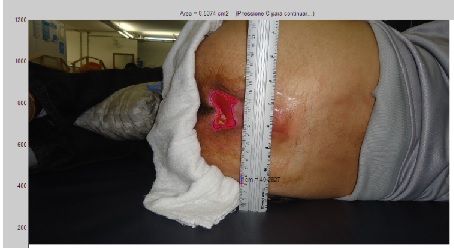
Figura 3 - 1°sessão EEAV.
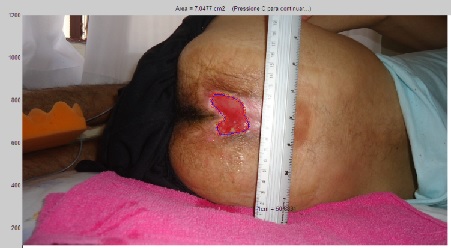
Figura 4 - 12° sessão EEAV.
O percentual de redução da área da úlcera por
pressão, ao longo das sessões de intervenção, em comparação com a área inicial
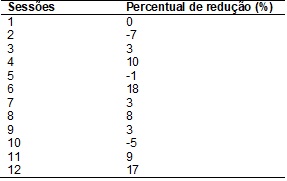
da mesma pode ser visto na Tabela I. Pode-se notar que o percentual de redução
variou de -7% (indicando aumento da área da úlcera) a 18%. Percebe-se também
que ao final da intervenção a úlcera apresentou um percentual de redução de
17%.
Tabela I – Percentual de redução da úlcera por pressão
ao longo das sessões de intervenção com a EEAV.
Foi possível observar uma melhora progressiva
relacionada as características e aspectos da ferida.
Discussão
As úlceras por pressão são definidas como
"área de lesão localizada da pele e dos tecidos subjacentes, causadas por
pressão, tensão tangencial, fricção e/ou uma combinação destes fatores" e
estão associadas com maior risco de morbidade e mortalidade [29].
Pode-se perceber que houve uma oscilação da
área da úlcera por pressão ao longo das sessões de intervenção com a EEAV
(Figura 2). Esse comportamento oscilatório é característico de uma regeneração
tecidual interrompida pela exposição ao fator causal (pressão sobre a pele).
Resultados semelhantes foram encontrados por Assis e Moser, em seu estudo sobre
o uso laserterapia em úlceras por pressão em
indivíduos com lesão medular [30]. Os resultados revelaram que um dos seis
indivíduos - tratados neste estudo, apresentou aumento de diâmetro de sua
ferida e piora de outras características da lesão, como exsudato e aspecto da
ferida; tais alterações foram observadas após o sujeito voltar a dormir sobre a
lesão, quando esta havia apresentado melhora.Segundo
o autor, não haverá boa cicatrização sem a retirada do fator causal - a
pressão.
Um tratamento apropriado para as úlceras
consiste em terapia local como assepsia e curativos, mas o principal fator para
o sucesso do tratamento está na remoção da pressão ou da isquemia [31]. Segundo
Bhattacharya et al. [32],
vários fatores podem contribuir para o surgimento de úlceras por pressão, mas a
via comum final para ulceração é a isquemia tecidual. Para os autores, as
úlceras de pressão podem ocorrer quando uma maior pressão é aplicada a uma área
da pele durante um curto período ou quando se aplica uma menor pressão por um
período prolongado. Sendo assim, a úlcera tratada neste estudo está localizada
em uma região de difícil cicatrização, devido a
dificuldade de se retirar a pressão, já que é uma área que serve como ponto de
apoio corporal – principalmente em um indivíduo paraplégico.
Grandes pressões externas nos capilares
sanguíneos comprimem os vasos causando isquemia e que a pressão continuada nos
tecidos moles causa colapso nos capilares [33]. Assim, o oxigênio e os
nutrientes não conseguem chegar a esses tecidos, então os metabólitos tóxicos
são acumulados e as células morrem. Logo, o efeito promovido pela estimulação
elétrica (acelerar o processo de cicatrização tecidual) é interrompido pela
exposição contínua de pressão sobre a pele, retardando a regeneração tecidual.
Apesar disso, na Figura 2 pode-se observar
uma diminuição da área da úlcera por pressão ao final da intervenção (12ª
sessão), sugerindo que a EEAV pode ter contribuído para minimizar os impactos
do fator causal da úlcera.
O percentual de redução variou de -7%
(indicando aumento da área da úlcera) a 18%. Percebe-se também que ao final da
intervenção a úlcera apresentou um percentual de redução de 17%. Alguns fatores
podem justificar essa pequena diminuição da área. Como mencionado
anteriormente, o primeiro fator é a permanência do principal fator etiológico
dessas feridas: a pressão sobre a pele. Existe associação entre uma difícil
cicatrização e lesões localizadas na região glútea [34]. Tal região sofre
pressão constante causadas por força de cisalhamento e
compressão, além de ser alvo de grande umidade e consequente contaminação. O
participante da pesquisa estava restrito ao leito e dependia de auxílio de
alguma pessoa para poder mudar de posição. A mudança de decúbito era realizada
de 3 em 3 horas. Segundo Portaria Nº 2.095, de 24 de
setembro de 2013, o Ministério da Saúde sugere o reposicionamento a cada 2
horas. Dessa forma, além de inserir um recurso que auxilie a cicatrização da
ferida, como no presente estudo, é de extrema importância realizar a mudança
periódica de posicionamento do paciente, pois o alívio da pressão sobre uma
proeminência óssea permite a adequada recuperação do tecido à isquemia [35]. O
segundo fator importante é o número de sessões. Neste estudo foram realizadas
apenas 12 sessões de estimulação elétrica de alta voltagem, um número menor de
sessões quando comparado a outros estudos. Em úlceras crônicas de membros
inferiores, de etiologia venosa, foram necessárias 30 sessões com 30 minutos de
duração durante 8 semanas para a redução da área lesão
e da dor, porém, sem redução do edema [36].
Uma pesquisa foi realizada com a amostra de 4 feridas cutâneas de etiologias diferentes [37]. Foram
realizadas 30 sessões com 30 minutos de duração. Os resultados revelaram
redução na área das lesões dos 4 voluntários, sendo:
voluntário 1 (região sacral): redução de 100%, voluntário 2 (terço medial da
perna): redução de 18,40%, voluntário 3 (região do antepé):
redução de 21,10%, voluntário 4 (região do tornozelo): redução de 36,99%.
Gui et al. [34]
aplicaram a EEAV em seis úlceras cutâneas de quatro participantes. A aplicação
foi realizada por 30 minutos, 2 vezes por semana. O
polo negativo foi colocado sobre a lesão e o positivo no trajeto vascular. As
úlceras foram avaliadas pré e pós-intervenção, sendo
calculada a área da lesão. Os autores observaram o fechamento completo da lesão
nos sujeitos I e II. O sujeito III apresentou redução de 93% na área da lesão
direita e de 80,4% na lesão esquerda, após 100 sessões. No sujeito IV ocorreu o
fechamento completo da lesão sacral e a lesão isquiática reduziu de 11,01 para
2,43 cm², após 75 sessões. Segundo os autores, a EEAV facilitou o processo de
cicatrização, uma vez que todas as úlceras apresentaram diminuição superior a
78% ou cicatrização completa.
Além da redução observada através do programa
MATLAB, a partir da análise fotográfica (Figura 4), foi possível observar uma
melhora progressiva relacionada as características e
aspectos da ferida. A coloração manteve-se avermelhada e as bordas se tornaram
mais regulares, evidenciando um meio propício e favorável para cicatrização.
Tais mudanças observadas são esperadas, já que a estimulação elétrica favorece
a angiogênese, reduzindo a inflamação e
consequentemente evoluindo para o processo de remodelação tecidual [38]. A boa
irrigação das bordas da ferida é essencial para a cicatrização, pois permite
aporte adequado de nutientes e oxigênio [39]. As
células epiteliais movem-se, aos saltos e desordenadamente, até as bordas,
tornando-as regulares em progressiva contração e aproximando-as.
A literatura provê bons indicativos de que a
EEAV exerce uma influência positiva no processo de cicatrização de feridas [25,36,40,41]. Parece coerente acreditar que uma intervenção
elétrica externa possa, de alguma maneira, influenciar
no processo de cicatrização que esteja ocorrendo de forma inadequada, ou seja,
quando ocorre falha no disparo do processo de reparação tecidual, o que
geralmente ocorre em feridas crônicas [25].
Diante do caso estudado sugere-se para maior
sucesso do tratamento, um maior número de sessões, mudança de decúbito de 2 em 2 horas e o uso de um tripé.
Na literatura encontram-se poucos estudos que
utilizam a EEAV em úlceras por pressão sacral, portanto se faz necessário maior
comprovação científica sobre os parâmetros e número de sessões a serem
utilizados.
Conclusão
A metodologia e os parâmetros da estimulação
elétrica de alta voltagem utilizados neste estudo para o tratamento de úlcera
por pressão sacral mostraram-se eficazes em aprimorar a cicatrização da lesão
do paciente, porém, insuficientes para o fechamento completo da ferida.
Sugere-se para estudos futuros, um maior número de sessões associadas a
alterações regulares de decúbito, para resultados mais satisfatórios.
Referências
- Nogueira
PC, Rabeh SAN, Caliri MHL,
Dantas RAS, Haas VJ. Sobrecarga do cuidado e impacto na qualidade de vida
relacionada à saúde de cuidadores de indivíduos com lesão medular. Rev Latinoam Enferm
2012;20(6):1048-56.
- Vieira
RT, Oliveira RMG, Barros CAN, Caixeta L. Treino locomotor com suporte de peso
corporal na lesão medular incompleta. Rev Neurocienc 2010;19(4):702-10.
- Leonardo
G, Neves MR, Fernandes JA, Dal Fabbro M, Enrico G, Helderb T. Há um período exato para cirurgia em pacientes
com paraplegia secundária à compressão medular não traumática? Einstein 2012;10(4):508-11.
- Hill
NM. Wounds. Library J 2013;138(11):74.
- Dijskstra ATE, Kazimier H, Halfens RJG. Using the care
dependency scale for identifying at risk for pressure ulcer. J Advanced Nurs 2015;71(11):2529-39.
- Ho
C, Bensitel T, Wang X, Bogie
K. Pulsatile lavage for enhancement if
pressure ulcer healing: a randomized controlled trial. Phys Ther 2012;92(1):38-48.
- Datasus. [citado 2104 mai 12]. Disponível em: URL: http://www.datasus.gov.br
- Kouris A, Christodoulou
C, Efstathiou V, Chatzimichail
L, Zakopoulou N, Zouridaki
E. Quality of life in Greek family
members living with leg ulcers patients.
Wound Repair and Regeneration 2015;23(5):778-80.
- Gorecki C, Lamping
D, Nixon J, Brown J, Cano S. Applying mixed methods to
pretest the Pressure Ulcer Quality of Life (PU-QOL) instrument. Qual Life Res 2012;21(3):441-51.
- Ana
JS, Sandra MP, Alexandre R, Ana PR, Jesuína V, Luís MG et
al. Custo econômico do tratamento das úlceras por pressão: uma abordagem
teórica. Rev Escola de Enferm
USP 2013;47(4):971-76.
- Figueiredo
M. Úlceras varicosas. In: Pitta GBB, Castro AA, Burihan
E, editores. Angiologia e cirurgia vascular: guia ilustrado. Maceió: Uncisal/Ecmal & Lava; 2006. cap. 29. p. 1-10.
- Albert
CR, Cara EF, Anna CSr, John
WMD. High-voltage electrical
stimulation for the
management of Stage III and IV pressure ulcers among adults
with spinal cord injury:
Demonstration of its utility for recalcitrant wounds below the
level of injury. J Spinal Cord Med 2012;35(1):58-63.
- Marylou G, Min-Woong
S, William A, Ann A, Gail M, Susan S. Difficulty in identifying factors responsible for pressure ulcer healing in veterans with spinal cord injury. Arch of Physic
Med Rehabil 2016;97(12):2085-94.
- Samuel
B, Vani JS, Mark EE. Wound healing agents. Crit Care Nurs
Clinics North America 2012;24(2):255-60.
- Vermolen FJ, Javierre,
E. Computer simulations from
a finite-element model for wound contraction and closure. J Tissue Viability 2010;19:43-53.
- Tatiana
ND, Jennifer TD, Ira MH. Wound healing
angiogenesis: innovations and challenges in acute and chronic
wound healing advances in wound care. Adv Wound
Care (New Rochelle) 2012;1(1):17-22.
- Young
A, McNaught C. The physiology
of wound healing. Surg 2011;29(10):475-9.
- Barros
MA, Sousa SMA, Costa ALB, Rosa LS, Azevedo PR, Rabelo PPC. Avaliação do risco e
prevenção de úlcera por pressão em pacientes com lesão medular. Rev Pesq Saúde 2013;4(1):49-54.
- Stegensek MEM, Jimenez MLE,
Romero GA, Aparicio A. Úlceras por presión en diversos servicios de un hospital de
segundo nivel de atención. Enfermería Universitaria 2015;12(4):173-81.
- Chapman
S. Preventing and treating pressure ulcers: evidence review. Br
J Community Nurs
2017;22:S37.
- Thaís
DE, Caren FCD, Graziele
GPF, Marciane K, Rhea SAS, Suzinara BSL. Cicatrização de feridas: análise das
tendências em teses e dissertações. Rev Enf UFSM 2015;5(2):387-95.
- Currier DP, Hayes KW, Nelson RM.
Eletroterapia clínica. 3a ed. São Paulo: Manole; 2003.
- Maísa
SG, Rinaldo RJG, Daniel IS, Fabiana FS. Estimulação elétrica de alta voltagem
incrementa a cicatrização de lesões cutâneas crônicas: análise de seis casos. Fisioter Pesqui 2013;20(3):286-92.
- Sara
U, Ardeshir B. Electrical stimulation and cutaneous wound healing: a review of clinical evidence.
Healthcare 2014;2(4):445-67.
- Juliana
TS, Denise RH. Atuação fisioterapêutica na úlcera de pressão: uma revisão de
literatura. Rev Fafibe
On-Line 2012;5:1-12.
- Gabriel
S. Spinal cord
injury pressure ulcer treatment, an experience-based approach. Phys Med Rehabil
Clinics North America 2014;25(3):671-80.
- Polak A, Franek
A, Taradaj J. High-voltage pulsed current electrical stimulation in wound treatment. Advances in Wound Care 2013;3(2):104-17.
- Sousa
ATO, Vasconcelos JMB, Soares MJGO. Software image
tool 3.0 como instrumento para mensuração de feridas. Rev
Enferm UFPE online 2012;6(10):2569-3.
- National Pressure Ulcer Advisory Panel (NPUAP), European Pressure Ulcer Advisory Panel (EPUAP) and Pan Pacific Pressure Injury Alliance (PPPIA). Prevention
and Treatment of Pressure ulcer.
Clinical Practice Guideline; 2014.
- Assis
GM, Moser ADL. Laserterapia em úlceras por pressão:
limitações para avaliação de resposta em pessoas com lesão medular. Texto
Contexto Enferm 2013;22(3).
- Gisela
MA, Auristela DLM. Laserterapia em úlceras por
pressão: limitações para avaliação de resposta em pessoas com lesão medular. Tex Contex Enferm
2013;22(3):850-56.
- Bhattacharya S, Mishra RK. Pressure ulcers: Current understanding and newer modalities of treatment. Indian
J Plastic Surg: Official Publication of the Association
of Plastic Surgeons of India
2015;48(1):4-16. doi:10.4103/0970-0358.155260.
- Maklebust J, Sieggreen M. Pressure ulcers: guidelines for prevention and management. 3 ed. Pennsylvania: Springhouse; 2001. 322p.
- Gui
SM, Guirro JRR, Sakabe ID, Sakabe FF. Estimulación eléctrica
de alto voltaje incrementa lacicatrización
de úlceras cutáneas crónicas: análisis
de seis casos. Fisioter Pesqui
2013;20(3).
- Wada A, Neto NT, Ferreira MC. Úlceras por
pressão. Rev Med 2010;89(3/4):170-177.
- Bruno
PR, Giovanni AL, Clívia AB. Effect of high voltage current in venous ulcers. An Bras
Dermatol 2013;14(5):357-62.
- Davini R, Nunes CV, Guirro
ECO, Guirro RRJ, Fascina E, Oliveira M, Polli M,
Garcia M, Domingues P. Tratamento de úlceras cutâneas crônicas por meio da
estimulação elétrica de alta voltagem. Rev Ciênc Med 2005;14(3):249-58.
- Sebastian
A, Syed F, Perry D, Balamurugan
V, Colthurst J, Chaudhry IH
et al. Acceleration of cutaneous healing
by electrical stimulation: Degenerate electrical waveform down-regulates inflammation, up-regulates angiogenesis and advances remodeling
in temporal punch biopsies
in a human volunteer study. Wound Repair
Regen 2011;19:693-708.
- Tazima MFGS, Vicente YAMVA, Moriya T.
Biologia da ferida e cicatrização- Medicina, Ribeirão Preto, Simpósio:
fundamentos em clínica cirúrgica - 1ª Parte; 2008;41(3):259-64.
Capítulo I.
- Houghton PE, Kincaid
CB, Lovell M, Campbell KE, Keast
DH, Woodbury MG. Effect of electrical stimulation
on chronic leg ulcer size
and appearance. Phys Ther 2003;83(1):17-28.
- Polak A, Taradaj
J, Nawrat A, Stania M, Dolibog P, Blaszczak E et al. Reduction of pressure ulcer
size with high-voltage pulsed current and high-frequency ultrasound: a randomised trial. J Wound Care 2016;25(12):742-54.