REVISÃO
Efeitos
sistêmicos da mobilização precoce em pacientes adultos internados na unidade de
terapia intensiva: revisão atualizada
Systemic effects of early mobilization in adult patients admitted to the
intensive care unit: updated review
Bárbara Fernandes Pinto,
M.Sc.*, Bruna Fernandes
Pinto, M.Sc.*, Eduardo Henrique Ferreira Dias, M.Sc.**
*Universidade
Federal de Minas Gerais, Belo Horizonte/MG, **Universidade de Buenos Aires,
Buenos Aires, Argentina
Recebido em 22 de
março de 2018; aceito em 17 de outubro de 2018.
Endereço
para correspondência:
Bárbara Fernandes Pinto, Universidade Federal de Minas Gerais, Av. Presidente
Antônio Carlos, 6627 Pampulha 31270-901 Belo Horizonte MG, E-mail:
barbara_fernandes_pinto@hotmail.com; Bruna Fernandes Pinto: bruna_fernandes_6@hotmail.com;
Eduardo Henrique Ferreira Dias: dreduardodias@gmail.com
Resumo
Introdução: Nos últimos anos,
com o avanço tecnológico e da medicina, a sobrevida dos pacientes internados
nas unidades de terapia intensiva (UTI) tem aumentado consideravelmente. No
entanto, muitos desses pacientes permanecem imóveis e restritos ao leito
causando diversas consequências deletérias associadas à imobilidade prolongada.
Objetivo: Elucidar os efeitos
sistêmicos da mobilização precoce em pacientes adultos internados na UTI. Métodos: Trata-se de uma revisão
realizada nas bases de dados eletrônica: Pubmed, Scielo e Web of Science. Foram
selecionados artigos indexados publicados entre o período de 2012 a 2017. Foram
encontrados 9 estudos relevantes a essa revisão. Resultados: De forma geral, essa prática
proporcionou aumento da força muscular, aumento da pressão inspiratória máxima,
redução na produção de citocinas pró-inflamatórias e
do estresse oxidativo, menor permanência na
ventilação mecânica (VM), menor tempo de internação hospitalar e maior
qualidade de vida. Conclusão: A
fisioterapia torna-se essencial no desenvolvimento da mobilização precoce,
contribuindo para a melhora da funcionalidade e da qualidade de vida do
paciente tanto no meio hospitalar quanto pós-alta.
Palavras-chave: mobilização
precoce, unidade de terapia intensiva, Fisioterapia.
Abstract
Introduction: In recent years, with advances in technology and medicine, the
survival of patients admitted to intensive care units (ICU) has increased
considerably. However, many of these patients remain immobile and restricted in
the beds causing several deleterious consequences associated with prolonged
immobility. Objective: To elucidate
the systemic effects of early mobilization in adult patients hospitalized in
the ICU. Methods: This is a review
carried out in the electronic databases: PubMed, Scielo
and Web of Science. We selected indexed articles between 2012 and 2017. We
found 9 studies relevant to this review. Results:
In general, this practice increased muscle strength, increased maximal
inspiratory pressure, reduced production of proinflammatory
cytokines and oxidative stress, shorter mechanical ventilation (MV), shorter
hospital stay and higher quality of life. Conclusion:
Physical therapy becomes essential in the development of early mobilization,
contributing to improve the functionality and quality of life of the patient
both in hospital and post-discharge.
Key-words: early
mobilization, intensive care unit, Physical Therapy.
Introdução
Nos últimos anos, com
o avanço tecnológico e da medicina a sobrevida dos pacientes internados nas
unidades de terapia intensiva (UTI) tem aumentado consideravelmente [1]. De
acordo com o censo realizado pela Associação de Medicina Intensiva Brasileira,
o Brasil apresenta 2.342 UTI possuindo um total de 25.367 leitos presentes em
403 municípios [2]. No entanto, muitos desses pacientes permanecem imóveis e
restritos nos leitos, causando diversas consequências deletérias [3]. A
imobilidade prolongada está associada a diversos efeitos adversos [4],
principalmente com relação ao declínio funcional do paciente, redução da
qualidade de vida e sobrevida pós-alta hospitalar e aumento dos custos
assistenciais [5].
A fraqueza muscular
adquirida na UTI (ICUAW, do inglês, intensive care unit acquired weakness)
ocorre já nos primeiros dias de inatividade e sua incidência corresponde de 30%
a 60% dos pacientes internados em UTI [6,7]. Dentre os músculos afetados, os
músculos dos membros inferiores são os primeiros a enfraquecer durante a
inatividade e podem diminuir 3% ao dia em indivíduos saudáveis [8]. A
inatividade prejudica não apenas a função do sistema musculoesquelético mas também do sistema gastrointestinal, urinário,
cardiovascular, respiratório e cutâneo [6]. Com a finalidade de reduzir tais
danos e/ou prevenir a Síndrome da Imobilidade Prolongada, o fisioterapeuta,
juntamente com a equipe multidisciplinar tem se tornado um profissional
essencial na UTI, devido a sua capacidade de restabelecer a função através da
realização de exercícios terapêuticos e manobras [3,5,9].
A mobilização precoce
consiste em uma abordagem fisioterapêutica com participação multiprofissional
com o objetivo de melhorar a funcionalidade do indivíduo na UTI e reduzir sua
permanência hospitalar [10], otimizando sua qualidade
de vida pós-alta [4]. Estudos demostram que essa prática está associada à
melhora da função psicológica e física, além de reduzir o tempo de VM [11,12],
o que é bastante comum na UTI [1]. Esse procedimento envolve desde a
movimentação ativa até a deambulação sendo considerada uma prática segura e
cada vez mais comum nas unidades de terapia intensiva [4,12-14].
O exercício físico é
capaz de promover alterações funcionais em diversos sistemas do organismo,
assim como no sistema imunológico [15], reduzindo o estresse oxidativo e a inflamação através do aumento da produção de citocinas anti-inflamatórias [6]. Quando realizado de forma
moderada e regular o exercício físico melhora a função imunológica, diminuindo
o risco de infecções [16,17], podendo influenciar a intensidade e frequência de
sua realização na resposta imune [18].
Apesar de os enormes
benefícios associados à mobilização precoce na UTI, alguns estudos demonstraram
que essa prática é pouco realizada devido às diversas barreiras encontradas
pelo fisioterapeuta, tais como sedação do paciente, instabilidade
cardiovascular e presença de tubo endotraqueal [7,14,19].
Tendo em base esse contexto, o objetivo principal do presente estudo é elucidar
os efeitos sistêmicos da mobilização precoce em pacientes adultos internados na
UTI.
Material
e métodos
Trata-se de uma
revisão realizada nas bases de dados eletrônica: Pubmed,
Scielo e Web of Science.
Foram selecionados artigos indexados publicados entre o período de 2012 e 2017.
Os descritores utilizados foram: mobilização precoce, unidade de terapia
intensiva, reabilitação, cinesioterapia e fisioterapia. Para esse trabalho
foram selecionados estudos nas línguas portuguesa, inglesa e espanhola relacionados
às palavras-chave anteriormente citadas. Estudos clínicos e estudos de caso
associados ao tema foram incluídos no presente trabalho. Artigos relacionados a
neonatos ou crianças foram excluídos, assim como os trabalhos de metodologia
duvidosa, os trabalhos que não possuíram relação direta com o tema ou que
apresentaram conflitos de interesse.
Para cada estudo
selecionado, foram extraídos e resumidos os dados da amostra, intervenções, as
variáveis analisadas e os resultados significativos. Foram identificados
inicialmente 22 artigos, dos quais 15 foram excluídos por não serem relevantes
ao tema abordado ou por tratarem de estudos realizados no público
pediátrico/neonatal. Posteriormente, 2 estudos foram
adicionados com o intuito de enriquecer o presente estudo (Figura 1).
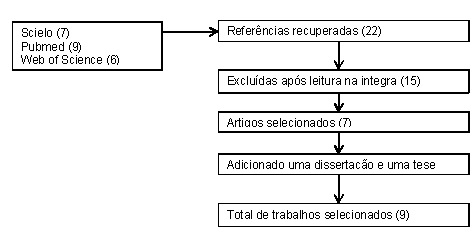
Figura
1 - Fluxograma do processo de seleção dos
artigos pesquisados. O número de artigos em cada etapa está indicado entre
parênteses.
Resultados
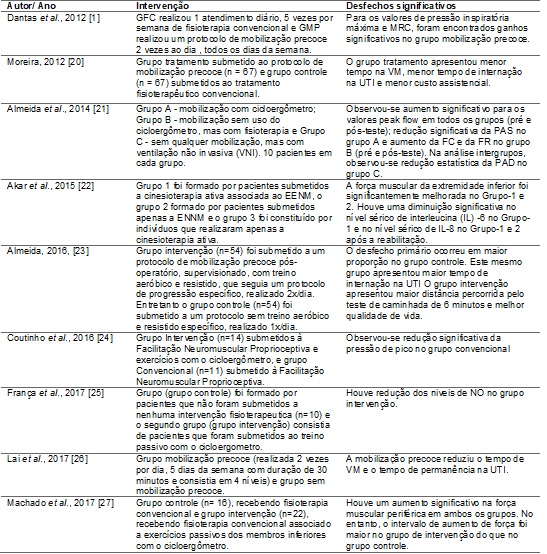
Tabela
I – Características dos estudos analisados,
abordando a mobilização precoce em pacientes na UTI.
Discussão
Pacientes internados
na UTI apresentam grandes riscos de descondicionamento
físico, fraqueza muscular e consequentemente incapacidade funcional [28]. A
imobilidade prolongada submetida a esses pacientes ocasiona diversas
complicações sistêmicas, principalmente em se tratando das complicações
musculoesqueléticas. A restrição no leito pode acarretar a ICUAW, afetando
tanto os músculos esqueléticos periféricos, quanto a musculatura respiratórias
[29]. A ICUAW é causada por polineuropatia e/ou miopatia do doente crítico, sendo a polineuropatia
resultado da degeneração axonal proveniente de
alterações microvasculares no endoneuro (aumento da
permeabilidade vascular), permitindo a penetração de fatores tóxicos nas
terminações nervosas. O edema resultante pode prejudicar na entrega de energia
ao axônio, seguindo de morte axonal. A miopatia por sua vez é ocasionada pela diminuição da
síntese e/ou aumento da degradação das proteínas musculares, causando a atrofia
muscular [30]. Além disso, a imobilidade é capaz de alterar as fibras
musculares de contração lenta para contração rápida, diminuindo ainda mais a
resistência muscular do paciente [29].
A imobilidade
prejudica a ação dos músculos respiratórios, reduzindo a capacidade do
diafragma em gerar força, contribuindo para o aumento da intolerância aos
exercícios, dispneia e hipercapnia [1]. O decúbito
supino, posição bastante adotada em pacientes internados na UTI, está associado
à redução dos volumes e fluxos pulmonares, assim como no aumento do trabalho
respiratório. O aumento do volume sanguíneo adotado nessa posição pode
ocasionar congestão e edema pulmonar, acarretando na redução da complacência do
pulmão. Além disso, o aumento do volume de ejeção aumenta o trabalho cardíaco
[31].
Segundo Almeida et al. [23] a intensidade e ocorrência de
fadiga foi significativamente menor nos pacientes submetidos a mobilização
precoce. Tal resultado pode ser compreendido pelo fato de a mobilização precoce
diminuir a alteração das fibras musculares tipo I (fibras altamente resistentes
à fadiga) em tipo II (fibras que fadigam rapidamente) além de melhorar a força
muscular, o que aumenta a resistência do pacientes aos exercícios, reduzindo o
cansaço e o esforço tanto da musculatura periférica quanto da musculatura
respiratória. Nesse mesmo estudo o grupo mobilização precoce apresentou aumento
da distância percorrida no teste de caminhada de 6 minutos e redução da
inabilidade para atravessar o quarto do hospital ou andar três metros sem ajuda
de terceiros. Esses resultados demonstram o papel essencial da mobilização
precoce na funcionalidade do paciente, facilitando a realização das suas
atividades de vida diária pós-alta hospitalar e, consequentemente, melhorando
sua qualidade de vida.
Alguns estudos têm
demonstrado que a redução da atividade enzimática mitocondrial na musculatura
esquelética tem sido evidenciada em pacientes doentes críticos. Para esses
autores a disfunção mitocondrial ocasiona a perda energética conduzindo a
atrofia muscular através de alterações nas vias de sinalização relacionadas à
atrofia. No entanto, esses estudos são bastante recentes e tal mecanismo ainda
permanece pouco claro [30,32]. Assim, a fraqueza muscular adquirida na UTI
limita significativamente o paciente a realizar suas atividades básicas
dificultando o processo de reabilitação [33] e contribuindo para o aumento da
morbidade e da mortalidade [34].
Tendo em bases os
estudos analisados, a fraqueza muscular foi atenuada pela mobilização precoce
através do EENM, clicloergômetro e de diversos
protocolos, contento exercícios passivos e ativos de membros superiores e
inferiores, treino funcional de transferências, ortostase,
treino de marcha, exercícios resistivos e deambulação. Pode-se inferir que
existe uma gama de exercícios e recursos que contribuem para a realização da
mobilização precoce, auxiliando na elaboração de condutas individuais e
específicas para cada paciente.
Além da fraqueza
muscular, a imobilidade prolongada pode ocasionar a estase venosa que ocorre
devido à redução da atividade da bomba muscular nos membros, aumentando
consideravelmente o risco do paciente em desenvolver trombose, que, pode se
agravar em uma trombose venosa profunda e consequentemente, em tromboembolia
pulmonar [25]. Outras complicações também
podem ser acarretadas pelo imobilismo como contraturas, atelectasia,
úlceras de
pressão, delirium, hipotensão postural e taquicardia
devido à alteração do
funcionamento dos barorreceptores [29,35]. O período de
imobilidade também pode
contribuir para a desmineralização óssea e
redução de água e sódio corporal [25].
A mobilização precoce
é considerada uma prática segura e viável em pacientes internados na UTI [32],
podendo causar vários benefícios ao paciente como a redução dos prejuízos
orgânicos causados pela imobilidade prolongada, melhora do transporte de oxigênio,
redução do risco de tromboembolismo e de trombose venosa profunda, além de
melhorar a independência funcional e a qualidade de vida do paciente [36,37].
No estudo realizado
por Almeida et al. [23] a mobilização precoce foi
capaz de reduzir o tempo de VM, além de melhorar a qualidade de vida. Lai et al. [26] corroboram esses resultados
demonstrando que além de reduzir o tempo de VM, essa prática é capaz de
diminuir a permanência hospitalar do paciente. Entretanto, para Dantas et al. [1] e Moreira [20], as variáveis
tempo de VM e permanência hospitalar não foram diferentemente significativas ao
comparar o grupo mobilização com o grupo e controle. Diante das evidencias
elucidadas na literatura, a mobilização precoce tem tomado grande destaque devido
ao fato de proporcionar diversos benefícios ao paciente principalmente em se
tratando da redução de tempo de VM e da permanecia hospitalar [38-40]. No
entanto, novos estudos com protocolos de mobilização precoce
padronizados devem ser realizados a fim de concretizar de forma mais
eficaz a ação da mobilização precoce sobre essas duas variáveis.
Em estudo realizado
por Akar et al. [22], foi
evidenciado que os grupos submetidos a EENM apresentaram redução dos níveis
séricos de IL-8, e, quando associado a cinesioterapia, houve diminuição também
da concentração da IL-6. Entretanto, o grupo que realizou apenas a
cinesioterapia não apresentou diferença estatisticamente significativa. A EENM
tem demostrado ser uma técnica empregada fortemente na prática da mobilização
precoce. Segundo Karavidas et al. [41], a estimulação elétrica funcional (FES) realizada em
pacientes cardiopatas crônicos apresentou características anti-inflamatórias,
além de melhorar a função endotelial, com redução do TNF-a
e aumento do IL-10. No estudo de França et al. o grupo
mobilização precoce também não apresentou diferença estatística, quando
comparado ao grupo controle, em se tratando dos níveis de citocinas
inflamatórias [25]. Para estimular os parâmetros relacionados à imunidade celular
e assim diminuir o risco de infecção, o exercício realizado pelo indivíduo deve
ser moderado, apresentando o consumo de oxigênio pelo organismo (VO2)
variando entre 40 e 59% do O2máx, FC entre 55 e 69% da FC máxima e pontuação
entre 12-13 na escala de percepção subjetiva de esforço de Borg
[16]. Assim, tal resultado evidenciado pode ser compreendido pelo fato de que
os indivíduos não foram submetidos a exercícios moderados, além disso, sabe-se
que as respostas desencadeadas pelo sistema imune em decorrência do exercício
físico dependem de diversos fatores como: os protocolos utilizados, a
intensidade, o volume e a frequência de exercícios empregados, os momentos de
coleta dos níveis séricos das variáveis inflamatórias após o exercício, o
número e o nível de aptidão dos sujeitos constituintes da amostra, os
marcadores investigados, e o tipo de amostra utilizada (animais ou seres
humanos) [42].
França et al. [25] demonstraram que os indivíduos
submetidos a mobilização precoce apresentaram redução das concentrações de NO
produzidas por monócitos. Sabe-se que os monócitos, assim como todos os
fagócitos, produzem NO a partir da L-arginina pela
enzima óxido nítrico sintase sendo essa substância
capaz de reagir com os radicais de oxigênio no fagolisossomo
produzindo peroxinitrito, substância altamente
tóxica. Assim, pode-se inferir que a mobilização precoce reduz o estresse oxidativo, propiciando no aumento dos efeitos oxidantes
sistêmicos [43,44].
Para Almeida [21]
tanto o grupo mobilização precoce quanto aquele que realizou apenas VNI
apresentou aumento do peak flow.
Esse aumento pode ser explicado pelo fato de a mobilização precoce ser capaz de
aumentar a força muscular global, assim como dos músculos abdominais (principal
grupo muscular expiratório), proporcionando dessa forma aumento do fluxo
expiratório [45].
Entretanto, apesar de
já estarem bem elucidados na literatura os benefícios decorrentes da
mobilização precoce em pacientes críticos, algumas barreiras são evidenciadas,
restringindo a realização dessa prática. Em estudo realizado por Parry et al. [46] foram evidenciadas as
principais barreiras que impedem ou restringem a mobilização precoce. Entre
elas destacam-se a presença de tubo endotraqueal, dor, fadiga, sedação,
delirium, instabilidade hemodinâmica e respiratória e a presença de cateteres
da artéria pulmonar, femorais ou de hemodiálise. Fatores culturais/
tradicionais como atitudes dos profissionais, a resistência a mudanças e a
falta de respeito interprofissional também foram considerados
barreiras a essa prática. A limitação de recursos hospitalares assim como a
inexistência de um programa de incentivo a mobilização precoce foram fatores
associados à limitação da mobilização precoce [46,47].
Assim, para a prática
da mobilização precoce, a equipe multidisciplinar deve se conscientizar e
trabalhar em equipe a fim de reduzir as diversas barreiras solucionáveis,
principalmente em se tratando da resistência dos profissionais a essa nova
abordagem. Reuniões periódicas, treinamentos e discussões de caso são
fundamentais para auxiliar na incorporação da rotina da mobilização precoce nas
UTI.
Conclusão
Com base nos estudos
analisados, conclui-se que a mobilização precoce é um procedimento seguro e
viável, responsável por proporcionar diversos efeitos benéficos sistêmicos nos
pacientes internados na UTI, principalmente em se tratando da prevenção da
fraqueza muscular, redução do tempo em VM e redução da permanência hospitalar.
A fisioterapia torna-se essencial no desenvolvimento da mobilização precoce em
pacientes críticos internados na UTI, sendo responsável, juntamente com a
cooperação da equipe multiprofissional, por realizar diariamente desde
cinesioterapia passiva, até a deambulação sem auxílio, através da progressão
dos exercícios, que são estipulados de forma individual de acordo com a
condição clínica e a funcionalidade de cada paciente.
Apesar de os estudos
avaliados mostrarem a eficácia da mobilização precoce, novos estudos devem ser
realizados com o intuito de demostrar de forma mais concreta os efeitos
sistêmicos fisiológicos e moleculares da mobilização precoce. Reuniões
multiprofissionais, treinamentos e o trabalho em equipe devem ser considerados
a fim de efetivar a prática da mobilização precoce, e melhorar a funcionalidade
e a qualidade de vida do paciente tanto no meio hospitalar quanto pós-alta.
Referências
- Dantas CM, Silva PFS,
Siqueira FHT, Pinto RMF, Matias S, Maciel C et al.
Influência da mobilização precoce na força muscular periférica e respiratória
em pacientes críticos. Rev Bras
Ter Intensiva 2012;24(2):173-8. https://doi.org/10.1590/s0103-507x2012000200013
- AMIB - Associação de
Medicina Intensiva Brasileira. Censo AMIB. [citado 2017 Out 12]. Disponível em:
http://www.amib.org.br/detalhe/noticia/censo-2009/.
- Fossat G, Baudin F, Courtes L, Bobet S, Dupont A, Bretagnol A et al. Effect of in-bed leg cycling and electrical stimulation of the
quadriceps on global muscle strength in critically ill adults: a randomized
clinical trial. JAMA 2018;320(4):368-78.
https://doi.org/10.1001/jama.2018.9592
- Corcoran JR, Herbman JM, Bushnik
T, Lew SV, Stolfi A, Parkin
K et al. Early rehabilitation in the medical and surgical intensive care units
for patients with and without mechanical ventilation: an interprofessional
performance improvement project. PM&R 2016;9(2):113-9.
https://doi.org/10.1016/j.pmrj.2016.06.015
- Schujmann DS, Lunardi AC, Fu C. Progressive mobility program and
technology to increase the level of physical activity and its benefits in
respiratory, muscular system, and functionality of ICU patients: study protocol
for a randomized controlled trial. Trials 2018;19(1):274.
https://doi.org/10.1186/s13063-018-2641-4
- Silva APP, Maynard K,
Cruz MR. Efeitos da fisioterapia motora em pacientes críticos: revisão de
literatura. Rev Bras Ter
Intensiva 2010;22(1):85-91. https://doi.org/10.1590/s0103-507x2010000100014
- Hodgson C, Bellomo R, Berney S, Bailey M, Buhr H, Denehy L et al. (TEAM Study Investigators). Early mobilization and recovery in
mechanically ventilated patients in the ICU: a bi-national, multi-centre, prospective cohort study. Critical Care 2015;19(81). https://doi.org/10.1186/s13054-015-0765-4
- Trees DW, Smith JM, Hockert S. Innovative
mobility strategies for the patient with intensive care unit–acquired weakness:
a case report. Phys Ther
2013;93(2):237-47.
https://doi.org/10.2522/ptj.20110401
- Schober AE, Thornton KC. Early
mobilization in the intensive care unit. Curr Anesthesiol Rep 2013;3:73-78.
https://doi.org/10.1007/s40140-013-0013-x
- Green M, Marzano V, Leiditschke
A, Mitchell I, Bissett B. Mobilization of intensive
care patients: a multidisciplinary practical guide for clinicians. Journal of
Multidisciplinary Healthcare 2016;2016(9):247-56.
https://doi.org/10.2147/jmdh.s99811
- Feliciano VA, Albuquerque CG, Andrade FM, Dantas
CM, Lopez A, Ramos FF et al. A influência da
mobilização precoce no tempo de internamento na Unidade de Terapia Intensiva. ASSOBRAFIR Ciência 2012;3(2):31-42.
- Hickmann CE, Zapatero DC, Bialais E, Dugernier J, Tordeur A, Colmant L et al.
Teamwork enables high level of early mobilization in critically ill
patients. Annals of Intensive Care 2016;6(80).
https://doi.org/10.1186/s13613-016-0184-y
- Koo KK, Choong K, Cook DJ, Herridge M, Newman A, Lo V et al. Early
mobilization of critically ill adults: a survey of knowledge, perceptions and
practices of Canadian physicians and physiotherapists. CMAJ Open 2016;18(3):448-54. https://doi.org/10.9778/cmajo.20160021
- Beach LJ, Fetterplace K, Edbrooke
L, Parry SM, Curtis R, Rechnitzer T et al.
Measurement of physical activity levels in the Intensive Care Unit and
functional outcomes: An observational study. J Crit Care 2017;40:189-196. https://doi.org/ 10.1016/j.jcrc.2017.04.006
- Leandro C, Nascimento
E, Manhães-De-Castro R, Duarte JA, De Castro CM.
Exercício físico e sistema imunológico: mecanismos e integrações. Revista
Portuguesa de Ciências do Desporto 2002;2(5):80-90. https://doi.org/10.5628/rpcd.02.05.80
- Terra R, Silva SAG,
Pinto VS, Dutra PML. Efeito do exercício no sistema imune: resposta, adaptação
e sinalização celular. Rev Bras
Med Esporte 2012;18(3):208-14.
https://doi.org/10.1590/s1517-86922012000300015
- Gustafson MP, Dicostanzo AC, Wheatley CM, Kim
CH, Bornschleg S, Gastineau
DA et al. A systems
biology approach to investigating the influence of exercise and fitness on the
composition of leukocytes in peripheral blood. J Immunother
Cancer 2017;5(30). https://doi.org/10.1186/s40425-017-0231-8
- Rocha LLV, Nascimento
RD, Rocha Kashiwabara TB, Pinto MVM. Avaliação do
benefício do exercício físico moderado na resposta imunológica de ratos
submetidos ao estresse de contenção. Motricidade 2012;8:1055-64.
- Harrold ME, Salisbury LG,
Webb SA, Allison GT. Early mobilisation in intensive
care units in Australia and Scotland: a prospective, observational cohort study
examining mobilisation practises
and barriers. Critical Care 2015;19(336). https://doi.org/10.1186/s13054-015-1033-3
- Moreira RCM.
Mobilização precoce de pacientes criticamente doentes: ensaio clínico
aleatorizado [Dissertação]. Belo Horizonte: UFMG; 2012.
- Almeida K, Novo A,
Carneiro S, Araújo L. Análise das variáveis hemodinâmicas em idosos revascularizados
após mobilização precoce no leito. Rev Bras Cardiol 2014;27(3):165-71.
- Akar O, Günay E, Ulasli SS, Ulasli AM, Kacar E, Sariaydin M et al. Efficacy of neuromuscular electrical stimulation in patients with COPD
followed in intensive care unit. The Clinical Respiratory Journal 2015;11(6):743-50. https://doi.org/10.1111/crj.12411
- Almeida EPM. Efeito
de um protocolo pós-operatório de mobilização precoce na recuperação funcional
e nas complicações clínicas pós-operatórias de pacientes submetidos à cirurgia
oncológica abdominal de grande porte [Tese]. São Paulo: USP; 2016. https://doi.org/10.11606/t.5.2016.tde-20092016-154005
- Coutinho WM, Santos
LJ, Fernandes J, Vieira SRR, Junior LAF, Dias AS. Efeito agudo da utilização do
cicloergômetro durante atendimento fisioterapêutico
em pacientes críticos ventilados mecanicamente. Fisioter
Pesqui 2016;23(3):278-83. https://doi.org/10.1590/1809-2950/15549123032016
- França EET, Ribeiro
LC, Lamenha GG, Magalhães IKF, Figueiredo TG, Costa
MJC et al. Oxidative
stress and immune system analysis after cycle ergometer use in critical
patients. Clinics 2017;72(3):173-9. https://doi.org/10.6061/clinics/2017(03)03
- Lai CC, Chou W, Chan KS, Cheng KC, Yuan KS, Chao CM et al. Early mobilization reduces duration of mechanical ventilation and
intensive care unit stay in patients with acute respiratory failure. Arch Phys
Med Rehabil 2017;95(5):931-9. https://doi.org/10.1016/j.apmr.2016.11.007
- Machado AS, Neto RCP,
Carvalho MTX, Soares JC, Cardoso DM, Albuguergue IM. Effects that passive cycling exercise have on
muscle strength, duration of mechanical ventilation, and length of hospital
stay in critically ill patients: a randomized clinical trial. J Bras Pneumol 2017;43(2):134-9.
https://doi.org/10.1590/s1806-37562016000000170
- Anekwe E, Koo KKY, Marchie
M, Goldberg P, Jayaraman D, Spahija
J. Interprofessional survey of perceived barriers and
facilitators to early mobilization of critically ill patients in Montreal,
Canada. J Intensive Care Med 2017.
https://doi.org/10.1177/0885066617696846.
- Mota CM, Silva VG. A segurança da
mobilização precoce em pacientes críticos: uma revisão de literatura.
Interfaces Científicas - Saúde e Ambiente 2012;1(1):83-91.
https://doi.org/10.17564/2316-3798.2012v1n1p83-91
- Hermans G, Berghe GV. Clinical review:
intensive care unit acquired weakness. Crit Care
2015;19(1). https://doi.org/10.1186/s13054-015-0993-7.
- Machado MGR.
Fisioterapia no pré e pós-operatório de cirurgia
torácica. In: Machado MGR, ed. Bases da Fisioterapia Respiratória. Rio de
Janeiro: Guanabara Koogan; 2008.
- Walsh CJ, Batt J, Herridge MS, Dos Santos
CC. Muscle wasting and early mobilization in acute
respiratory distress syndrome. Clin Chest Med 2014;35(4):811-26.
https://doi.org/10.1016/j.ccm.2014.08.016
- Mehrholz J, Mückel S, Oehmichen F, Pohl M.
The general weakness syndrome therapy (GymNAST)
study: protocol for a cohort study on recovery on walking function. BMJ Open
2014;4(10). https://doi.org/10.1136/bmjopen-2014-006168
- Witteveen E, Wieske L, Van Der Poll T, Van Der Schaaf
M, Van Schaik IN, Schultz MJ et al. Increased early
systemic inflammation in ICU-acquired weakness; a prospective observational
cohort study. Crit Care Med 2017;45(6):972-9.
https://doi.org/10.1097/ccm.0000000000002408
- Zomorodi M, Topley D, McAnaw
M. Developing a mobility protocol for early mobilization of patients in a
surgical/trauma ICU. Critical Care
Research and Practice 2012;12(10):1-11.
https://doi.org/10.1155/2012/964547
- Silva GG, Santos PP. Mobilização precoce em UTI: Uma revisão de literatura. Interfisio 2014;2(5):34-67. https://interfisio.com.br/mobilizacao-precoce-em-uti-uma-revisao-de-literatura
- Kumble S, Zink EK, Burch M, Deluzio S, Stevens RD, Bahouth N.
Physiological effects of early incremental mobilization of a patient with acute
intracerebral and intraventricular
hemorrhage requiring dual external ventricular drainage. Neurocrit
Care 2017;27(1):115-9.
https://doi.org/10.1007/s12028-017-0376-9
- Liu K, Ogura T, Takahashi K, Nakamura M, Ohtake
H, Fujiduka K et al. The safety of a novel early
mobilization protocol conducted by ICU physicians: a prospective observational
study. J Intensive Care 2018;6:10.
https://doi.org/10.1186/s40560-018-0281-0
- Morris PE, Goad A, Thompson C, Taylor K, Harry B, Passmore
L et al. Early intensive care unit mobility therapy in the
treatment of acute respiratory failure. Crit
Care Med 2008;36(8):1-6.
https://doi.org/10.1097/ccm.0b013e318180b90e
- Schweickert WD, Pohlman MC, Pohlman AS, Nigos C, Pawlik AJ, Esbrook CL, et al. Early physical and occupational therapy
in mechanically ventilated, critically ill patients: a randomised
controlled Trial. Lancet 2009;373(9678).
https://doi.org/10.1016/s0140-6736(09)60658-9
- Karavidas AI, Raisakis KG, Parissis JT, Tsekoura DK, Adamopoulos S, Korres DA et al. Functional electrical stimulation improves
endothelial function and reduces peripheral immune responses in patients with
chronic heart failure. Eur J Cardiovasc Prev Rehabil 2006;13(4):592-7.
https://doi.org/10.1097/00149831-200605001-00405
- Silva FOC, Macedo DV.
Exercício físico, processo inflamatório e adaptação: uma visão geral. Rev Bras Cineantropom
Desempenho Hum 2011;13(4):320-8. https://doi.org/10.5007/1980-0037.2011v13n4p320
- Silveira EMS. O
exercício físico aeróbico agudo (natação) estimula a funcionalidade imunológica
e inflamatória de monócitos circulantes em ratos [Dissertação]. Porto Alegre: UFRGS; 2006.
- Deng S, Yu K, Zhang B, Yao Y, Wang Z, Zhang J et al. Toll-Like receptor
4 promotes no synthesis by upregulating gchi expression under oxidative stress conditions in sheep
monocytes/macrophages. Oxid Med Cell Longev
2015. https://doi.org/10.1155/2015/359315
- Ishida H, Suehiro T, Watanabe S. Comparison of
abdominal muscle activity and peak expiratory flow between forced vital
capacity and fast expiration exercise. J Phys Ther Sci 2017;29(4):563-6.
https://doi.org/10.1589/jpts.29.563
- Parry SM, Knight LD, Connolly B, Baldwin C, Puthucheary
Z, Morris P et al. Factors influencing physical
activity and rehabilitation in survivors of critical illness: a
systematic review of quantitative and qualitative studies. Intensive
Care Med 2017;43(4):531-42.
https://doi.org/10.1007/s00134-017-4685-4
- Fontela PC, Forgiarini LA Jr, Friedman G.
Clinical attitudes and perceived barriers to early mobilization of critically
ill patients in adult intensive care units. Rev Bras
Ter Intensiva 2018;30(2):187-94. https://doi.org/10.5935/0103-507x.20180037