ARTIGO
ORIGINAL
Protocolo
de atendimento e seguimento fisioterapêutico na fibrose cística
Protocol for physical therapy follow-up and monitoring in cystic
fibrosis patients
Camila Isabel Santos Schivinski, D.Sc.*,
Maria Ângela Gonçalves de Oliveira Ribeiro, D.Sc.**,
Renata Tiemi Okuro, D.Sc.***, Juliana Cardoso****, Renata Pedrolongo
Basso, D.Sc.*****, José Dirceu Ribeiro, D.Sc.******
*Professor
efetivo dos cursos de graduação e pós-graduação em fisioterapia pela
Universidade do Estado de Santa Catarina/UDESC, Florianópolis/SC, Colaboradora
dos cursos de especialização e aprimoramento em Fisioterapia Pediátrica -
EXTECAMP-FCM/ FUNDAP, Departamento de Pediatria / Unicamp, **Coordenadora de
Pesquisa do Laboratório de Fisiologia Pulmonar (LAFIP) do Centro de
Investigação em Pediatria (CIPED) - FCM / Unicamp; Coordenadora dos cursos de
especialização e aprimoramento em fisioterapia pediátrica - EXTECAMP-FCM/
FUNDAP e da equipe de fisioterapia pediátrica do Departamento de Pediatria /
FCM, Unicamp, Campinas, ***Laboratório Fisiologia da Respiração, Instituto de
Biofísica Carlos Chagas Filho, Universidade Federal do Rio de Janeiro, Rio de
Janeiro/RJ, ****Graduanda em bacharelado em fisioterapia na Universidade do
Estado de Santa Catarina/ UDESC, *****Laboratório de Espirometria e
Eletromiografia, Unidade Especial de Fisioterapia Respiratória do Departamento
de Fisioterapia da Universidade Federal de São Carlos (UFSCar)/
São Paulo, ******Professor Associado (livre docente) do Departamento de
Pediatria, Ambulatório de Pediatria do Hospital de Clínicas da Unicamp -
Laboratório de Fisiologia Pulmonar (LAFIP) do Centro de Investigação em
Pediatria (CIPED), Departamento de Pediatria da FCM / Unicamp, Campinas/SP
Recebido em 2 de abril de 2018; aceito em 25 de julho de 2018.
Endereço
de correspondência:
Camila Isabel Santos Schivinski, Rua Pascoal Simone,
358, 88080-350 Florianópolis SC, E-mail: cacaiss@yahoo.com.br; Maria Ângela
Gonçalves de Oliveira Ribeiro: ribeiromago@gmail.com; Renata Tiemi Okuro:
renataokuro@gmail.com; Juliana Cardoso: juccardosoo@gmail.com; Renata Pedrolongo Basso: renata.fisio@gmail.com; José Dirceu
Ribeiro: jdirceuribeiro@gmail.com
Resumo
A Fibrose Cística
(FC) requer uma abordagem multidisciplinar culminando em um complexo regime
terapêutico. A fisioterapia tem papel fundamental na depuração das vias aéreas,
melhora da ventilação pulmonar e da tolerância ao exercício. No entanto,
aspectos como acompanhamento da evolução clínica do paciente, identificação de
períodos de exacerbação pulmonar e avaliação da adesão ao tratamento também
fazem parte da rotina fisioterapêutica. Com o objetivo de contemplar os
principais instrumentos disponíveis que auxiliam em um melhor controle,
acompanhamento e avaliação de pacientes com FC, elaborou-se o PASFIC -
Protocolo de Atendimento e Seguimento Fisioterapêutico na Fibrose Cística. Este
protocolo inclui 10 critérios: 1) fisioterapia respiratória, 2) escore de
gravidade, 3) escores de exacerbação pulmonar, 4) avaliação do peso e da
estatura, 5) avaliação respiratória, 6) espirometria, 7) coleta de secreção das
vias respiratórias, 8) aderência, 9) habilidades funcionais, 10) anormalidades
posturais. A finalidade do PASFIC é caracterizar a população, identificar as
alterações clínicas e acompanhar a evolução clínica e o atendimento
fisioterapêutico de pacientes com FC, viabilizando suporte assistencial
individualizado, uma melhor adesão ao tratamento e intervenção precoce durante
as agudizações pulmonares, facilitando a
monitorização pela equipe multiprofissional, otimizando
o atendimento de pacientes com FC.
Palavras-chave: fibrose cística,
fisioterapia, protocolos, continuidade da assistência ao paciente.
Abstract
Cystic Fibrosis (CF) requires multidisciplinary approach culminating in
a complex treatment regimen. Physical therapy is an important factor for better
management of the disease, playing a key role in airway clearance, lung
ventilation and exercise tolerance improvement. However, aspects such as
monitoring of patients clinical evolution, identification of periods of acute
pulmonary exacerbations and assessment of treatment adherence are also part of
the physical therapy routine. In order to cover all instruments that help improve
control, monitoring and evaluation of CF patients, a systematic protocol has
been developed to qualify and quantify CF patients` interventions data. It
includes 10 criteria: 1) Monitoring of physiotherapy techniques, 2) Application
of severity score, 3) Application of pulmonary exacerbation scores, 4) Weight
and height measurements, 5) Evaluation of respiratory system, 6) Systematic spirometry, 7) Airway secretion collection and register, 8)
Monitoring of adherence to treatment, 9) Assessment of functional abilities,
and 10) Postural abnormalities. The aim is to characterize the CF population,
to identify clinical alterations and to follow up on the disease evolution and
physiotherapy assistance for CF patients, as well as to allow individualized
care and support, better treatment adherence, and early intervention for
pulmonary exacerbations.
Key-words: cystic
fibrosis, physical therapy specialty, protocols, continuity of patient care.
Introdução
A fibrose cística
(FC) é uma doença genética, com acometimento multissistêmico
e de grande complexidade. Desta forma, é fundamental a atuação de uma equipe
multiprofissional para o melhor manejo da doença [1,2]. No Brasil, o tratamento
da FC ganhou maior evidência nos últimos 25 anos, resultado das atividades de
centros de tratamento de fibrocísticos, do esforço
das associações de pais representados pela ABRAM (Associação Brasileira de
Assistência à Mucoviscidose) e, mais recentemente,
pelo Grupo Brasileiro de Estudos em Fibrose Cística (GBEFC). O manejo da FC, no
país, tem se tornado cada vez mais eficiente, com medidas para a promoção da
educação continuada, diagnóstico precoce e tratamento multidisciplinar.
Dentro de um complexo
regime terapêutico que inclui inaloterapia, antibioticoterapia, suporte nutricional e prescrição de
exercícios, a fisioterapia é parte essencial no tratamento da doença,
principalmente no manejo do quadro pulmonar. Deve ser iniciada precocemente, no
momento do diagnóstico, e integra os consensos de tratamento da doença como um
importante recurso terapêutico não farmacológico [1,3]. É considerada
suporte imprescindível no acompanhamento e manutenção da função pulmonar e da
capacidade de exercício, bem como no cuidado rotineiro com a higiene brônquica
e adequação ventilatória. O fisioterapeuta deve ser qualificado e atualizado
quanto aos diferentes recursos terapêuticos disponíveis e deve respeitar os
diferentes níveis de comprometimento da doença, ajustando a terapia a cada
paciente, de forma personalizada. [1,4].
Apesar da evolução no
tratamento, poucos serviços brasileiros apresentam protocolos sistematizados de
atendimento interdisciplinar ou fisioterapêutico para atendimento da FC. No
estado do Espírito Santo foi proposto um protocolo de referência para
tratamento desses pacientes, contando com o acompanhamento de uma equipe
multidisciplinar e respeitando-se a competência de atuação de cada profissional
da equipe [5]. Diferente do PASFIC aqui proposto, não há sistematização dos
atendimentos da fisioterapia, nem dos outros profissionais, tendo cada membro
da equipe a liberdade de conduta. De certa forma, a
liberdade dificulta a padronização e registro das terapêuticas, por isso, a
implantação e utilização de protocolos de atendimentos em FC podem melhorar a
adesão, promover melhor acompanhamento e controle da gravidade da doença, e
assim otimizar o trabalho da equipe multidisciplinar
[6].
Com o intuito de
suprir uma necessidade de controle, acompanhamento, padronização e avaliação da
assistência fisioterapêutica de um centro de referência, elaborou-se o
Protocolo de Atendimento e Seguimento de Fisioterapia na Fibrose Cística
(PASFIC). O objetivo do PASFIC é caracterizar a população, identificar as
alterações clínicas e acompanhar o atendimento fisioterapêutico de pacientes
com FC, para viabilizar suporte assistencial individualizado, além de ser um
instrumento de informação para todas as especialidades da equipe
multidisciplinar, tanto para assistência quanto para estruturação de banco de
dados e pesquisas.
Material
e métodos
O Protocolo de
Atendimento e Seguimento Fisioterapêutico na Fibrose Cística (PASFIC) foi
estabelecido para o atendimento fisioterapêutico do centro de referência em
atendimento de pacientes com FC do Hospital de Clínicas da Universidade Estadual
de Campinas, São Paulo, Brasil. Sua estruturação surgiu da prática clínica da
equipe multidisciplinar, reuniões científicas na instituição e a consulta de
manuais e materiais internacionais de fundações e centros de referência de
assistência aos pacientes. O PASFIC aborda 10 itens: 1) Monitorização das
técnicas de fisioterapia; 2) Aplicação de escores de gravidade; 3) Aplicação de
escores de exacerbação pulmonar; 4) Avaliação pondero-estatural;
5) Avaliação do sistema respiratório; 6) Realização sistematizada de
espirometria; 7) Obtenção e registro da cultura de secreção das vias
respiratórias; 8) Monitorização da adesão; 9) Verificação de habilidades
funcionais; 10) Avaliação de anormalidades posturais (Quadro 1).
Um item 11, que
corresponde à rotina dos exames laboratoriais e do atendimento médico é
utilizado pelo centro de referência, mas não faz parte do escopo deste artigo.
Quadro
1 – Itens contemplados no Protocolo de
Atendimento e Seguimento Fisioterapêutico na Fibrose Cística (PASFIC).
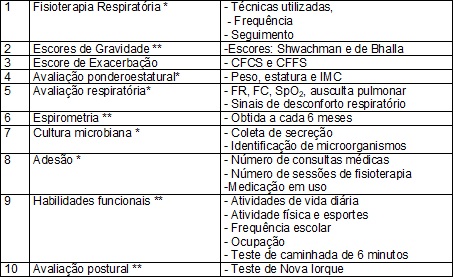
CFCS = Cystic Fibrosis Clinical Score; CFFS = Cystic Fibrosis Foundation Score; IMC = índice de massa corporal;
FR = frequência respiratória; FC = frequência cardíaca; SpO2
= saturação de pulso de oxigênio; * = realizado em todas as consultas no centro
de referência; ** = realizado duas vezes ao ano.
O PASFIC contempla
uma ficha de avaliação inicial, (primeiro atendimento) (Quadro 2) para a caracterização do paciente. Cada um dos dez itens
do PASFIC tem uma escala de 0 até um ponto. A
pontuação máxima do protocolo é de 10 e corresponde a uma situação favorável ao
paciente em relação aos itens avaliados (fisioterapia, adesão, exacerbação, postura)
(Quadro 2).
Quadro
2 - Sistema de pontuação do PASFIC.
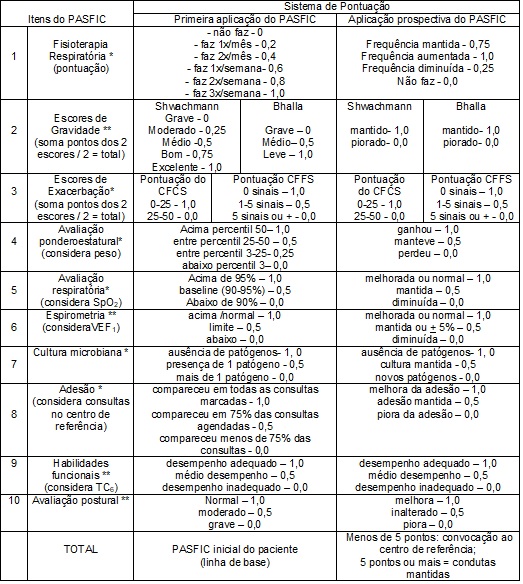
VEF1 = volume expiratório
forçado no primeiro segundo; SpO2 =
saturação de pulso de oxigênio; CFCS = Cystic Fibrosis Clinical Score; CFFS = Cystic Fibrosis Foundation Score;
TC6 =Teste de caminhada de 6 minutos; * = realizar em todas as consultas no
centro de referência; ** = realizar duas vezes ao ano.
A ficha para
aplicação prospectiva e controle da evolução dos pacientes é apresentada nos
Quadros 2 e 3. Todos os critérios são avaliados duas
vezes ao ano, retratando o perfil clínico de cada indivíduo e o monitoramento
quantificado de sua evolução. Com base na primeira avaliação, o seguimento é
realizado comparando-se as subsequentes. A diminuição da pontuação é
acompanhada por toda equipe multiprofissional e o item comprometido é avaliado
de forma mais minuciosa. Caso o paciente apresente pontuação do PASFIC igual ou
inferior a cinco pontos, ou apresente a pontuação zero ou diminuída em algum
dos 10 itens citados, o paciente é convocado para consulta extra, na qual novas
condutas são indicadas e orientações feitas aos pais, e a equipe
interdisciplinar discute estratégias de melhora dos itens de baixa pontuação.
Quando o PASFIC se apresenta acima de cinco pontos, a rotina de atendimento é mantida.
Outros itens do PASFIC são avaliados em toda consulta, subsidiando a
assistência e dinâmica do atendimento ambulatorial.
Quadro
3 - Ficha de seguimento do PASFIC
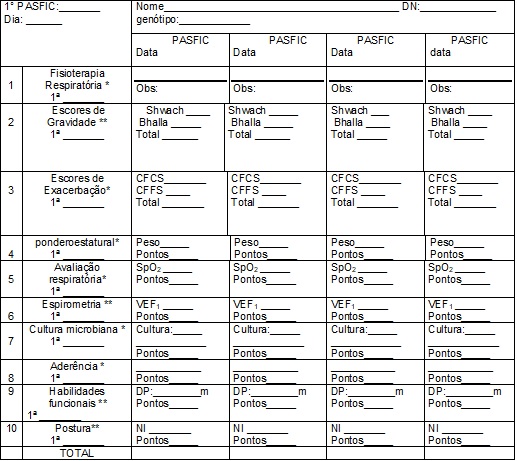
DN = data de nascimento,
Shwach: escore de Shwachman;
CFCS = Cystic Fibrosis Clinical Score; CFFS = Cystic Fibrosis Foundation Score; SpO2
= saturação de pulso de oxigênio; VEF1 = volume expiratório forçado no primeiro
segundo; DP = distância percorrida no TC6; NI: avaliação postural de Nova
Iorque.
Monitorização
das técnicas de fisioterapia respiratória
Para avaliação do
critério relacionado à fisioterapia, monitora-se a realização de técnicas
fisioterapêuticas propostas segundo o Standards of Care and
Good Clinical Practice for the Physiotherapy Management of Cystic Fibrosis Clinical Guidelines for Physiotherapy Management of CF Trust de 2011 [7]. As mães ou acompanhantes respondem a
um questionário sobre o acompanhamento da fisioterapia respiratória (Quadro 4) e, nesta entrevista, também são feitas orientações com
relação à aplicação das técnicas adequadas à idade e quadro de cada paciente.
Essa monitorização quanto à fisioterapia é feita em toda consulta ambulatorial.
Quadro
4 – Acompanhamento do tratamento
fisioterapêutico.
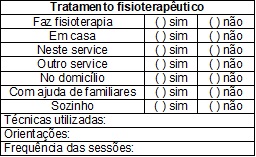
Escores
de avaliação da gravidade da doença
Para avaliação da
gravidade da doença o protocolo inclui dois escores: Shwachman
modificado (ESM) [8] e escore tomográfico de Bhalla
(EB) [9]. A aplicação desses escores deve acontecer duas vezes por ano, durante
o atendimento ambulatorial dos pacientes com FC.
O ESM é aplicado,
pela equipe médica, com o paciente fora de período de exacerbação da doença. É
dividido em quatro itens: atividade geral, exame físico, nutrição e achados
radiológicos (Quadro 5). Para cada um, a pontuação
máxima é de 25 pontos e a mínima de cinco. Quanto menor o valor, pior o quadro
clínico do paciente. O ES é graduado em excelente (86-100), bom (71-85), médio
(56-70), moderado (41-55) e grave (≤ 40). Deve ser aplicado por três
profissionais médicos, sendo o valor final a média de pontos dos avaliadores.
Para aplicação deste escore, a equipe de fisioterapia se mobiliza para obtenção
das informações, auxilia no exame físico e na captação dos exames radiológicos
para posterior análise.
Quadro
5 – Escore de Shwachman
modificado (Quadro elaborado a partir da referência 7)
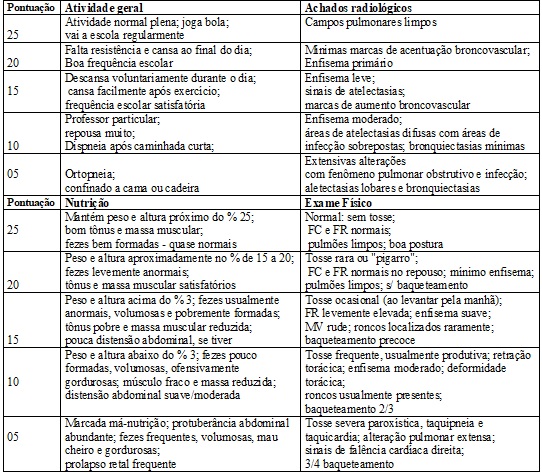
MV = murmúrio
vesicular; FC = frequência cardíaca; FR = frequência respiratória; SpO2 = saturação de pulso de oxigênio.
No EB a pontuação é
feita por 9 categorias, com valor de 3 pontos cada, e
a pontuação máxima é sinônimo de gravidade. O resultado final do escore deve
ser subtraído de 25, e quanto menor esse resultado, mais grave o paciente
(Quadro 6). A avaliação dever ser feita por 3 radiologistas, através da técnica de quantificação
morfológica. Os exames tomográficos, realizados a cada dois anos, são entregues
pelos pais ou responsáveis para equipe de fisioterapia durante atendimento
ambulatorial, para que este profissional encaminhe à equipe médica.
Quadro
6 – Escore de Bhalla
(quadro elaborado a partir do artigo original de Bhalla,
1991) [8].
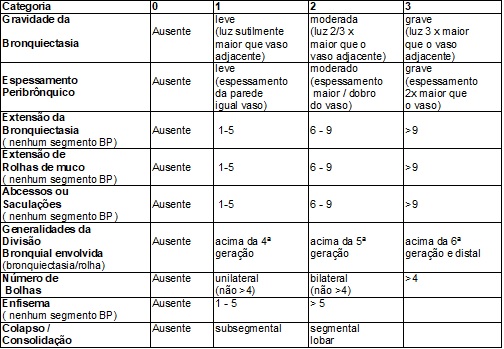
BP = bronco pulmonar.
Avaliação
da exacerbação pulmonar
Para avaliação da
exacerbação pulmonar, aplicam-se dois escores, o Cystic
Fibrosis Clinical Score
(CFCS) [10], e a pontuação dos onze sinais de exacerbação pulmonar padronizados
pela Cystic Fibrosis
Foundation (CFFS) [11]. Na aplicação do CFCS, o fisioterapeuta considera 5 critérios objetivos e 5 subjetivos. Os sinais e sintomas
são graduados numa escala de 0 a 5 pontos, recebendo maior pontuação quanto
pior a clínica, totalizando um máximo de 50 pontos (Quadro 7).
A quantificação dos critérios objetivos do escore é feita pela avaliação física
e, para os critérios subjetivos, através das informações colhidas em entrevista
com a mãe ou acompanhante [10].
Quadro
7 - Escores Cystic Fibrosis Clinical Score (CFCS).
Quadro elaborado a partir do
artigo
original de Kanga, 1994 [9].
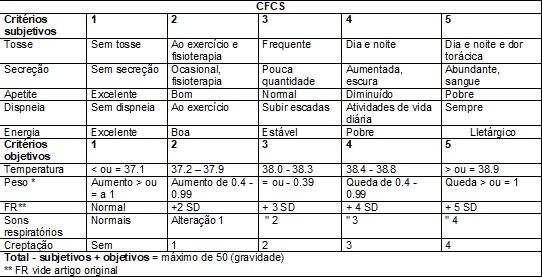
FR = frequência
respiratória, SD = desvio padrão.
O sistema de
pontuação da CFFS [11] avalia a presença ou ausência de sinais e sintomas de
exacerbação pulmonar, conforme o quadro 8. A presença
de 5 ou mais sinais, de um total de 11, sugere
exacerbação pulmonar aguda. Ambos os escores são aplicados em todas as
consultas em que o paciente comparece ao centro de referência.
Quadro
8 – Onze sinais e sintomas de exacerbação pulmonar padronizados pela Cystic Fibrosis Foundation (CFFS) [10].
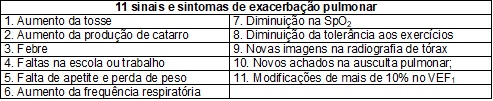
VEF1 = volume
expiratório forçado no primeiro segundo, SpO2
= saturação periférica de oxigênio.
Avaliação pondero estatural
A medida minuciosa do
peso e da estatura do paciente, para verificação da adequação do crescimento e
desenvolvimento linear, é realizada pela equipe médica ou de enfermagem. Após
avaliação, a equipe de fisioterapia realiza o registro dos resultados, de
acordo com a classificação por percentil [12] e acompanha o crescimento
pondero-estatural do paciente a cada retorno às
consultas ambulatoriais.
Exame
do sistema respiratório
Em todas as consultas
ambulatoriais, o fisioterapeuta verifica os parâmetros de frequência
respiratória, frequência cardíaca, saturação periférica de oxigênio, sinais de
desconforto respiratório e a ausculta pulmonar em duas situações: 1) medidas
basais apresentadas nos dias de consulta ambulatorial e 2) avaliação pré e pós-intervenção fisioterapêuticas. Essa
sistematização de coleta de dados permite controlar a resposta do paciente ao
procedimento de fisioterapia respiratória, monitorar as condições clínicas do
paciente e avaliar necessidade de oxigenioterapia.
Espirometria
A espirometria é
realizada duas vezes ao ano em pacientes com idade acima de seis anos e segue
as normas da American Thoracic
Society [13]. O fisioterapeuta registra no protocolo
os valores de volume expiratório forçado no primeiro segundo, capacidade vital
forçada, pico e fluxo expiratório forçado entre 25 e 75% da capacidade vital
forçada, obtidos no último exame, compara com resultados anteriores e colabora
na monitorização da evolução da doença pulmonar.
Cultura
de secreção de orofaringe ou de escarro obtido
O fisioterapeuta
realiza a coleta de secreção das vias respiratórias, por meio do escarro ou “swab” de orofaringe, acompanha o resultado e faz o registro
do(s) microorganismo(s) encontrado(s) [2,7,14].
Estes dados permitem as definições de
colonização
aguda, colonização crônica, infecção
aguda (exacerbação pulmonar) e infecção
crônica. Também permite o acompanhamento das
exacerbações pulmonares e facilita
o controle de infecção cruzada dentro do serviço.
A coleta das secreções do
trato respiratório e seu registro são feitos em todas as
consultas.
Adesão
A aplicação do
PASFIC, em todas as consultas ao centro de referência, auxilia a monitorização
da adesão dos pacientes aos diversos tratamentos. Contabiliza-se o número de
consultas médicas, o número de sessões de fisioterapia, a medicação prescrita e
a utilizada, as técnicas de fisioterapia indicadas e as realizadas, a
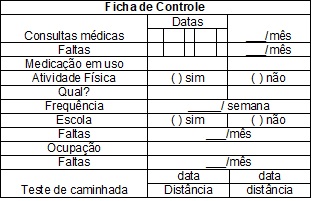
frequência sugerida e a frequência referida pelos responsáveis (Quadro 9).
Quadro
9 – Ficha do controle do atendimento
ambulatorial.
Habilidades
funcionais
A equipe de
fisioterapia faz o registro das atividades de vida diária, atividade física,
esportes, ocupação e frequência escolar (Quadro 9).
Duas vezes ao ano, aplica-se o teste de caminhada de seis minutos (TC6) nos
pacientes acima de seis anos de idade, segundo normas da American Thoracic Society
(2014), para uma avaliação quantificada da tolerância e capacidade ao exercício
[15]. O teste é realizado com os pacientes fora do quadro de exacerbação
pulmonar aguda, conforme o CFCS e o CFFS.
Anormalidades
posturais
Para avaliação
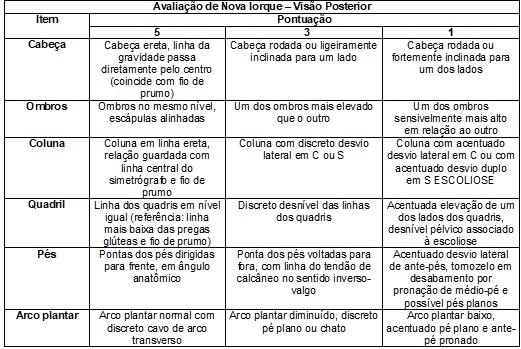
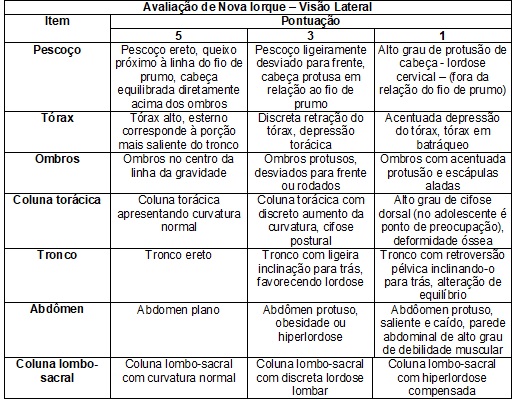
postural dos pacientes, o fisioterapeuta aplica o Teste de Nova Iorque, que
contempla treze itens, sendo 5,0 pontos para o padrão normal, 3,0 para
alteração moderada e 1,0 para grave (Quadro 10) [16]. Cada indivíduo é avaliado
no perfil posterior e lateral, recebendo uma classificação final de acordo com
a soma de todos os itens. É classificado como normal (56 a 65), moderado (40 a
55) e grave (01 a 39) [16]. A verificação do padrão postural é realizada duas
vezes ao ano.
Quadro
10 -
Avaliação Postural de Nova Iorque. Quadro
elaborado a partir do artigo original de Santos et al.
[15].
A sistematização na
aplicação dos itens de 1 a 10, (Quadro 1) é a
estrutura do PASFIC. A proposta é de que esse instrumento seja aplicado duas
vezes por ano durante os atendimentos ambulatoriais nos centros de referência
em FC.
A aplicação do PASFIC
possibilita armazenar dados sobre adesão às terapêuticas propostas, evolução
clínica, a gravidade, o estado de colonização ou de infecção do trato
respiratório, os aspectos nutricionais e comparação de dados dos pacientes com
FC.
Discussão
Em razão do
acometimento multissistêmico e cronicidade
característica, a FC é a doença que impõe um dos maiores e mais intensos
regimes de tratamento [2,14].
As necessidades de
atendimento interdisciplinar levaram os fisioterapeutas e os médicos de um
centro universitário de referência no atendimento em FC, a elaborar um
protocolo de atendimento e seguimento com o objetivo de viabilizar o
atendimento multiprofissional e auxiliar na monitorização e acompanhamento da
evolução clínica da doença, de forma individualizada.
O estímulo ao
diagnóstico precoce, o acesso a um arsenal terapêutico específico, a
humanização do atendimento, a preocupação com a qualidade de vida de pacientes
e seus familiares, bem como métodos para incentivar a adesão à terapia
medicamentosa e à fisioterapia, transformaram-se nos pilares que contribuíram
para modificar a sobrevida media dos fibrocísticos
nas últimas três décadas, com uma idade média predita de 27 para 41 anos
[17,21].
O curso típico da FC
é pontuado por exacerbações pulmonares agudas em que há necessidade de
internação e intensificação das terapias. Durante os episódios de exacerbação
pulmonar ocorre piora dos sinais e sintomas respiratórios, sendo necessária à
hospitalização para tratamento com antibioticoterapia
intravenosa, intensificação da fisioterapia respiratória e do suporte
nutricional [2,14,22-24]. Os sinais e sintomas
associados a estes episódios incluem: inapetência, perda de peso, febre,
aumento da frequência e intensidade da tosse, aumento na produção de escarro,
alteração na reologia e coloração das secreções do trato respiratório, aumento
da frequência respiratória, absenteísmo escolar ou do trabalho. O uso da
musculatura acessória durante a respiração, presença de retrações, taquicardia,
diminuição da tolerância ao exercício, alteração da ausculta pulmonar, presença
de infiltrados na radiografia de tórax, diminuição da saturação de oxigênio e
dos valores espirométricos também são observados
[24]. Na maioria dos centros, somente a espirometria é utilizada para monitorar
a evolução da doença pulmonar nos pacientes com FC. Sendo assim, crianças
abaixo de 6 anos não são contempladas.
Para a identificação,
quantificação e qualificação dos sinais e sintomas na exacerbação pulmonar
aguda, vários escores têm sido utilizados [25]. Dentre os principais escores o Cystic Fibrosis Clinical Score
(CFCS) ou escore de Kanga [10] avalia a exacerbação
pulmonar aguda, preconizando assim uma intervenção precoce, prediz melhora ou
piora da função pulmonar e os efeitos de diferentes terapêuticas, sendo um
método barato e de simples aplicabilidade, o que justifica sua aplicação na
rotina nos serviços de referência para FC. Sua aplicação sistematizada pode
contribuir com o sucesso do manuseio dos regimes de tratamento da doença, uma
vez que estimula a adesão e a habilidade da família aos cuidados com o paciente
[10].
No manejo do paciente
com FC dois fatos são fundamentais: que o atendimento seja realizado em centros
de atendimentos interdisciplinares e que haja adesão ao tratamento pelos
pacientes. Alguns trabalhos relatam que a adesão ao tratamento
multiprofissional pode ser maior quando o paciente mantém um contato regular
com o fisioterapeuta [6,26,27]. Pacientes que não
realizam acompanhamento fisioterapêutico com frequência devem realizar
anualmente uma sessão completa e avaliação detalhada em um centro de referência
para tratamento da doença.
O fisioterapeuta é o
profissional do centro de referência em FC que, por se encontrar em contato
direto com o paciente e com seus familiares, pode aplicar o PASFIC e discutir com a equipe de saúde, o manejo dos
pacientes, baseado em sua pontuação e evolução dos escores.
Há de se considerar
também que os escores são caracterizados por avaliação qualitativa e quantitativa
de sinais e sintomas respiratórios, como tosse e secreção, elementos
monitorados rotineiramente pelo fisioterapeuta.
A literatura reforça
que o papel do fisioterapeuta não está limitado à depuração das secreções
brônquicas, mas também inclui a coleta de secreção, manutenção da função
pulmonar e o encorajamento nas terapias de suporte [7,28], conforme apresentado
neste protocolo. Além disso, o fisioterapeuta pode desempenhar um importante
papel para a transição do cuidado do paciente pediátrico para um programa de
assistência na vida adulta, o que pode impactar na aderência ao tratamento
neste processo.
A participação da
fisioterapia na equipe multiprofissional é um instrumento positivo. Morton et al. [26] relataram
que o fibrocístico que mantém contato regular com o
fisioterapeuta tem melhor entendimento, adesão e efetividade quanto aos programas
de tratamento. Essa expressividade está positivamente associada ao grau de
adesão da família [6], embora existam poucas publicações sobre medidas de
adesão ao tratamento fisioterapêutico na FC.
Sabe-se que a adesão
ao tratamento é mais satisfatória quando os pacientes recebem orientações em
grandes centros, mesmo que a continuidade da terapêutica seja realizada em
unidades de saúde mais próximas do domicílio [6,26]. A adesão ao tratamento
global da FC é uma questão complexa e multifatorial. Investigações indicam que
o tratamento medicamentoso tem maior adesão, enquanto o tratamento nutricional
e de higiene brônquica são mais críticos. Além disso, há um número de fatores
que influenciam a aderência aos regimes terapêuticos, incluindo o conhecimento
dos pais e da criança, a compreensão quanto ao tratamento prescrito, o estresse
e a estratégia dos pais para gerenciar o tratamento [28-30]. A participação e
envolvimento dos familiares é um fator importante na adesão ao tratamento e
melhora clínica [6,7,28,32]. A baixa adesão autorrelatada às recomendações fisioterapêuticas
associou-se com piores achados radiológicos, maior número de hospitalizações e
diminuição da qualidade de vida em pacientes pediátricos com FC [33].
Uma dificuldade no
manejo fisioterapêutico é a necessidade do tratamento diário que demanda tempo
prolongado e sem resultados imediatos. O conhecimento das condições e habilidades
funcionais de cada paciente, de seus hábitos e atividades de vida diária também
facilitam a inserção da fisioterapia na rotina do paciente, podendo adaptar
melhor o regime terapêutico de acordo com sua rotina. Outra dificuldade é a
variabilidade da manifestação clínica entre os pacientes e a preferência dos
mesmos por procedimentos independentes e autônomos. Portanto, a melhora da
adesão depende da indicação de técnicas que melhor se ajustam à idade, à
manifestação da doença pulmonar e à condição socioeconômica do paciente e seus
familiares.
O acompanhamento do
crescimento e desenvolvimento do paciente, garantindo o treinamento das
técnicas de maior independência durante a terapia de desobstrução brônquica
domiciliar, também contribui para maior aceitação da terapêutica. Isso fica
cada vez mais evidente de acordo com o avanço da idade. O Flutter®, apesar do alto custo, é
referido como técnica de escolha por grande parte dos pacientes, pela fácil
aplicabilidade e por não requerer ajuda. A literatura aponta este recurso
fisioterapêutico como preferido pelos pacientes em relação à fisioterapia
convencional [16,24].
Outro motivo para
baixa adesão à fisioterapia pode ser atribuído à dificuldade na avaliação do
efeito de cada técnica, inviabilizando a comparação entre as muitas utilizadas
[34]. Os trabalhos e experiências clínicas apresentam diferenças na aplicação
dos procedimentos, na intensidade, frequência e duração do tratamento nas
diversas partes do mundo [35]. Essas limitações de método de pesquisa
dificultam os estudos sobre os efeitos das técnicas fisioterapêuticas, sendo
raras às evidências científicas de nível adequado (1 e
2) [4,7,25,34-38].
A orientação também é
importante para adesão ao tratamento. Como não há uma técnica considerada
"gold standard" em fisioterapia
respiratória na FC, é importante adequar o tratamento à necessidade individual
e oferecer ao paciente e a família a oportunidade de escolher a melhor terapia
[28,39,40].
O fisioterapeuta é um
membro integrante da equipe multidisciplinar e tem a atuação claramente
definida na condução e orientação de técnicas das terapias inalatórias em
relação à indicação dos aparelhos mais adequados, no treinamento dos pais e
pacientes quanto ao uso, manutenção e limpeza destes; na escolha das técnicas
mais adequadas e treinamento dos familiares e pacientes; indicação, orientação
e monitoramento de atividade física; no ensino, treinamento e atualizações
sobre novas técnicas fisioterapêuticas dos pais, pacientes e outros fisioterapeutas
envolvidos; em medidas para assegurar e encorajar a adesão ao tratamento dos
pacientes e familiares; no auxílio na adaptação e adesão ao uso de ventilação
mecânica não invasiva e oxigenioterapia; na
intensificação do tratamento nas exacerbações da infecção pulmonar; na
manutenção de um adequado alinhamento postural, para prevenir complicações
musculoesqueléticas; na colaboração e aplicação de protocolos de avaliações
baseados em escores de gravidade e exacerbações; na prevenção e tratamento da
incontinência urinária e suporte durante a gravidez e na cooperação com
pacientes e familiares para a realização dos ajustes ao tratamento de maneira
individualizada e eficiente [14,22,23].
Segundo Button et al. [28] e Prasad
et al. [1], há evidências clínicas de
que a fisioterapia respiratória ajude a retardar a progressão da doença
pulmonar em crianças e adolescentes com FC. Considerando que os sintomas
respiratórios, como a função pulmonar prejudicada e as exacerbações
respiratórias foram os fatores que mais impactaram na qualidade de vida de
adolescentes e adultos com FC, a atuação do fisioterapeuta torna-se essencial
junto ao cuidado multidisciplinar envolvido no que diz respeito à visão
subjetiva do paciente em relação à doença [41].
O
PASFIC inclui a
avaliação postural com objetivo de avaliar as
repercussões e prevenir as
alterações de postura em pacientes com FC. A
atuação da fisioterapia nas
alterações posturais destes pacientes também tem
sido discutida. Alguns estudos
têm observado relação entre presença de
alteração postural, idade, infecção
pulmonar e diminuição da densidade mineral óssea
nesse grupo [42-44], assim
como a alta prevalência de deformidades torácicas que
podem, a
longo prazo, prejudicar a função pulmonar [45]. Desta forma, a
intervenção fisioterapêutica também é importante para esta abordagem.
O fisioterapeuta
contribui com informações e realização de avaliações específicas que agilizam e colaboram com equipe multiprofissional e, na
prática, tem subsídios para aplicação de escores clínicos, organização e
registro de exames laboratoriais, monitorização da clínica e das atividades
funcionais do paciente, procedimento estes que podem ser incorporadas
sistematicamente ao atendimento do paciente com FC.
Com o objetivo de
definir um padrão na rotina de avaliação, monitoramento e tratamento da FC na
Europa, Eitan Kerem et al. [2] publicaram uma proposta de um
modelo de centro de referência para o tratamento dessa enfermidade. Segundo
estes autores, o estabelecimento de uma equipe de profissionais experientes é
essencial para a otimização terapêutica, aumento da
sobrevida e melhora na qualidade de vida. Dentre os profissionais, o
fisioterapeuta tem papel importante na equipe multidisciplinar, pois é aquele
que faz parte da rotina de vida dos pacientes, uma vez que a fisioterapia
respiratória deve ser diária. Sendo assim, o instrumento aqui proposto - PASFIC
– garante a esses profissionais uma maior segurança na monitorização do quadro,
com observação sistematizada da evolução do quadro pulmonar e físico,
assessorando no prognóstico da doença. Além disso, as medidas terapêuticas são
focadas nas avaliações clínicas frequentes, monitorização das complicações e
intervenções precoces por médicos e outros profissionais da saúde, e as
informações obtidas no modelo padronizado aqui proposto pode auxiliar nesse
sentido.
Considerando uma das
definições da palavra protocolo, que contempla a ”padronização de procedimentos
que são dispostos para a execução de uma determinada tarefa”, a proposta do
PASFIC é expor aos profissionais de centros de referência em FC as atividades inerentes a este profissional no manejo
efetivo deste grupo de pacientes.
Conclusão
Pouco se tem
publicado sobre protocolos de atendimento fisioterapêutico no tratamento de fibrocísticos. A aplicação sistematizada de escores de
avaliação clínica para pacientes com FC, bem como a avaliação física e o
questionamento aos responsáveis com relação ao tratamento multidisciplinar
permitem caracterizar a população atendida, ajustar a terapêutica e comparar a
eficácia e efetividade do manejo interdisciplinar.
O PASFIC foi
desenvolvido em um centro de atendimento a FC com mais de 30 anos de
experiência. A aplicação regular do PASFIC, que considera as diferentes
manifestações de gravidade da doença, a rotina de fisioterapia respiratória,
técnicas e intervenções utilizadas pelo paciente e os quadros de exacerbação
pulmonar, pode auxiliar equipes multiprofissionais e uniformizar dados para
pesquisa e atendimento de outros centros de tratamento em FC.
Eventos
Trabalho apresentado
em 2006 no Primeiro Congresso Brasileiro Interdisciplinar de FC (São
Paulo/Brasil), organizado pelo Grupo Brasileiro de Fibrose Cística, tendo sido
agraciado com o Prêmio de Primeiro lugar na Categoria dos trabalhos
apresentados na forma de pôsteres comentados e o segundo lugar na categoria
Pôster.
Agradecimentos
Os autores agradecem
aos membros da equipe interdisciplinar de atendimento a fibrose cística do
ambulatório de pediatria do Hospital de Clínicas da Universidade Estadual de
Campinas/ São Paulo, Brasil.
Referências
- Prasad SA, Main E, Dodd ME. Finding consensus on the physiotherapy management of assymptomatic infants with Cystic Fibrosis. Pediatr Pulmonol
2008;43:236-44.
- Kerem E, Conway S, Elborn
S, Heijerman H. Standards of care for patients with
cystic fibrosis: a European Consensus. J Cyst Fibros
2005;4:7-26.
- Smyth AR, Bell SC, Bojcin S, Bryon M, Duff A, Flume P et al. European cystic fibrosis society standards of
care: best practice guidelines. J Cyst Fibros 2014;
13:23-42.
- Daniels T, Morrison L, Harnett N, Lewis S. Standards of care and good
clinical practice for the physiotherapy management of cystic fibrosis. Cystic Fibrosis
Trust 2017.
- Melotti RCNC, Ferrão DMT, Marchette AC, Silva EPS, Malini
FB et al. Protocolo Assistencial de Fibrose Cística
Serviço de Referência Pediátrico e Adulto do Estado do Espírito Santo. Governo
do Espírito Santo; 2016.
- Gomez de Aguero MIB, Hernandez GG, Gartner
S y Grupo de Trabajo de Fibrosis
Quística. Protocolo de diagnóstico y seguimiento de los pacientes con Fibrosis quística.
An Pediatr (Barc) 2009;71:250-64.
- Association of Chartered Physiotherapists in Cystic Fibrosis. Standards of care and good clinical practice for the
physiotherapy management of cystic fibrosis. 2nd ed. London: Cystic
Fibrosis Trust; 2011. Available from:
https://www.cysticfibrosis.org.uk/about-cf/publications/consensus-documents.aspx
- Doershuk CF, Matthews LW,
Tucker AS, Nudleman H, Eddy G, Wise M et al. A 5 year clinical evaluation of a therapeutic program for patients
with cystic fibrosis. J Pediatr 1964;65:677-93.
- Bhalla M, Turcios N, Aponte V, Jenkins M, Leitman BS, McCauley D et al. Cystic Fibrosis:
scoring system with thin-section CT. Radiol 1991;179:783-8.
- Kanga J, Kuhn R, Craigmyle L, Haverstock D,
Church D. Cystic Fibrosis Clinical Score: A new scoring system to evaluate
acute pulmonary exacerbation. Clin Ther 1999;21:1343-56.
- Ramsey BW, Boat TF. Outcome measures for clinical trials in cystic
fibrosis. J Pediatr 1994;124:177-92.
- Kuczmarski RJ, Ogden CL, Guo SS, Grummer-Strawn LM, Flegal KM, Mei Z et al. 2000 CDC Growth Charts for the
United States: methods and development. Vital Health Stat 2002;246:1-190.
- Miller MR, Hankinson J, Brusasco V, Burgos F, Casaburi R, Coates A et al. Standardization of spirometry. American Thoracic Society.
Eur Respir J 2005;26:319-38.
- Hurley MN, Cámara M, Smyth AR. Novel
approaches to the treatment of Pseudomonas aeruginosa
infections in cystic fibrosis. Eur Respir J 2012;40:1014-23.
- Holland AE, Spruit MA, Troosters
T, Puhan MA, Pepin V, Saey D et al. An official
European Respiratory Society/American Thoracic Society technical standard:
field walking tests in chronic respiratory disease. Eur Respir
J 2014;44:1428-46
- Santos JB, Moro ARP, Cesar MR, Reis
PF, Luz JD, Reis DC. Descrição do método de avaliação postural de Portland State University. Fisio Brasil 2005;6:392-5.
- Elborn JS, Shale DJ, Britton JR. Cystic
fibrosis: current survival and population estimates to the year 2000. Thorax
1991;46:881–5.
- Mahadeva R, Webb K, Westerbeek RC, Carroll NR, Dodd ME, Bilton
D et al. Clinical outcome in relation to care in centres
specialising in cystic fibrosis: cross sectional
study. BMJ 1998;316:1771-5.
- Ratjen F, Doring
G. Cystic fibrosis. Lancet 2003;361:681-9.
- Dodge JA, Lewis PA, Stanton M, Wilsher J.
Cystic Fibrosis mortality and survival in the UK: 1947–2003. Eur Respir J 2007;29:522-6.
- Cystic Fibrosis Foundation Patient Registry. 2016 Annual Data Report. Maryland: Cystic
Fibrosis Foundation; 2017.
- Kennedy MJ. Current status of gene therapy for Cystic
Fibrosis Pulmonary Disease. Am J Respir Med
2002;1:349-60.
- Downey DG, Brockbank S, Marptin
SL, Ennis M, Elborn JS. The effect of treatment of cystic fibrosis pulmonary
exacerbations on airway and systemic inflammation. Pediatr
Pulmonol 2007;42:729-35.
- Smyth A, Elborn JS. Exacerbations in cystic
fibrosis: management. Thorax 2008;63:180-4.
- Santos CIS, Ribeiro
JD, Ribeiro AF, Hessel G. Análise crítica dos escores
de avaliação de gravidade da fibrose cística: Estado da arte. J Bras Pneumol 2004;30:286-98.
- Morton S, Gilbert J, Littlewood JM. The current physical therapy regimens of 108 consecutive patients
attending a regional cystic fibrosis unit. Scand
J Gastroenterol 1988;23:110-3.
- Robinson P. Cystic fibrosis. Thorax 2001;56:237-41.
- Buttom BM, Lannefors
L, Mcllwaine M. Physiotherapy in infants and young
children with cystic fibrosis: current and practice and future developments. J
R Soc Med 2004;97:8-25.
- Ievers CE, Brown RT, Drotar D, Caplan D, Pishevar BS, Ambert RG. Knowledge of physician prescriptions and adherence to treatment
among children with cystic fibrosis and their mothers. J Dev Behav Pediatr
1999;20:335-43.
- Kettler JL, Sawyer SM, Winefield HR, Greville HW. Determinants of adherence in adults with cystic
fibrosis. Thorax 2002;57:459-64.
- Tipping CJ, Scholes RL, Cox NS. A qualitative study of physiotherapy education for
parents of toddlers with cystic fibrosis. J Cyst Fibros
2010;9:205-11.
- Prasad A, Tannenbaum EL, Mikelsons
C. Pysiotherapy in cystic fibrosis. J
R Soc Medic 2000;38:27-36.
- Feiten TS, Flores JS,
Farias BL, Rovedder PM, Camargo EG, Dalcin PT et al. Respiratory therapy: a problem among children and adolescents with
cystic fibrosis. Braz J Pneumol
2016;42:29-34.
- Prasad A, Main E. Finding evidence to support airway clearance
techniques in cystic fibrosis. Disabil Rehabil 1998;20:235-46.
- Main E, Prasad A, Van der Schans C.
Conventional chest physiotherapy compared to other airway clearance techniques
for cystic fibrosis. Cochrane Database Syst Rev 2005;
25:CD002011.
- Flume PA, Robinson KA, O’Sullivan BP, Finder JD, Vender RL, Wiley-Courand DB et al. Clinical Practice Guidelines for
Pulmonary Therapies Committee. Cystic fibrosis pulmonary guidelines: airway
clearance therapies. Respir Care 2009;54:522-37.
- McIlwaine M. Chest physical
therapy, breathing techniques and exercise in children with CF. Paediatr Respir Rev 2007;8:8-16.
- Van der Schans C, Postma
DS, Koeter GH, Rubin BK. Physiotherapy and bronchial
mucus transport. Eur Respir
J 1999;13:1477-86.
- Rand S, Hill L, Prasad SA. Physiotherapy in cystic fibrosis: optimizing
techniques to improve outcomes. Paediatr Respir Rev 2013;14:263-9.
- Robertson CF. How do we choose a therapeutic
regimen in cystic fibrosis? Thorax 2002;57:839-40.
- Habib AR, Manji J, Wilcox PG, Javer AR, Buxton JA, Quon BS. A systematic review
of factors associated with health-related quality of life in adolescents and
adults with cystic fibrosis. An Am Thorac Soc 2015;12:420-8.
- Aris RM, Stephens AR, Ontjes DA, Denene Blackwood A,
Lark RK, Hensler MB et al. Adverse alterations in
bone metabolism are associated with lung infection in adults with Cystic
Fibrosis. Am J Respir Crit Med
2000;162:1674-8.
- Denton JR, Tietjen R, Garerlan
PF. Thoracic kyphosis in
Cystic Fibrosis. Clin
Orthopaed Related Res 1981;155:71-4.
- Tattersall R, Walshaw MJ. Posture
in cystic fibrosis. J R Soc Med
2003;96:18-22.
- Okuro RT, Côrrea EP, Conti
PB, Ribeiro JD, Ribeiro MA, Schivinski CI. Influence of thoracic spine postural disorders on cardiorespiratory
parameters in children and adolescents with cystic fibrosis. J Pediatr
(Rio J) 2012;88:310-6.