REVISÃO
Desmame
prolongado da ventilação mecânica: revisão sistemática e proposição de um
fluxograma de condução
Weaning long-term mechanical ventilation: systematic review and proposal
of a driving flow chart
Graziele de Souza Tavares, Ft*, Ana Paula Azeredo Teixeira, Ft.**, Isabella Diniz
Faria, Ft., M.Sc.***
*Especialista
em Fisioterapia Respiratória pela ASSOBRAFIR, pós-graduada pelo Programa de
Residência Multiprofissional em Saúde na área de Urgência e Trauma do Hospital
Municipal José Lucas Filho, especialista em Saúde Coletiva (UFMG),
**Especialização em Fisioterapia Respiratória, Terapia Intensiva e Reabilitação
(UNIBH), especialista profissional em Terapia Intensiva
Adulto e Neonatal pela ASSOBRAFIR, ***Especialista em Fisioterapia
Respiratória pela UFMG e ASSOBRAFIR, especialista em Terapia Intensiva Adulto
pela ASSOBRAFIR, Especialista em Preceptoria no SUS pelo Hospital Sírio
Libanês, Doutoranda em Ciências da Reabilitação (UFMG)
Recebido em 16 de
maio de 2018; aceito em 12 de agosto de 2018.
Endereço
para correspondência:
Graziele de Souza Tavares, Rua Adelina Patricia de Carvalho, 174 Diamante 30660-312 Belo Horizonte
MG, E-mail: grazieletavares@yahoo.com.br; Ana Paula Azeredo Teixeira:
paulaateixeira@hotmail.com; Isabella Diniz Faria: isabelladinizfaria@yahoo.com.br
Trata-se de um
trabalho de conclusão de curso apresentado ao Programa de Residência
Multiprofissional em Saúde da área de concentração Urgência e Trauma, realizado
no Hospital Municipal José Lucas Filho, em Contagem/MG
Resumo
Introdução: Na literatura
corrente, há escassez de estudos que propõem protocolos de desmame direcionados
aos pacientes em Ventilação Mecânica Prolongada (VMP), ou seja, pacientes em
ventilação mecânica ≥ 21 dias e mais de 6 horas/dia. Objetivo: Realizar revisão sistemática sobre VMP e elaborar uma
proposta de protocolo de desmame prolongado direcionado aos pacientes em VMP.
Material e métodos: Trata-se de uma revisão sistemática para o desenvolvimento
de um protocolo de desmame para pacientes em VMP. As bases de dados: BVS, Medline e PEDro
foram utilizadas para pesquisa dos artigos. Resultados:
Foram encontrados 1546 artigos nas bases consultadas. Desses, somente seis
foram incluídos na análise do estudo, por terem relação com a VMP. Um
fluxograma com padronização das ações foi construído levando em consideração os
achados mais prevalentes nos estudos. Conclusão:
O desmame da VM é um processo complexo, que envolve várias etapas sujeitas a
grande variabilidade, e sua padronização por meio de protocolos resulta em redução
do tempo de VM. Estudos que avaliam a eficácia e o impacto do uso de protocolos
em pacientes com VMP são incipientes. É de suma importância a existência de uma
equipe multidisciplinar no tratamento das deficiências multifatoriais dos
pacientes de VMP.
Palavras-chave: desmame do
ventilador, protocolos clínicos, traqueostomia, unidades de terapia intensiva,
respiração artificial.
Abstract
Introduction: In current literature, there is a shortage of studies that propose
weaning protocols for patients undergoing Long-Term Mechanical Ventilation
(LTMV), that is, patients with Mechanical Ventilation (MV) ≥ 21 days and
more than 6 hours/day. Objective: To
carry out a systematic review on LTMV and to elaborate a proposal of a protocol
of extended weaning directed to the patients in LTMV. Methods: This is a systematic review for the development of a
weaning protocol for LTMV patients. The databases: BVS, Medline and PEDro were used to search the articles. Results: 1546 articles were found in the
databases consulted. Of these, only six were included in the analysis of the
study, because they are related to LTMV. A flow chart with standardization of
actions was constructed taking into account the most prevalent findings in the
studies. Conclusion: MV weaning is a complex process, involving several stages
with great variability, and its standardization through protocols results in
reduced MV time. Studies evaluating the efficacy and impact of protocol use in
patients with LTMV are incipient. The existence of a multidisciplinary team in
the treatment of the multifactorial deficiencies of LTMV patients is very
important.
Key-words: ventilator
weaning, clinical protocols, tracheostomy, intensive care units, respiration,
artificial.
Introdução
A Ventilação Mecânica
(VM) é necessária em aproximadamente 90% dos pacientes críticos internados nas
Unidades de Terapia Intensiva (UTI) [1]. O seu uso prolongado pode gerar lesão
pulmonar, pneumonia associada à VM, sinusites (na presença de intubação nasotraqueal ou orotraqueal),
fraqueza da musculatura respiratória, polineuropatia
do paciente crítico, hemorragia gastrointestinal, aumento da mortalidade e
aumento dos custos hospitalares [2].
Deste modo, houve nos
últimos 20 anos, uma preocupação na produção científica focada em reduzir o
tempo de exposição dos pacientes a VM, aperfeiçoando o processo de retirada do
suporte mecânico ventilatório, denominado "desmame" [3].
O processo de desmame
da VM é definido como um período de transição do suporte mecânico ventilatório
total ou parcial à ventilação espontânea, podendo ser abrupta ou gradual [2,3]. Este processo dura em média 40% do tempo
total de VM, e pode ser mais prolongado nos pacientes com Doença Pulmonar
Obstrutiva Crônica (DPOC) e com Insuficiência Cardíaca Congestiva (ICC),
consumindo respectivamente em média 59% e 48% do tempo total da VM [1,4]. De um
modo geral, esse processo inicia quando a causa da falência respiratória do
paciente foi totalmente controlada ou parcialmente controlada e, finaliza
quando há sucesso na interrupção da VM (extubação em
pacientes intubados ou retirada definitiva do suporte ventilatório em pacientes
traqueostomizados) [5].
As estratégias para
auxiliar no processo de desmame e limitar a exposição do paciente à ventilação
invasiva incluem: a retirada diária da sedação; prevenção do delirium;
avaliação dos critérios fisiológicos ou parâmetros de desmame; Teste de
Respiração Espontânea (TRE); métodos para reduzir o suporte em pacientes que
não passaram no TRE; e mobilização precoce [6,7].
O processo de desmame
da ventilação mecânica inclui um número sistemático de etapas que envolvem
examinar os pacientes para reverter a causa inicial da
falência respiratória, o TRE, e a avaliação da permeabilidade das vias aéreas
[8]. Mas essa avaliação depende da habilidade, experiência e filosofia do
médico com o processo de desmame, ocasionando um potencial de variação na
condução do mesmo [3]. Deste modo, tem-se expandido drasticamente a necessidade
e o interesse em padronizar as melhores práticas de cuidado com o uso de
protocolos [8]. Os protocolos reduzem as variações da prática com o propósito
de melhorar sua eficiência, reduzindo a influência da subjetividade do
julgamento e procurando aplicar objetividade [6]. Em recente revisão
sistemática, Blackwood et al. [3] compararam a prática usual de desmame sem protocolo com a
prática com protocolo, e os resultados apontaram que o uso de protocolos de
desmame padronizados em UTI reduziu o tempo médio de VM em 26%, a duração do
desmame da VM foi reduzido em 70% e o tempo de internação nas UTI reduziu em
11%. Esses desfechos são mais prováveis de ocorrer em UTI clínicas, cirúrgicas
e mistas, mas não nas neurocirúrgicas.
No entanto, na
literatura corrente, há escassez de estudos que propõe protocolos de desmame
direcionados aos pacientes em Ventilação Mecânica Prolongada (VMP), ou seja,
pacientes em VM ≥ 21 dias e mais de 6 horas/dia [9]. Neste sentido, o
presente trabalho tem como finalidade realizar uma revisão sistemática sobre
desmame prolongado da ventilação mecânica e construir um fluxograma de condução
das ações, direcionados aos pacientes em VMP.
Material
e métodos
Trata-se de uma
revisão sistemática para o desenvolvimento de uma proposta de
protocolo/fluxograma de condução das ações para desmame prolongado da VM.
O desenvolvimento
metodológico seguiu três etapas, sendo elas: 1) busca e análise de artigos
científicos; 2) apreciação e descrição dos resultados; 3) construção do
fluxograma.
A busca de artigos
científicos foi realizada nas bases de dados: BVS, Medline
e PEDro com os seguintes
descritores: ventilator weaning;
clinical protocols; tracheostomy; intensive care units; respiration,
artificial. Os critérios de inclusão dos artigos no estudo foram: estudos
disponíveis em inglês, espanhol e/ou português; que selecionaram pacientes que
preenchiam a definição de VM prolongada e que tinham sido submetidos à TQT.
Foram excluídos estudos com crianças e adolescentes (< que 19 anos).
Parâmetros clínicos, fisiológicos e método terapêutico usado nos estudos foram
avaliados para a construção da proposta do protocolo de desmame da VMP.
Resultados
e discussão
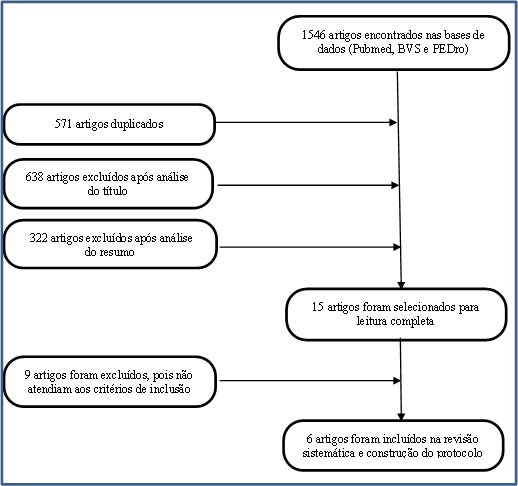
A Figura 1 descreve o
processo de seleção dos estudos por meio de um fluxograma.
Fonte: Dados da
pesquisa.
Figura
1 – Processo de seleção dos estudos.
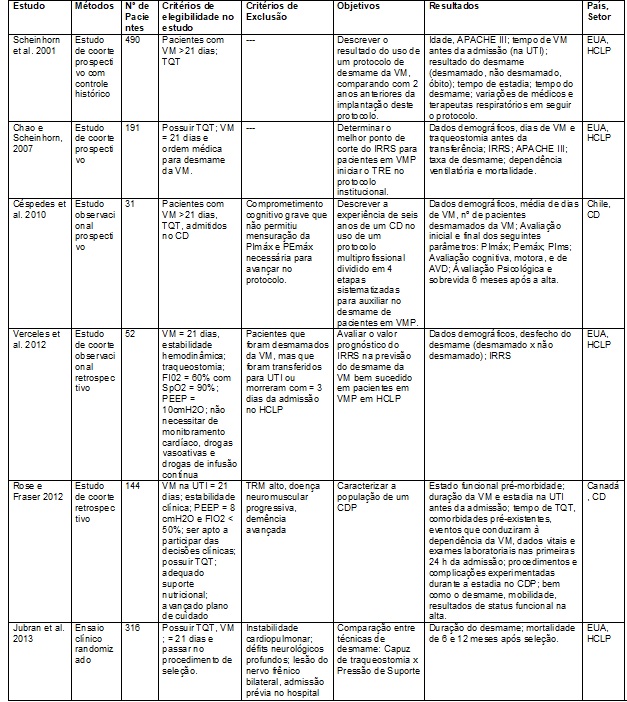
Os seis artigos que
foram incluídos nesta revisão estão resumidos na Tabela I. Apenas um artigo
trata-se de um ensaio clínico aleatorizado, ressaltando a necessidade de mais
estudos e com melhor qualidade metodológica para esta população específica,
permitindo que seus resultados possam ser extrapolados para populações de
outros centros.
Os estudos de Sheinhorn et al. e Chao e Scheinhorn [10,11]
ocorreram na mesma instituição e, portanto, apresentam o mesmo protocolo de
desmame da VM. Os primeiros descreveram o resultado da implantação do protocolo
de desmame e compararam os resultados com os dois anos anteriores. Já os
últimos, determinaram qual melhor ponto de corte do Índice de Respiração Rápida
e Superficial (IRRS) para que os pacientes alcancem mais rapidamente o TRE no
protocolo de desmame.
As
instalações de desmame
Os locais onde os
estudos aconteceram foram em instalações especiais como Hospitais de Cuidados
de Longa Permanência (HCLP) e Centros de Desmame (CD), como pode ser
visualizado no Quadro I. Estas instalações não fazem parte da realidade do
hospital para o qual este protocolo foi concebido. Contudo, as experiências
destas unidades especializadas em desmame são bastante positivas à redução de
custos, uso mais racional dos recursos, além de fornecer organização e
profissionais especializados voltados à atenção deste grupo de pacientes [5].
Assim, estas instalações podem, no futuro, ser necessárias à realidade local.
Além disso, as mesmas são uma alternativa para a crescente demanda por leitos e
em conjunto, recursos cada vez mais limitados das UTI [3].
A
avaliação do desmame
O Quadro II mostra os
critérios que os artigos analisados apresentaram para avaliar a prontidão do
paciente em iniciar o processo de desmame da VM. Houve grande variação dos
parâmetros adotados e dos pontos de corte desses parâmetros. Os critérios
respiratórios como Fração Inspirada de Oxigênio (FiO2),
Saturação Periférica de Oxigênio (SpO2), Pressão positiva expiratória ao final
da expiração (PEEP), IRRS foram os mais citados pelos autores, seguido dos
hemodinâmicos como ausência de infusão de medicação de uso contínuo e/ou drogas
vasopressoras, pressão arterial (PA) e frequência cardíaca (FC). Deste modo,
devido à grande variabilidade dos parâmetros descritos pelos autores e a
necessidade em adaptar esses critérios ao protocolo proposto, foi optado seguir
como referência os parâmetros descritos no Consenso de Desmame da VM [5].
Sabe-se que todos os pacientes devem passar por uma avaliação diária para
avalição da aptidão ao desmame da VM. O paciente necessita cumprir critérios de
estabilidade hemodinâmica, gasométrica, respiratória e térmica [10-13].
As mensurações da
mecânica ventilatória citadas nos estudos foram o IRRS, Pressão Inspiratória
Máxima (PImáx), Pressão
Expiratória Máxima (PEmáx), Pressão Inspiratória
Máxima Sustentada (PIms); Complacência e Resistência
do sistema respiratório. O IRRS foi o mais citado, como pode ser visualizado na
Tabela II. O mesmo é o mais aceito mundialmente na prática clínica por ser de
fácil aplicação e interpretação [14]. A grande maioria dos estudos que o
utilizam tem por finalidade prever o sucesso do desmame e evitar a reintubação, que é um dos desfechos clínicos associado ao
aumento da mortalidade nas UTI. Porém, o seu uso isolado, sem levar em
consideração outros parâmetros, tem sido questionado por vários autores [16].
Quadro I - Resumo dos estudos de desmame da VM em
adultos criticamente doentes.
Quadro II -
Critérios de avaliação clínica para
iniciar o desmame.
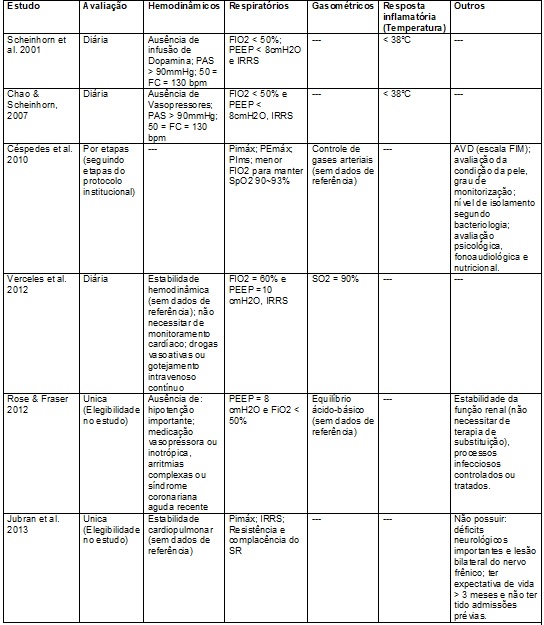
FC = Frequência
Cardíaca; FIO2 = Fração Inspirada de Oxigênio; FIM = Medida de
Independência Funcional; FR = Frequência Respiratória; IRRS = Índice de
Respiração Rápida e Superficial; PAS = Pressão Arterial Sistêmica; PEEP =
Pressão Positiva Expiratória Final; PImáx
= Pressão Inspiratória Máxima; SO2 = Saturação de Oxigênio; SR =
Sistema respiratório; VT = Volume Corrente; Fonte: Elaborado pela autora com os
dados da revisão sistemática.
O último Consenso
Internacional de Desmame da VM e o Consenso Brasileiro de VM, ambos em 2007, e
as Diretrizes Brasileiras de Ventilação Mecânica em 2013 [5,17,18],
incentiva seu uso associado a outros parâmetros e especialmente, nos casos de
difícil decisão para se realizar o TRE. Entretanto, vale ressaltar que os
estudos clínicos utilizando preditores de desmame na
população em VMP são em menor número quando comparados aos de pacientes em UTI,
e que a dependência do suporte ventilatório na população de VMP parece ser
multifatorial, e relacionada principalmente à alta prevalência de comorbidades [9].
Os autores Chao e Scheinhorn [11] propuseram
o IRRS como um critério para acelerar o processo de redução do suporte
ventilatório em pacientes em VMP por meio de um protocolo implementado
pelo terapeuta respiratório. O IRRS prevê ao paciente que alcançar o ponto de
corte desejado no protocolo, seja ele capaz de tolerar 1 hora de TRE. Estes
autores identificaram que o melhor ponto de corte do IRRS é de 97
respirações/min/L, podendo ser arredondado para 100 respirações/min/L com o
mínimo de perda de especificidade e sensibilidade.
O estudo de Verceles et al. [19]
avaliou o valor prognóstico do IRRS em prever o desmame bem sucedido da VM em
pacientes com VMP em um HCLP, usando o ponto de corte de ≤ 105
respirações/min/L. Os autores observaram que não houve diferenças
significativas no IRRS avaliado na admissão dos pacientes que tiveram desmame
bem sucedido comparado aos que falharam no desmame, e que um IRRS dentro do
ponto de corte estabelecido pelo estudo não foi associado ao desmame bem
sucedido (60% daqueles que tiveram sucesso no desmame tinham um IRRS ≤
105 comparado com 67% dos que falharam no desmame e que também tinham IRRS ≤
105). Contudo, quando o índice foi analisado ao longo de um período, foi
observada redução significativa no IRRS no grupo de desmame bem sucedido em
relação ao grupo que falhou no desmame. Assim, uma única mensuração do IRRS não
foi considerada um bom preditor de desmame bem
sucedido. Porém a análise de medidas sequenciais mostrou que as tendências
decrescentes e menor variabilidade dos IRRS estão associadas a sucesso de
desmame. Neste sentido, para o protocolo deste estudo, IRRS será utilizado como
um preditor de tolerância da desconexão da VM por 1
hora, e as análises sequenciais dos valores encontrados terão
valor prognóstico para desmame bem sucedido. Será mantido o ponto de corte
conforme descrito por Yang e Tobin [20] por entender que características
clínicas da população do estudo são bastante distintas das estudadas por Chao e Scheinhorn [11], sendo
necessários estudos futuros para determinar qual melhor ponto de corte.
Os
métodos de condução do desmame
Os métodos de
condução do desmame mais comuns nos artigos analisados foram reduções
gradativas na Ventilação em Pressão de Suporte (VPS) e aumento gradativo no
tempo de desconexão (TRE) como pode ser visualizado no Quadro III. Porém, houve
grande variabilidade da forma como é feita a redução da VPS e de como são
determinados os progressivos tempos de desconexão (TRE). Como apenas três
artigos descreveram essas alterações de modo completo e sistemático,
construiu-se um protocolo conforme a experiência desses autores [10,11,21]. A SIMV também foi usada como meio de condução do
desmame da VM [10,11]. Entretanto, esse método foi desestimulado por vários
autores por apresentar resultados insatisfatórios quando comparados a VPS e ao
TER [2] e, assim, não incluído neste estudo.
A
avaliação da tolerância ao desmame
A avaliação da
tolerância do paciente frente à redução do suporte e/ou desconexão da VM foi no
geral descrita de forma breve em quatro dos seis estudos analisados [19,21-23].
Dois artigos foram produzidos no mesmo HCLP e utilizaram o mesmo protocolo, no entanto,
descreveram os critérios de tolerância de forma mais detalhada [10,11]. Para
estes autores, os sinais de intolerância a redução/ desconexão da VM seria
comprovada pelo aumento na FR, redução do Volume Corrente (VT), dessaturação, aumento da FC e uso de musculatura acessória.
Foi retirado o VT da avaliação deste estudo por considerar
suficientes e seguros os outros parâmetros, pois eles permitem, de forma
rápida, detectar sinais de estresse respiratório do paciente.
Cabe ressaltar que no
Consenso de Desmame da Ventilação Mecânica escrito por Boles et al. [5], foram citados esses parâmetros com diferentes pontos de
corte. Há outros parâmetros mencionados no consenso, mas, alguns dependem da
análise de gases arteriais comparativos de antes e durante desmame.
Quadro III
- Métodos de condução do desmame.
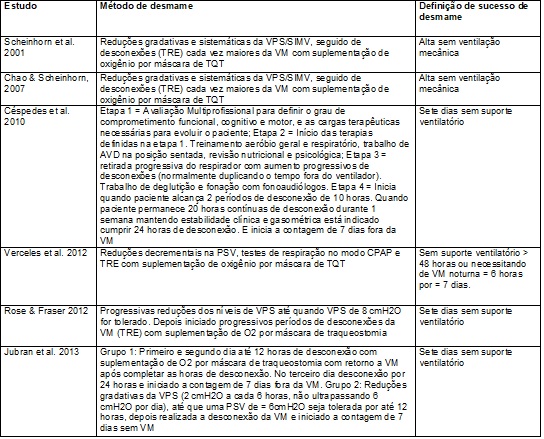
AVD = Atividade de
vida diária; CPAP = Pressão Positiva Contínua na via aérea; O2 =
Oxigênio; SIMV = Ventilação Mandatória Intermitente Sincronizada; TRE = Teste
de Respiração Espontânea; TQT = Traqueostomia; VM = Ventilação Mecânica; VPS =
Ventilação por Pressão de Suporte; Fonte: Criado pela autora.
O
sucesso do desmame
Como pode ser
visualizado no Quadro III, o sucesso do desmame foi considerado na maioria dos
estudos, quando o paciente foi capaz de ficar sem suporte ventilatório por até 7 dias, conforme estabelecido em Consenso da National Association for
Medical Direction of Respiratory Care (NAMDRC)
[9]. Porém, no consenso de desmame da ventilação mecânica, o sucesso do desmame
foi definido como extubação e ausência de suporte
ventilatório 48 horas seguidas a extubação [5]. Regra
que excluiu os pacientes traqueostomizados, que podem
permanecer com a prótese ventilatória sem necessitar de suporte ventilatório
mecânico. As Diretrizes Brasileiras de VM definiu com sucesso na extubação, incluindo pacientes traqueostomizados,
a tolerância em permanecer após o tempo de desconexão do respirador (TRE), não
necessitando de reconexão nas próximas 48 horas [18]. No entanto, cabe
ressaltar que, como já citado por MacIntyre et al. [9], os critérios adotados nas UTI
de 48-72 h podem não ser adequados aos pacientes em VMP devido a recuperação
mais lenta do sistema respiratório e da coexistência de comorbidades.
A
importância da equipe multidisciplinar
Interessante
mencionar que três artigos mostram em seu plano de cuidado equipe
multidisciplinar composta por médicos, enfermeiros, fisioterapeutas, terapeutas
respiratórios (no Brasil equivalente ao fisioterapeuta respiratório),
fonoaudiólogos, terapeutas ocupacionais, nutricionistas, farmacêutico clínico,
assistentes sociais e psicólogos [19,22,23]. No local
desse estudo, a equipe multidisciplinar é formada por médicos intensivistas, enfermeiros, técnicos de enfermagem e
fisioterapeutas. Há uma equipe de suporte composta por médicos nutrólogos, médicos gastroenterologistas, cirurgiões
gerais, cirurgiões torácicos e outros. Porém os planos de cuidado na UTI são
segmentados, divergindo das experiências citadas pelos autores supracitados.
Foi observado, que nos estudos analisados, as causas primárias da falência
respiratória dos pacientes estiveram relacionadas a fatores respiratórios,
cerebrovasculares, e/ou neuromusculares e também exibiram múltiplas comorbidades. Estes achados vão ao encontro ao citado por McIntryne et al. [9]. Eles
mencionaram que a alta prevalência de comorbidades
está associada à falha no desmame da VM e a piores resultados, principalmente
em doentes de substituição renal; doentes com isquêmica cardíaca, desnutrição e
doenças que afetam o nível de consciência.
Boles et al. [5] mencionaram a importância de
planos de reabilitação tanto na fase aguda quanto crônica, justificada pelo
fato que os pacientes sobreviventes da fase aguda da doença apresentam
incapacidades físicas incluindo neuropatias, perda de força muscular, fatigabilidade, deformidades articulares, contraturas e
outros danos relacionados a órgãos e sistemas. Além disso, a dependência do
ventilador na UTI expõe o paciente a cargas adicionais como inflamação
sistêmica contínua e catabolismo combinado com limitada mobilidade e
subnutrição.
Deste modo, devido a
complexidade dos fatores relacionados à dependência do ventilador nos pacientes
em VMP, justifica a necessidade de equipes de cuidado multiprofissionais no
sentido de otimizar a retirada da VM o mais cedo
possível.
O
fluxograma
O fluxograma com a
padronização da redução do suporte ventilatório (Figura 2) foi construído para
servir como um exemplo de padronização do desmame da VMP. Vale ressaltar que
melhorias contínuas futuras deverão ser feitas à proposta do protocolo de
desmame da VMP e ao fluxograma, amparadas pelas evidências científicas
atualizadas disponíveis. Estudo comparativo após implantação do instrumento é
sugerido para avaliar seu impacto na duração da VM nos pacientes em VMP.
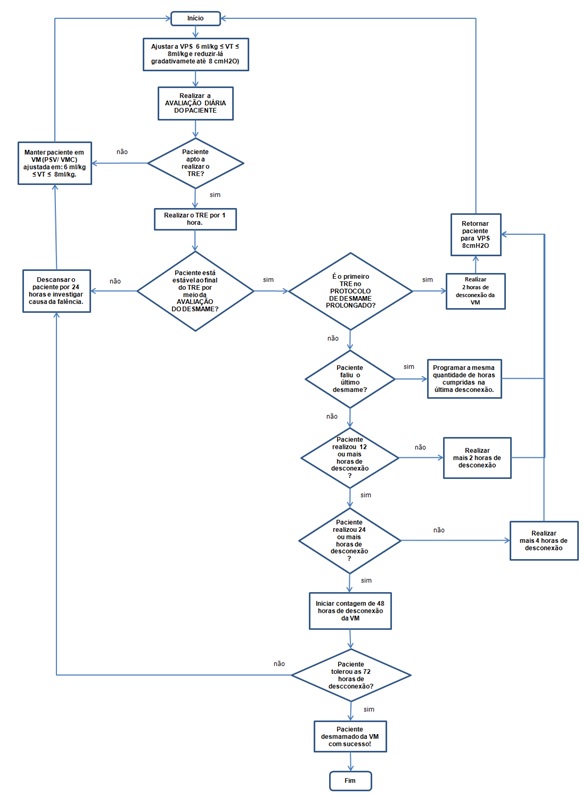
Fonte: Elaborado pela
autora.
Figura
2 - Fluxograma: modelo de protocolo para desmame
da VMP.
Conclusão
O desmame da VM é um
processo complexo, que envolve várias etapas sujeitas a grande variabilidade.
No entanto, sua padronização por meio de protocolos resulta em redução do tempo
de exposição dos pacientes a VM.
Estudos que avaliam a
eficácia e o impacto do uso de protocolos em pacientes com VMP ainda são
incipientes e de baixa qualidade metodológica. É de suma importância a
existência de uma equipe multidisciplinar no tratamento das deficiências
multifatoriais dos pacientes de VMP, auxiliando no processo de remoção da VM.
Sugere-se que as
instituições hospitalares adotem a implantação de protocolo desmame da VMP
específicos, como método de melhoria contínua de assistência ao paciente
crítico, e que se embasem em indicadores concretos para avaliar sua eficácia.
O fluxograma aqui
proposto é um modelo construído embasado cientificamente, mas faz-se necessária
a realização de estudos científicos para avaliar seu impacto nos pacientes em
VMP.
Referências
- Meade M, Guyatt G, Griffith L, Booker L,
Randall J, Cook DJ. Introduction to a series of systematic
reviews of weaning from mechanical ventilation. Chest 2001;120(6 Suppl):396S-9S.
- Ladeira M, Vital FM, Andriolo RB, Andriolo BN, Atallah AN, Peccin MS. Pressure
support versus T-tube for weaning from mechanical ventilation in adults.
Cochrane Database Syst Rev 2014;(5):CD006056.
http://doi: 10.1002/14651858.CD006056.pub2.
- Blackwood B, Burns KE, Cardwell CR, O'Halloran P. Protocolized
versus non-protocolized weaning for reducing the
duration of mechanical ventilation in critically ill adult patients. Cochrane
Database Syst Rev. 2014 Nov 6;(11):CD006904.
http://doi: 10.1002/14651858.CD006904.pub3.
- Esteban A, Alía I, Ibañez
J, Benito S, Tobin MJ. Modes of mechanical ventilation and
weaning. Chest 1994;106(4):1188-93.
- JBoles JM, Bion
J, Connors A, Herridge M, Marsh B, Melot C, et al. Weaning from mechanical ventilation. Eur Respir J 2007;29(2):1033-56.
- Girard TD, Kress JP, Fuchs BD, Thomason JW, Schweickert
WD, Pun BT, et al. Efficacy and safety of a paired sedation and ventilator
weaning protocol for mechanically ventilated patients in intensive care
(Awakening and Breathing Controlled trial): a randomised
controlled Trial. Lancet 2008;371(9607):126-34.
- Luetz A1, Goldmann A, Weber-Carstens
S, Spies C. Weaning from mechanical ventilation and sedation. Curr Opin Anaesthesiol 2012;25(2):164-9.
- Gupta P, Giehler K, Walters RW, Meyerink K, Modrykamien AM. The
effect of a mechanical ventilation discontinuation protocol in patients with
simple and difficult weaning: impact on clinical outcomes. Respir
Care 2014;59(2):170-7.
- MacIntyre NR, Epstein SK,
Carson S, Scheinhorn D, Christopher K, Muldoon S.
Management of patients requiring prolonged mechanical ventilation. Report of a NAMDRC consensus conference. Chest 2005;128(6):3937-54.
- Scheinhorn DJ, Chao DC, Stearn-Hassenpflug M, Wallace
WA. Outcomes in Post-ICU mechanical
ventilation. A therapist-implemented weaning protocol.
Chest 2001;119(1):236-42.
- Chao DC, Scheinhorn DJ. Determining
the best threshold of rapid shallow breathing índex
in a therapist-implemented patient-specific weaning protocol. Resp Care 2007;52(2):159-65.
- Munro N. Fever in acute and critical care. AACN Adv
Crit Care 2014;25(3):237-48.
- O'Grady NP1, Barie PS, Bartlett JG, Bleck T, Carroll K, Kalil AC et al. Guidelines for evaluation of new fever in
critically ill adult patients: 2008 update from the American College of
Critical Care Medicine and the Infectious Diseases Society of America. Crit Care Med 2008;36(4):1330-49.
- Souza LC, Lugon JR. The rapid shallow
breathing index as a predictor of successful mechanical ventilation weaning:
clinical utility when calculated from ventilator data. J Bras Pneumol 2015;41(6):530-5.
- Su KC, Tsai CC, Chou KT, Lu CC, Liu YY, Chen CS,
et al. Spontaneous breathing trial needs to be prolonged in
critically ill and older patients requiring mechanical ventilation. J Crit Care 2012;27(3):324e1-324e7.
- Peñuelas O, Thille AW, Esteban A. Discontinuation of ventilatory support: new solutions to old dilemmas. Curr Opin
Crit Care 2015;21(1):74-81.
- Goldwasser R, Farias A, Freitas EE, Saddy F,
Amado V, Okamoto V. Desmame e interrupção da ventilação mecânica. Rev Bras Ter Intensiva 2007;19(3):384-92.
- Barbas CSV, Ísola AM, Farias AMC, Cavalcanti AB, Gama AMC, Duarte ACM, et al. Brazilian
recommendations of mechanical ventilation 2013. Part 2.
Rev Bras Ter Intensiva 2014;26(3):215-39.
- Verceles AC, Diaz-Abad M, Geiger-Brown J, Scharf SM.
Testing the prognostic value of the rapid shallow breathing index in predicting
successful weaning in patients requiring prolonged mechanical ventilation. Hert Lung 2012;41(6):546-52.
- Yang KL, Tobin MJ. A
prospective study of indexes predicting the outcome of trials
of weaning from mechanical ventilation. N Engl J Med 1991;324(21):1445-50.
- Jubran A, Grant BJ, Duffner
LA, Collins EG, Lanuza DM, Hoffman LA. Effect of
pressure support versus unassisted breathing through a tracheostomy collar on
weaning duration in patients requiring prolonged mechanical ventilation: A
randomized trial. Jama 2013;309(7):671-7.
- Céspedes J, Vargas A,
Vera R, De Barbieri G, Daccarett C, Silva M, et al. Retiro de ventilación mecánica prolongada. Experiencia
de seis años con la aplicación
de protocolo especializado. Revista Chilena de Medicina Intensiva 2010;25(1):7-14.
- Rose L, Fraser IM. Patient characteristics and outcomes of
a provincial prolonged-ventilation weaning centre: A retrospective cohort study. Can
Respir J 2012;19(3):220.