ARTIGO
ORIGINAL
Análise
da influência da retirada do leito de idosos na UTI e da continuidade da
fisioterapia na enfermaria sobre o tempo de permanência, a readmissão e a mortalidade
Analysis of the influence of bed’s withdrawal of the elderly in the ICU
and the continuity of physical therapy in the ward on length of stay,
readmission and mortality
Fabiana Amaral Abritta, M.Sc.*,
Sérgio Eduardo Soares Fernandes, M.Sc.*, Ana Patrícia
de Paula, D.Sc.**
*Servidora
do Instituto Hospital de Base do Distrito Federal, **Servidora da
Superintendência da Região de Saúde Centro-Norte, Distrito Federal
Recebido em 11 de
junho de 2018; aceito em 9 de janeiro de 2019.
Endereço
de correspondência: Fabiana Amaral Abritta, Setor de Áreas Isoladas Norte -
SAIN, Bloco B, Sala 09, 70770-200 Brasília DF, E-mail: fabiana.abritta@gmail.com; Sérgio
Eduardo Soares Fernandes: sergioesfernandes@gmail.com; Ana Patrícia de Paula: apatriciapaula@gmail.com
Resumo
Objetivo: Analisar a
influência da retirada do leito de idosos na UTI e da continuidade da
fisioterapia na enfermaria sobre tempo de internação, readmissão e mortalidade.
Métodos: Trata-se de um estudo de
coorte histórico realizado por meio dos registros de idosos egressos de UTI de
um hospital público. Verificou-se as características clínicas e o nível de
gravidade dos pacientes pelo escore SAPS 3 (Simplified Acute Physiology Score III). Analisou-se a retirada do leito
na UTI, o nível de mobilização alcançado e a continuidade da fisioterapia na
enfermaria. Observou-se a relação entre essas variáveis e os desfechos
ocorridos. Resultados: Os 133 idosos
estudados apresentaram média de idade de 70 ±7 anos; 66,1% eram homens; 78,2%
foram retirados do leito na UTI e, após a admissão na enfermaria, 51,9%
receberam fisioterapia. O tempo médio de internação após a alta da UTI foi de
27,6 dias; 11,2% dos pacientes foram readmitidos em unidades críticas e 18%
foram a óbito. Os idosos que não foram retirados do leito na UTI e aqueles que
mantiveram o nível de mobilização após a admissão na enfermaria apresentaram
maior readmissão e mortalidade. Conclusão:
Parece existir menor risco de readmissão e de mortalidade em pacientes
submetidos à terapêutica de retirada do leito na UTI.
Palavras-chave: idoso, unidades de
terapia intensiva, deambulação precoce, continuidade da assistência ao
paciente, readmissão do paciente.
Abstract
Objective: To analyze
the influence of bed’s withdrawal of elderly in the ICU and the continuity of
the physical therapy in the ward over length of stay, readmission and
mortality. Methods: This is a
historical cohort study carried out through the registries of elderly patients
from the ICU of a public hospital. The clinical characteristics and the level
of severity of the patients by the SAPS 3 (Simplified Acute Physiology Score
III) were verified. The ICU bed removal, the level of mobilization achieved and
the continuity of physical therapy in the ward were analyzed. It was observed
whether there was a relationship between these variables and the outcomes. Results: The 133 elderly studied had
mean age of 70 ± 7 years; 66.1% were men; 78.2% of the patients were removed
from the hospital bed and, after ward admission, 51.9% received physical
therapy. The mean length of hospital stay after discharge from the ICU was 27.6
days; 11.2% of the patients were readmitted in critical units and 18% died. The
elderly who were not removed from the ICU bed and those who maintained the
level of mobilization after admission to the ward presented higher readmission
and mortality. Conclusion: There
seems to be a lower risk of readmission and mortality in patients undergoing
ICU bed removal therapy.
Key-words: elderly,
intensive care units, early ambulation, continuity of patient care, patient
readmission.
Introdução
O envelhecimento da
população mundial e a consequente transição demográfica e epidemiológica têm
provocado mudanças no perfil dos pacientes internados em Unidades de Terapia
Intensiva (UTI) [1]. Tem sido demonstrado que aproximadamente metade das
admissões em UTI é de pacientes idosos, com perspectiva de aumento nos próximos
anos [2].
A evolução científica
e tecnológica e a assistência multiprofissional oferecida aos pacientes
internados em UTI têm provocado a redução da
mortalidade destes pacientes. O fisioterapeuta é essencial na composição da
equipe de profissionais que trabalham em UTI, uma vez que os benefícios da
assistência fisioterapêutica, especialmente a mobilização precoce, têm sido
demonstrados por diversos estudos [3-5].
Após a alta da UTI, é
necessário dar seguimento ao atendimento fisioterapêutico a estes pacientes.
Uma transição de cuidado de pacientes de UTI comprometida pode resultar em
complicações, incluindo eventos adversos, readmissão em unidades críticas,
aumento do tempo de internação e das taxas de mortalidade [6].
Diante deste
contexto, os objetivos deste estudo foram descrever as características
clínicas, epidemiológicas e o nível de progressão de mobilização de pacientes
idosos que receberam alta de UTI de um hospital terciário público do Distrito
Federal (DF), e analisar a retirada do leito na UTI e a continuidade da
assistência fisioterapêutica na enfermaria e suas influências sobre o tempo de
internação, a readmissão e a mortalidade.
Material
e métodos
Foi realizado um
estudo de coorte retrospectivo, de aspecto analítico, por meio do levantamento
dos registros de idosos internados nas UTI do Hospital de Base do Distrito
Federal (HBDF) no período de setembro de 2013 a agosto de 2015. O HBDF possui
740 leitos, sendo 56 destinados às UTI de adultos. Possui cinco UTI com leitos
regulados por uma Central de Regulação [7]. Foram analisados os dados das UTI
Cardiovascular (8 leitos), Geral (10 leitos) e Neurotrauma (20 leitos).
Foram considerados
elegíveis para este estudo os pacientes idosos [8], que permaneceram mais de 48
horas na UTI, que receberam assistência fisioterapêutica e que não foram a
óbito na UTI. Os pacientes que foram readmitidos em unidades fechadas, durante
a mesma hospitalização, tiveram apenas os dados da primeira admissão
analisados, sendo observados os desfechos finais.
O HBDF conta com duas
unidades fechadas de atendimento a pacientes graves que aguardam vaga em UTI. A
admissão nestas unidades de pacientes elegíveis provenientes das enfermarias
também foi considerada neste estudo como readmissão, uma vez que nestes locais
eles recebem cuidados intensivos enquanto há indisponibilidade de leitos na
UTI.
Foram excluídos os
pacientes diagnosticados como fora de possibilidade terapêutica: um paciente
que veio transferido de UTI particular antes da admissão na UTI pública; dois
casos que foram transferidos para unidades de saúde particulares antes da alta
hospitalar; e um caso que ainda se encontrava internado ao final do período de
coleta de dados.
Os números dos
prontuários analisados foram selecionados por meio do Sistema Epimed Monitor®. Neste sistema encontram-se os registros de
pacientes que estiveram internados nas UTI, bem como o escore SAPS 3 (Simplified Acute Physiology Score III) [9,10] de cada um deles. Após a
seleção dos números de prontuários foi realizada revisão em sistema eletrônico TrakCare®,
que é o sistema de prontuários da Secretaria de Estado de Saúde do DF.
As variáveis clínicas
e epidemiológicas de interesse incluíram: idade (medida em anos completos e
categorizada em três grupos); sexo (coletado com masculino ou feminino);
diagnóstico da admissão (coletado como o texto inserido para diagnóstico de
admissão na UTI registrado no Epimed®); retirada do
leito na UTI (registrado como sim ou não, considerando todos os níveis de
mobilização como retirada, exceto nível 1); nível de
progressão de mobilização alcançado a partir de 48 horas antes da decisão de
alta até o momento de saída da UTI (coletado como: 1) cinesioterapia em
decúbito e posicionamento funcional no leito; 2) sedestação
no leito com membros inferiores pendentes; 3) sedestação
na poltrona; 4) ortostatismo; 5) marcha estacionária;
6) deambulação com auxílio; 7) deambulação independente, a partir dos registros
de prontuários); atendimento fisioterapêutico realizado do momento da admissão
na enfermaria (após a alta da UTI) até 48 horas após (registrado como sim ou
não) e nível de mobilização alcançado neste mesmo período (caso tenha recebido
atendimento fisioterapêutico); tempo de internação (na UTI, após a alta da UTI
e hospitalar; medidos em dias); readmissão em unidades fechadas (registrados
como sim ou não); motivo de readmissão (coletado como o texto inserido para
diagnóstico de inserção no relatório de solicitação de vaga em UTI registrado
no TrakCare®);
tempo entre a saída da UTI e a readmissão (medido em dias), mortalidade
hospitalar (registrado como sim ou não); e escore SAPS 3 na primeira hora de
admissão na UTI, registrado no Epimed®.
A pontuação de nível
de mobilização foi categorizada pela autora em três grupos (2
e 3: referentes ao paciente sentado; 4 e 5: paciente em pé; 6 e 7: paciente
andando). O nível 1 de mobilização não foi incluído na
categorização porque refere-se ao grupo que não foi retirado do leito, o que já
faz parte de outra variável analisada. Foi calculada a diferença de nível de
mobilização entre a admissão na enfermaria e a saída da UTI. A alteração do
nível de mobilização foi categorizada em três grupos: negativa (quando houve
diminuição do nível), nula (o nível permaneceu o mesmo) e positiva (o nível de
mobilização foi maior que o anterior).
Os dados coletados
foram tabulados e analisados nos programas de computação Excel® 2010 e SPSS® Statistics
20.0 for Windows. As variáveis contínuas foram avaliadas por meio da média
e desvio-padrão segundo a presença do desfecho ou exposição. Para definição de
qual teste deveria ser aplicado para avaliar a diferença entre os grupos nestas
variáveis, foi realizado o teste de normalidade de Kolmogorov-Smirnov.
Em seguida, aplicaram-se os testes paramétrico (teste T)
e não paramétrico (Mann Whitney) para analisar a homogeneidade entre os grupos.
Para as variáveis
categóricas, primeiramente foi realizada a análise descritiva por meio da
frequência relativa. No segundo momento, empregou-se o teste qui-quadrado ou o teste exato de Fisher (conforme a
distribuição dos dados) para analisar se houve associação entre exposições
(idade, sexo, SAPS 3, retirada do leito, nível de
mobilização, continuidade do atendimento fisioterapêutico e alteração do nível
de mobilização) e desfechos (tempo de internação após a alta da UTI, readmissão
e mortalidade).
Após essa etapa, foi
calculado o Risco Relativo (RR) com respectivo Intervalo de Confiança a 95%
para as variáveis supracitadas. Aplicou-se a regressão de Poisson Robusta para
o cálculo de RR bruto. Para reduzir a possível influência de fatores confundidores, foi realizada a análise múltipla. Para o
ajuste do modelo foram selecionadas as variáveis idade e sexo.
Antes da coleta de
dados, o projeto de pesquisa foi apresentado ao Comitê de Ética em Pesquisa da
Fundação de Ensino e Pesquisa em Ciências da Saúde e aprovado conforme parecer
consubstanciado, número 1.559.828, em consonância com o disposto na Declaração
de Helsinki, na resolução nº 466/12 do Conselho Nacional de Saúde. Houve
dispensa do termo de consentimento livre e esclarecido.
Resultados
No período analisado
pela pesquisa, 798 pacientes idosos estiveram internados nas UTI do HBDF dos
quais 554 foram excluídos por não atenderem aos critérios do estudo. Em outros
104 pacientes o sistema Epimed® estava incompleto,
não dispondo de informações essenciais para a pesquisa, como o escore SAPS 3. Considerando que os prontuários destes idosos não foram
analisados, não é possível saber se eles atenderiam aos critérios de inclusão
do estudo. Em prontuários eletrônicos de sete pacientes elegíveis para o estudo
não havia evoluções de médicos e ou fisioterapeutas em algum período da
internação, o que inviabilizou a participação deles na pesquisa. Dessa forma, a
amostra foi composta por 133 idosos. Destes, 54 (40,6%) foram admitidos na UTI
Cardiovascular, 33 (24,8%) na UTI Geral e 46 (34,6%) na UTI Neurotrauma.
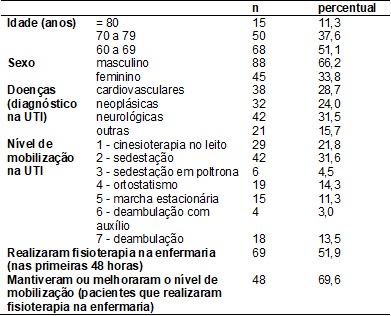
Os dados clínicos e
epidemiológicos da amostra estudada podem ser observados na tabela I. A média
de idade encontrada foi de 70 anos (variando de 60 a 93 anos), e a mediana, de
69 anos. Foi encontrada a média de 55,7 ± 15,5 para o escore SAPS 3. A média da mortalidade esperada para este escore foi de
31%.
Tabela
I - Características da amostra estudada (n=133).
HBDF, 2013 a 2015.
Em relação aos
desfechos ocorridos, o tempo médio de internação na UTI foi de 17,2 dias
(variando de 2 a 133), a permanência média após a saída da UTI foi de 27,6 ±
38,6 dias, com a mediana de 14 dias, e o tempo médio de internação hospitalar
de 59,7 ± 53 dias. Foi observado que 18% dos pacientes foram a óbito após
saírem da UTI.
Durante a internação
hospitalar, 11,2% dos pacientes estudados foram readmitidos em unidades
críticas. Destes, 93,3% foram a óbito após a readmissão. Todas as readmissões
ocorreram após 48 horas da saída da UTI. Os motivos mais frequentes de
readmissão foram complicações pulmonares, seguidas por alterações cardíacas.
Não foram encontradas
diferenças estatisticamente significativas entre as variáveis analisadas e o
desfecho tempo de permanência após a alta da UTI (tabela II).
Tabela
II -
Tempo de internação após a alta da UTI e
fatores associados em idosos assistidos no HBDF, 2013 a 2015 (n=133).
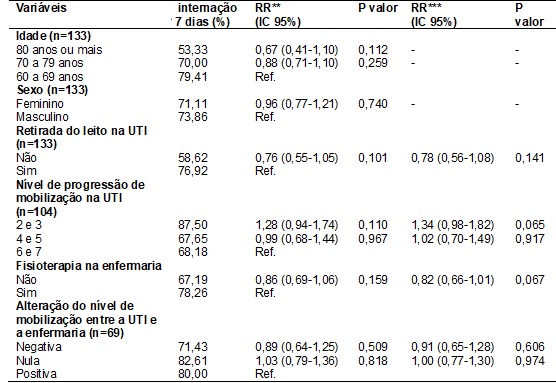
**Risco Relativo
Bruto; ***Risco Relativo Ajustado por idade e gênero; Ref. = Categoria de
Referência.
Foi possível observar
que a não retirada do paciente do leito na UTI aumentou em 5,38 vezes a chance
de readmissão. Este resultado foi estatisticamente significativo mesmo após
ajuste por sexo e idade. Nenhum dos pacientes que apresentou nível 6 ou 7 de mobilização na UTI foi readmitido. Houve maior
risco de readmissão entre os pacientes que mantiveram o nível de mobilização
após a admissão na enfermaria, sendo estatisticamente significativo, inclusive
após ajuste (tabela III). Dentre estes pacientes, 43,5% faziam parte do grupo
nível 1 de mobilização (não foram retirados do leito)
e 34,8% do nível 2, ou seja, 78,3% destes pacientes não ficaram em pé.
Tabela
III
- Readmissão em unidades críticas e
fatores associados em idosos assistidos no HBDF, 2013 a 2015 (n=133).
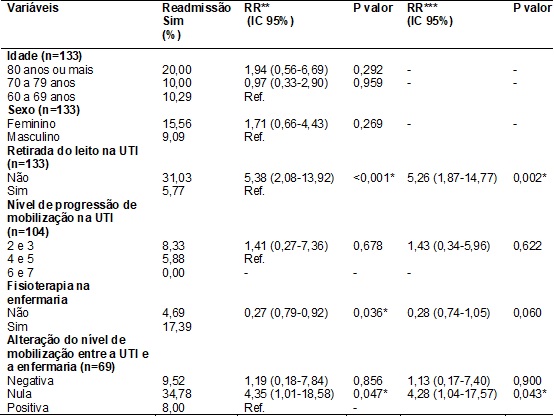
*p<0,05; **Risco
Relativo Bruto; ***Risco Relativo Ajustado por idade e gênero; Ref. = Categoria
de Referência.
Os resultados do
estudo demonstraram que os pacientes que não foram retirados do leito na UTI
apresentaram um risco 4,23 vezes maior de mortalidade, sendo estatisticamente
significativa a diferença em relação aos que saíram do leito. Esta diferença
permaneceu após realizar ajuste por idade e sexo. Nenhum dos pacientes que
apresentaram nível de progressão de mobilização na UTI 6
ou 7 evoluiu para óbito. Os pacientes que, ao serem admitidos na enfermaria,
mantiveram o mesmo nível de mobilização alcançado na UTI apresentaram maior
risco de morte, com significância estatística mesmo após ajuste (tabela IV).
Tabela
IV -
Óbito e fatores associados em idosos
assistidos no HBDF, 2013 a 2015 (n=133).
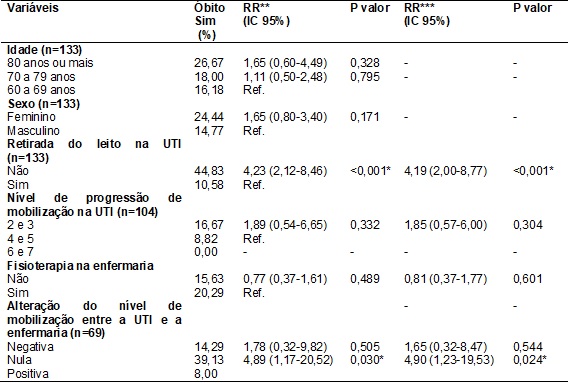
*p<0,05, **Risco
Relativo Bruto; ***Risco Relativo Ajustado por idade e gênero; Ref. = Categoria
de Referência
Ao realizar a
associação com o escore de gravidade SAPS 3, foi
observada diferença estatisticamente significativa entre os pacientes que
apresentaram nível de progressão de mobilização 2 ou 3 na UTI, que obtiveram,
em média, maior pontuação do que os demais grupos. Também houve significância
estatística no resultado relativo aos pacientes que mantiveram o nível de
mobilização após a admissão na enfermaria, que apresentaram maior escore de
gravidade do que os que aumentaram o nível (tabela V).
Tabela
V - SAPS 3 e fatores
associados em idosos assistidos no HBDF, 2013 a 2015 (n=133).
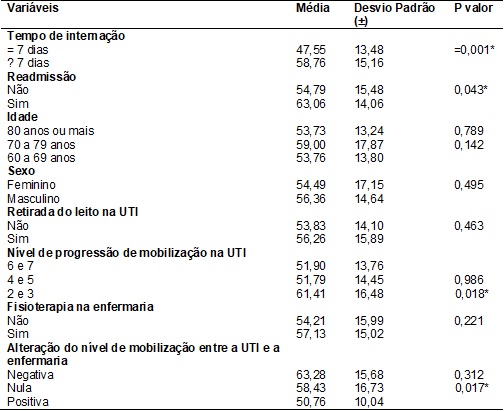
*p < 0,05
Discussão
A maioria dos idosos
que fizeram parte deste estudo era do sexo masculino e tinha menos de 70 anos.
Também houve predomínio de pacientes homens com idade entre 60 e 69 anos em um
estudo realizado na cidade de Rio Grande/RS, com 213 idosos admitidos em UTI
[11]. Foi considerado pelos autores da pesquisa que isto pode ter ocorrido
devido ao viés de sobrevivência, isto é, os idosos de maior idade, que em geral
apresentam doenças mais graves, já terem morrido [12].
A variabilidade de
diagnósticos clínicos admissionais foi condizente com o esperado para os perfis
das UTI. Considerando que não foram incluídos no estudo os pacientes que foram
a óbito na UTI, não se tem conhecimento do percentual de cada sexo em relação
ao total de pacientes que estiveram internados no período. Dessa forma,
entende-se que não há como atribuir o predomínio de homens na amostra estudada
aos perfis das unidades.
No presente estudo, o
valor médio do escore SAPS 3 foi de 55,7. Foi
encontrado um valor médio inferior, de 48,5, em uma pesquisa [13] realizada em
hospitais brasileiros com 1.310 pacientes cirúrgicos (média de idade de 67,1
anos), dos quais 83,8% realizaram cirurgias eletivas. Considerando que o HBDF
atende a pacientes que necessitam de procedimentos de alta complexidade,
esperava-se um valor ainda mais alto. Porém, foram incluídos no estudo apenas
os pacientes que não foram a óbito na UTI, o que pode ter influenciado neste
resultado, pois é possível que fossem pacientes menos graves.
No presente estudo,
78,2% dos pacientes foram retirados do leito na UTI. O nível de mobilização
mais frequente foi a sedestação no leito. Em um
estudo longitudinal [14] realizado na UTI de um hospital particular de Salvador,
com 91 pacientes (média de idade de 62,5 anos) submetidos à ventilação
mecânica, foi encontrado valor inferior. Apenas 56% dos pacientes foram
submetidos à retirada do leito durante a permanência na UTI; 34,5% foram
colocados em sedestação no leito com membros
inferiores pendentes.
Do total de pacientes
deste estudo, 51,9% receberam assistência fisioterapêutica em até 48 horas após
serem admitidos em enfermaria. Dentre os pacientes que foram atendidos, a
maioria manteve ou melhorou o nível de mobilização. Em 2012, Hopkins et al. [15] analisaram 72 pacientes com
média de idade de 61 anos e verificaram que o nível de mobilização e atividade
física realizada na UTI reduziu em 55% dos pacientes no primeiro dia após a
admissão na enfermaria.
Os autores do estudo
supracitado esperavam que o nível de atividade permanecesse ou aumentasse, pois
consideraram que é mais fácil mobilizar pacientes menos graves e que já foram extubados. Alguns possíveis motivos podem ser atribuídos à
diminuição de mobilização entre a estada na UTI e a admissão na enfermaria,
como: recusa ou fadiga do paciente, aumento na proporção do número de pacientes
por profissional e comunicação sobre o status funcional do paciente ineficiente
entre a equipe da UTI e a da enfermaria durante a transferência [15].
Ao analisar a relação
entre a continuidade da assistência fisioterapêutica na enfermaria e os
desfechos ocorridos no presente estudo, não foram encontrados resultados estatisticamente
significativos. Acredita-se que o tamanho da amostra pode ter sido insuficiente
para demonstrar associação. Há um número de profissionais por número de leitos
significativamente inferior nas enfermarias do HBDF em relação às UTI e, por
isso, os pacientes admitidos nas enfermarias passam por uma triagem de
avaliação dos fisioterapeutas quanto ao grau de prioridade de atendimento. Esta
triagem visa garantir que os pacientes mais graves sejam atendidos
prioritariamente, mas entende-se que todos os pacientes deveriam ser assistidos
após a admissão.
Em relação ao
desfecho tempo de internação, foi encontrado o tempo médio de permanência na
UTI de 17,2 dias, de 27,6 após a alta da UTI e no hospital de 59,7 dias. Em
2010, Schein e Cesar [11] verificaram um menor tempo
médio de permanência de idosos na UTI, de 8,5 dias. Um valor um pouco mais
próximo do observado no presente estudo foi encontrado em 2015 por Guia et al. [16,] que analisaram 189 pacientes
com média de idade de 77 anos, que estiveram internados em outro hospital
público do DF e que permaneceram na UTI, em média, 13,1 dias.
Acredita-se que tenha
sido verificado tempo médio de internação maior nas UTI do HBDF em relação a
outros estudos em virtude do perfil e da gravidade dos pacientes, uma vez que a
UTI Trauma, onde muitos pacientes internados apresentaram diagnósticos de
doenças neurológicas graves, foi a que apresentou maior média de tempo
permanência e valores de SAPS 3 mais altos, fazendo
com que a média se elevasse.
No presente estudo, o
tempo de internação após a alta da UTI foi utilizado para as análises, pois se
objetivou buscar relações entre a continuidade do atendimento fisioterapêutico
da UTI para a enfermaria e os desfechos ocorridos após a admissão na enfermaria.
Porém, foram encontradas correlações fracas entre a medida deste tempo e as
variáveis independentes. É possível que o tamanho da amostra tenha sido pequeno
para determinar associações sobre este desfecho. Soares et al. [14] analisaram, em 2010, a repercussão da retirada do leito
sobre o tempo de permanência na UTI, mas os resultados do estudo também não
demonstraram diferença entre o grupo de pacientes que saiu do leito e o que não
foi retirado.
No presente estudo 15
pacientes (11,2%) foram readmitidos em unidades fechadas durante a mesma
internação hospitalar; após a readmissão, 14 pacientes (93,3%) foram a óbito.
Em 2013, Araújo et al. [17] analisaram 977 pacientes
adultos em dois hospitais públicos de alta complexidade de Porto Alegre e
encontraram valores semelhantes de readmissão em UTI Geral (13,7%) e em UTI
Trauma (9,3%). Porém, após a readmissão os valores observados foram inferiores:
69,7% de mortalidade na primeira UTI e 48,5% na segunda.
As taxas de
readmissão em menos de 48 horas da alta da UTI têm sido utilizadas como
indicadores de qualidade da assistência e podem refletir qualidade de cuidado
baixa e ou altas precoces da UTI [17,18], o que não ocorreu no presente estudo.
A alta mortalidade entre pacientes readmitidos em UTI pode indicar uma alta
prevalência de pacientes recebendo cuidados potencialmente inefetivos
em enfermarias [18]. Acredita-se que a demora na identificação do agravamento
do quadro clínico do paciente, bem como a demora em conseguir leitos de UTI
possam ter favorecido o resultado deste estudo.
Nesta pesquisa, as
razões mais frequentes de readmissão foram complicações pulmonares, seguidas
por alterações cardíacas. Em revisão sistemática realizada [18], verificou-se
que os problemas pulmonares são consistentemente a primeira ou segunda causa
principal de readmissão, independente do tipo de UTI estudada. Pneumonias nosocomiais que se desenvolvem após a alta da UTI e
insuficiência respiratória por incapacidade de realizar higiene brônquica são
razões comuns de readmissão em UTI.
Foram encontradas
associações entre a manutenção do nível de mobilização na enfermaria e
readmissão e mortalidade, inclusive após ajuste. Estes pacientes obtiveram, em
média, maior escore de gravidade em relação aos que melhoraram o nível.
Pacientes que permanecem deitados, em geral, apresentam menor capacidade
pulmonar e maior risco de broncoaspiração.
Considerando que a principal causa de readmissão foi complicações pulmonares,
pode-se justificar a associação encontrada em relação a estes pacientes.
No presente estudo,
18% dos pacientes foram a óbito após receberem alta da UTI. Este valor foi
inferior ao da média da mortalidade prevista pelo SAPS 3.
Em um estudo prospectivo [19] realizado com 2171 pacientes, com média de idade
de 61,4 anos, foram observadas as taxas de mortalidade na UTI e na enfermaria.
Em ambos os casos, o escore SAPS 3 superestimou a
mortalidade.
Este estudo
demonstrou que os riscos de readmissão e de mortalidade foram
significativamente maiores entre os pacientes que não foram retirados do leito
na UTI, mesmo após ajuste por sexo e idade. Soares etal.
[14] também verificaram, em 2010, que os pacientes retirados do
leito após
a descontinuação da ventilação
mecânica apresentaram menor mortalidade. Na
presente pesquisa, nenhum dos pacientes que deambulou na UTI foi
readmitido ou
evoluiu para óbito após a saída desta unidade. Em
relação à pontuação SAPS 3, este grupo de pacientes apresentou menor gravidade do que
o grupo nível 2 e 3.
Um estudo [20]
realizado em um hospital universitário terciário com 856 pacientes com 60 anos
ou mais demonstrou a importância do status funcional como preditor
de mortalidade. Uma alta prevalência de imobilidade foi observada entre os
pacientes que morreram e, após análise multivariada, este diagnóstico foi
considerado como um fator independente associado com maior mortalidade. A idade
também apresentou correlação positiva com óbito. Porém, em uma revisão
sistemática [21], outros autores sugeriram que esta deixa de ser um fator
significante após status funcional e clínico serem considerados. No presente
estudo, a idade também não apresentou correlação negativa com os desfechos
ocorridos.
Neste estudo,
podem-se identificar limitações relativas ao seu desenho clínico, por ser
retrospectivo, e ao tamanho da amostra. Outras limitações incluem falta de
dados referentes aos motivos de não ter sido realizado fisioterapia ou de o
nível de mobilização do paciente ter diminuído na enfermaria. Não foi mensurada
a quantidade de atendimentos de fisioterapia realizados e não foi avaliada a
continuidade da fisioterapia na enfermaria após as 48 horas da admissão até os
desfechos. Além disso, o trabalho analisou as disfunções agudas, ou seja, o
impacto do estado funcional prévio à hospitalização não foi considerado.
Conclusão
Diante do exposto,
parece existir menor risco de readmissão em unidades críticas e de mortalidade
hospitalar em pacientes submetidos à terapêutica de retirada do leito na UTI, o
que reforça a importância do fisioterapeuta nesta unidade. Pacientes que
deambularam antes de sair da UTI não foram readmitidos nem morreram.
Houve perda de
continuidade da assistência fisioterapêutica entre a saída da UTI e as
primeiras 48 horas após a admissão na enfermaria para cerca de metade dos
pacientes. São necessários novos estudos sobre a continuidade do cuidado
fisioterapêutico entre UTI e enfermaria e sua relação com os desfechos
hospitalares, envolvendo uma amostra maior de pacientes idosos com perfis mais
homogêneos.
Referências
- Conti M, Merlani P, Ricou
B. Prognosis and quality of life of elderly patients after intensive care.
Swiss Med Wkly 2012;142(w):1-11.
https://doi.org/10.4414/smw.2012.13671
- Vincent JL, Marshall JC, Ñamendys-Silva SA,
François B, Martin-Loeches I, Lipman
J et al. Assessment of the worldwide burden of critical illness: the Intensive
Care Over Nations (ICON) audit. Lancet Respir Med 2014;2(5):380-6.
https://doi.org/10.1016/s2213-2600(14)70061-x
- França EET, Ferrari F, Fernandes P, Cavalcanti R, Duarte A, Martinez BP, et al. Fisioterapia em pacientes críticos
adultos: recomendações do Departamento de Fisioterapia da Associação de
Medicina Intensiva Brasileira. Rev Bras Ter Intensiva 2012;24(1):6-22.
https://doi.org/10.1590/s0103-507x2012000100003
- Dantas CM, Silva PFS,
de Siqueira FHT, Pinto RMF, Matias S, Maciel C, et al.
Influência da mobilização precoce na força muscular periférica e respiratória
em pacientes críticos. Rev Bras
Ter Intensiva 2012;24(2):173-8. https://doi.org/10.1590/s0103-507x2012000200013
- Murakami FM, Yamaguti WP, Onoue MA, Mendes JM,
Pedrosa RS, Maida ALV, et
al. Evolução funcional de pacientes graves submetidos a um protocolo de
reabilitação precoce. Rev Bras
Ter Intensiva 2015;27(2):161-9. https://doi.org/10.5935/0103-507X.20150028
- Niven DJ, Bastos JF, Stelfox HT. Critical care
transition programs and the risk of readmission or death after discharge from
an ICU: a systematic review and meta-analysis. Crit Care
Med 2013;42(1):179-87. https://doi.org/10.1097/ccm.0b013e3182a272c0
- Secretaria de Estado
de Saúde do Distrito Federal (Brasil). Portaria nº 41, de 30 de agosto de 2006.
Cria a Central de Regulação de Internação Hospitalar da SES-DF. Diário Oficial
do Distrito Federal 31 ago 2006.
- Ministério da Saúde
(Brasil). Portaria n° 2.528, de 19 de outubro de 2006. Aprova a Política
Nacional de Saúde da Pessoa Idosa. Diário Oficial da União 20 out 2006.
- Metnitz PG, Moreno RP,
Almeida E, Jordan B, Bauer P, Campos RA, et al. SAPS 3 – From evaluation of the patient to evaluation of the intensive
care unit. Part 1: Objectives, methods and cohort description. Intensive Care
Med 2005;31(10):1336-44.
https://doi.org/10.1007/s00134-005-2762-6
- Moreno RP, Metnitz PGH, Almeida E, Jordan B, Bauer P, Campos RA, et al. SAPS 3 – From
evaluation of the patient to evaluation of the intensive care unit. Part 2:
Development of a prognostic model for hospital mortality at ICU admission. Intensive Care
Med 2005;31(10):1345-55. https://doi.org/10.1007/s00134-005-2763-5
- Schein LEC, Cesar JA.
Perfil de idosos admitidos em unidades de terapia intensiva gerais em Rio
Grande, RS: resultados de um estudo de demanda. Rev Bras Epidemiol 2010;13(2):289-301.
https://doi.org/10.1590/s1415-790x2010000200011
- Rooij SE, Abu-Hanna A, Levi M, Jonge E. Factors that predict outcome of intensive care
treatment in very elderly patients: a review. Critical Care 2005;9(4):307-14. https://doi.org/10.1186/cc3536
- Silva Junior JM, Malbouisson LM, Nuevo HL,
Barbosa LGT, Marubayashi LY, Teixeira EC, et al. Aplicabilidade do Escore Fisiológico
Agudo Simplificado (SAPS 3) em Hospitais Brasileiros. Rev
Bras de Anestesiol 2010;60(1):20-31. https://doi.org/10.1590/s0034-70942010000100003
- Soares TR, Avena KM, Olivieri FM, Feijó LF, Mendes KMB, Souza Filho SA, et al. Retirada do leito após a descontinuação da ventilação
mecânica: há repercussão na mortalidade e no tempo de permanência na unidade de
terapia intensiva? Rev Bras
Ter Intensiva 2010;22(1):27-32. https://doi.org/10.1590/s0103-507x2010000100006
- Hopkins RO, Miller
RR, Rodriguez L, Spuhler V, Thomsen
GE. Physical Therapy on
the wards after early physical activity and mobility in the intensive care
unit. Phys Ther
J 2012;92(12):1518-23.
- Guia CL, Biondi RS, Sotero S, Lima AA, de Almeida KJQ, Amorim FF. Perfil
epidemiológico e preditores de mortalidade de uma
unidade de terapia intensiva geral de hospital público do Distrito Federal. Com
Ciências Saúde 2015;26(1/2):9-19.
- Araújo TG, Rieder MM, Kutchak FM, Filho WF.
Readmissões e óbitos após a alta da UTI - um desafio da terapia intensiva. Rev Bras Ter Intensiva
2013;25(1):32-8.
http://doi.org/10.1590/S0103-507X2013000100007
- Rosenberg AL, Watts C. Patients readmitted to ICUs: A systematic review
of risk factors and outcomes. Chest 2000;118(2):492-502.
https://doi.org/10.1378/chest.118.2.492
- López-Calera C, García-Delgadob M, Carpio-Sanzc J, Álvarez-Rodríguez J, Aguilar-Alonsoe E, Castillo-Lorentef E, et al. External validation
of the Simplified Acute Physiology Score (SAPS)3 in Spain. Med Intensiva 2014;38(5):288-96.
https://doi.org/10.1016/j.medine.2013.06.003
- Silva TJA, Jerussalmy CS, Farfel JM, Curiati JAE, Jacob-Filho W.
Predictors of in-hospital mortality among older patients. Clinics 2009;64(7):613-8.
https://doi.org/10.1590/s1807-59322009000700002
- Campbell SE, Seymour DG, Primrose WR. A systematic review of factors affecting outcome in older medical
patients admitted to hospital. Age Ageing 2004;33(2):110-5.
https://doi.org/10.1093/ageing/afh036