ARTIGO
ORIGINAL
Tratamento
manipulativo osteopático musculoesquelético em
mulheres com incontinência urinária não complicada
Musculoskeletal
osteopathic manipulative treatment in women with uncomplicated urinary
incontinence
Lilian
de Castro Ponzoni*, Ericka Kirsthine
Valentin, M.Sc.**, Fabricio Borges Carrerette,
D.Sc.**, Ronaldo Damião, D.Sc.**
*Osteopata DO MRO Br, Policlínica Piquet Carneiro/UERJ, **Policlínica
Piquet Carneiro/UERJ
Recebido em 14 de junho
de 2018; aceito em 30 de abril de 2019.
Correspondência: Lilian de Castro Ponzoni, Av. Nossa Senhora de Copacabana, 690/701, Rio de
Janeiro RJ, E-mail: lilianponzoni@gmail.com; Ericka Kirsthine Valentin: erickavalentin@gmail.com; Fabricio
Borges Carrerette: carrerette2@gmail.com; Ronaldo
Damião: damiao@email.com
Resumo
Controle eficiente dos
mecanismos de fechamento uretral é essencial para continência urinária
feminina, envolvendo mecanismo similar ao necessário para estabilidade sacroilíaca. Estudos demonstraram benefícios na
reabilitação funcional do assoalho pélvico, após tratamento de pacientes com
lombalgia, utilizando técnicas de manipulação osteopática.
O objetivo primário deste estudo foi avaliar melhora da incontinência urinária
após tratamento manipulativo osteopático
musculoesquelético (TMO), associado com fisioterapia pélvica (FP). Participaram
pacientes da divisão de fisioterapia da Policlínica Piquet Carneiro/UERJ, com
diagnóstico de incontinência urinária não complicada, idade entre 21 e 65 anos,
que responderam os questionários: International Consultation on Incontinence Questionnaire -
Short Form - ICIQ, Stress Urinary Incontinance
Questionnaire - SUIQ, Overactive Bladder Questionnaire
- ICIQ-OAB qol, e o questionário de qualidade de vida
e saúde geral – EQ5D. A força perineal foi avaliada através do teste de
avaliação funcional do assoalho pélvico, e as pacientes foram divididas em dois
grupos: no grupo FP submetidas ao protocolo de FP por 10 semanas, e no grupo
TMO submetidas ao mesmo protocolo, associado com TMO, pelo mesmo período. No
presente estudo, a utilização do TMO associado à FP obteve resultados
semelhantes à utilização de FP isoladamente, não acrescentando melhora na
resposta ao tratamento da incontinência urinária não complicada.
Palavras-chave: manipulações
musculoesqueléticas, incontinência urinária, saúde da mulher.
Abstract
Effective
control of urethral closure mechanisms is essential for female urinary
continence, involving mechanism similar to that
required for sacroiliac stability. Studies have demonstrated benefits in the
functional rehabilitation of the pelvic floor, after treatment of patients with
low back pain, using osteopathic manipulation techniques. Primary objective of
this study was to evaluate the improvement of urinary incontinence after
musculoskeletal manipulation (OMT), associated with pelvic physiotherapy (PF).
Patients from the Physiotherapy Division of the Policlínica
Piquet Carneiro/UERJ, diagnosed with uncomplicated urinary incontinence, aged
between 21 and 65 years, answered the questionnaires: International
Consultation on Incontinence Questionnaire - Short Form - ICIQ, Stress Urinary
Incontinence Questionnaire - SUIQ, Overactive Bladder Questionnaire - ICIQ-OAB qol, and the quality of life and general health
questionnaire - EQ5D. The perineal force was evaluated through functional
evaluation of the pelvic floor. Patients were divided: in the FP group
submitted to the FP protocol, and in the OMT group submitted to the same
protocol, associated with OMT, for 10 weeks. In the present study the use of
OMT associated with PF, obtained results similar to
the use of PF alone, and did not add improvement in the response to treatment
of uncomplicated urinary incontinence.
Key-words:
musculoskeletal manipulations, urinary incontinence, women's health.
Introdução
A incontinência
urinária (IU) é definida pela Sociedade Internacional de Continência (ICS),
como qualquer perda involuntária de urina [1]. As mulheres têm uma maior
prevalência de IU em comparação aos homens devido a diferenças anatômicas da
pélvis e do trato urinário inferior, além da interferência de fatores hormonais
[2], das gestações e dos partos que desafiam as forças e a estabilidade
musculoesquelética da pélvis feminina.
O corpo e a pelve femininos
são sujeitos a inúmeras mudanças estruturais durante o desenvolvimento. Após a
menarca, a pelve alarga, a musculatura glútea aumenta, ocorre rotação interna
das coxas e deslocamento lateral das patelas. A persistência das rotações
internas coxofemorais pode levar a tensões gravitacionais alteradas,
influenciando a função do diafragma pélvico, podendo contribuir para o aumento
do risco de incontinência urinária. Durante atividades esportivas, mulheres
jovens têm tendência a lesões de tornozelos e joelhos, atribuídas à frouxidão
ligamentar resultante das influências das alterações hormonais do ciclo
menstrual. Algumas destas lesões podem influenciar na marcha contribuindo
também para dores e disfunções pélvicas ao longo do tempo [3]. Estas alterações
mecânicas estruturais das extremidades inferiores podem se tornar mais
importantes na obesidade ou durante a gravidez [4].
Teorias sobre
continência são abundantes e envolvem conceitos relacionados com a transmissão
de força, suporte anatômico e integridade uretral. Em um trato urogenital
sadio, aumento na pressão intra-abdominal após valsalva,
tosse e espirro, é igualmente transmitido para bexiga, para o colo vesical e
para uretra, suportado pelo tônus do músculo elevador do ânus, dos músculos do
assoalho pélvico e pelo tecido fascial pélvico [5].
Um controle eficiente
da uretra é essencial para continência urinária e a força de fechamento uretral
envolve um mecanismo similar àquele necessário para uma ótima estabilidade sacroilíaca. Estas estruturas e suas funções dependem de
suas respostas às transferências de carga durante o movimento corporal, o que
está diretamente relacionado com a eficiência muscular em produzir força de
fechamento, incluindo os músculos elevador do ânus, pubococcígeo,
diafragma, multífido e os músculos do assoalho
pélvico [6].
Estudos recentes
demonstraram benefícios na reabilitação funcional do assoalho pélvico, do
diafragma e da estabilidade lombopélvica, após
tratamento de pacientes com queixas de dor lombar, com a utilização de técnicas
de manipulação osteopática [6,7].
Tratamento manipulativo
osteopático (TMO) dirigido para a estabilização da
bacia pélvica e/ou das estruturas contidas dentro dela pode prevenir ou
diminuir síndromes dolorosas e sintomas de IU, através das técnicas de energia
muscular, reequilíbrio de tensão ligamentar, e liberação miofascial, as quais
auxiliam os músculos estabilizadores da coluna vertebral, e do assoalho
pélvico, no suporte ao aumento de demanda quando em situações de alterações de
pressão intra-abdominal [3].
O objetivo desta
pesquisa é avaliar a melhora da incontinência urinária após tratamento
manipulativo osteopático musculoesquelético associado
com fisioterapia pélvica, comparado ao grupo controle tratado apenas com
fisioterapia pélvica.
Pacientes
e métodos
Realizamos um estudo
piloto prospectivo, controlado, randomizado e cego, em 30 mulheres, com idade
entre 21 e 65 anos, provenientes da Divisão de Fisioterapia da Policlínica
Piquet Carneiro - UERJ, no Rio de Janeiro. Esta pesquisa foi aceita pelo comitê
de ética em pesquisa do Hospital Universitário Pedro Ernesto, sob o número
1358951, em 09/12/2015.
As participantes do
estudo tinham diagnóstico de incontinência urinária não complicada e
concordaram em participar da pesquisa, datando e assinando o termo de
consentimento livre e esclarecido (TCLE) segundo Resolução 196/96. Os critérios
de exclusão foram: comorbidades como doenças cardiovasculares e diabetes não
controlados, cirurgia prévia para incontinência urinária, cirurgia radical
pélvica prévia (histerectomia por câncer, exenteração
pélvica, etc.), radioterapia pélvica, bexiga neurogênica, negar ou apresentar
incapacidade de assinar o TCLE, relato na anamnese de infecção do trato
urinário não tratada, presença de tumores malignos, fraturas ósseas em
tratamento, ou alterações neurológicas.
As pacientes foram
submetidas à avaliação fisioterapêutica:
1) Entrevista: Coletados
os dados de identificação e contato, além de reavaliação dos critérios e
inclusão e exclusão.
2) Avaliação pélvica
dividida em 2 etapas:
Questionários
Uma fisioterapeuta cega
para o tratamento manipulativo osteopático esteve ao
lado das participantes para esclarecer possíveis dúvidas, enquanto elas
responderam os seguintes questionários:
a) International Consultation on Incontinence Questionnaire -
Short Form ICIQ – UI Short Form
- é o questionário recomendado pela Organização Mundial de Saúde e pela International Continence
Society, validado, autoadministrável, que
quantifica e qualifica a incontinência urinária e avalia impacto na qualidade
de vida. Possui um score de gravidade 0 a 21 [8].
b) Stress Urinary Incontinence
Questionnaire – SUIQ – é o questionário que
avalia a prevalência dos sintomas de esforço e de urgência, composto de duas questões.
(http://www.iciq.net/)
c) International Consultation on Incontinence Questionnaire Overactive Bladder – OABq (ICIQ-OAB qol) – é o
questionário para avaliação da presença de sintomas de Bexiga Hiperativa,
composto de 12 questões que quantificam e qualificam esta patologia, e avaliam
o impacto na qualidade de vida [9].
d) Euroqol-5D (EQ5D) –
é o questionário que avalia a qualidade de vida e a saúde geral das
participantes, composto de 5 questões para qualidade de vida, e uma escala analógica
visual de saúde geral [10].
Avaliação
perineal
As participantes foram
submetidas à avaliação funcional do assoalho pélvico (AFA) utilizando a escala
de Oxford [11], com graduação de 0 a 5, onde 0 é ausência de força muscular e 5 contração forte da musculatura perineal. O teste foi
realizado na posição de decúbito dorsal, com os membros inferiores flexionados
e pés apoiados. Esta avaliação foi realizada por uma fisioterapeuta que não foi
a mesma profissional que realizou a avaliação e o tratamento manipulativo osteopático musculoesquelético.
Após avaliação inicial
e perineal, as participantes foram divididas em dois grupos, de forma
aleatória, de acordo com randomização prévia.
G1) No grupo
Fisioterapia (FISIO), as participantes foram submetidas ao protocolo de
tratamento fisioterapêutico pélvico, durante 10 semanas. Este protocolo é
composto de dois exercícios que foram realizados duas vezes por semana, com a
participante deitada em decúbito lateral ou em decúbito dorsal com os membros
inferiores flexionados e os pés apoiados: contração da musculatura perineal de
forma rápida, e contração da musculatura perineal de forma sustentada por até
10 segundos. As participantes foram orientadas a realizar estes exercícios
diariamente em casa, três vezes ao dia, além da contração perineal para inibir
urgência miccional, com três contrações rápidas seguidas de relaxamento
completo da musculatura perineal, caso a paciente apresentasse este sintoma.
Antes de iniciar o tratamento com fisioterapia pélvica, as participantes do
grupo FISIO foram submetidas a uma avaliação osteopática
musculoesquelética, sem tratamento manipulativo osteopático.
G2) No grupo TMO, as
participantes foram submetidas ao mesmo protocolo de tratamento fisioterapêutico
pélvico, e, simultaneamente, após avaliação osteopática
musculoesquelética, a um tratamento manipulativo osteopático,
durante 10 semanas, sendo uma consulta por semana. Estas técnicas foram
realizadas pelo fisioterapeuta e osteopata:
Técnica de energia
muscular – utilização de vetor muscular para recuperar a mobilidade articular,
colocando o segmento a ser tratado na posição de restrição de movimento, a
participante faz força contrária em direção ao movimento facilitado, e o
osteopata avança em direção à barreira motriz, recuperando o movimento
desejado;
Técnica em alta
velocidade e baixa amplitude – utilização de vetor articular para recuperação
da mobilidade, colocando as articulações superiores e inferiores em ajuste
máximo de tensão ligamentar, deixando a articulação desejada em ajuste frouxo
ligamentar para facilitar a recuperação da mobilidade, que acontecerá através
de um movimento rápido de pequena amplitude;
Técnica fascial – utilização de movimentos suaves e superficiais
através da manutenção dos tecidos em posições de maior restrição de movimento,
até percepção de relaxamento tissular.
Avaliação
osteopática e tratamento manipulativo osteopático
Na avaliação osteopática musculoesquelética, foram realizados testes de
mobilidade para as articulações sacroilíacas,
articulações da coluna vertebral, e articulações dos membros inferiores, bem
como avaliação da função do músculo diafragma, com a participante em posição
ortostática, sentada e em decúbito dorsal. O objetivo destes testes foi avaliar
a amplitude de movimento das estruturas acima citadas, bem como relato de
quadro álgico pelas pacientes.
Para o tratamento
manipulativo osteopático musculoesquelético foram
utilizadas técnicas osteopáticas com o objetivo de
restaurar a mobilidade das articulações ou demais tecidos corporais, que
apresentassem alteração em sua função. Estas técnicas foram realizadas pelo
fisioterapeuta e osteopata, de forma manual, sendo elas: técnica de energia
muscular, técnica em alta velocidade e baixa amplitude, e técnica fascial.
Reavaliação
A cada 30 dias foram
realizadas reavaliações nos dois grupos, através dos questionários e do AFA.
Análise
estatística
A distribuição dos
dados foi verificada por meio do Teste de Shapiro Wilk
e medidas de obliquidade e curtoses. Variáveis dependentes pré-tratamento e de
caracterização da amostra foram comparadas entre os grupos TMO e FISIO por
Teste t Independente. Os efeitos do TMO e FISIO foram analisados por Modelo
Linear Misto (two-way) pelo método da Máxima
Verossimilhança Restrita, assumindo Grupo (TMO e FISIO), tempo (Pré a Pós 4, 8 e 10 semanas de tratamento) e interação
grupo*tempo como efeitos fixos e pacientes como efeito randômico.
Adicionalmente, o tempo foi assumido como efeito de medidas repetidas. Quando
diferenças foram observadas nos valores pré-tratamento entre os grupos, estes
valores foram incluídos no modelo como covariáveis. Quando efeitos principais
significativos foram observados, testes post hoc de Sidak
foram aplicados para a correção dos valores de P em comparações múltiplas. O
critério de significância adotado foi de 5% (P ≤ 0,05). Todas as análises
foram realizadas no Software PASW statistics 18.0
(SPSS Inc., Chicago, USA).
Resultados
Participaram deste
estudo 30 pacientes do sexo feminino, das quais 16 completaram o tratamento,
sendo oito em cada grupo. Estas 16 pacientes foram consideradas para as
análises estatísticas. Não houve diferença significativa entre os grupos para
idade, massa corporal e estatura exceto para saúde geral (P = 0,03) (Tabela I).
Tabela I - Características dos sujeitos avaliados (n = 16).
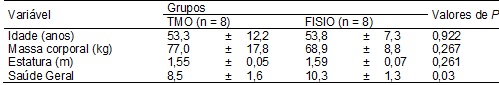
TMO = Tratamento
Manipulativo Osteopático; FISIO = Fisioterapia. #
Valores de P para Teste t Independente.
Observamos melhora
estatisticamente significativa nos dois grupos testados em todas as avaliações:
ICIQ (Figura 1); SUIQ (Figura 2); OABq (Figura 3);
EQ5D (Figura 4); AFA (Figura 5).
Após o período de
tratamento, ambos os grupos demonstraram melhora da incontinência urinária
conforme demonstrado por redução do: ICIQ escore do pré-tratamento para os
momentos 4, 8 e 10 semanas (P < 0,001 para todos), assim como de 4 para 8 e
10 semanas (P = 0,036 e P < 0,001, respectivamente) (Figura 1A); e ICIQ
questão 6 do pré para 4, 8 e 10 semanas (P = 0,001, P < 0,001 e P <
0,001, respectivamente), de 4 para 8 e 10 semanas (P = 0,021 e P < 0,001,
respectivamente), assim como de 8 para 10 semanas (P = 0,005) (Figura 1B).
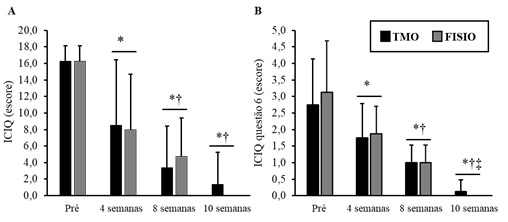
Figura 1 – A) ICIQ escore;* <0,001 †0.036; B) ICIQ
questão 6 (escore);* < 0,001 †0,021 ‡0,005
Ambos os tratamentos
também promoveram redução na frequência semanal de perda urinária: durante o
esforço do Pré para 8 e 10 semanas (P = 0,006 e P < 0,001, respectivamente)
e de 4 para 10 semanas (P = 0,003) (Figura 2A); e de perda urinária sem motivo
do Pré para 8 e 10 semanas (P = 0,002 e P < 0,001) (Figura 2B).
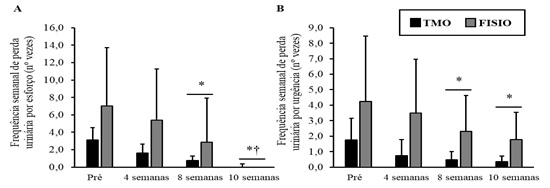
Figura 2 – A) Frequência semanal de perda urinária por esforço; *< 0,001; *† P
< 0,05, B) Frequência semanal de perda urinária por urgência; *< 0,001.
Ambos os tratamentos
reduziram o grau de desconforto em relação à: diurese diurna do Pré para 8 e 10
semanas (P = 0,002 e P < 0,001, respectivamente), e de 4 para 10 semanas (P
< 0,001) (Figura 3A); diurese noturna do Pré para 8 e 10 semanas (P <
0,001 para ambos), de 4 para 8 e 10 semanas (P = 0,006 e P < 0,001,
respectivamente), e ainda de 8 para 10 semanas (P < 0,001) (Figura 3B);
pressa para urinar do Pré para 4 e 8 e 10 semanas (P ≤ 0,001 para todos),
e de 4 para 10 semanas (P = 0,001) (Figura 3C); e perda urinária do Pré para 4,
8 e 10 semanas (P ≤ 0,001 para todos), e de 8 para 10 semanas (P = 0,035)
(Figura 3D).
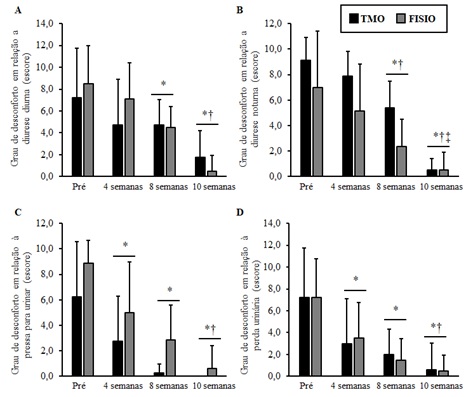
Figura 3 – Grau de desconforto em relação à: diurese diurna (A) e noturna (B),
pressa para chegar ao vaso sanitário (C) e perda urinária antes de chegar ao
vaso sanitário (D); * † ‡ Diferença significativa em relação início, para 4
semanas e para 8 semanas, respectivamente (P < 0,05).
Conforme exposto na
Figura 4, houve aumento do escore da saúde geral, no grupo TMO e no grupo
FISIO. Este dado melhora, consequentemente, o escore da escala de saúde
analógica, nos dois grupos.
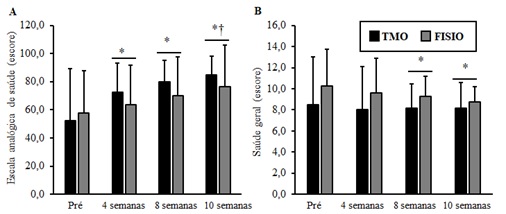
Figura 4 – A) Escala analógica de saúde; *†P < 0,05. B) Saúde Geral. * < 0,001
Por fim, ambos os
tratamentos aumentaram a força da musculatura perineal no AFA, do início para
4, 8 e 10 semanas, assim como de 4 e 8 semanas para 10 semanas (P < 0,001
para todos).
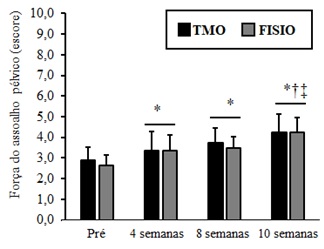
Figura 5 – Força do assoalho pélvico; * † ‡ < 0,05
Discussão
No presente estudo a
utilização do TMO associado à FP para o tratamento de incontinência urinária
não complicada em mulheres adultas obteve resultados semelhantes à utilização
de FP isoladamente, em todos os parâmetros analisados.
Teorias têm sido
propostas para explicar os efeitos da manipulação da coluna vertebral e de
articulações com restrição de mobilidade para o tratamento de diversas
alterações funcionais, dentre as quais a incontinência urinária [12].
De acordo com Collebrusco e Lombardini [13],
estas alterações fisiológicas impedem o funcionamento normal do mecanismo
neural, vascular e bioquímico, favorecendo alterações como incontinência
urinária. Desta forma, a utilização de TMO poderia ser justificável quando
pensamos em melhorar a qualidade de vida de pacientes portadoras de
incontinência urinária.
Entretanto nossa
hipótese de que o TMO poderia melhorar o controle urinário, diminuindo a
incontinência, seja por aumentar a capacidade de contração do assoalho pélvico
ou mesmo melhorar a mobilidade e velocidade de chegada ao banheiro para micção
evitando a perda urinária, não se comprovou com os resultados deste estudo
piloto.
Embora Franke et al. [14],
numa revisão sistemática unicamente com estudos clínicos controlados e
randomizados, os quais utilizaram critérios de inclusão e exclusão similares ao
nosso estudo piloto, chegarem a conclusão de que os pacientes que foram
submetidos a TMO tiveram melhora da incontinência urinária significante
estatisticamente em comparação ao grupo de pacientes não tratados, no nosso
estudo o grupo TMO obteve resultados similares ao grupo FISIO, demostrando que
do TMO associado a fisioterapia pélvica (FP) em pacientes portadoras de
incontinência urinária não complicada não melhorou o resultado do tratamento.
No entanto, pudemos
observar uma melhora das pacientes do grupo TMO, em todas as questões que fazem
parte do questionário de bexiga hiperativa. Cooperstein
et al. [15] encontraram bons
resultados com as técnicas manipulativas no tratamento de pacientes portadores
de bexiga hiperativa, através da utilização de intervenções mecânicas e
miofasciais na pélvis e na região lombar. Talvez porque o TMO possa melhorar a mobilidade,
diminuindo o tempo de chegada ao banheiro.
Desta forma acreditamos
que um estudo abordando apenas a incontinência de urgência em pacientes com
bexiga hiperativa pode ter resultado melhor do que encontramos na incontinência
urinária não complicada.
Durante nosso estudo,
verificamos no AFA utilizando a escala modificada de Oxford, a mesma melhora no
grupo fisioterapia e no grupo de TMO, após as 10 semanas de tratamento.
Portanto também neste aspecto a TMO não somou melhora quando comparado com a FP
isolada.
Após as 10 semanas de
tratamento, todas as pacientes que participaram de nosso estudo piloto, nos
dois grupos, demonstraram melhora na qualidade de vida e na escala de saúde
analógica, conforme demonstrado nos resultados. Assim, baseado em nossos
achados, o TMO associado à FP também não fez diferença neste parâmetro.
Dellaroza et al. [16] demostraram que a associação de incontinência urinária
com dor crônica, aumenta o risco de quedas em idosos sem déficit cognitivo.
Talvez o TMO possa contribuir para tratamento da incontinência urinária
associada a dores crônicas e ou alterações de mobilidade sacroilíacas
e lombares, por facilitar o deslocamento destas pacientes até o vaso sanitário,
com melhora da qualidade de vida. Portanto, pacientes com este perfil poderiam
se beneficiar do tratamento manipulativo osteopático
independente da associação com fisioterapia pélvica.
Limitações
do estudo
Das 30 pacientes que
iniciaram nossa pesquisa, 2 desistiram do tratamento pela distância entre suas
casas e o hospital; 8 desistiram do tratamento dizendo preferir realizar
procedimentos cirúrgicos para recuperação da continência; e 4 abandonaram o tratamento
sem justificativa. Portanto, tivemos limitações em nosso estudo pelo tamanho de
amostra.
Embora a amostra seja
pequena, existiu uma homogeneidade nas características das participantes dos
dois grupos estudados. Também houve semelhança entre os dois grupos quanto à
interferência da incontinência urinária na qualidade de vida dessas mulheres.
Entretanto os resultados não nos motivaram a ampliar a amostra do estudo.
Conclusão
A utilização de
tratamento manipulativo osteopático associado à
fisioterapia pélvica não acrescentou melhora na resposta ao tratamento da
incontinência urinária não complicada na mulher, em nenhum parâmetro avaliado
neste estudo piloto.
Referências
- Abrams
P, Artibani W, Cardozo L, Dmochowski
R, Van Kerrebroeck P, Sand P. International
Continence Society. Reviewing the ICS 2002 terminology report: the ongoing
debate. Neurourol Urodyn
2009;28(4)287. https://doi.org./10.1002/nau.20737
- Mannella P, Palla
G, Bellini M, Simoncini T. The female pelvic floor
through midlife and aging. Maturitas
2013;76(3):230-4. https://doi.org/10.1016/j.maturitas.2013.08.008
- Tettambel M. An osteopathic
approach to treating women with chronic pelvic pain. J Am Osteopath Assoc 2005;105(9 Suppl 4):S20-4.
- Berger
M, Doumouchtsis S, Delancey J. Bony pelvis dimensions
in women with and without stress urinary incontinence. Neurourol
Urodyn 2013;32(1):37-42.
https://doi.org/10.1002/nau.22275
- Magon N, Kalra
B, Malik S, Chauhan M. Stress urinary incontinence: What, when, why, and then
what? J Midlife Health 2011;2(2):57-64. https://doi.org/10.4103/0976-7800.92525
- Chaitow L. Chronic pelvic
pain: Pelvic floor problems, sacroiliac dysfunction and the trigger point
connection. J Bodyw Mov Ther
2007;11:327-39. https://doi.org/10.1016/j.jbmt.2007.05.002
- Pavón AG, Chao C W, Rodríguez RN, Gavira IFJ. Prevalence and risk factors of urinary
incontinence in women who visit the doctor with low back pain: multicentre study. Aten Primaria 2014;46(2):100-8.
https://doi.org./10.1016/j.aprim.2013.07.004
- Avery
K, Donovan J, Peters TJ, Shaw C, Gotoh M, Paul
Abrams. et al. ICIQ: a brief and robust measure for evaluating the symptoms and
impact of urinary incontinence. Neurourol Urodyn
2004;23(4):322-30. https://doi.org/10.1002/nau.20041
- Pereira S, Thiel R, Riccetto C, Silva J,
Pereira L, Hermmann V et al. Validation
of the International
Consultation on Incontinence Questionnaire Overactive Bladder (ICIQ-OAB) for
Portuguese. Rev Bras Ginecol Obstet
2010;32(6):273-8. https://doi.org/10.1590/S0100-72032010000600004
- Ferreira PL, Ferreira
LN, Pereira LN. Contributos para a Validação da Versão Portuguesa do EQ-5D.
Acta Med Port
2013;26(6):664-75.
- Sanches PRS, Ramos JGL,
Schmidt AP, Nickel SD, Chaves CM, Silva Júnior DP et
al. Correlação do score de oxford modificado com as
medidas perineométricas em pacientes incontinentes. Rev HCPA 2010;30(2):125-30.
- Pickar J, Philip B. Spinal manipulative
therapy and somatosensory activation. J Electromyogr Kinesiol 2012;22(5):785-94.
https://doi.org/10.1016/j.jelekin.2012.01.015
- Collebrusco L, Lombardini
R. What about OMT and nutrition for managing the irritable bowel syndrome? An
overview and treatment plan. Explore 2014;10(5):309-18.
https://doi.org/10.1016/j.explore.2014.06.005
- Franke
H, Hoesele K. Osteopathic manipulative treatment
(OMT) for lower urinary tract symptoms (LUTS) in women. J Bodyw
Mov Ther 2013;17(1):11-8.
- Cooperstein R, Lisi
A, Burd A. Chiropratic
management of pubic symphysis shear dysfunction in patient with overactive
bladder. J
Chiropractic Med 2014;13:81-9. https://doi.org/10.1016/j.jcm.2014.06.003
- Dellaroza MSG, Pimenta CAM,
Lebrão ML, Duarte YAO, Braga PE. Association between
chronic pain and sef-reported falls in the SABE Study
Population. Cad Saúde Pública 2014;30(3):522-32.
https://doi.org/10.1590/0102-311X00165412