ARTIGO
ORIGINAL
Assistência
humanizada às parturientes: análise das práticas desenvolvidas em uma
maternidade do sertão paraibano
Humanized assistance to parturients: an analysis
of the practices in a maternity hospital of Paraíba
Érica de Freitas
Martins*, Danielle Crystina da Costa Lira**, Natália
Lemos Vidal de Negreiros***
*Fisioterapeuta,
Residente em Assistência Materno Infantil pela Escola Multicampi
de Ciências Médicas da Universidade Federal do Rio Grande do Norte, **Fisioterapeuta
graduada pelas Faculdades Integradas de Patos, ***Professora Faculdades
Integradas de Patos
Endereço
para correspondência:
Érica de Freitas Martins, Rua São José, 5 Centro
58700-015 Patos Paraíba, E-mail: ericafreitasmar@gmail.com
Resumo
O trabalho de parto é
uma etapa no qual o organismo feminino passa por inúmeras alterações
fisiológicas como: dilatação da cérvice, expulsão do feto e dequitação;
ocasionando à parturiente medo da morte, medo da dor,
além da ansiedade. A humanização na assistência às parturientes é utilizada com
a finalidade de melhorar as condições do atendimento à mulher, recém nascidos e a família. Para isso, criou-se o Programa
de Humanização de Pré-Natal e Nascimento (PHPN). O estudo teve como objetivo
verificar se as condutas desenvolvidas às gestantes durante o processo parturitivo estão de acordo com as diretrizes preconizadas
pelo PHPN. Trata-se de um estudo transversal e descritivo com abordagem
quantitativa, realizado em um Hospital Maternidade do sertão paraibano, onde
foram avaliadas puérperas que estiveram em alojamento conjunto de pós-parto
normal. Os instrumentos utilizados para coleta de dados foram um formulário
elaborado pelo pesquisador para entrevistar as puérperas, e um questionário
para a avaliação dos prontuários delas, com a finalidade de verificar se as
práticas desenvolvidas na instituição de estudo condizem com as recomendações
para o parto normal da Organização Mundial da Saúde, contidas no PHPN. Os
resultados mostraram que com relação as práticas claramente
uteis alguns itens ainda encontram resistência para ser implantadas no local de
estudo, como por exemplo, massagem 78,2%, estimulo à deambulação 28,2% e
direito a acompanhante 52,1%, uso completo do prontuários 21,8%, e utilização
dos partograma 50%. Com relação às práticas
prejudiciais observa-se que o uso da posição de litotomia
100%, e da episiotomia 55,6% ainda são práticas
constantes na maternidade. Já no que diz respeito às práticas utilizadas de
modo inadequado como o jejum 27,5% e amniotomia de
rotina 40,8% nos mostra que as práticas vem se
adequando e passando a ser utilizadas apenas nos momentos devidos. Portanto,
com o presente estudo observou-se que as recomendações preconizadas pelo
Ministério da Saúde para o parto normal, contidas no PHPN, já vem sendo
implantadas na maternidade de estudo, porém um número ainda elevado de práticas
não foram introduzidas ou eliminadas.
Palavras-chave: parto humanizado,
puérperas, práticas obstétricas.
Abstract
Labor is a stage in which the female organism undergoes numerous
physiological changes such as: dilation of the cervix, expulsion of the fetus
and deconditioning; causing the parturient fear of death, fear of pain, and
anxiety. Humanization in parturient care is used to improve the conditions of
care for women, newborns and the family. For that, the Program of Humanization
of Prenatal and Birth (PHPN) was created. The study
aimed to verify if the behaviors developed to pregnant women during the birth
process are in accordance with the guidelines recommended by PHPN. This is a
cross-sectional and descriptive study with a quantitative approach, carried out
in a Maternity Hospital in Paraíba, where postpartum
women housed in a normal postpartum setting were evaluated. The instruments
used for data collection were a form developed by the researcher to interview
the puerperae, and a questionnaire for the evaluation
of their charts, in order to verify if the practices developed in the study
institution are consistent with the recommendations for the normal delivery of
the World Health Organization, contained in PHPN. The results showed that with
respect to the practices, some items still find resistance to be implanted. For
example, massage 78.2%, stimulation to ambulation 28.2% and accompanying right
52.1%, complete use of the medical records 21.8%, and use of the partograph 50%. In relation to the harmful practices, the
use of the 100% lithotomy position and the 55.6% episiotomy position are still
constant practices in the maternity ward. Regarding the
inadequately used practices such as fasting 27.5% and routine amniotomy 40.8. Thus, with the present study, we
observed that the recommendations recommended by the Ministry of Health for
normal birth, contained in the PHPN, have already been implemented in the Study
maternity, but still a number of practices have not been introduced or
eliminated.
Key-words: humanized
childbirth, puerperas, obstetric
practices.
Introdução
O trabalho de parto é
uma etapa no qual o organismo feminino irá passar por inúmeras alterações
fisiológicas. Estudos relatam que, devido às diversas alterações fisiológicas,
que colaboram nas contrações uterinas com consequente dilatação do colo
uterino, forçando a saída do bebê pelo canal vaginal, ocasionam dores na mulher
[1,2]
Segundo Piccinini [3]
devido a todos os processos fisiológico que ocorrem, essas
parturientes possuem inúmeras preocupações, dentre as mais frequentes
durante o processo parturitivo predominam o medo da
morte, tanto da mãe quanto do bebê e o medo da dor, além da ansiedade, que pode
estar ligada a uma vivência anterior negativa tanto do pré-natal quanto do
parto.
Entretanto, o parto
não deve ser demonstrado como um evento patológico, mas sim um momento natural
e biológico atrelado à vida da família. A mulher não pode ser tratada como
incapaz, pelo contrário ela deve ser estimulada a entender seu corpo, analisar
as contrações, controlar a respiração e compreender a dor como uma parte
necessária do nascimento do bebê [4].
A parturiente deve
ser considerada parte ativa nas escolhas relacionadas ao momento do parto, deve
então, escolher a posição na qual quer parir e caminhar segundo sua vontade,
contribuindo para a adoção do posicionamento vertical, melhorando assim, a
dinâmica da rotação e descida do bebê [5].
Para isso torna-se
essencial o reconhecimento da individualidade das parturientes por meio dos
profissionais de saúde, permitindo ao profissional perceber as necessidades e
capacidade de lidar com o processo de cada mulher [6].
Para Benevides e
Passos [7] entende-se por humanização, a capacidade de valorização do homem
como ser humano, proporcionando uma assistência que leve em consideração os
direitos do indivíduo.
Nessa perspectiva, a
humanização associada à assistência as parturientes tem como finalidade
melhorar as condições do atendimento à mulher, recém nascidos
e a família, através da solicitação de ações que visam a autonomia, a liberdade
de escolha, a equidade e a não violência ao gênero [8].
Pensando em melhorar
a qualidade da assistência obstétrica e neonatal, o Ministério da Saúde (MS)
através da portaria 569/2000 criou o Programa de Humanização do Pré-Natal e
Nascimento (PHPN). A principal estratégia do PHPN é garantir a melhoria no
acesso, da cobertura e qualidade do acompanhamento pré-natal, da assistência ao
parto e puerpério [9].
Essas ações
preconizadas pelo modelo de humanização do parto influenciam o modelo
organizacional dos serviços que realizam assistência obstétrica, tornam-se
imprescindíveis as modificações na estrutura das unidades de atendimento à
parturiente, tornando-as mais acolhedoras e favoráveis para que essas práticas
sejam implementadas [10].
Desse modo, na
tentativa de contribuir para a humanização da atenção ao parto, surgiu o
seguinte questionamento: as práticas desenvolvidas pelos trabalhadores da saúde
estão de acordo com o que é preconizado pelo PHPN na humanização do parto às
parturientes da maternidade do sertão paraibano? Com isso, nosso objetivo geral
nesse estudo foi verfiricar se as condutas
desenvolvidas às parturientes durante todo o processo parturitivo
estão de acordo com as diretrizes preconizadas pelo Programa de Humanização de
Pré-Natal e Nascimento, do Ministério da Saúde.
Com base na proposta
de humanização, a assistência a parturição prevê
comportamentos e atitudes dos profissionais da saúde que venham a contribuir
para reforçar o caratér de atenção a saúde como um
direito de todas as mulheres. Porém, na realidade de muitos serviços de saúde,
muitas dessas recomendações preconizadas pelo Ministério da Saúde ainda não
foram introduzidas, ou encontram resistência para sua efetivação.
Diante disso,
justifica-se a importância desse estudo, que está voltado para a atuação dos
profissionais de saúde e sua participação na efetivação da atenção humanizada
ao parto. Pois para que o PHPN seja implementado
faz-se necessário o envolvimento dos profissionais de saúde, para isso é
importante que eles tenham conhecimento de que a maneira como é assistido e
vivenciado esse processo, pode contribuir para a promoção de uma maternidade
segura para à parturiente.
Material
e métodos
A pesquisa tratou-se
de um estudo transversal descritivo com abordagem quantitativa. O estudo encontra-se
de acordo com as normas de ética em pesquisa envolvendo seres humanos, segundo
a resolução nº 466/12 do Conselho Nacional de Saúde. Principalmente no que diz
respeito ao Termo de Consentimento Livre e Esclarecido, sendo este
imprescindível para desenvolver pesquisa com seres humanos, respeitando-se sua
dignidade e autonomia. A pesquisa foi realizada em um Hospital Maternidade
referência localizada no Sertão do Estado da Paraíba. Foi realizado um estudo
piloto no período de um mês com o intuito de aprimorar os instrumentos e
procedimentos da pesquisa. Em 04/07/2016 iniciou-se a coleta de dados, sendo
composta por uma amostra de 142 puérperas que se submeteram ao parto normal, e
encontravam-se internas na maternidade estudada. O período de coleta de dados
teve duração de dois meses, onde as participantes se dispuseram de forma
voluntária a participar do estudo, e as mesmas assinaram um Termo de
Consentimento Livre e Esclarecido, fornecido pela pesquisadora. Foram excluídas
da pesquisa puérperas que evoluíram para cesariana, mulheres que chegaram a maternidade no momento expulsivo do trabalho de parto,
mulheres com transtornos mentais, sob efeito de algum medicamento que viessem a
interferir na compreensão ou comportamento, como também mulheres que não
aceitarem participar da pesquisa. Para coleta de dados foi elaborado um
formulário, contendo questões embasadas nas recomendações para o parto normal
da Organização Mundial de Saúde, contidas no manual do PHPN. Para análise de
dados, todo o processo foi realizado através do uso do Statistical Package for Social Science (SPSS) e o
Software Microsoft Excel, versão 20,0. Após levantamento e obtenção de dados
foi realizada a análise por meio de uma estatística descritiva acerca dos
resultados coletados.
Resultados
Na tabela I e II são
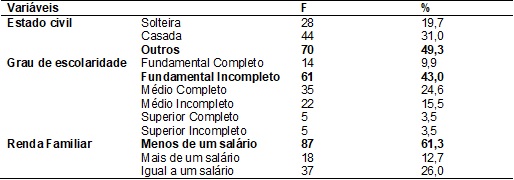
apresentados os dados sociodemográficas da amostra. O
estudo contou com 142 participantes, cujas idades das puérperas variaram entre
14 e 43 anos, tendo a média de 24,33 com um desvio padrão de 6,29. Com relação
ao estado civil das participantes 19,7% se disseram solteiras, 31% se disseram
casadas e 49,3% responderam estar em outro tipo de relacionamento. Quanto ao
grau de escolaridade observou-se que 43% responderam ter fundamental
incompleto, enquanto que apenas 3,5% possuíam o ensino superior completo ou
incompleto. Já com relação a renda familiar
constatou-se que 61,3% apresentavam renda de menos de um salário mínimo e 38,7%
possuem uma renda maior ou igual que um salário mínimo.
Tabela
I - Distribuição da idade da amostra (N=142).

Fonte: Dados da
pesquisa, 2016.
Tabela
II -
Distribuição dos dados demográficos da
amostra (N=142).
Fonte: Dados da
pesquisa, 2016.
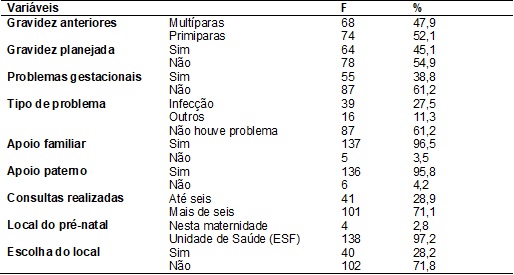
Com relação aos dados
referentes à gravidez e ao pré-natal abordados na
tabela III, a pesquisa mostra que 52,1% eram primíparas, 54,9% não foi uma
gravidez planejada, 53,5% não tinham tido nenhuma complicação durante a
gestação. Das puérperas que tiveram algum problema durante a gestação foi
observado que 27,5% foram do tipo infecções (infecção urinária). Quanto ao
apoio recebido durante toda a gestação, constatou-se que 96,5% das
participantes tiveram apoio familiar e 95,8% dessas mulheres receberam apoio do
pai do bebê. De acordo com os dados colhidos do pré-natal verificou-se 71,1%
das participantes realizaram mais de 6 consultas, na
qual 97,2% foram feitas em Unidades de Saúde, e da qual 71,8% não tiveram o
direito de escolher o local para realização desse pré-natal.
Tabela
III
- Distribuição dos dados da gravidez e
pré-natal da amostra (N=142).
Fonte: Dados da
pesquisa, 2016.
Nas tabelas IV e V os
dados são apresentados de forma descritiva. Os resultados estão divididos em
três subitens, a primeira, segunda e quarta categoria (domínios avaliados no
estudo) das práticas na assistência ao parto normal
preconizadas pela Organização Mundial de Saúde (OMS). A primeira,
segunda e quarta categoria corresponde
respectivamente: práticas claramente úteis e que devem ser encorajadas na
assistência ao parto normal, práticas claramente prejudiciais ou ineficazes e
que devem ser eliminadas na assistência ao parto normal, práticas
frequentemente utilizadas de modo inadequado na assistência ao parto normal.
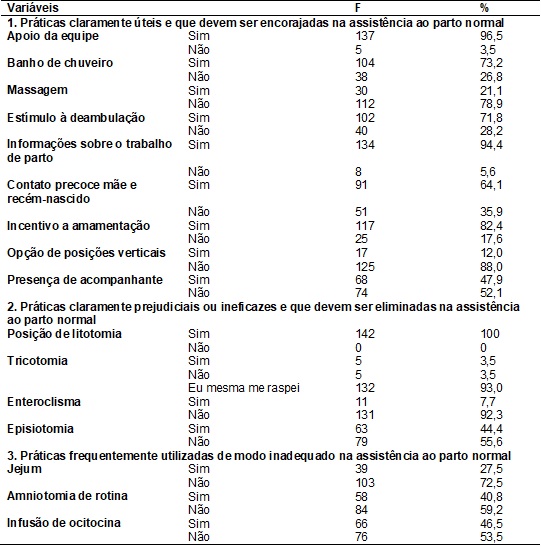
Na tabela IV, no que
diz respeito às praticas claramente uteis, foi contatado que 96,5% das
puérperas relataram ter tido o apoio da equipe, destas 73,2% foram incentivadas
a tomar banho de chuveiro, com relação à massagem 78,9% não receberam esse tipo
de prática, 71,8% relataram que foram estimuladas a deambulação, 94,4%
descreveram que receberam informações a respeito do trabalho de parto, 64,1%
relataram que tiveram um contato precoce mãe e recém-nascido, 82,4% foram
incentivadas a amamentar, 88% das mulheres referiram que não foram incentivadas
a adotarem as posições verticais e destas 52,1% descreveram que não tiveram
direito a ter acompanhante de sua escolha durante o parto.
Com relação às
práticas claramente prejudiciais ou ineficazes, 100% das puérperas referiram
que tiveram seu bebê na posição de litotomia, destas
44,4% descreveram que passaram pela episiotomia
durante o parto, no que diz respeito à tricotomia 93% relataram que elas mesmas
realizaram o procedimento e, quanto à enteroclisma
92,3% das puérperas relataram que não haviam passado pelo procedimento.
Quanto à praticas frequentemente utilizadas de modo inadequado
contatou-se que 72,5% relatam que foram submetidas ao jejum, 59,2% passaram
pela amniotomia de rotina e 53,5% descreveram que
foram submetidas a infusão de ocitocina durante o trabalho de parto.
Tabela
IV - Distribuição dos dados relacionados às
práticas desenvolvidas na assistência ao parto na maternidade (N=142).
Fonte: Dados da
pesquisa, 2016.
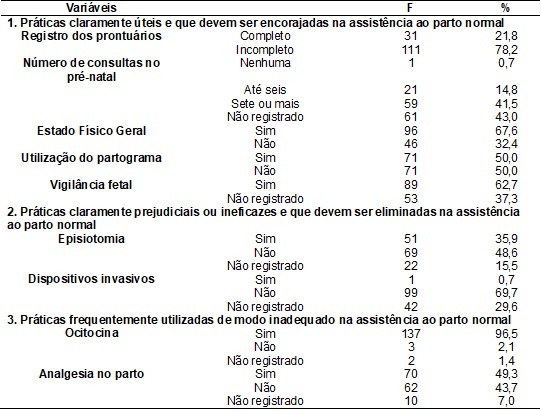
Na tabela V, são
expostos os dados referentes ao prontuário das puérperas entrevistadas, os
primeiros dados são referentes a práticas claramente úteis, no qual foi
observado que 78,2% desses prontuários se enquadraram na categoria de
incompleto, quanto ao número de consultas de pré-natal 43% não foram
registrados, com relação ao estado físico geral da puérpera foi constatado que
67,6% eram monitorados, já no que diz respeito a
utilização correta do partograma pode-se observar que
50% ainda não são preenchidos, com relação ao registro da vigilância fetal
62,7% haviam sido preenchidos.
No que diz respeito
às práticas prejudiciais ou ineficazes, foi observado que, em relação à episiotomia 48,2% dos prontuários constam que o
procedimentos não foi realizado e com relação a
dispositivos invasivos 69,7% não foram utilizados. Outros pontos importantes
coletados dos prontuários foram em relação às práticas frequentemente
utilizadas de modo inadequado, onde observou-se que
com relação ao uso de ocitocina 96,5% dos partos foi utilizado, e em relação a
analgesia no parto 49,3% foi registrado o uso.
Tabela
V - Distribuição dos dados relacionados aos
prontuários das puérperas assistidas na maternidade (N=142).
Fonte: Dados da
pesquisa, 2016.
Discussão
De acordo com a
tabela 1, considerando as variáveis da primeira categoria constatou-se que
96,5% das puérperas atendidas na maternidade de estudo, sentiram-se apoiadas
pela equipe durante o tempo que encontraram-se
internas no pré-parto. Segundo o Ministério da Saúde
[11], é dever dos profissionais e serviços de saúde atender com respeito e
dignidade tanto a mulher como o recém-nascido. Porém, a falta de conhecimento
das puérperas pode interferir em suas respostas, como explica, Busanello et al. [12], em
seu estudo realizado na região Sul do País, com o objetivo de avaliar as
práticas desenvolvidas na assistência a parturiente, afirmam que existem
dificuldades que interferem nas respostas das parturientes, tais como: a falta
de preparo e conhecimento das parturientes e dos familiares para o
enfrentamento do processo parturitivo.
Com relação a
variável banho de chuveiro 73,2% das puérperas afirmam que foram incentivadas a
tomar banho de chuveiro, demonstrando um índice satisfatório já que uma das
finalidades do processo de humanização é o bem estar das parturientes. Quando
utilizado com água quente e na região das costas esse banho tem por objetivo
reduzir a sensibilidade dolorosa, reduzindo assim à dor lombar, além de
funcionar como uma medida de higiene, favorecendo melhor conforto para as
parturientes [13,14].
Através do banho
morno ocorre uma redução da liberação de catecolaminas, acompanhada de uma
elevação de endorfinas, resultando na diminuição da ansiedade e promovendo uma
satisfação à parturiente, além disso, é uma medida de suporte físico e
emocional [15].
Outro recurso que
pode ser utilizado para a diminuição da ansiedade e sensação dolorosa é a
massagem, que vem sendo amplamente recomendada pela Organização Mundial de
Saúde. No entanto, com o presente estudo, pôde-se constatar que 78,9% das
parturientes não tiveram acesso a massagem. Em um estudo randomizado, realizado
com 60 primíparas, que teve como objetivo avaliar o efeito da massagem durante
as contrações uterinas, concluiu que houve uma redução significativa na
intensidade da dor nas duas primeiras fases do trabalho de parto [16].
Além disso, a
massagem é um recurso que não apresenta efeitos colaterais, sendo a única
restrição à intolerância que a parturiente pode apresentar durante o trabalho
de parto em determinadas regiões corporais, mas que pode ser detectado através
de uma prévia avaliação fisioterapêutica [17,18]. Em um estudo observacional,
composto com 90 mulheres, observou-se uma redução da ansiedade materna, assim
como a melhoria no humor dessas pacientes [19]. Diante do exposto, é possível
constatar que a massagem é um recurso, que tem sua eficácia comprovada
cientificamente, e seguro no que concerne aos afeitos colaterais, no entanto,
não é uma prática utilizada na maternidade de estudo.
Estudos revelam que a
parturiente se manter em movimento é fisiologicamente mais favorável para a mãe
e para bebê, pois melhora a circulação uterina e o útero se contrai de maneira
mais eficaz, tornando o trabalho de parto mais curto e consequentemente menos
doloroso [20]. Outro tipo de estudo, revelou que a deambulação durante o
trabalho de parto está diretamente relacionada a um número reduzido do uso de
analgesia e de partos operatórios [21].
Mediante estudo
realizado no Canadá, composto por 206 mulheres, com o objetivo de avaliar a
repercussão do adiar a internação hospitalar de parturientes, no qual as mesmas
foram divididas em dois grupos através de uma avaliação que classificaria em
que fase do trabalho de parto que elas se encontravam: fase ativa ou fase de
latência. As mulheres que estavam na fase de latência foram estimuladas a
retornarem para suas casas ou deambularem fora do hospital até o inicio da fase
ativa, retardando sua internação. Concluiu-se que essas mulheres tiveram um
menor índice de infusão de ocitocina, analgesia/anestesia e maior satisfação
com a assistência recebida [22]. De acordo com o presente estudo, 71,8% das
mulheres foram estimuladas a deambulação, sendo este, um resultado
satisfatório. No entanto, diante dos benefícios apresentados, o ideal é que
todas as mulheres fossem estimuladas.
A informação que a
equipe passa para a parturiente com relação ao processo parturitivo
é de grande valia, pois aumenta a percepção de estar em controle interno e
externo da situação, facilitando a compreensão do cuidado realizado, além de
proporcionar sua participação ativa nesse processo decisório. Estudos afirmam
que as informações mais recebidas pelas mulheres estão relacionadas com a
progressão do parto, indicação do parto cesáreo e procedimentos de rotina
[23,24]. No presente estudo, não foi avaliado o tipo de informação que as
parturientes receberam, mas pôde-se observar que a maioria das mulheres
receberam informações acerca do trabalho de parto.
No que concerne ao
contato precoce de mãe e recém-nascido, o Ministério da Saúde [25] afirma que o
bebê deve ser colocado no colo da mãe imediatamente após o nascimento,
permanecendo durante a primeira hora de vida, fortalecendo o vínculo afetivo
entre a mãe e o bebê. O não fortalecimento desse vínculo torna-se um fator predisponente
para os distúrbios psíquicos de diversos graus no período puerperal.
Rosa et al. [26], realizaram um estudo com o
objetivo de analisar os sentimentos maternos expressados pelas mães durante o
contato íntimo com os filhos logo após o parto. Ficando evidente que o contato
do binômio estimula os sistemas sensórios do bebê, sendo observado, que após o
contato com mãe, houve uma redução ou aumento da atividade motora, aumento do
movimento ocular e direcionamento da face ao ouvir a voz materna. Enquanto que
as mães sentiram vontade de tocar e acariciar o bebê, deixando-os tranquilos.
Os resultados do presente estudo foram satisfatórios, onde 64,1% das mães
tiveram este contato precoce, no entanto, esta não é uma prática que vem sendo
adotada com todas as mulheres.
Além disso, o contato
precoce tem resultados satisfatórios quanto ao sucesso da amamentação. E essas
duas medidas, quando realizadas, trás benefícios a curto e longo prazo,
interferindo positivamente na nutrição e no desenvolvimento da criança [27,28].
Em um estudo com 806 pares de mãe e bebê, concluiu-se que os bebês que tiveram
contato pele a pele com a mãe e que foram amamentados na primeira hora de vida,
tiveram um aleitamento materno maior, 30 a 90 dias após o nascimento, além de um
comportamento de choro melhor [29].
Com o presente
estudo, pôde-se constatar que 88% das mulheres não tiveram a oportunidade nem o
incentivo a adoção da posição vertical, sendo este um dado preocupante, pois,
segundo Rehuna [5], a posição vertical facilita a
rotação e a descida do bebê, diminuindo o índice de distócias.
Dentre as posturas
verticais, estão inclusas: posição sentada, posição semi deitada, cócoras,
ajoelhada, quatro apoios e em pé. O uso desses posicionamentos quando
comparadas às posições supina, decúbito dorsal ou litotomia, associou-se numa redução da média de tempo do
segundo período do trabalho de parto, redução de partos instrumentalizados, epsiotomia e diminuição da dor intensa [30-32]. Porém, a
posição supina tem sido adotada com maior frequência no segundo período do
trabalho de parto, mesmo havendo evidências que ela ocasione uma redução da
eficiência uterina e fluxo sanguíneo placentário [33].
Um estudo randomizado
realizado com 6.135 mulheres que adotaram a posição vertical ou a posição
lateral, concluiu que a adoção desse posicionamento foi eficaz no que diz
respeito à diminuição do segundo período do trabalho de parto, redução das
anormalidades da frequência cardíaca fetal, bem como a diminuição dos relatos de
sensação dolosa intensa e epsiotomia [34].
Com relação à
presença de acompanhante no processo parturitivo com
a gestante, segundo Komura [35] a presença e a
participação ativa do acompanhante devem ser incentivadas, devido à capacidade
de produzir alterações construtivas na assistência obstétrica proporcionando
assim uma experiência única para a parturiente e para a família. Contudo, os
dados da pesquisa nos mostram que 52,1%, um número muito alto, das puérperas
não tiveram direito de ter ou escolher o acompanhante.
Algumas práticas são
consideradas ineficazes, segunda categoria, e que segundo a OMS devem ser
eliminadas da assistência a parturição, como:
tricotomia, enteroclisma e episiotomia.
Apesar da tricotomia e enteroclisma terem sido
práticas pouco realizadas nas parturientes, 3,5% e 7,7% respectivamente, a episiotomia ainda continua sendo um procedimento realizado
com bastante frequência na maternidade em estudo (44,4 %) mostrando, que as
práticas ineficazes ainda não foram completamente eliminadas.
Com relação às
práticas que são utilizadas de modo inadequado, apresenta-se o jejum de rotina as parturientes.
Quando ocorre a aproximação da fase ativa do parto, é importante que a gestante
abstenha-se de alimentos sólidos, sendo permitido para as parturientes de baixo
risco apenas ingestão de líquidos e em poucas quantidades [14]. É importante
que a parturiente mantenha uma boa hidratação e aporte calórico, permitindo
assim um maior conforto durante o trabalho de parto, por meio da ingestão de
alimentos leves e fluidos. O jejum só é necessário se existir a possibilidade
do parto evoluir para uma cesariana ou de anestesia geral [36].
A amniotomia
também é uma prática frequentemente usada de modo inadequado. Embora existam
evidências de que a amniotomia precoce possa reduzir
a duração do trabalho de parto, efeitos indesejáveis podem ocorrer devido essa
prática, como por exemplo desacelerações precoces da
FCF, alterações plásticas sobre o polo cefálico e também um risco aumentado de
infecção ovular e puerperal [14].
Com relação ao
levantamento dos dados dos prontuários das puérperas entrevistadas, observa-se algumas práticas comprovadamente úteis e que
devem ser estimuladas na assistência ao parto e que não estão sendo utilizadas
na maternidade de estudo. Uma delas é o registro dos prontuários das paturientes, que deveria conter informações e condutas
realizadas durante todo o processo de trabalho de parto e parto. Observou-se
que 78,2% dos prontuários avaliados não continham todas as informações
necessárias para torna-lo completo.
Outra prática muito
importante é a utilização do partograma durante o
processo de trabalho de parto, na pesquisa realizada contatou-se que apenas 50% (Tabela V)) eram preenchidos. Segundo Rocha et al. [37], o partograma
é um instrumento de grande valia para observar a evolução do trabalho de parto,
acompanhar a dilatação e descida fetal. Tal prática é de fundamental
importância para evitar ou diminuir o risco de agravos à mãe e ao feto.
Conclusão
No presente estudo
por meio da entrevista com as puérperas e a avaliação de seus prontuários,
pode-se constatar que a maternidade em questão vem adquirindo boas posturas em
relação às práticas claramente úteis e que devem ser encorajadas na assistência
ao parto normal, como: apoio da equipe às parturientes, incentivo ao banho e
deambulação, contato precoce entre mãe e filho, informações acerca do trabalho
de parto, monitoramento do estado físico geral e dos batimentos cardíacos
fetais. No entanto, é necessário que essas práticas sejam adotadas com todas as
parturientes, uma vez que são preconizadas pelo PHPN, e diante dos benefícios
das mesmas. Porém algumas práticas ditas como claramente uteis como massagem, estimulo a posição vertical e presença de
acompanhante ainda não estão sendo estimuladas.
Com relação às
práticas prejudiciais e ineficazes, a maternidade em questão mostrou-se que se
encontra em um processo de adaptação para cumprimento das normas estabelecidas
pelo PHPN, comprovando resultado insatisfatório com relação ao procedimento de episiotomia, constando um número bastante elevado. Sendo necessário a diminuição dessa prática no parto. Já os
procedimentos de enteroclisma e tricotomia
demonstraram resultados satisfatórios.
No que diz respeito
às práticas frequentemente utilizadas de modo inadequado o estudo evidenciou
que práticas como: jejum, amniotomia de rotina e
analgesia no parto vêm passando a ser menos utilizadas, ou por outro ponto de
vista, utilizada só em momentos que realmente são necessários.
Com isso, a pesquisa
mostra que a implantação dessa proposta no contexto da unidade em estudo
continua sendo um desafio, pois muita coisa ainda pode ser melhorada,
principalmente por parte dos próprios profissionais que precisam refletir com
relação a condutas simples mas, não menos importantes,
como exemplo o preenchimento do partograma, que se
mostra de extrema valia para a equipe multiprofissional que acompanha a
gestante em processo de parturição. Porém essa mudança não devem ser esperadas
apenas de profissionais mas, sim em todas as relações
interpessoais existentes. A capacitação, a valorização profissional, as
condições dignas no trabalho e a sensibilização dos trabalhadores da saúde, são
meios de fazer com que se sintam humanizados e, assim, entendam a importância
de humanizar.
Referências
- Sabatino H, Dunn PM, Caldeyro-Barcia R. Parto
humanizado: formas alternativas. Campinas: Unicamp; 2000.
- Rezende, Jorge de.
Obstetrícia. 8 ed. Rio de Janeiro: Guanabara Koogan;
1998.
- Piccinini CA, Gomes
AG, Moreira LE, Lopes S.L. Expectativas e sentimentos da gestante em relação ao
seu bebê. Psicologia: Teoria e Pesquisa 2004;20(3):223-32.
- Osava RH. Assistência ao
parto no Brasil: o lugar do não-médico. [Tese]. São
Paulo: Faculdade de Saúde Pública da USP; 1997.
- Rehuna - Rede pela
Humanização do Nascimento. Carta de Campinas; 1993.
- Brasil.
Ministério da
Saúde. Secretaria de Atenção à
Saúde. Departamento de Ações Programáticas
e
Estratégicas. Parto,Aborto e
Puérpério. Assistência Humanizada à Mulher.
Ministério da Saúde/Febrasco/ABENFO. Brasília/DF; 2001.
- Benevides de Barros
R, Passos E. Humanização na Saúde: um novo modismo. Interface 2005;9(17):389-94.
- Brasil.
Ministério da
Saúde. Área técnica da Saúde da Mulher.
Política Nacional de Atenção Integral à
Mulher: princípios e diretrizes. Brasília; 2004.
- Brasil Ministério da
Saúde. Área técnica da Saúde da Mulher. Programa Humanização no Pré-Natal e
Nascimento: informações para gestores e técnicos. Brasília, 2000.
- Brasil. Ministério da
Saúde. Secretaria de Políticas de Saúde. Programa de humanização no pré-natal e
nascimento. Brasília; 2000.
- Brasil. Ministério da
Saúde. Portaria n. 1.067/GM, de 4 de julho de 2005.
Institui a Política Nacional de Atenção Obstétrica e Neonatal, e dá outras
providências [Internet]. Brasília; 2005.
- Bussanello J, Kerber NPC, Mendonza-Sassi RA,
Mano PS, Sussin LRO, Gonçalves BG. Atenção humanizada
ao parto de adolescente: análise das práticas desenvolvidas em Centro
Obstétrico. Rev Bras Enferm 2011;64(5):824-32.
- Vale NB. Analgesia
adjuvante e alternativa. Rev Bras
Anestesiol 2006;56(5):530-55.
- Brasil. Ministério da
Saúde. Secretaria de Políticas de Saúde. Área Técnica da Saúde da Mulher.
Parto, Aborto e Puerpério: assistência humanizada à mulher. Brasília; 2001.
- Brasil. Ministério da
Saúde. Humanização do parto e do nascimento. Cadernos Humaniza SUS 2014;4.
- Chang MY, Chen CH,
Huang KF. Uma comparação dos efeitos da massagem na dor do trabalho usando o
questionário da dor de McGill. J Nurs
Res 2006;14(3):190-7.
- Kimber L, Nabb M, Court C, Haines A, Brocklehurst P.
Massagem ou música para alívio da dor no trabalho de parto: Um teste piloto
randomizado controlado com placebo. Eur J Pain 2008;12(8):961-9.
- Brasil. Ministério da
Saúde. Diretriz Nacional de Assistência ao Parto Normal. Comissão Nacional de
Incorporação de Tecnologias no SUS. Brasília; 2016.
- Sabatino H, Dunn PM, Caldeyro-Barcia R. Parto
humanizado: formas alternativas. Campinas (SP): Unicamp; 2000.
- Albers L et
al. A relação de deambulação no trabalho de parto cirúrgico. J Nurse Midwifery 1997;42(1):4-8
- Mcniven PS, Wiliams JI, Hodnett E et al. An
early labour assessment program: a randomised controlled trial. Birth 1998;25(1):5-10.
- Murray I, Wilcock A, Kobayashi L. Satisfação do paciente com
obstetrícia. J Health Care Mark 1996;16:54-7.
- Kabakian-Khasholian T, Campbell O, Shediac-Rizkallah M, Ghorayeb F. Women’s Experiências de maternidade: satisfação ou passividade.
Soc Sci Med
2000;51:103-13.
- Fustinoni SM. As necessidades
de cuidado da parturiente: uma perspectiva compreensiva da ação social [Tese].
São Paulo: Universidade de São Paulo; 2000.
- Brasil. Ministério da
Saúde. Portaria nº 371, de 7 de maio de 2014. Institui diretrizes para a organização da atenção integral e
humanizada ao recém-nascido no Sistema Único de Saúde.
- Rosa R, Martins FE, Gasperi BL, Montecelli M, Sieberg ERC, Martins NM. Mãe e filho: os primeiros laços de
aproximação. Esc Anna Nery Rev
Enferm 2010;14(1):105-12.
- Moore ER, Anderson GC, Bergman N. Early skin-to-skin contact for mothers and their
healthy newborn infants (Cochrane Review). Oxford: The Cochrane;
2010.
- Brasil.Ministério
da Saúde. Secretaria
de Atenção à Saúde. Departamento de
Ações Programáticas e Estratégicas.
Além da
sobrevivência: práticas integradas de
atenção ao parto, benéficas para a
nutrição e a saúde de mães e
crianças. Brasília: Ministério da Saúde;
2011.
- Anderson GC, Moore E, Hepworth J, Bergman N. Early skin-toskin contact
for mothers and their healthy newborn infants. In: Cochrane Database of Systematic
Reviews 2003.
- Rehuna - Rede pela
Humanização do Nascimento. Carta de Campinas; 1993.
- Frebasco. Manual de
orientação assistência ao abortamento, parto e puerpério. 2010.
- Brasil Ministério da
Saúde. Área técnica da Saúde da Mulher. Programa Humanização no Pré-Natal e
Nascimento: informações para gestores e técnicos. Brasília; 2000.
- Gupta JK, Hofmeyr GJ. Cochrane
Database of Systematic Reviews. Oxford: Update Software; 2005.
- Gupta JK, Hofmeyr GJ. Posição para as
mulheres durante o segundo estágio do parto. (Cochrane Review).
A Biblioteca Cochrane, 2010 Issue 1.
Oxford: Update Software.
- Komura Hoga
LA, Souza Pinto CM. Assistência ao parto com a presença do acompanhante:
experiências de profissionais. Invest Educ Enferm 2007;25(1):74-81.
- Rocha IMS, Schneck CA, Oliveira SM, Junqueira V. Revisão histórica da
literatura sobre partograma. Nursing
2006;8(97):872-7.
- Diretrizes clínicas.
Cuidados durante o parto - o cuidado de mulheres saudáveis e seus bebês durante
o parto. Londres: National Centro de Colaboração para
mulheres e Saúde das crianças. Royal College de Obstetras
e Ginecologistas; 2007.