RELATO
DE CASO
Hipotrofia
de membro inferior como complicador no pós-operatório de fratura de tornozelo
Lower limb hypotrophy as complicating factor in the postoperative of
ankle fracture
Newton Almeida Lima
Junior*, Liliane Damares Gomes de Almeida Siva, Ft.**, Rita de Kássia
Rodrigues Bezerra, Ft.**, Alexandre Gomes Sancho*, João Luiz da Silva Rosa***,
Álvaro Camilo Dias Faria*
*Professor
da Universidade do Grande Rio (Unigranrio), Pesquisador
do Grupo de Estudos em Fisioterapia (GEFISIO) da Unigranrio,
Laboratório de Instrumentação Biomédica da UERJ (LIB/UERJ), **Fisioterapeuta
formada pela Unigranrio, ***Professor da Unigranrio, Pesquisador do Grupo de Estudos em Fisioterapia
(GEFISIO) da Unigranrio
Recebido em 3 de agosto de 2018; aceito em 20 de setembro de 2018.
Endereço
de correspondência:
Newton Almeida Lima Junior, Rua Conselheiro Zenha,
54/401, 20550-090 Rio de Janeiro RJ, E-mail: newtonjuniorft@gmail.com; Liliane Damares
Gomes de Almeida Siva: liliane_damares@hotmail.com;
Rita de Kássia Rodrigues Bezerra:
ritadek.rodrigues@gmail.com; Alexandre Gomes Sancho:
alexandresancho.fisio@bol.com; João Luiz da Silva Rosa: joao.rosa@unigranrio.edu.br;
Álvaro Camilo Dias Faria: alvaro.camilo@unigranrio.edu.br
Resumo
As fraturas de
tornozelos são lesões muito comuns do sistema musculoesquelético, provocando
grandes repercussões sobre a sua função, podendo gerar desarranjos articulares
como instabilidade, limitação de movimento, incongruência articular e artrose
secundária (pós-traumática). A imobilização pós-fratura gera efeitos adversos,
como contratura articular e hipotrofia/atrofia muscular e óssea. Trata-se de um
relato de caso, realizado na Policlínica e Centro de Estética
Duque de Caxias (Clínica Escola da Unigranrio),
com um paciente do sexo masculino que sofreu fratura de tíbia e fíbula distais
em membro inferior direito. Foram avaliados o grau de amplitude da articulação tibiotalar, o grau de força muscular, a perimetria
e a intensidade da dor. O objetivo deste estudo foi o de demonstrar a
importância da realização da perimetria de membros
inferiores pós-fratura de tornozelo como fator que predispõe a complicações osteomioarticulares, não sendo este fator motivo de queixa
do paciente. Concluiu-se que como diversos estudos comprovam a existência da
hipotrofia pós-fratura, a mensuração da perimetria
torna-se importante fator de prevenção de possíveis disfunções compensatórias
do aparelho osteomioarticular.
Palavras-chave: atrofia,
fratura, imobilização.
Abstract
Fractures of ankles are very common injuries of the musculoskeletal
system, causing major repercussions on their function and can cause joint
disorders such as instability, limitation of motion,
joint incongruity and secondary osteoarthritis (post-traumatic). Immobilization
post fracture generates adverse effects such as joint contracture and muscle
and bone atrophy. This study is a case report conducted at the Polyclinic and
Aesthetic Center Duque de Caxias (Unigranrio School
Clinic), with a male patient who suffered fracture of tibia and distal fibula
in the right lower limb. We evaluated the degree of amplitude of tibiotalar joint, the degree of muscle strength, girth and
pain intensity. The objective was to demonstrate the importance of holding the
perimeter of ankle after fracture legs as a factor that predisposes to
musculoskeletal complications, not being this factor, patient grievance. It was
concluded that as many studies show the existence of post-fracture atrophy,
measuring the perimeter becomes important factor in preventing possible
compensatory dysfunctions of the musculoskeletal system.
Key-words: atrophy,
fracture, immobilization.
Introdução
A maior parte dos
ossos humanos possui uma camada externa de tecido ósseo chamada de osso
cortical, a qual por ser compacta, apresenta baixa porosidade. A tíbia é um
osso de sustentação de peso que contém um osso cortical tornando a estrutura
óssea mais rígida e capaz de suportar grandes estresses. Quando a camada óssea
externa é interrompida ou fissurada, a falha óssea é denominada fratura [1].
A tíbia é o maior e
mais medial osso da perna. A fíbula localiza-se na face lateral e paralela à
tíbia. Embora cada osso possa ser fraturado isoladamente, é comum que eles sejam
fraturados ao mesmo tempo. Em virtude da fina cobertura da pele e de outros
tecidos sobre a tíbia, essas fraturas são muitas vezes expostas [1]. As
fraturas de tornozelos são lesões muito comuns do sistema musculoesquelético,
provocando grandes repercussões sobre a sua função, podendo gerar desarranjos
articulares como instabilidade, limitação de movimento, incongruência articular
e artrose secundária (pós-traumática) [2].
A redução e
imobilização do membro acometido é uma concordância para o tratamento dessas
fraturas. Este método é benéfico para a consolidação óssea, porém podem ocorrer
efeitos adversos devido à imobilização prolongada, como contratura articular e
atrofia muscular e óssea [3].
A imobilização causa
mudanças no sistema musculoesquelético, como a diminuição da massa óssea, da
força muscular e perda da densidade óssea. Com poucos dias de desuso, os
músculos atrofiam e, em consequência disto, gera fraqueza, incoordenação
e dificuldade de equilíbrio [4].
A perimetria
é um método de avaliação realizada com a utilização de uma fita métrica que
permite a medição da circunferência de um segmento corporal, possibilitando ao
fisioterapeuta conferir as medidas do perímetro do membro avaliado para
verificação de edemas, hipertrofia e hipotrofia muscular [5].
Podemos dizer que a perimetria é um instrumento de avaliação de fácil
utilização e baixo custo, capaz de verificar a presença de hipotrofia de
membros inferiores em pacientes que permaneceram imobilizados devido à fratura
de tornozelo.
O objetivo do
presente estudo é demonstrar a importância da realização da perimetria
de membros inferiores pós-fratura de tornozelo.
Relato
de caso
Paciente, A.B.B, sexo masculino, 58 anos de idade, pintor, natural de
Rio de Janeiro/RJ sofreu um acidente no dia 20 de dezembro de 2013, ao cair da
escada em sua residência de uma altura de dois metros. Foi levado a um hospital
da rede pública e, após fazer radiografia da perna, evidenciou-se fratura de
tíbia e fíbula distais em membro inferior direito. Foi submetido à cirurgia com
colocação de fixadores externos, permanecendo sete dias
hospitalizado. Utilizou os fixadores por três semanas e, após a retirada
dos mesmos, fez uso de “tala” por três meses. Quando completou três meses,
utilizou bota ortopédica, sendo orientado a não realizar descarga de peso sobre
o membro acometido até segunda ordem, deambulando com auxílio de andador.
Realizou fisioterapia
em um centro social, no período de abril a julho de 2014, onde
começou a fazer descarga de peso do membro fraturado.
No dia 10 de novembro, começou atendimento fisioterapêutico na Policlínica e
Centro de Estética Duque de Caxias (Clínica Escola da Unigranrio).
Na ectoscopia, observou-se cicatriz cirúrgica e uso de muletas
canadenses com presença de marcha claudicante. Sua queixa principal era dor no
tornozelo direito. No exame físico foi evidenciado: diminuição de arco de
movimento para dorsiflexão e flexão plantar do
tornozelo direito (Tabela I), diminuição de força de alguns grupos musculares
em comparação com membro contralateral (Tabela II) e a perimetria
mostrou edema de tornozelo direito e diminuição do trofismo
muscular do membro inferior comprometido (Tabela III).
Tabela
I - Grau de amplitude da articulação tibiotalar.
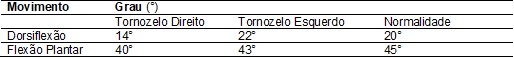
Tabela
II -
Grau de força muscular (Kendall).
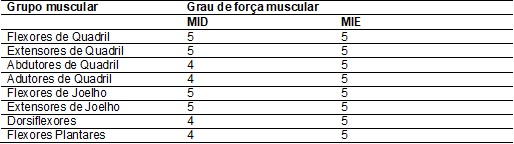
Tabela
III
- Perimetria de membros inferiores.
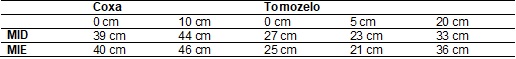
MI =
membro inferior; E = esquerdo; D = direito. Ponto de referência (0 cm) utilizado foi a base da patela para a coxa; Ponto de
referência (0 cm) utilizado foi o maléolo para a perna.
Material
e métodos
Trata-se de um relato
de caso, realizado na Policlínica e Centro de Estética Duque
de Caxias (local do estágio supervisionado da Unigranrio).
Os atendimentos foram realizados 2 vezes por semana
com duração de 40 minutos cada sessão. Para a realização da avaliação
fisioterapêutica foram utilizados os seguintes instrumentos e métodos:
Grau de amplitude tibiotalar – Para mensuração do arco de movimento da dorsiflexão, o paciente ficou sentado, com os membros em
suspensão, joelhos flexionados a 90°, o flexímetro Sanny® (figura 1) foi colocado na face lateral do pé com o
mostrador voltado para o avaliador, o terapeuta estabilizou a perna e o pé do
avaliado, evitando o movimento do joelho e dando um apoio para que o pé não
fique solto, pediu-se para que o paciente realizasse o movimento necessário.
Para a avaliação da amplitude de movimento da flexão plantar, também foi
utilizado o flexímetro Sanny®
com o mesmo procedimento anterior, sendo solicitado o movimento de flexão
plantar.
Grau de força
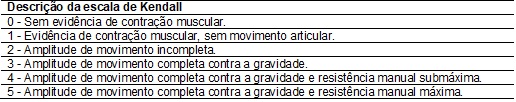
muscular - Foi utilizada a escala de Kendall® (tabela IV) com resistência
manual, comparando-se o membro comprometido com o membro sadio. Para a
verificação de força dos grupos musculares flexores do joelho, extensores do
joelho, dorsiflexores e flexores plantares, o
paciente foi colocado em posição sentada com os membros inferiores pendentes,
pedindo para que o mesmo realizasse os movimentos contra a resistência manual
realizada pelo terapeuta. Para a avaliação da força muscular dos flexores do
quadril, o paciente sentado, com os joelhos fletidos, as coxas totalmente
apoiadas sobre a mesa de exame e pernas pendentes sobre a borda, o terapeuta realiza
a resistência pedindo para que o paciente flexione o quadril. Para constatação
da força muscular dos extensores do quadril, o paciente em decúbito ventral, o
terapeuta oferece resistência manual logo acima do tornozelo, orientando o
paciente para que realize uma hiperextensão do quadril. E para a mensuração da
força muscular dos abdutores e adutores do quadril, o paciente em decúbito
lateral com a perna a ser testada para cima e a perna não testada fletida, o
terapeuta aplica a resistência no tornozelo, pedindo ao paciente que levante a
perna e que depois abaixe a perna.
Tabela
IV -
Escala de Kendall.
Perimetria - Para a avaliação
da medida circunferencial dos membros inferiores, foi utilizada uma fita
métrica plástica com o paciente em posição ortostática, para a mensuração da
coxa, o ponto de referência (0 cm) foi a base da
patela e, para a mensuração da perna, o ponto de referência (0 cm) foi o
maléolo.
Para a verificação da
intensidade da dor, foi usada a escala visual analógica (EVA – 0 a 10) (Figura
2).
Figura
2 - Escala Visual Analógica (EVA) para dor
(Visual Analogue Scale -
VAS).
Resultados
e discussão
Segundo Marins & Giannichi [6], a perimetria
(medida) é o processo utilizado para coletar as informações obtidas pelo teste,
atribuindo um valor numérico aos resultados. Pode servir para muitos objetivos,
dentre eles: determinar o progresso do indivíduo, medindo-se no começo e no fim
do planejamento para comparação de mudanças e diagnosticar para atender suas
necessidades, proporcionando-lhes uma assistência sistemática.
Estudos, relatos de
casos comprovam a existência de complicações osteomioarticulares
por imobilização pós-fratura, sendo uma delas a hipotrofia muscular do membro acometido [7-9].
De acordo com o
estudo de Fernandes [10], o sistema osteomuscular é o mais acometido pelo
imobilismo, podendo ocorrer hipotrofia, atrofia muscular, descondicionamento,
contraturas, osteoporose, osteopenia, deterioração
articular, osteomielite e deformidades.
Voltarelli et al. [11] descrevem que o processo de atrofia muscular esquelética
constitui uma resposta do tecido muscular em situações de tensão e/ou de carga
mecânica reduzida, na tentativa de manter um funcionamento eficiente e ajustado
as novas exigências funcionais. A atrofia muscular esquelética constitui um
processo altamente ordenado e regulado com inúmeras alterações metabólicas,
bioquímicas e estruturais que repercutem na funcionalidade dos músculos
afetados [4].
O desuso de um
grupamento muscular gera alterações morfológicas: Se um músculo é imobilizado
por um período prolongado, não é usado durante atividades funcionais e, em
razão disso, as cargas físicas colocadas sobre ele diminuem substancialmente.
Isso causa diminuição das proteínas contráteis no músculo imobilizado,
diminuição no diâmetro da fibra muscular, diminuição no número de miofibrilas e diminuição na densidade capilar
intramuscular, tudo isso resultando em atrofia e fraqueza muscular. À medida
que o músculo atrofia, ocorre também um aumento dos tecidos fibroso e adiposo
do músculo. A composição do músculo afeta sua resposta à imobilização e a
atrofia ocorre mais rápida e extensivamente nas fibras musculares posturais
tônicas (de contração lenta) do que nas fibras musculares fásicas(de
contração rápida). A duração e a
posição da imobilização também
afetam a
extensão da atrofia e da perda de força e potência.
Quanto mais tempo durar a imobilização,
maior a atrofia do músculo e a perda de força funcional.
A atrofia pode começar
em poucos dias a uma semana. Não ocorre somente uma
diminuição na área de
secção transversa das fibras musculares, mas
também, com o tempo, uma
deterioração ainda mais significativa no recrutamento das
unidades motoras, que
se reflete na atividade eletromiográfica. Ambas
comprometem a capacidade do músculo de produzir força [4,12,13].
Concomitante ao
desenvolvimento da atrofia muscular ocorrem grandes modificações na homeostasia
do músculo esquelético, comprometendo a síntese de proteínas miofibrilares ou não fibrilares, afetando a dinâmica
contrátil bem como a efetividade das vias metabólicas [4,13,14].
Conclusão
Tendo em vista os
diversos estudos que comprovam a existência da hipotrofia pós-fratura devido ao
tempo de imobilização, gerando complicações osteomioarticulares
como a perda de massa e força muscular, fraqueza, incoordenação
e falta de equilíbrio, torna-se necessária a
realização da perimetria a fim de diagnosticar e
determinar o progresso do indivíduo, prevenindo possíveis complicações
secundárias a atrofia muscular.
Esta medida poderá
diagnosticar aspectos comportamentais da marcha e posicionamento corporal que,
por sua vez, podem gerar mecanismos compensatórios posturais, evoluindo para
dor, limitação funcional e outras complicações musculoesqueléticas.
Muitas vezes o
paciente é encaminhado à Fisioterapia para recuperação funcional e a mesma é
restabelecida, porém, na alta da Fisioterapia, este paciente ainda apresenta
diferença de trofismo comparativo em membros
inferiores o que justificaria uma atenção/encaminhamento para outro
profissional da saúde, tendo em vista as complicações já relatadas desta
assimetria.
Referências
- Walke B. Lesões no esporte:
uma abordagem anatômica. Barueri: Manole; 2011. p.197.
- Vieira GC, Barros
ARSB. Tratamento fisioterapêutico das fraturas do tipo B e C de Weber. Fisioter Bras 2005;6(6):405-11.
- Delisa JA. Medicina de
reabilitação: Princípios e práticas. São Paulo: Manole; 2002.
- Malavaki CJ, Sakkas GK, Mitrou GI, Kalyva A, Stefanidis I, Myburgh KH. Skeletal muscle atrophy: disease-induced mechanisms may mask disuse
atrophy. J
Muscle Res Cell Motil 2015;36(6):405-21.
- Guedes DP, Rocha AC.
Avaliação física para treinamento personalizado, academias e esportes: uma
abordagem. 1ª ed. São Paulo: Phorte; 2013.
- Marins JC, Giannichi RS. Avaliação e prescrição de atividade física.
3° ed. Rio de Janeiro: Shape; 2003.
- Alencar AGM, Isacksson RRA, Meireles KADM, Campo NG. Abordagem fisioterapêutica
em paciente pós-fratura de tornozelo e compressão da coluna lombar: Relato de
caso. Rev Fisioter S Fun Fortaleza 2012;1(2):61-5.
- Dias D, Castro S, Schiper L, Matos MA. Avaliação funcional das fraturas do
acetábulo: Relato de caso. Rev Baiana Saúde Pública 2010;34(1):46-54.
- Urquiza PK, Santana EMF,
Alencar JF. Tratamento cinesioterapêutico nas
sequelas de fraturas de cabeça de rádio. Revista Brasileira de Ciências da
Saúde 2012;16(3):333-6.
- Fernandes PV.
Consequências da síndrome de imobilidade no leito. Londrina: abr. 2003. [citado
2017 ago 17]. Disponível em:
http://www.fisioterapiasalgado.com.br/visualiza.asp?id=101
- Voltarelli FA, Mello MAR,
Duarte JAR. Atrofia muscular esquelética e modelos experimentais: Apoptose e
alterações histológicas, bioquímicas e metabólicas. Revista da Educacão Física/UEM 2007;18(1):85-95.
- Kisner C, Colby LA. Exercícios terapêuticos: fundamentos e técnicas. 6° ed. São Paulo: Manole; 2016.
- Atherton PJ, Greenhaff PL, Phillips
SM, Bodine SC, Adams CM, Lang CH.
Control of skeletal muscle atrophy in response to disuse: clinical/preclinical
contentions and fallacies of evidence. Am J Physiol Endocrinol Metab 2016;1(3):594-604.
- Durigan JLQ, Cancelliero KM, Polacow MLO, Silva
CA, Guirro RRJ. Modelos de desuso muscular e
estimulação elétrica neuromuscular: Aspectos pertinentes à reabilitação
fisioterapêutica. Fisioter Mov
2005;18(4):53-62.