ARTIGO ORIGINAL
Ventilação não invasiva no pós-operatório imediato de
revascularização do miocárdio
Non-invasive ventilation in the immediate postoperative period of
myocardial revascularization
Nayara dos Santos Jachetto, Ft.*, Tayná Antoniassi Reis, Ft.*, Veridiana Ferreira Fahra, Ft.**, Lucas Lima Ferreira, Ft. M.Sc.***
*União das Faculdades dos Grandes Lagos (UNILAGO),
**Supervisora do setor de estágio Santa Casa de Misericórdia, Curso de
Fisioterapia, União das Faculdades dos Grandes Lagos (UNILAGO), ***Coordenador
e Docente do curso de Fisioterapia, União das Faculdades dos Grandes Lagos
(UNILAGO)
Recebido em 9 de
janeiro de 2019; aceito em 5 de setembro de 2019.
Correspondência: Lucas Lima Ferreira, Rua Dr. Eduardo Nielsem, 960, 15030-070 São José do Rio Preto SP
Lucas Lima Ferreira:
lucas_lim21@hotmail.com
Nayara dos Santos Jachetto: nay.jachetto@yahoo.com.br
Tayná Antoniassi
Reis: tayna_reis08@hotmail.com
Veridiana Ferreira Fahra: verifahra15@gmail.com
Resumo
Introdução: A ventilação não invasiva (VNI) é utilizada
como suporte no pós-operatório de cirurgia de revascularização do miocárdio
(CRM). Objetivo: Avaliar as trocas
gasosas e repercussões hemodinâmicas da VNI aplicada no pós-operatório imediato
(POi) de CRM. Métodos:
Trata-se de um ensaio clínico não randomizado com 38 cardiopatas, internados em
um hospital escola, ambos os gêneros, selecionados por conveniência, submetidos
à CRM. Foram constituídos dois grupos: grupo experimental (GE) que recebeu um
protocolo de VNI no modo BiPAP® mais fisioterapia
respiratória convencional (FRC), e grupo controle (GC) que recebeu apenas FRC.
Foram coletadas variáveis sociodemográficas, comorbidades, tempo de internação
na UTI e na enfermaria, variáveis hemodinâmicas: frequência cardíaca (FC) e
respiratória (FR), pressão arterial sistólica (PAS), diastólica (PAD), média
(PAM), saturação periférica de oxigênio (SpO2) e gasometria
arterial. Foi aplicado teste t não pareado ou teste de Mann-Whitney. Resultados: Observou-se que o GE
apresentou maior idade (p = 0,04) e houve prevalência do sexo masculino em
ambos os grupos. O GE apresentou menor PAD (p = 0,009) no POi
em comparação ao GC. Conclusão: A VNI
aplicada no POi de CRM causou diminuição na pressão
arterial diastólica. Os pacientes que não receberam VNI apresentaram piora da
oxigenação do POi para o primeiro dia pós-operatório.
Palavras-chave: cirurgia cardíaca, cardiopatias, ventilação
não invasiva, fisioterapia.
Abstract
Introduction: Noninvasive ventilation (NIV) is used as a support in the
postoperative period of myocardial revascularization surgery (MRS). Objective: To evaluate the gas exchange
and hemodynamic repercussions of NIV applied in the immediate postoperative
period (IPO) of MRS. Methods:
Non-randomized clinical trial of 38 cardiac patients admitted to a school
hospital, both genders, selected for convenience, undergoing MRS. Two groups
were formed: experimental group (EG) who received a NIV protocol in BiPAP® mode
conventional respiratory physiotherapy (CRP), and control group (CG) receiving
only CRP. Were collected sociodemographic variables, comorbidities, length of
hospital stay in the ICU and hemodynamic variables: heart rate (HR) and
respiratory rate (RR), systolic blood pressure (SBP), diastolic blood pressure
(DBP), mean blood (MAP) and peripheral saturation oxygen (SpO2).
Unpaired t-test or Mann-Whitney test were applied. Results: We observed that the EG presented a higher age (p = 0.04)
and there was a prevalence of males in both groups. The EG had a lower DBP (p =
0.009) in the iPO compared to the CG. Conclusion: The NIV applied in the iPO of MRS caused a decrease in diastolic blood pressure.
Patients who did not receive NIV showed worsening of iPO
oxygenation for the first postoperative day.
Key-words: cardiac surgery, cardiopathies, noninvasive ventilation,
physiotherapy.
Introdução
As
doenças cardiovasculares constituem as principais causas de morte nos países
desenvolvidos e nos emergentes [1]. A doença arterial coronariana pode resultar
em um quadro grave de infarto agudo do miocárdio (IAM). Entre as opções para o
tratamento, a cirurgia revascularização do miocárdio (CRM) apresenta bons
resultados e contribui para aumento da expectativa e melhoria da qualidade de
vida dos pacientes [2,3].
Os
riscos inerentes a CRM englobam diversos fatores como parada
cardiorrespiratória, tempo de cirurgia, tempo e realização da intubação,
fatores estes que podem causar uma deficiência na capacidade residual funcional
(CRF) e culminar em insuficiência respiratória aguda (IRpA)
no pós-operatório (PO), consequentemente, aumentando o tempo de internação
destes pacientes nas unidades de terapia intensiva (UTI) e no hospital [1].
A
ventilação não invasiva (VNI) é utilizada como suporte ventilatório para
pacientes com IRpA e/ou como profilaxia para o
desenvolvimento da mesma. Os efeitos da VNI incluem aumentar a complacência
pulmonar, melhorar a ventilação alveolar e favorecer melhor troca gasosa [4]. A
VNI apresenta indicação estabelecida na IRpA por
doença pulmonar obstrutiva crônica (DPOC) exacerbada [5,6], no edema agudo de
pulmão (EAP) cardiogênico [7] e na insuficiência cardíaca [8] e, mais
recentemente, em pacientes com desmame difícil da ventilação mecânica invasiva
[9,10]. No PO de cirurgias abdominais e de ressecção pulmonar, alguns estudos
mostraram melhora tanto da oxigenação quanto dos desfechos clínicos com o uso
da VNI em pacientes que apresentavam hipoxemia após extubação orotraqueal
[11-13]. Entretanto, no pós-operatório (PO) de cirurgia cardíaca, a VNI tem
sido utilizada de forma profilática, após a extubação [14-16], no tratamento de
atelectasias [17] ou quando já se estabeleceu um quadro de IRpA
[18,19].
Contudo,
estudos sobre VNI utilizaram protocolos de aplicação no período compreendido
entre o PO imediato até o primeiro ou segundo dia PO, sem muitas evidências
sobre os efeitos da VNI aplicada apenas no momento de admissão à UTI, após a
cirurgia. Diante do exposto, o objetivo deste estudo foi avaliar as trocas
gasosas e repercussões hemodinâmicas da VNI no pós-operatório imediato (POi) de CRM.
Material e métodos
Trata-se
de um ensaio clínico não randomizado, realizado na UTI cardíaca da Santa Casa
de Misericórdia de São José do Rio Preto, SP, com amostra de cardiopatas
internados nesta unidade, no período de abril a setembro de 2017.
Este
estudo foi aprovado pelo Comitê de Ética em Pesquisa da União das Faculdades
dos Grandes Lagos (UNILAGO), sob parecer de aprovação número 2.352.657. Todos
os pacientes ou responsáveis assinaram um termo de consentimento livre e
esclarecido contendo as informações dos procedimentos que foram realizados.
A
amostra foi composta por cardiopatas de ambos os gêneros, selecionados por
conveniência no período estipulado para o estudo, submetidos à cirurgia de
revascularização do miocárdio, com faixa etária entre 50 e 70 anos de idade.
Os
critérios de exclusão do estudo foram pacientes que realizaram outros tipos de
cirurgia cardíaca, diagnóstico médico de DPOC grave, cirurgia de urgência,
doença neurológica prévia com incapacidade de compreensão, indivíduos que permaneceram
por mais de 24 horas em VM, que foram para revisão cirúrgica por sangramento
após extubação orotraqueal ou com cateter de Swan-Ganz
não funcionante e aqueles que não completaram o protocolo da VNI.
Foram
constituídos dois grupos: grupo experimental (GE) e grupo controle (GC). O GC
foi formado pelos pacientes que estiveram internados no período de abril a
junho de 2017, e os dados deste grupo foram obtidos pelo prontuário médico dos
pacientes. O GE foi constituído pelos pacientes internados no período de julho
a setembro de 2017, e recebeu um protocolo de fisioterapia respiratória
convencional (FRC) mais VNI no modo BiPAP® (bilevel positive pressure
airway). O GC recebeu apenas o protocolo de FRC.
Foram
coletadas variáveis sociodemográficas: sexo, idade, peso, estatura, índice de
massa corporal (IMC); presença de comorbidades: hipertensão arterial sistêmica
(HAS), diabetes mellitus, etilismo, tabagismo e obesidade; tempo de internação,
em dias, na UTI e na enfermaria; variáveis hemodinâmicas: pressão arterial
sistólica (PAS), diastólica (PAD) e média (PAM), frequência cardíaca (FC),
frequência respiratória (FR) e saturação periférica de oxigênio (SpO2);
e variáveis gasométricas: potencial hidrogeniônico (pH), pressão parcial de
oxigênio no sangue arterial (PaO2), pressão parcial de gás carbônico
no sangue arterial (PaCO2), bicarbonato (HCO3), excesso
de bases (BE), saturação de oxigênio (SatO2), obtidos por meio do
prontuário clínico do paciente.
Protocolos fisioterapêuticos
O
protocolo de FRC foi composto por: exercícios respiratórios do tipo padrão
ventilatório (PV) de um tempo associado a exercícios metabólicos com as mãos;
PV de dois tempos; PV de um tempo com propriocepção diafragmática; manobras de
vibração torácica para higiene brônquica; manobras de compressão e
descompressão para reexpansão pulmonar; técnica huffing, para estímulo de tosse; exercícios metabólicos de
membros inferiores (MMII). Todas as técnicas foram reproduzidas em dez
repetições cada.
O
protocolo de VNI foi realizado com o paciente no leito com cabeceira elevada a
aproximadamente 90º, foi utilizado o aparelho X5 da marca Intermed®,
selecionado o modo BiPAP®, com pressão inspiratória
positiva (IPAP) = 15 cmH2O, pressão expiratória positiva (EPAP) = 5
cmH2O e fração inspirada de oxigênio (FiO2) = 40%, em
máscara oronasal Mirage Quattro da Resmed®, cabresto Resmed®, com duração de uma hora, uma vez ao dia.
Análise estatística
As
variáveis analisadas foram tabuladas por estatística descritiva e apresentadas
em valores de média, desvio-padrão, frequência absoluta e relativa. Foi
aplicada estatística inferencial com teste de Shapiro-Wilk
para analisar a normalidade de distribuição dos dados, e teste t não pareado ou
teste de Mann-Whitney para comparar as variáveis de desfecho do estudo. Foi
considerado estatisticamente significativo, valor de p < 0,05. As análises
foram realizadas no programa estatístico Graph Pad Instat
versão 3.0.
Resultados
Foram
analisados 38 cardiopatas, maior prevalência do sexo masculino, observou-se que
o GE apresentou idade estatisticamente maior (p = 0,04) que o GC (Tabela I).
Tabela I - Características
sociodemográficas e clínicas dos pacientes incluídos no estudo.
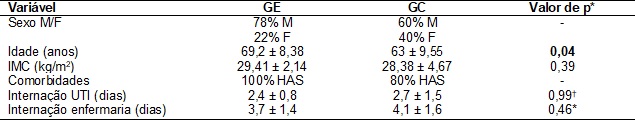
GI = grupo experimental;
GC: grupo controle; M = masculino; F = feminino; HAS = hipertensão arterial
sistêmica; *teste t não pareado; †teste de Mann-Whitney.
Em
relação aos dados hemodinâmicos e gasométricos observados no POi, o GE apresentou PAD estatisticamente menor (p = 0,009)
que o GC (Tabela II).
Tabela II - Dados
hemodinâmicos e gasométricos dos pacientes do estudo no POi.
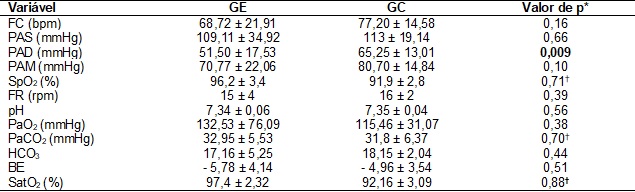
POi = pós-operatório
imediato; GE = grupo experimental; GC = grupo controle; FC = frequência
cardíaca; bpm = batimentos por minuto; PAS = pressão
arterial sistólica; mmHg = milímetros de mercúrio; PAD = pressão arterial
diastólica; PAM = pressão arterial média; SpO2 = saturação
periférica de oxigênio; FR = frequência respiratória; rpm = respirações por
minuto; pH = potencial hidrogeniônico; PaO2 = pressão parcial de
oxigênio no sangue arterial; PaCO2 = pressão parcial de dióxido de
carbono no sangue arterial; HCO3 = bicarbonato; BE = excesso de
bases; SatO2 = saturação arterial de oxigênio. †teste de
Mann-Whitney; *teste t não pareado.
Observou-se
incremento significativo nos dados hemodinâmicos FC (p = 0,0002), PAS (p =
0,005), PAM (p = 0,04) e FR (p = 0,02) do GE do POi
para o 1° dia PO. No GC observou-se incremento significativo na FC (p <
0,0001), e FR (p < 0,0001) e diminuição significativa na PAD (p = 0,01), SpO2
(p = 0,004) e nos parâmetros gasométricos PaO2 (p = 0,002) e SatO2
(p = 0,03) do POi para o 1° dia PO (Tabela III).
Tabela III - Variáveis
hemodinâmicas e gasométricas dos pacientes no POi e
1°PO.
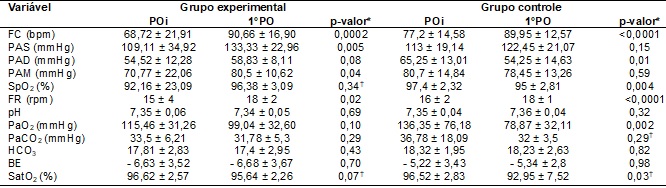
POi = pós-operatório
imediato; 1°PO = primeiro pós-operatório; FC = frequência cardíaca; bpm = batimentos por minuto; PAS = pressão arterial
sistólica; mmHg = milímetros de mercúrio; PAD = pressão arterial diastólica;
PAM = pressão arterial média; SpO2 = saturação periférica de oxigênio; FR =
frequência respiratória; rpm = respirações por minuto; pH = potencial
hidrogeniônico; PaO2 = pressão parcial de oxigênio no sangue arterial; PaCO2 =
pressão parcial de dióxido de carbono no sangue arterial; HCO3 = bicarbonato;
BE = excesso de bases; SatO2 = saturação arterial de oxigênio. *teste t
pareado; †teste de Wilcoxon.
Discussão
Neste
estudo, a VNI no pós-operatório imediato de revascularização do miocárdio
causou diminuição da pressão arterial diastólica e, apesar de não
significativo, verificou-se melhores escores de oxigenação com a aplicação da
VNI. Os pacientes que não receberam VNI apresentaram piora da oxigenação na
comparação do POi para o primeiro dia PO.
Preisig et
al. [20], de forma similar a este estudo, avaliaram as trocas gasosas e
alterações hemodinâmicas de paciente submetidos à VNI no POi
de cirurgia cardiovascular, contudo os autores selecionaram somente os
pacientes hipoxêmicos e aplicaram VNI por três horas
consecutivas. Os autores verificaram melhora da oxigenação com a aplicação da
VNI no modo BiPAP®, o que corrobora os achados do
presente estudo neste quesito. Ademais, os autores citados [20] não encontraram
alterações hemodinâmicas agudas com a aplicação da VNI, o que difere do atual
estudo, que verificou diminuição da PAD. Uma possível explicação para este
achado, reside no tempo de aplicação da VNI entre os dois estudos.
Outros
estudos também avaliaram os efeitos da VNI no PO de cirurgia cardíaca, com
resultados satisfatórios, principalmente em relação à oxigenação, porém o tempo
de aplicação da terapia diferiu da presente pesquisa. Zarbock
et al. [14] aplicaram VNI na
modalidade pressão positiva contínua nas vias aéreas (CPAP) nasal (10 cmH2O)
durante seis horas consecutivas em um ensaio clínico randomizado com 468
pacientes, de forma profilática, logo após extubação orotraqueal, resultando em
melhora da oxigenação, diminuição da necessidade de reintubação
e readmissão na UTI e menor incidência de pneumonia. Nesse estudo, houve
melhora da oxigenação ao longo do tempo, mas os valores retornaram ao basal
após a interrupção do tratamento no grupo que foi extubado
na UTI. Lopes et al. [16] realizaram um estudo randomizado e controlado com 100
pacientes de PO de cirurgia cardíaca e avaliaram o uso da VNI no modo BiPAP® (IPAP para gerar volume corrente de 5 ml/kg de peso
e EPAP=5 cmH2O) durante 30 minutos, também de forma profilática,
logo após extubação orotraqueal. Entretanto, não foi garantida a mesma FiO2 no
grupo intervenção e controle ao longo do tempo [16]. O presente estudo avaliou
as trocas gasosas e alterações hemodinâmicas por uma hora, sendo mantida a
mesma FiO2 nos dois grupos durante todo o período de estudo, para
avaliar os efeitos da pressão positiva sobre tais desfechos, tendo sido
observada melhora da oxigenação uma hora após a aplicação da VNI, com
manutenção da melhora um dia após a retirada da máscara.
Em
relação às variáveis hemodinâmicas, este estudo demonstrou alterações
clinicamente significativas caracterizadas por diminuição da PAD com o uso da
ventilação com pressão positiva. Um estudo mostrou que tanto a VNI no modo BiPAP® (15/5 cmH2O) quanto o CPAP (10 cmH2O)
provocaram melhora da FEVE (%) e diminuição do volume diastólico final do
ventrículo esquerdo em pacientes com insuficiência cardíaca congestiva
descompensada (ICC), classe funcional (NYHA) III e IV e fração de ejeção do
ventrículo esquerdo (FEVE) < 35% [21]. Tais achados poderiam explicar a
diminuição da PAD nos pacientes submetidos à VNI no presente estudo, apesar de
não se tratar de pacientes com ICC.
As
alterações hemodinâmicas da VNI ainda suscitam a necessidade de mais estudos.
Matte et al. [15] observaram
diminuição do débito cardíaco (DC) nos pacientes que utilizaram VNI no modo BiPAP®, não havendo alteração dessa variável no modo CPAP.
Os autores sugerem que a diminuição do DC seja oriunda da maior pressão
positiva alcançada no modo BiPAP® (IPAP: 12 cmH2O,
EPAP: 5 cmH2O), comparada com CPAP (5 cmH2O), gerando
maior pressão intratorácica e queda do retorno venoso [15]. A pressão positiva
causa diminuição da pré-carga, da pressão transmural e da pós-carga do ventrículo esquerdo pelo
aumento da pressão pleural [22]. Esse mecanismo facilita a contratilidade do
ventrículo esquerdo, melhorando o DC, além de ocorrer aumento da FEVE em alguns
pacientes. A maioria dos estudos não encontrou alterações na FC durante o uso
da VNI [23]. Entretanto, um estudo com pacientes que apresentaram insuficiência
respiratória no PO de cirurgia cardiovascular observou diminuição da FC após 12
horas de início da aplicação do CPAP (5-10 cmH2O) [24]. Isso se
deve, provavelmente, à atenuação do trabalho muscular respiratório, diminuindo
a demanda ventilatória e a sobrecarga hemodinâmica.
As
limitações deste estudo incluíram o número reduzido de pacientes na amostra,
que não permitiu avaliar se a intervenção com VNI teria alterado os desfechos
clínicos, como tempo de permanência na UTI e no hospital. Além disso, o fato
deste estudo não ter sido randomizado e os pacientes terem sido incluídos por
conveniência pode restringir os resultados. Mesmo assim, acredita-se que esse
aspecto não tenha prejudicado os resultados, pois as análises gasométricas são
variáveis laboratoriais precisas. As medidas hemodinâmicas foram realizadas por
fisioterapeutas, como de rotina, sempre no mesmo horário.
São
necessários mais estudos para elucidar melhor os efeitos hemodinâmicos e até
que ponto as alterações nas trocas gasosas persistem nos pacientes tratados
precocemente com VNI no PO de CRM. A utilização como rotina em todos os
pacientes de PO de cirurgia cardíaca, de forma profilática, necessitaria de
maiores recursos, o que pode aumentar os custos hospitalares, além de demandar
utilização desnecessária em pacientes não elegíveis para a aplicação.
Conclusão
A
VNI aplicada durante uma hora consecutiva diminuiu a pressão arterial
diastólica dos pacientes no pós-operatório imediato de cirurgia de
revascularização do miocárdio, entretanto o uso dessa terapêutica não alterou
os níveis de oxigenação e os desfechos clínicos analisados.
Referências
- Cavenaghi S, Ferreira
LL, Marino LHC, Lamari NM. Respiratory
physiotherapy in the pre and postoperative myocardial revascularization
surgery. Rev Bras Cir
Cardiovasc 2011;26(3):455-61.
https://doi.org/10.5935/1678-9741.20110022
- Ferreira LL, Souza NM,
Ricci-Vitor AL, Barbosa-Bernardo AF, Valenti VE,
Vanderlei LCM. Noninvasive mechanical ventilation
in the postoperative cardiac surgery period: update of the literature. Rev Bras
Cir Cardiovasc
2012;27(3):446-52. https://doi.org/10.5935/1678-9741.20120074
- Reis NF, Gazola NLG,
Bündchen DC, Bonorino KC. Ventilação não invasiva na
unidade de terapia intensiva de um hospital universitário: características
relacionadas ao sucesso e insucesso. Fisioter Pesqui 2019;26(1):3-8. https://doi.org/10.1590/1809-2950/17000626012019
- Adam CT, Vieira CT,
Aguiar SC, Bündchen D, Vieira DSR. Protocolos para desmame da ventilação
mecânica não invasiva: uma revisão sistemática. Fisioter
Pesqui 2017;24(4):453-60.
https://doi.org/10.1590/1809-2950/17542224042017
- Osadnik CR, Tee VS, Carson-Chahhoud KV, Picot J, Wedzicha JA, Smith BJ. Non-invasive ventilation for the management of acute hypercapnic
respiratory failure due to exacerbation of chronic obstructive pulmonary
disease. Cochrane Database Syst Rev 2017;7:CD004104. https://doi.org/10.1002/14651858.CD004104.pub4
- Keenan SP, Mehta S. Noninvasive ventilation for patients presenting with
acute respiratory failure: the randomized controlled trials. Respir Care
2009;54(1):116-26.
- Peter JV, Moran JL, Phillips-Hughes J, Graham P, Bersten
AD. Effect of non-invasive positive pressure ventilation (NIPPV) on mortality
in patients with acute cardiogenic pulmonary oedema:
a meta-analysis. Lancet 2006;367(9517):1155-63.
https://doi.org/10.1016/S0140-6736(06)68506-1
- Carvalho LA, Rattes C, Brandão DC, Andrade AD. Eficácia do suporte
ventilatório não invasivo no incremento da tolerância ao exercício em pacientes
com insuficiência cardíaca: uma revisão sistemática. Fisioter Pesqui
2015;22(1):3-10. https://doi.org/10.590/1809-2950/13058822012015
- Trevisan
CE, Vieira SR. Research Group in Mechanical Ventilation Weaning. Noninvasive
mechanical ventilation may be useful in treating patients who fail weaning from
invasive mechanical ventilation: a randomized clinical trial. Crit Care 2008;12(2):R51.
https://doi.org/10.1186/cc6870
- Burns KE, Adhikari NK, Keenan SP, Meade M. Use of non-invasive
ventilation to wean critically ill adults off invasive ventilation:
meta-analysis and systematic review. BMJ 2009;338:b1574.
https://doi.org/10.1136/bmj.b1574
- Vaschetto
R, Longhini F, Persona P, Ori C, Stefani G, Liu S et
al. Early extubation followed by immediate
noninvasive ventilation vs. standard extubation in
hypoxemic patients: a randomized clinical trial. Intensive Care Med
2019;45(1):62-71. https://doi.org/10.1007/s00134-018-5478-0
- Maggiore SM, Battilana M, Serano L, Petrini F. Ventilatory support after extubation
in critically ill patients. Lancet Respir Med 2018;6(12):948-62.
https://doi.org/10.1016/S2213-2600(18)30375-8
- Yeung J, Couper K, Ryan EG, Gates S, Hart N, Perkins GD. Non-invasive
ventilation as a strategy for weaning from invasive mechanical ventilation: a
systematic review and Bayesian meta-analysis. Intensive Care Med
2018;44(12):2192-204. https://doi.org/10.1007/s00134-018-5434-z
- Zarbock
A, Mueller E, Netzer S, Gabriel A, Feindt P, Kindgen-Milles D.
Prophylactic nasal continuous positive airway pressure following cardiac
surgery protects from postoperative pulmonary complications: a prospective,
randomized, controlled trial in 500 patients. Chest 2009;135(5):1252-9.
https://doi.org/10.1378/chest.08-1602
- Valkó L, Baglyas S, Tamáska E, Lorx A, Gál J. Use of noninvasive
ventilation in critically ill patients. Orv Hetil
2018;159(45):1831-7.
- Lopes CR, Brandão CM, Nozawa E, Auler JO Jr. Benefits of non-invasive ventilation after extubation
in the postoperative period of heart surgery. Rev Bras Cir Cardiovasc
2008;23(3):344-50. https://doi.org/10.1590/S0102-76382008000300010
- Pasquina
P, Merlani P, Granier JM, Ricou B. Continuous positive airway pressure versus
noninvasive pressure support ventilation to treat atelectasis after cardiac
surgery. Anesth Analg
2004;99(4):1001-8. https://doi.org/10.1213/01.ANE.0000130621.11024.97
- Perkins GD, Mistry D, Gates S, Gao F, Snelson
C, Hart N et al. Effect of protocolized weaning with early extubation
to noninvasive ventilation vs invasive weaning on time to liberation from
mechanical ventilation among patients with respiratory failure: the breath
randomized clinical trial. JAMA 2018;320(18):1881-8.
https://doi.org/10.1001/jama.2018.13763
- Bourke SC, Piraino T, Pisani L, Brochard L, Elliott MW. Beyond the guidelines for non-invasive ventilation in acute respiratory
failure: implications for practice. Lancet Respir Med 2018;6(12):935-47.
https://doi.org/10.1016/S2213-2600(18)30388-6
- Preisig A, Lagni
VB, Almeida VL, Vieira FN, Azevedo-Lucio E, Santos LJ et al. Ventilação não
invasiva após cirurgia cardiovascular: um ensaio clínico randomizado. Rev Bras Cardiol
2014;27(1):43-52. https://doi.org/10.5935/1678-9741.20120074
- Bellone A, Barbieri A, Ricci
C, Iori E, Donateo M, Massobrio M et al. Acute
effects of non-invasive ventilatory support on functional mitral regurgitation
in patients with exacerbation of congestive heart failure. Intensive Care Med
2002;28(9):1348-50. https://doi.org/10.1007/s00134-002-1424-1
- Ampatzidou
F, Boutou AK, Karagounis L,
Marczin N, Gogakos A, Drossos G. Noninvasive ventilation to treat respiratory
failure after cardiac surgery: predictors of application and outcome. Respir
Care 2019;64(9):1123-31. https://doi.org/10.4187/respcare.06062
- Pieczkoski
SM, Margarites AGF, Sbruzzi G. Noninvasive
ventilation during immediate postoperative period in cardiac surgery patients:
systematic review and meta-analysis. Braz J Cardiovasc Surg 2017;32(4):301-11. https://doi.org/10.21470/1678-9741-2017-0032
- Coimbra VR, Lara RA,
Flores EG, Nozawa E, Auler
Jr JO, Feltrim MI. Aplicação da ventilação não
invasiva em insuficiência respiratória aguda após cirurgia cardiovascular. Arq Bras Cardiol
2007;89(5):298-305. https://doi.org/10.1590/S0066-782X2007001700004