ARTIGO ORIGINAL
Efeito da realidade
virtual no recrutamento de fibras musculares e força muscular respiratória em
pacientes com doença de Parkinson - estudo piloto
Effect of virtual reality on recruitment of muscle fibers and
respiratory muscle strength in patients with Parkinson's disease - pilot study
Lurian Bastos Araújo, Ft.*,
Ana Carolina Lima Freitas, Ft.*, Jéssica Amanda Campos**, João Pedro Kosour Guimarães***, Luciana Maria dos Reis, Ft. D.Sc.****, Andréia Maria Silva Vilela Terra, Ft. D.Sc.****, Carolina Kosour, Ft. D.Sc.*****
*UNIFAL, Alfenas/MG,
**Fisioterapeuta discente do PPGCR/UNIFAL-MG, Alfenas/MG, ***Discente em
Sistemas de Informação pela USP, São Carlos/SP, ****Docente do curso de Fisioterapia da
UNIFAL, Alfenas/MG, *****Docente do curso de Fisioterapia da UNIFAL,
Alfenas/MG, e Professora colaboradora da Disciplina de Fisiologia e Metabologia
Cirúrgica, Departamento de Cirurgia da Faculdade de Ciências Médicas (UNICAMP),
Campinas/SP
Recebido em 21 de junho
de 2019; aceito em 23 de maio de 2020.
Correspondência: Carolina Kosour, Av. Jovino Fernandes Sales, 2600 Prédio A,
37133-840 Alfenas MG
Carolina Kosour: carolina.kosour@unifal-mg.edu.br
Ana Carolina Lima
Freitas: carollima_freitas@hotmmail.com
Lurian Bastos Araujo: lurianaraujo@yahoo.com.br
Jessica Amanda Campos:
jessicaamcampos@outlook.com
João Pedro Kosour Guimarães: joaopedrokosour@hotmail.com
Luciana Maria dos Reis:
reislucianamaria@gmail.com
Andreia Maria Silva:
andreia.silva@unifal-mg.edu.br
Resumo
Introdução: A Doença de Parkinson
compromete a mobilidade da caixa torácica, acarretando limitação progressiva da
ventilação, devido ao padrão de flexão e rigidez e fraqueza muscular. A
realidade virtual propicia interação em tempo real com atividades e ambientes
tridimensionais. Objetivo: Avaliar o efeito da realidade virtual no
recrutamento de fibras e forças musculares respiratória e postural em pacientes
com doença de Parkinson. Métodos: Estudo clínico, piloto, prospectivo,
com alocação por conveniência. Dez indivíduos foram selecionados e alocados em
grupo estudo (GE n=5) constituídos por idosos com DP e grupo controle (GC n=5)
formado por idosos na mesma faixa etária, sem condições clínicas neurológicas e
respiratórias. As variáveis mensuradas foram: independência funcional,
desempenho motor, força muscular respiratória, recrutamento de fibras
musculares respiratórias e posturais, e qualidade de vida. Foram realizadas 16
sessões com realidade virtual. Resultados: As Pressões Inspiratória
máxima (PImáx) e Expiratória
máxima (PEmáx) melhoraram em alguns momentos da
intervenção. O recrutamento de fibras musculares em esternocleidomastóideo
diminuiu e o recrutamento de fibras musculares no diafragma aumentou. Conclusão:
A PImáx e a PEmáx
melhoraram em alguns momentos do tratamento, e houve diminuição do recrutamento
de fibras musculares dos músculos respiratórios acessórios nos pacientes com
DP.
Palavras-chave: doença de Parkinson,
terapia de exposição a realidade virtual, músculos respiratórios, postura.
Abstract
Introduction: Parkinson's disease commits the mobility of the rib cage, causing
progressive ventilation limitation due to bending and stiffness. Virtual
reality provides real-time interaction with activities and three-dimensional
environments. Objective: To evaluate the effect of virtual reality on
the recruitment of muscle fibers and respiratory and postural muscle strength
in patients with Parkinson's disease. Methods: Clinical, pilot,
prospective study, with allocation by convenience. Ten individuals were
selected and allocated to a study group (EG n = 5) consisting of elderly people
with Parkinson and a control group (CG n = 5) formed by elderly people in the
same age group, without neurological and respiratory conditions. The measured
variables were functional independence, motor performance, respiratory muscle
strength, recruitment of respiratory and postural muscle fibers, and quality of
life. 16 sessions were held with virtual reality. Results: The maximum
inspiratory pressures (MIP) and maximum expiratory pressures (MEP) improved in
some moments of the intervention. The recruitment of muscle fibers in the
sternocleidomastoid decreased and the recruitment of muscle fibers in the
diaphragm increased. Conclusion: MIP and MEP improved in some moments of
treatment, and there was a decrease in the recruitment of muscle fibers from
accessory respiratory muscles in patients with PD.
Keywords: Parkinson's disease, virtual reality exposure therapy, respiratory
muscles, posture.
Introdução
A Doença de Parkinson
(DP) é uma das doenças degenerativas mais frequentes que afetam o Sistema
Nervoso Central [1], resultante da morte dos neurônios produtores de dopamina
da substância negra [2]. Caracteriza-se por bradicinesia, tremor de repouso,
rigidez, instabilidade postural, distúrbio da marcha e face “em máscara” [3].
Sua etiologia é tida como idiopática, porém alguns autores relacionam seu
surgimento com fatores genéticos, toxinas ambientais, estresse oxidativo,
anormalidades mitocondriais e/ou alterações do envelhecimento [4]. Com a
progressão da doença, ocorrem alterações na postura e na marcha com aumento do
risco de quedas, redução no nível de atividade e imobilidade. Os marcantes
comprometimentos motores, a limitação física progressiva e a deficiência no
desempenho funcional fazem dos aspectos físicos um dos grandes responsáveis
pela perda contínua da qualidade de vida (QV) dos indivíduos [5].
A DP também causa
alterações da função respiratória. A postura em flexão e a rigidez da
musculatura intercostal comprometem a mobilidade da caixa torácica, acarretando
limitação progressiva da ventilação. A capacidade vital também reduz devido à
diminuição na expansão torácica [6].
A realidade virtual
(RV) é uma nova estratégia de interação “homem-máquina”, que propicia a
movimentação, a visualização dos movimentos, interação em tempo real com
personagens, atividades e ambientes tridimensionais, criados pelo computador,
com representações cada vez mais próximas da realidade [4]. A cada dia é mais
consolidado o uso das tecnologias da área da informática aplicada à saúde,
ampliando as possibilidades de estudo e aplicação de técnicas e procedimentos
terapêuticos [4]. Entretanto, ainda existem poucos estudos que utilizam a RV em
condições neurológicas, como a DP, principalmente no que se refere às
alterações respiratórias observadas nestas condições. Com isso, o presente
estudo foi desenvolvido para avaliar a influência da RV no tratamento de
pacientes com DP.
A reabilitação de
pacientes com DP, devido aos comprometimentos da musculatura respiratória e
postural, é complexa e alvo de constantes investigações. A tecnologia de apoio,
com recursos encontrados no cotidiano atual, pode promover melhora desses
pacientes. Com esse interesse, o presente estudo busca elucidar o efeito da
realidade virtual, como método de reabilitação, nas forças e no recrutamento de
fibras musculares respiratórias e posturais e como consequência na qualidade de
vida em pacientes com DP.
Material e métodos
O protocolo de pesquisa
foi aprovado pelo Comitê de Ética em Pesquisa da Universidade Federal de
Alfenas (CEP/UNIFAL-MG), sob o parecer 923.464. O Termo de Consentimento Livre
e Esclarecido foi obtido por escrito de todos os pacientes envolvidos na
pesquisa.
Trata-se de estudo
clínico piloto, prospectivo, com alocação por conveniência. Dezoito indivíduos
foram selecionados para avaliação quanto a elegibilidade, porém oito foram
excluídos do estudo, quatro indivíduos se recusaram a participar da pesquisa,
um óbito, um acamado e dois cadeirantes com dificuldade de transporte. Cinco
pacientes com doença de Parkinson foram incluídos devido aos critérios da
pesquisa no grupo estudo (GE n=5) e outros cinco indivíduos supostamente
saudáveis foram incluídos no grupo controle (GC n=5).
Os critérios de inclusão
para o grupo estudo foram: indivíduos com o diagnóstico clínico de doença de
Parkinson, classificados no nível III pela Escala Unificada de Avaliação para
Doença de Parkinson (UPDRS), de ambos os sexos, com idade de 62 a 80 anos. Para
o grupo controle foram considerados critérios de inclusão como: idosos de ambos
os sexos, na mesma faixa etária do grupo estudo, sem disfunções clínicas
neurológicas e respiratórias. Os critérios de exclusão foram: indivíduos com
doenças neurológicas e respiratórias, pacientes fazendo mau uso de medicamentos
para DP ou uso de relaxantes musculares.
Dados coletados
Para analisar o
protocolo do estudo foram utilizados: manovacuometria,
eletromiografia de superfície, Índice de Barthel,
Escala Unificada de Avaliação de Parkinson (UPDRS) e Questionário da Doença de
Parkinson (PDQ-39).
Manovacuometria
As mensurações da
Pressão Inspiratória máxima (PImax) e da Pressão
Expiratória máxima (PEmax) foram realizadas de acordo
com as Diretrizes para Testes de Função Pulmonar da Sociedade Brasileira de
Pneumologia e Tisiologia [7]. Foi utilizado o manovacuômetro
analógico M120 da marca Globalmed. A PImáx foi mensurada a partir da expiração máxima, quando o
volume de gás contido nos pulmões é o volume residual (VR). A PEmáx foi medida a partir da inspiração máxima, quando o
volume de gás contido nos pulmões é a capacidade pulmonar total (CPT). Foram
realizadas três medidas de PImáx e PEmáx e a maior medida foi utilizada como parâmetro. Os
indivíduos foram convidados a se sentar, permanecendo com o tronco em ângulo de
90º com os membros inferiores apoiados. Nos casos em que houve dificuldade de
realização da mensuração de força muscular respiratória, utilizou-se uma pinça
nasal no nariz. Foram afrouxados ou removidos os vestuários que pudessem
interferir com os esforços respiratórios máximos.
Eletromiografia de
superfície
Para a colocação dos
eletrodos de superfície, primeiramente foi realizada tricotomia e limpeza pela
fricção com álcool 70% (Start) a fim de diminuir a impedância da pele evitando
interferência e obtendo, assim, melhor aquisição do sinal [8]. O sinal eletromiográfico foi realizado na posição de repouso e em
contração isométrica voluntária (CIV). Foi usado o comando verbal para
relaxamento (“relaxe, relaxe”) e para contração isométrica voluntária máxima
(CIVM) (“força, força”), durante cinco segundos para músculos posturais e dez
segundos para músculos respiratórios. O eletrodo de referência foi posicionado
na protuberância da vértebra C7. Foram realizadas três coletas e,
posteriormente, a média das três. As atividades elétricas do músculo diafragma
foram mensuradas com eletrodos posicionados na superfície da derme em região do
processo xifoide e abaixo da margem costal direita no 7º espaço intercostal na
linha mamilar. Para avaliar o músculo reto abdominal, os eletrodos foram
posicionados sete centímetros acima da cicatriz umbilical e quatro centímetros
da linha média. Para o registro da atividade eletromiográfica
do músculo longuíssimo do dorso, o eletrodo ativo foi colocado dois centímetros
lateral ao processo espinhoso da vértebra L1 bilateralmente. Para o registro da
atividade eletromiográfica do músculo trapézio
ascendente, o eletrodo ativo foi colocado dois centímetros lateral ao processo
espinhoso da vértebra T8 bilateralmente. Para analisar a atividade eletromiográfica do músculo intercostal externo o eletrodo
foi posicionado no terceiro espaço intercostal, três centímetros paraesternal.
Índice de Barthel
O Índice de Barthel foi utilizado para avaliar o grau de independência
funcional dos indivíduos, em dez tarefas: alimentação, banho, vestuário,
higiene pessoal, eliminações intestinais, micção, uso do vaso sanitário,
transferência cadeira/cama, deambulação e escadas. Cada item foi pontuado com
as opções: independente, dependente ou com alguma ajuda, de acordo com o
desempenho do paciente em realizar as tarefas [9]. A pontuação total varia de 0
a 100, pontuações maiores significam maior independência.
Escala Unificada de
Avaliação de Parkinson (UPDRS)
A Escala Unificada de
Avaliação de Parkinson contém domínios que avaliam itens como o comportamento e
humor, atividade de intervenção de vida diária (AVD), exame motor, complicações
da terapia e complicações gerais, pontuando cada item de zero a quatro pontos,
e o valor mínimo indica normalidade e o valor máximo, maior progressão da
doença. Tal escala é dividida em quatro sessões, e, neste estudo, foi utilizada
a sessão III: Exame motor.
Questionário da Doença
de Parkinson (PDQ-39)
O
questionário PDQ-39
foi utilizado para avaliar a qualidade de vida dos pacientes com DP.
Dividido
em oito domínios: mobilidade, atividades de vida diária,
bem-estar emocional,
estigma, apoio social, cognição,
comunicação e desconforto corporal. Compreende
39 itens, que podem ser respondidos com cinco opções
diferentes (“nunca”; “de
vez em quando”; “às vezes”;
“frequentemente”; “sempre”). A
pontuação total
varia de 0 (nenhum problema) a 100 (máximo nível de
problema) [10].
Protocolo do estudo
O estudo foi composto
por quatro etapas. A primeira foi de seleção e recrutamento dos indivíduos, no
qual foi realizado o convite para participar da pesquisa. Na segunda etapa foi
realizada a avaliação, com aplicação da UPDRS, Índice de Barthel,
manovacuometria, eletromiografia de superfície e
PDQ-39. A terceira etapa consistiu nas intervenções para o grupo estudo, na
qual foram realizadas duas intervenções semanais, com duração média de
cinquenta minutos, durante oito semanas, totalizando dezesseis sessões. As
sessões foram iniciadas com mensurações de pressão arterial e força muscular
respiratória pela manovacuometria. Em seguida, os
pacientes foram submetidos a uma série de alongamentos passivos de membros
superiores e cervical mantidos por trinta segundos. Logo após, os pacientes
iniciaram o jogo de equilíbrio utilizando o Wii Fit Plus® com o
auxílio da plataforma e um jogo de tênis de mesa utilizando o Wii Resorts®
utilizando uma raquete. A progressão foi realizada a cada quatro intervenções,
e, a cada quatro, foi aumentada uma partida de cada jogo, iniciando com uma
partida e finalizando com quatro. Ao final, foram realizadas novamente as
mensurações de pressão arterial e manovacuometria. Na
etapa quatro foi realizada reavaliação dos dois grupos com aplicação da manovacuometria, eletromiografia de superfície e PDQ-39. O
grupo controle foi conscientizado em relação à importância de sua participação
como parâmetros da pesquisa e informado que eles permaneceriam com atendimento
convencional de fisioterapia na Clínica Escola de Fisioterapia da Universidade
Federal de Alfenas (UNIFAL/MG).
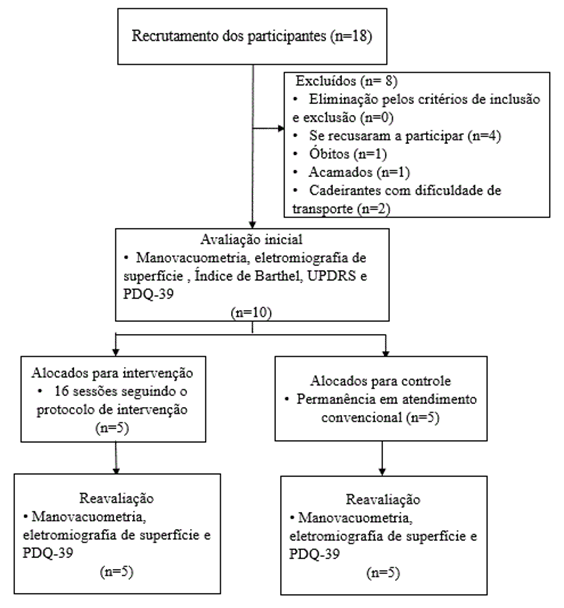
Figura 1 – Fluxograma do
estudo.
Análise estatística
Para a análise
estatística foram utilizados valores de recrutamento de fibras musculares com
medidas de amplitude eletrônica pela voltagem no decorrer da coleta, em repouso
e em contração efetiva (contração-repouso). Foram utilizados média e desvio
padrão para analisar todos os dados. Todos os resultados foram inicialmente
submetidos ao teste de homogeneidade de Shapiro Wilk. Para comparação entre
grupos foi utilizado Wilcoxon. Para análise, foi
utilizado o programa SPSS versão 15. Em todos os casos, os valores de p ≤
0,05 foram considerados significantes.
Resultados
A idade média e desvio
padrão do grupo estudo e do grupo controle foram 73 ± 6 anos e 70 ± 7 anos,
respectivamente. Ambos os grupos foram compostos por três indivíduos do sexo
masculino e dois do sexo feminino. A independência funcional com o Índice de Barthel e o desempenho motor com a escala UPDRS de ambos os
grupos foram avaliados e apresentados na Tabela I.
Tabela I - Dados do Índice
de Barthel e Escala Unificada de Avaliação de
Parkinson (UPDRS).
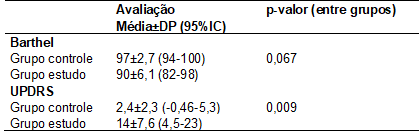
DP = Desvio padrão.
Com relação às medidas
de força muscular respiratória (Tabela II), foi observado melhora no tempo T3
da Pressão inspiratória máxima (PImáx), e melhora da
Pressão expiratória máxima (PEmáx) nos tempos T2, T4
e T5.
Tabela II - Dados médios de
força muscular respiratória, comparados pré e pós- intervenção.
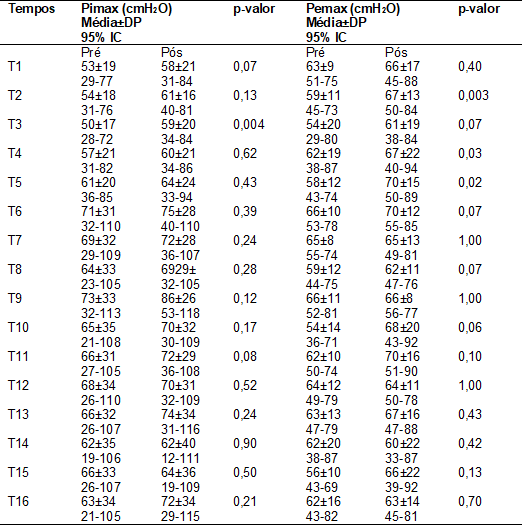
DP = Desvio padrão; Pimax = Pressão Inspiratória Máxima; Pemax
= Pressão Expiratória Máxima.
No grupo estudo,
observou-se diminuição do recrutamento de fibras musculares do músculo esternocleidomastoideo, sugerindo diminuição do uso de
musculatura acessória no grupo de pacientes com doença de Parkinson. Ao
comparar o recrutamento de fibras do músculo diafragma na contração, houve
aumento no grupo estudo (Tabela III).
Tabela III - Dados eletromiográficos do pico máximo dos músculos respiratórios
durante repouso e contração nos períodos de avaliação e reavaliação.
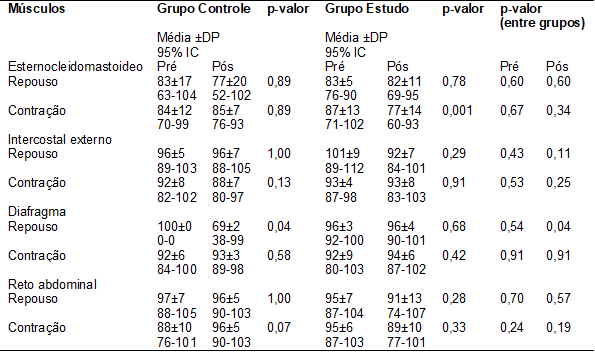
DP = Desvio padrão; IC =
Intervalo de confiança.
Com relação aos
músculos posturais, quando comparadas as avaliações com as reavaliações (Tabela
IV), foi observada significância (p=0,016) entre os grupos estudo e controle em
contração do músculo longuíssimo do dorso esquerdo, indicando aumento do
recrutamento de fibras musculares no grupo controle e diminuição no
recrutamento de fibras musculares no grupo estudo. No repouso do músculo
trapézio ascendente direito, foi observada significância (p=0,04), indicando
diminuição do recrutamento de fibras no grupo controle e grupo estudo em
repouso, foi observada, também, diminuição da contração do músculo trapézio
ascendente direito e longuíssimo do dorso direito no grupo estudo.
Tabela IV - Dados eletromiográficos do pico máximo dos músculos posturais
durante repouso e contração nos períodos de avaliação e reavaliação para ambos
os grupos.
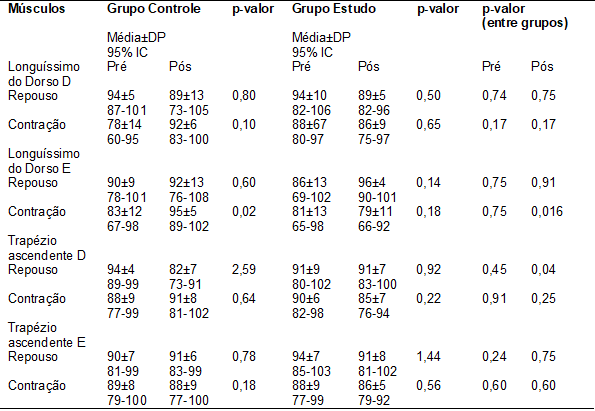
DP = Desvio padrão; IC = Intervalo de
confiança; D = direito; E = esquerdo.
Conforme a Tabela V, no
domínio “Atividades de Vida Diária” (AVD) do questionário PDQ-39, observou-se
significância (p=0,031) entre os grupos na avaliação, indicando que o
desempenho em atividades de vida diária dos parkinsonianos é inferior se
comparado ao desempenho dos indivíduos saudáveis, e essa diferença entre os
grupos se manteve na reavaliação, com significância (p=0,045). No domínio
“Comunicação”, foi observada significância (p=0,032) entre os grupos na
avaliação, mostrando que a comunicação dos parkinsonianos foi inferior se
comparado aos indivíduos saudáveis, e na reavaliação foi obtida melhora no
grupo estudo, diminuindo, assim, a diferença entre os grupos. Em relação ao
escore total, não foi observada significância entre os grupos na avaliação.
Tabela V - Dados do
Questionário da Doença de Parkinson (PDQ-39).
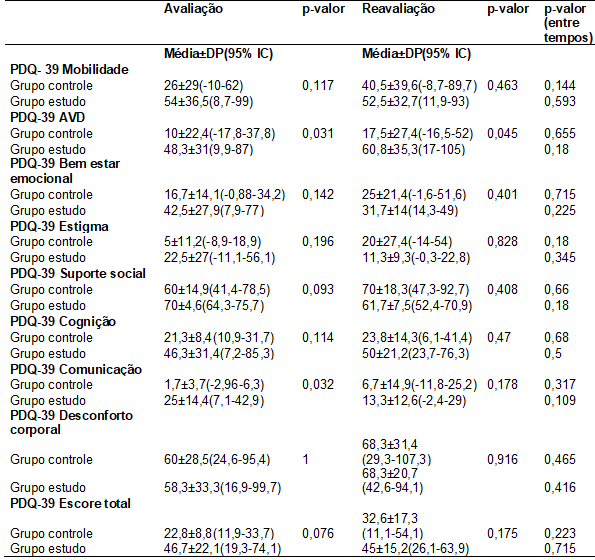
DP= Desvio padrão; IC=
Intervalo de confiança.
Discussão
Buscando traçar o
perfil de idosos com DP, foi adotada faixa etária de 62 a 80 anos para os
participantes da pesquisa. A idade média e desvio padrão do grupo de
parkinsonianos foi 73 ± 6 anos. No estudo de Bueno et al. [11] a idade
média foi calculada por grupos, sendo de 69,92 ± 6,31; 70,90 ± 7,65 e 72,77 ±
6,13, corroborando, assim, com a média da presente pesquisa e demostrando que o
perfil demográfico de pessoas com doença de Parkinson é na maioria de idosos.
Segundo Navarro- Peternella e Marcon [12], cerca de 1
a 3% da população idosa é atingida pela DP. Considerando a predominância de
gênero, maior parte dos indivíduos em estudo foram do sexo masculino, tendo
consonância com Gonçalves et al. [13], que citam que há certa
predominância da DP no sexo masculino, o que pôde ser observado também em
outros estudos [12,14-17].
Os parkinsonianos
participantes da pesquisa obtiveram boa pontuação no Índice de Barthel, se encaixando como independentes, considerando a
pontuação abaixo de setenta pontos como dependentes [18]. Isso corrobora com
outros estudos que também apresentaram pacientes com DP com boas pontuações
[18,19]. O desempenho motor do grupo de portadores de DP do presente estudo,
avaliado pela UPDRS- seção III, apresentou valor de 14 ± 7,6, semelhante ao
estudo de Filippin et al. [20] que obteve
valor 15,6 ± 7,47 na seção III, observando, assim, que o desempenho motor dos
indivíduos com DP é bem inferior ao desempenho dos indivíduos saudáveis, que
obtiveram no presente estudo valor 2,4 ± 2,3 na seção III-UPDRS, resultado já
esperado, como consequência dos principais sintomas motores da doença tais como
rigidez muscular, bradicinesia, tremor de repouso e instabilidade postural
[21]. Segundo Filippin et al. [20], quanto
maior o comprometimento motor, pior a percepção da qualidade de vida, devido a
relação encontrada em seu estudo entre qualidade de vida e UPDRS motora, dado
que se confirma com os valores de qualidade de vida dos indivíduos com DP do
presente estudo, que se mostraram elevados no PDQ-39, e baixa percepção de
qualidade de vida.
Dentre
as disfunções
respiratórias na DP está a redução da
força muscular respiratória. A avaliação
da PImáx e PEmáx realizada
pela manovacuômetria é o método para aferir a força
dos músculos respiratórios. Em indivíduos parkinsonianos a PImáx
e PEmáx encontram-se abaixo do limite preconizado de
normalidade para a idade e sexo, observando fraqueza muscular respiratória
dessa população. Essa redução se associa negativamente com a gravidade dos
sintomas respiratórios e com a progressão da DP [21]. A principal causa de
óbito em pessoas DP é a disfunção respiratória, que pode ser causada por vários
motivos, como aumento da rigidez da musculatura respiratória, disfunções
posturais e alterações na ativação e coordenação da musculatura [22]. Dessa
maneira, a avaliação da força muscular respiratória, da função pulmonar, e suas
repercussões na funcionalidade dessas pessoas, prova ser importante para que se
estabeleçam intervenções terapêuticas que reduzam os comprometimentos e
favoreçam a melhora da qualidade de vida [23]. Os resultados encontrados no
presente estudo demonstraram aumento dos valores de PImáx
e PEmáx em alguns momentos durante as dezesseis
sessões de intervenção com indivíduos com DP, vislumbrando a realidade virtual
como método de reabilitação desses pacientes. É importante salientar a escassez
de estudos relacionando manovacuometria e uso de
realidade virtual na DP na literatura, dificultando a comparação com os
resultados obtidos nesse estudo.
Segundo Ramos et al.
[24], os comprometimentos pneumofuncionais surgem
devido a alterações posturais adquiridas no parkinsoniano, como a cifoescoliose
que projeta o seu tronco para anterior e a consequente fibrose pleural, que
contribuem para as limitações da extensão de tronco, da amplitude articular do
tórax e da coluna vertebral, a qual tem seu eixo alterado e é capaz de gerar
alterações no fluxo inspiratório e expiratório.
O aumento do esforço
inspiratório, em função das alterações posturais, desencadeia o padrão
ventilatório apical, elevando os potenciais de ação de músculos como o esternocleidomastóideo, resultando, assim, em encurtamento,
perda de flexibilidade e alterações no posicionamento da cabeça. A rigidez
característica da DP propicia o encurtamento dos sarcômeros musculares,
comprometendo a atividade contrátil nas fases inspiratória e expiratória,
acarretando deterioração da força muscular respiratória. A força muscular
respiratória está relacionada aos volumes pulmonares, principalmente a força do
diafragma (principal músculo inspiratório). Alguns autores referem que o
encurtamento do diafragma e dos intercostais ocasiona mudanças de volume
pulmonar [24,25]. Quando o diafragma está com sua função comprometida, os
músculos acessórios assumem essa função, porém são menos eficientes, resultando
em falta de ar com esforço respiratório [26]. Nesse estudo, foi observado
aumento do pico máximo de EMG de recrutamento de fibras do músculo diafragma e
diminuição do recrutamento de fibras do músculo esternocleidomastóideo,
sugerindo diminuição do uso de músculos acessórios e aumento da musculatura
principal respiratória, melhorando o padrão ventilatório dos indivíduos com DP
após a intervenção.
Além da função
respiratória, o diafragma também contribui para a estabilização mecânica da
coluna vertebral, funcionando como a estrutura superior de estabilização [26].
Pereira et al.
[27] ressaltam que o fisioterapeuta pode intervir com
técnicas de reeducação diafragmática,
respiração costal, mobilização
torácica,
da região cervical e da cintura escapular, alongamento da
musculatura acessória
respiratória, exercícios de inspiração
profunda e utilização de equipamentos
como o inspirômetros de incentivo, além de programa
de cinesioterapia motora, o qual associado com a cinesioterapia respiratória
promove o aumento da expansibilidade torácica e da complacência pulmonar e
mantém suas capacidades funcionais. Alguns estudos relatam que a fraqueza da
musculatura respiratória, em especial da expiratória, pode ocasionar redução da
pressão expiratória máxima, menores fluxos expiratórios e aumento do volume
residual, estando possivelmente relacionada ao agravamento da doença
[24,28-30].
Segundo Nogaki et al. [31], os músculos extensores podem
enfraquecer mais que os músculos flexores a medida que
a DP progride, então, sugere-se que a diminuição do pico máximo dos músculos
posturais nos parkinsonianos da presente pesquisa seja devido a progressão
proveniente da doença. O comprometimento físico, mental, emocional, social e
econômico decorrente dos sinais e sintomas da DP interferem na capacidade do
indivíduo e podem afetar negativamente a qualidade de vida, induzindo o
indivíduo ao isolamento, diminuindo sua participação na vida social [32,33]. A
reabilitação pulmonar a curto prazo pode melhorar alguns parâmetros
respiratórios e a capacidade de exercício em paciente com DP ambulatorial, com
expectativa de melhora na qualidade de vida [34]. As intervenções do estudo com
RV refletiram essa melhora, resultando em enriquecimento da qualidade de vida
dos pacientes com DP, mensurada pelo PDQ-39, porém sem significância
estatística.
O número pequeno de
indivíduos participantes do estudo e de intervenções realizadas, além da
necessidade de jogos virtuais específicos para a DP, são algumas limitações
encontradas no estudo. Ressalta-se a escassez de estudos na literatura com
utilização de realidade virtual e avaliação com força muscular respiratória e
recrutamento de fibras respiratórias e posturais em indivíduos com DP.
Sugere-se a realização
de novos estudos abordando o tema, uma vez que faltam estudos que avaliem e
tratem os indivíduos com DP com uso da RV.
Conclusão
Neste estudo, as
intervenções com realidade virtual usando Wii® diminuíram o recrutamento de
fibras de musculatura acessória, como a do músculo esternocleidomastoideo
e aumentaram a do músculo diafragma, demonstrando melhoria do padrão
ventilatório de pacientes com DP. Além disso, aumentou a força muscular
respiratória, observado pelas medidas de PImáx e PEmáx, quando comparado pré e
pós-intervenção em alguns momentos do tratamento. Quanto à musculatura
postural, foi observada diminuição do recrutamento de fibras musculares na
contração dos músculos longuíssimo do dorso direito e esquerdo e no repouso do
músculo trapézio ascendente direito.
Referências
- Santos VV, Leite AAM,
Silveira R, Antoniolli R, Nascimento JMO, Freitas RGM. Fisioterapia na Doença
de Parkinson: uma Breve Revisão. Rev Bras Neurol 2010;46(2):17-25.
- Souza MFC, Almeida PCH,
Sousa BJ, Costa HP, Silveira SSY, Bezerra LCJ. A doença de Parkinson e o
processo de envelhecimento motor: uma revisão de literatura. Rev. Neurocienc. 2011;19(4):718-23.
https://doi.org/10.34024/rnc.2011.v19.8330
- Da Mata FAF, Barros
SLA, Lima FC. Avaliação do risco de queda em pacientes com Doença de Parkinson.
Rev Neurocienc
2008;16(1):20-4.
- Santana FMC, Lins GO,
Sanguinetti MCD, Silva PF, Angelo ADT, Coriolano
SWGM, Camara BS, Silva APJ. Efeitos do tratamento com
realidade virtual não imersiva na qualidade de vida de indivíduos com Parkinson.
Rev Bras Geriatr Gerontol
2015;18(1):49-58. https://doi.org/10.1590/1809-9823.2015.14004
- Silva FS, Pabis JVPC, Alencar AG, Silva KB, Peternella
FNM. Evolução da doença de Parkinson e comprometimento da qualidade de vida. Rev Neurocienc 2010;18(4):463-8.
- O Sullivan SB, Schmitz
TJ, Nascimento FG. Fisioterapia: avaliação e tratamento. 2a ed. São Paulo:
Manole, 1993. 775p.
- Sociedade Brasileira de
Pneumologia e Tisiologia. Diretrizes para testes de função pulmonar 2002. J Bras Pneumol 2002;28(Supl 3).
- SENIAM. "SENIAM: European Recommendations for
Surface Electromyography. 2010. Disponível
em: http://www.seniam.org
- Minosso JSM, Amendola F,
Alvarenga MRM, Oliveira MAC. Validação, no Brasil, do Índice de Barthel em idosos atendidos em ambulatórios. Acta Paul
Enferm
2010;23(2):218-223. https://doi.org/10.1590/S010321002010000200011
- Lana RC, Álvares LMRS, Nasciutti-Prudente C, Goulart FRP, Teixiera-Salmela
F, Cardoso FE. Percepção da qualidade de vida de indivíduos com doença de
Parkinson através do PDQ-39. Rev Bras
Fisioter 2007;11(5):397-402.
https://doi.org/10.1590/S1413-35552007000500011
- Bueno MEB, Andrello ACR, Terra MB, Santos HBC, Marquioli
JM, Santos SMS. Comparison of three physical
therapy interventions with an emphasis on the gait of individuals with
Parkinson’s disease. Fisioter Mov
2017;30(4):691-701. https://doi.org/10.1590/1980-5918.030.004.ao04
- Navarro-Peternella FM, Marcon SS. Qualidade de vida de indivíduos
com Parkinson e sua relação com tempo de evolução e gravidade da doença. Rev Latinoam Enferm
2012;20(2):1-8. https://doi.org/10.1590/S0104-11692012000200023
- Gonçalves GB, Leite
MAA, Pereira JS. Influência das distintas modalidades de reabilitação sobre as
disfunções motoras decorrentes da doença de Parkinson. Rev
Bras Neurol 2011;47(2):22-30.
- Li
H, Zhang M, Chen L, Zhang J, Zhong P, Hu A et al. Nonmotor symptoms are
independently associated with impaired health-related quality of life in
Chinese patients with Parkinson´s disease. Mov Disord
2010;25(16):2740-6. https://doi.org/10.1002/mds.23368
- Behari M, Srivastava AK, Pandey RM. Quality of life in patients with Parkinson’s disease. Parkinsonism Rel Disord 2005;11(4):221-226.
https://doi.org/10.1016/j.parkreldis.2004.12.005
- Carod-Artal FJ, Vargas AP,
Martinez-Martin P. Determinants of quality of life in Brazilian patients with
Parkinson’s disease. Mov Disord 2007;22(10):1408-15.
https://doi.org/10.1002/mds.21408
- Paula
FR, Teixeira-Salmela LF, Faria
CDCM, Brito PR, Cardoso F. Impact of an exercise program on physical,
emotional, and social aspects of quality of life of individuals with
Parkinson’s disease. Mov Disord
2006:21(8):1073-77. https://doi.org/10.1002/mds.20763
- Guedes JM, Silveira
RCR. Análise da capacidade funcional da população geriátrica institucionalizada
na cidade de Passo Fundo, RS. Revista Brasileira de Ciências do Envelhecimento
Humano 2004;1(2):10-21. https://doi.org/10.5335/rbceh.2012.10
- Mascarenhas CHM, Souza
MP. Avaliação funcional de indivíduos portadores da doença de Parkinson. Arq Ciênc Saúde
2010;17(4):179-84.
- Filippin NT, Martins JS, Libera
LBD, Halberstadt BF, Severo AR. Qualidade de vida de
sujeitos com doença de Parkinson e seus cuidadores. Fisioter
Mov 2014;27(1):57-66.
https://doi.org/10.1590/0103-5150.027.001.AO06
- Costa HC, Santos BS,
Oliveira PS, Nascimento ICB, Nóbrega AC, Camelier FWR
et al. Alterações funcionais respiratórias na doença de Parkinson. Rev Pesqui Fisioter
2016;6(3):353-363. https://doi.org/1017267/2238-2704rpf.v6i3.987
- Monteiro
L, Souza-Machado A, Pinho P, Sampaio M, Nóbrega AC, Melo A. Swallowing impairment and pulmonary
dysfunction in Parkinson's disease: the silent threats. J Neurol Sci
2014;339(1-2):149-52. https://doi.org/10.1016/j.jns.2014.02.004
- Sanches VS, Santos FM,
Fernandes JM, Santos ML, Müller PT, Christofoletti G.
Neurodegenerative disorders increase decline in respiratory muscle strength in
older adults. Respir Care
2014;59(12):1838-45. https://doi.org/10.4187/respcare.03063
- Ramos ML, Neves DR,
Lima VP, Orsini M, Machado D, Bastos VHV, Santos AP.
Análise de parâmetros pneumofuncionais em pacientes
com doença de Parkinson: estudo piloto. Rev Bras Neurol 2014;50(2):38-43.
- Ferreira FV, Cielo CA,
Trevisan ME. Força muscular respiratória, postura corporal, intensidade vocal e
tempos máximos de fonação na Doença de Parkinson. Rev
CEFAC 2012;14(2):361-8. https://doi.org/10.1590/S1516-18462010005000135
- Harper CJ, Shahgholi L, Cieslak K, Hellyer NJ, Strommen JA, Boon AJ. Variability in
diaphragm motion during normal breathing, assessed with B-Mode Ultrasound. J Orthop
Sports Phys Ther
2013;43(12):927–31. https://doi.org/10.2519/jospt.2013.4931
- Pereira FF, Assumpção
FF, Rosa JS, Lima MIL, Gonçalves MCP, Faria L. Efeitos da fisioterapia
respiratória em portadores da Doença de Parkinson. Fisioter Ser 2010;5(4):235-40.
- Haas
BM, Trew M, Castle PC. Effects of respiratory muscle
weakness on daily living function, quality of life, activity levels and
exercise capacity in mild tomoderate Parkinson’s
disease. Am J Phys Med Rehabilit 2004;83(8):601-7.
https://doi.org/10.1097/01.phm.0000133436.61009.02
- Pitts
T, Bolser D, Rosenbek J,
Troche M, Okun MS, Sapienza C. Impact of expiratory muscle strength training on
voluntary cough and swallow function in Parkinson disease. Chest.
2009;135(5):1301-8. https://doi.org/10.1378/chest.08-1389
- Saleem
AF, Sapienza CM, Okun MS. Respiratory muscle strength training: treatment and
response duration in a patient with early idiophatic
Parkinson’s disease. Neuro Rehabil 2005;20(4):323-33.
https://doi.org/10.3233/NRE-2005-20407
- Nogaki H, Kakinuma
S, Morimatsu M. Muscle weakness in Parkinson’s
disease: a follow-up study. Parkinsonism Rel
Disord 2001;8:57-62.
https://doi.org/10.1016/s1353-8020(01)00002-5
- Silva DM, Nunes COM,
Oliveira PJAL, Coroliano MGWS, Berenguer FA, Lins OG,
Ximenes DKG. Efeitos da fisioterapia aquática na qualidade de vida de sujeitos
com doença de Parkinson. Fisioter Pesq
2013;20(1):17-23. https://doi.org/10.1590/S1809-29502013000100004
- Silva JAMG, Filho AVD, Faganello FR. Mensuração da qualidade de vida de indivíduos
com a doença de Parkinson por meio do questionário PDQ-39. Fisioter
Mov 2011;24(1):141-6.
https://doi.org/10.1590/S0103-51502011000100016
- Shill
H, Stacy M. Respiratory complications of Parkinson’s disease. Semin Respir
Crit Care Med 2002;23(3):261-5.
https://doi.org/10.4997/JrcPe.2017.108