ARTIGO ORIGINAL
Desfechos funcionais
após craniectomia descompressiva secundária à
acidente vascular encefálico
Functional outcomes after secondary decompressive craniectomy to
vascular brain accident
Cristian Douglas Dantas
de Sousa, Ft.*, Anna Beatriz Gonçalves Jacinto, Ft.*, Vicente Conrado da Silva,
Ft., M.Sc.**
*Residente em
Neurologia e Neurocirurgia pela Escola de Saúde Pública do Ceará, **Mestre em
Ciências Médico-Cirúrgicas pela Universidade Federal do Ceará
Recebido em 1 de
outubro de 2019; aceito em 05 de fevereiro de 2020.
Correspondência: Cristian Douglas
Dantas de Sousa, Rua Pastor Samuel Munguba, 898
Rodolfo Teófilo 60430-372 Fortaleza CE
Cristian Douglas Dantas
de Sousa: c.douglasdantas@gmail.com
Anna Beatriz Gonçalves
Jacinto: beatriz.fisio@hotmail.com
Vicente Conrado da
Silva: vico.conrado@hotmail.com
Resumo
Introdução: A craniectomia descompressiva (CD) é o procedimento cirúrgico capaz de
reduzir a mortalidade em pacientes com edema cerebral secundário a um AVE
maligno, porém não garante a recuperação funcional. Objetivo: Descrever
o perfil clínico e funcional de pacientes submetidos a CD durante o tempo de
internação hospitalar. Métodos: Estudo transversal realizado em uma Unidade de
Acidente Vascular Cerebral (U-AVC) no período de setembro de 2018 a março de
2019. Coletaram-se dados sociodemográficos, estudo detalhado dos prontuários e
dados referentes à funcionalidade, incapacidade e alcances funcionais por meio
de questionários e avaliação física e neurológica. Resultados: A amostra
foi composta por 21 participantes. A maioria do sexo masculino, idade média de
55±10 anos, casados, baixa escolaridade, exerciam algum tipo de atividade
remunerada com renda de um a dois salários mínimos. Os fatores de risco mais
prevalentes foram hipertensão arterial sistêmica, tabagismo, etilismo,
sedentarismo e sobrepeso. Durante o período de internação hospitalar, a maioria
dos pacientes evoluiu com altos índices de incapacidade e baixos níveis de
independência e funcionalidade cognitiva e motora. Conclusão: Além de
apresentarem combinações de diferentes fatores de risco relacionados ao
desenvolvimento de AVE, a maioria dos pacientes avaliados apresentaram altos
índices de incapacidade e baixos níveis de independência e funcionalidade,
necessitando de assistência máxima ou total para realizar a maioria de suas
atividades de vida diária.
Palavras-chave: acidente vascular
cerebral, craniectomia descompressiva, Fisioterapia,
vida independente.
Abstract
Introduction: Decompression craniectomy (DC) is a surgical procedure that can reduce
mortality in patients with cerebral edema secondary to malignant stroke, but does not guarantee functional recovery. Objective:
To describe the clinical and functional profile of patients undergoing DC
during their hospital stay. Methods: It is a cross-sectional study
conducted in a Stroke Unit from September 2018 to March 2019. Sociodemographic
data, detailed study of medical records, and data on functionality, disability
and functional range were collected through questionnaires and physical and
neurological evaluation. Results: The sample consisted of 21
participants. Most were male, mean age 55 ±10 years, married, with low
education, had paid activity with income of one to two minimum wages. The most
prevalent risk factors were systemic arterial hypertension, smoking,
alcoholism, physical inactivity and overweight. During hospitalization, most
patients evolved with high levels of disability and low levels of independence
and cognitive and motor functionality. Conclusion: In addition to
presenting combinations of different risk factors related to the development of
stroke, most of the patients evaluated had high levels of disability and low
levels of independence and functionality, requiring maximum or total assistance
to develop most of their daily living activities.
Keywords: stroke, decompressive craniectomy, Physical Therapy Specialty,
independent living.
Introdução
O acidente vascular
encefálico (AVE) maligno é caracterizado como uma grande lesão isquêmica na
qual parte significante da circulação para o encéfalo é obstruída, levando a
uma série de eventos patológicos [1,2]. Entre estes eventos, o mais crítico é o
edema cerebral, que aumenta o volume das estruturas encefálicas e eleva a
pressão intracraniana, resultando na compressão e herniação
do cérebro [2-4].
A craniectomia descompressiva (CD) é o procedimento cirúrgico padrão para
resolução da herniação cerebral secundária a um AVE
maligno, uma vez que reduz a pressão intracraniana, dando espaço para o cérebro
inchado [5]. O manejo rápido e adequado desta condição pode reduzir os agravos
e, muitas vezes, prevenir a piora clínica. A descompressão cirúrgica, quando
realizada antes da ocorrência de mais déficits neurológicos, pode reduzir a
mortalidade em até 30% dos casos [6], destacando-se como a intervenção mais
eficaz para a redução imediata da hipertensão intracraniana [4].
Apesar de reduzir a
mortalidade e oportunizar a recuperação clínica do paciente, a CD não garante a
recuperação funcional, de modo que há um subconjunto de pacientes que
sobrevivem, mas conduzem a vida acamados [7]. A cirurgia de descompressão
aumenta significativamente a sobrevida, mas os pacientes submetidos ao
procedimento apresentam maior risco de viver com incapacidade moderadamente
grave [8]. Além disso, a recuperação funcional parece estar intimamente ligada
a idade do paciente. Estudos mostram que o resultado funcional é melhor em
pacientes mais jovens enquanto aqueles com idade acima de 60 anos apresentam
pior prognóstico [8,9].
Nas últimas décadas
inúmeros estudos mostraram a importância da CD no tratamento da hipertensão
intracraniana em pacientes com edema cerebral secundário ao AVE maligno de
artéria cerebral média (ACM) [4-6]. Vários autores destacam sua eficácia na
redução da mortalidade, mas lamentam pelos resultados funcionais ainda incertos
[10,11]. Até então, poucos estudos preocupam-se em descrever o perfil funcional
dos pacientes submetidos à CD, de modo que pouco se sabe a respeito da
funcionalidade desses indivíduos após o procedimento. Diante disso, esse estudo
tem o objetivo de descrever o perfil clínico e funcional de pacientes com
diagnóstico de AVE isquêmico agudo submetidos a cirurgia de craniectomia descompressiva, durante o tempo de internação hospitalar.
Material e métodos
Características do
estudo e participantes
Trata-se de um estudo
transversal, descritivo, realizado em uma Unidade de Acidente Vascular Cerebral
(U-AVC) de um Hospital Terciário do município de Fortaleza no período de
setembro de 2018 a março de 2019.
A população do estudo
foi obtida por amostragem não probabilística, consistindo em pacientes
admitidos na U-AVC submetidos à cirurgia de CD durante o período da pesquisa.
Foram recrutados pacientes de ambos os sexos, com idade mínima de 18 anos,
inexistindo limite de idade superior. Todos deveriam ter diagnóstico de AVE
isquêmico confirmado por neuroimagem (Tomografia Computadorizada ou Ressonância
Magnética de Crânio) e ter realizado cirurgia de CD.
Os participantes
excluídos do estudo foram aqueles que evoluíram com transformação hemorrágica,
aqueles que apresentaram grau de incapacidade prévio maior que 2 na escala Rankin (mRS), pacientes com
outras condições neurológicas associadas que pudessem comprometer o desempenho
funcional e aqueles que evoluíram à óbito durante o tempo de internação.
Os pacientes ou
responsáveis legais que concordaram em participar do estudo assinaram o termo
de consentimento livre e esclarecido. Os documentos exigidos para a inclusão
deste projeto foram submetidos, avaliados e aprovados pelo Comitê de Ética em
Pesquisa com Seres Humanos (CEP) do Hospital Geral de Fortaleza (Parecer nº
2.891.428/ 2018).
Procedimentos e
desfechos avaliados
Primeiramente, na
admissão do paciente na U-AVC, utilizou-se um formulário criado e padronizado
pelos avaliadores para coletar dados de identificação sociodemográfica e
história clínica. Uma vez que grande parte dos pacientes não eram capazes de
responder tais perguntas devido a alterações cognitivas e/ou comunicativas
geradas pelo AVE, a entrevista foi realizada com seus responsáveis a fim de
colher tais informações. Em seguida, foi realizado um estudo detalhado dos
prontuários com objetivo de colher mais detalhes sociodemográficos e clínicos,
aperfeiçoando, desta forma, o preenchimento do formulário supracitado.
O estudo do prontuário
também foi importante para levantar as principais complicações no
pós-operatório, bem como o desfecho clínico dos pacientes durante o tempo de
internação hospitalar. As informações clínicas e dados referentes à
funcionalidade, incapacidade e alcances funcionais foram colhidos no momento da
alta da unidade, por meio da aplicação de questionários e testes específicos.
A National
Institute of Health Stroke Scale (NIHSS) é uma
escala utilizada para avaliação neurológica, sendo uma ferramenta útil para
medir a severidade clínica de pacientes com AVE agudo. Baseia-se em 11 itens
que avaliam nível de consciência, desvio ocular, campo visual, paresia facial,
função motora dos membros, sensibilidade, ataxia de membros, linguagem, fala,
negligência/extinção. A NIHSS pode ter sua pontuação variando de 0 a 42, sendo
0 aquele paciente sem evidência de déficit neurológico e 42 o paciente em coma
e irresponsivo. Neste estudo, a NIHSS foi utilizada
no momento de admissão do paciente na U-AVC e no momento da alta da unidade
[12,13].
O controle postural dos
pacientes foi avaliado por meio da Escala de Avaliação Postural para Pacientes
com Sequelas de AVE (PASS). Esta escala, traduzida e validada para a cultura
brasileira, objetiva avaliar e monitorizar o controle de tronco em pacientes
com AVE que se encontram no estágio agudo [14]. A escala é composta por 12
itens que avaliam a capacidade do paciente de manter ou alterar uma dada postura,
na posição de deitado, sentado e de pé. Para cada um dos itens é atribuído um
valor de 0 a 3, sendo a pontuação 0 correspondente à incapacidade de realizar a
atividade ou máxima dificuldade na sua execução, e a pontuação 3 correspondendo
à tarefa realizada com o mínimo de apoio, sem qualquer ajuda, ou com a maior
facilidade possível. A pontuação total pode variar entre 0 e 36, quanto maior,
mais controle de tronco o paciente apresenta [15].
A Escala Modificada de Rankin (mRS) foi utilizada para
descrever o grau de incapacidade do paciente antes do AVE e após a cirurgia de
CD, no momento da alta da U-AVC. A mRS, traduzida e
adaptada em 2004 por Guimarães [16], é a escala mais popular de desfechos
globais em AVE agudo. Descreve sete graus de incapacidade que podem variar de 0
a 6. O grau 6 refere-se à óbito enquanto os demais referem-se a graus variados
de incapacidade, sendo o grau 5 atribuído a incapacidade grave/acamados,
enquanto grau zero denota nenhum sintoma ou sequela.
A
Medida de Independência
Funcional (MIF) foi utilizada com o objetivo de medir o grau de
independência
funcional do paciente no contexto hospitalar. Emprega uma escala de 7
pontos
para avaliar 18 itens em éreas de cuidados pessoais, controle
dos esfíncteres,
mobilidade, locomoção, comunicação e
cognição social. A pontuação é feita
ou
por entrevista com o paciente e/ou cuidador, ou ainda pelas
observações diretas
do desempenho das atividades [17].
Análise estatística
Para descrever as
características clínicas, sociodemográficas e funcionais dos participantes do
estudo foram utilizadas as medidas de tendência central (média ou mediana),
dispersão (desvio padrão ou intervalo interquartil) e frequência relativa (%).
As análises estatísticas foram processadas no programa Statistical
Package for Social Sciences,
versão 20.0 (SPSS Inc., Chicago, IL).
Resultados
No total, 29 indivíduos
foram avaliados para este estudo. Dentre estes, três foram excluídos por não se
enquadrarem nos critérios de inclusão; a saber: um evoluiu com transformação
hemorrágica, um realizou o procedimento de CD devido a um traumatismo craniano
e um tinha um grau de incapacidade maior que 2 na mRS.
Além destes, cinco pacientes evoluíram a óbito, durante o tempo de internação
hospitalar, não entrando na análise estatística dos dados. Assim, a amostra
final foi composta por 21 participantes.
A média de idade foi de
55 anos (±10 anos) sendo maior prevalência do sexo masculino (71%). Os
resultados também mostraram que a maioria dos indivíduos eram casados (57%),
desempenhavam alguma atividade laboral (67%), tinham renda mensal de 1 salário
mínimo (33%) e possuíam baixa escolaridade (58%). A Tabela I apresenta as
demais características da amostra.
Em relação aos fatores
de risco para o AVE, a hipertensão arterial sistêmica (57%), o sobrepeso (52%),
o tabagismo (57%), o etilismo (62%) e o sedentarismo (71%) foram os mais
prevalentes (Tabela II).
Tabela I – Características
clínicas e sociodemográficas de indivíduos com craniectomia descompressiva,
Fortaleza/CE, 2019 (n = 21).
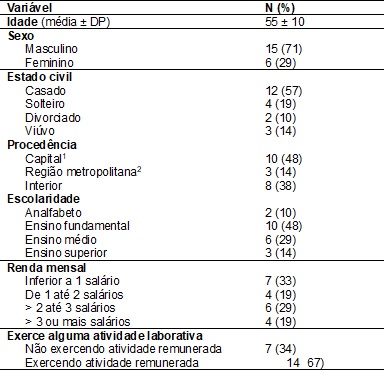
1Fortaleza/CE; 2Cidades
próximas à capital.
Tabela II – Perfil da amostra
em relação aos fatores de risco para AVE, Fortaleza/CE, 2019 (n = 21).

Todos os sujeitos da
amostra apresentaram AVE do tipo isquêmico em território da ACM, sendo o
hemisfério esquerdo o mais acometido (60%). A pontuação média na Escala do National Institutes of Health Stroke Scale (NIHSS) na admissão foi de 18,8 (± 6,9) e o AVE
de circulação anterior total (TACS), segundo a classificação clínica de Bamford para AVE agudo, o mais prevalente (95%). A maioria
dos pacientes não recebeu medicamento trombolítico no momento da internação
(76%) e o tempo médio, em horas, para a cirurgia de descompressão foi de 21 (±
11) horas após o ictus.
Nenhum paciente
incluído no estudo apresentou histórico de AVE prévio, de modo que em todos os
indivíduos avaliados este era o primeiro evento. A avaliação funcional mostrou
que, de acordo com a escala de Rankin (mRS), 90% da amostra não apresentava nenhum grau de
incapacidade prévio (mRS = 0), enquanto 10%, apesar
de apresentar alguma alteração funcional prévia, eram capazes de realizar todas
as tarefas habituais (mRS = 1).
De acordo com a
avaliação física e neurológica realizada juntamente à NIHSS no momento da alta
da U-AVC, 76% dos indivíduos apresentavam alteração da sensibilidade. Alteração
de linguagem/comunicação foi encontrada em 62% da amostra, enquanto 43%
apresentaram alteração na deglutição, utilizando sonda nasogástrica como via de
alimentação. Na avaliação da incapacidade no momento da alta, foi observado que
57% apresentavam incapacidade moderadamente grave (mRS).
Durante o tempo de
internação, apenas 5% dos indivíduos foram incapazes de se manter na postura
sentada, enquanto 57% eram capazes de permanecer em sedestação
com apoio contínuo e 38% eram independentes e possuíam força muscular
suficiente para sedestar sem apoio. Além disso, 62%
dos pacientes foram capazes de permanecer em ortostatismo com apoio bilateral
(33%) ou unilateral (29%) enquanto 38% eram incapazes de permanecer de pé,
mesmo com muito auxílio. Em relação a marcha, apenas 38% dos indivíduos foram
capazes de iniciar a deambulação durante o tempo de internação hospitalar, ao
passo que 62% eram incapazes de deambular no momento desta avaliação.
Os escores de avaliação
da capacidade funcional obtidos com a aplicação da MIF estão apresentados na
Tabela III e IV. Como pode ser observado, os pacientes apresentaram
comprometimento grave em todos os domínios avaliados pela escala, sendo o
domínio motor relacionados à alimentação, higiene, cuidado pessoal,
transferências e deambulação os mais críticos. Quanto ao domínio cognitivo,
observou-se que todos os itens obtiveram valor de mediana entre 2 e 4 pontos,
indicando que os indivíduos possuíam dependência completa ou moderada, ou seja,
eram capazes de compreender e expressar ideias e necessidades cotidianas
básicas, bem como interagir com outras pessoas de 25 a 50% do tempo.
Tabela III – Resultados da
Medida de Independência Funcional (função motora) em indivíduos com
craniectomia descompressiva, Fortaleza/CE, 2019. (n =
21).
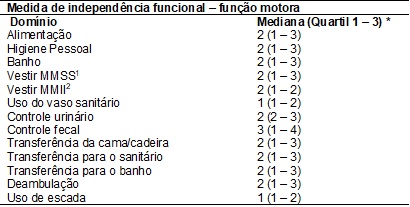
*Dados descritos em
mediana (percentil 25 – percentil 75). 1 - Membros superiores; 2 - Membros
inferiores.
Tabela IV – Resultados da Medida
de Independência Funcional (função cognitiva) em indivíduos com craniectomia descompressiva, Fortaleza/CE, 2019. (n = 21).

*Dados descritos em
mediana (percentil 25 – percentil 75).
Discussão
Foi realizada uma
análise transversal do perfil sociodemográfico e clínico-funcional dos
pacientes vítimas de AVE maligno submetidos a cirurgia de CD. Nossos resultados
mostraram que a maioria dos participantes eram do sexo masculino, com idade
média de 55 anos, casados, com baixa escolaridade, exerciam algum tipo de
atividade remunerada e possuíam renda mensal de um a dois salários mínimos.
Além disso, a hipertensão arterial sistêmica, o tabagismo, o etilismo, o
sedentarismo e o sobrepeso foram os fatores de risco mais prevalentes. Tais
características da amostra corroboram outros estudos que encontraram, em diferentes
populações ao redor do mundo, um perfil similar de pacientes submetidos à
cirurgia de descompressão após AVE maligno de ACM [18-20].
Em âmbito nacional,
dados da Pesquisa Nacional de Saúde (PNS) revelaram que havia, em 2013,
aproximadamente 2.231.000 pessoas com AVE no Brasil. Assim como os resultados
encontrados em nosso estudo, a PNS constatou que a maioria dos indivíduos
vítimas de AVE eram homens, com a faixa etária mais prevalente entre 30 e 59
anos, seguida da faixa etária de 65 a 74 anos. A prevalência também foi maior
em indivíduos com menor escolaridade, diminuindo à medida que a escolaridade
aumentava. A prevalência não mudou de acordo com a raça/cor da pele, mas
foi maior naqueles que viviam nas áreas urbanas em comparação às áreas rurais.
Esses achados sustentam nossos resultados [21].
O presente estudo
também evidenciou baixa taxa de mortalidade nos indivíduos submetidos a
cirurgia de CD, pois apenas 5 pacientes (19%) evoluíram à óbito durante o
período de internação. Achados semelhantes também são descritos em outros
estudos que já evidenciaram a eficácia da CD na redução significativa da
mortalidade em pacientes vítimas de AVE maligno de ACM, principalmente quando
realizada dentro das primeiras 48 horas após o ictus [18]. Em nosso estudo, o
tempo médio entre o ictus e a realização da cirurgia de descompressão foi de 21
(± 11) horas, estando dentro do tempo estipulado pela literatura para um
desfecho favorável nesse perfil de pacientes [11,20].
Quanto aos desfechos
funcionais, a maioria dos nossos pacientes apresentaram, durante o tempo de
internação hospitalar, altos índices de incapacidade, com comprometimento grave
da função motora e cognitiva, ao mesmo tempo que se observaram baixos índices
de funcionalidade e independência. Geurts et al.
[22] avaliaram em seu estudo os efeitos da cirurgia descompressiva
sobre a mortalidade e a incapacidade em pacientes com AVE ao longo dos 3
primeiros anos após o procedimento. Os resultados mostraram que, embora a
cirurgia tenha reduzido significativamente o risco de morte, esta não teve
efeito sobre as chances de um bom resultado funcional, de modo que a maioria
dos pacientes apresentou, ao longo dos três primeiros anos, incapacidade
caracterizada como moderadamente grave ou grave.
Corroborando nossos achados, Bongiorni et al. [10] realizaram um estudo
transversal com o objetivo de avaliar a capacidade funcional de pacientes com
acidente vascular cerebral submetidos à CD no período de 30 dias após o
procedimento, mostrando que a mRS após este período
foi ≥ 4 para todos os pacientes. Esse resultado é similar aos números
observados em nosso estudo, no qual 46% dos indivíduos avaliados apresentaram
incapacidade moderadamente grave (escore 4), 35% apresentaram incapacidade
grave (escore 5) e 19% foram à óbito (escore 6). Em contrapartida, outro estudo
observou resultados melhores em relação a incapacidade avaliada pela mRS, de modo que, dos 53 pacientes avaliados por Bansal et al. [7], 66% tiveram um desfecho favorável
(mRS 0-3) no momento da alta. Este resultado, muito
superior ao relatado em nosso estudo e em estudos anteriores, é, para o autor,
atribuído especialmente à idade da amostra (< 60 anos) e ao tempo médio
entre o ictus e a cirurgia (< 48 horas).
Em relação a disfagia e
capacidade de alimentação, a maioria dos indivíduos avaliados (53%) conseguiram
evoluir para via de alimentação oral de forma satisfatória. Em uma revisão
sistemática, Andrade et al. [23] analisaram o tempo médio de recuperação
de doentes com disfagia após AVE e observaram que, dos 176 pacientes incluídos
entre os cinco estudos selecionados pelos autores, 84,3% dos sujeitos
apresentaram melhora no quadro de disfagia com tempo médio para a recuperação
de 22 dias após o ictus. O sucesso da reabilitação da disfagia, para os autores
do estudo, está relacionado à extensão, localização da lesão neurológica e,
principalmente, com a reabilitação precoce no leito hospitalar.
Alterações cognitivas e
psicossociais também foram observadas em nossa amostra. Dos pacientes
avaliados, 62% apresentaram algum tipo de afasia no momento da alta, enquanto
todos possuíam, segundo a avaliação da capacidade funcional cognitiva da MIF,
dependência moderada ou completa no que se refere à comunicação, participação,
memória e resolução de problemas. Worm [24] reforça
esses achados quando mostra em seu estudo que os pacientes que realizam CD
apresentam, em um primeiro momento, alterações na linguagem e na cognição, além
de dificuldades de adaptação social; podendo haver, posteriormente, melhora
nesses aspectos. Em contrapartida, o estudo realizado por Vahedi
et al. [25] evidenciou que a longo prazo, pacientes submetidos a CD
apresentam um bom percentual de recuperação nos domínios da comunicação e
participação e moderado grau de recuperação para questões relacionadas com
emoção e memória. Esses achados sinalizam a esperança de recuperação
psicossocial, ainda que modesta, para esses pacientes.
Todos os pacientes
deste estudo apresentaram déficits de funcionalidade e restrições em suas
atividades de vida diária. Como pode ser observado na avaliação da capacidade
funcional obtida com a MIF, o domínio motor relacionado à alimentação, higiene,
cuidado pessoal, transferências e deambulação foram os mais críticos. Outros estudos
já apontaram o impacto do AVE na capacidade física dos indivíduos, uma vez que
esta patologia pode gerar disfunções sensitivas e motoras importantes [24].
Pacientes submetidos à cirurgia de craniectomia após AVE maligno de ACM possuem
comumente alterações motoras como fraqueza muscular, espasticidade e padrões
anormais de movimento que podem impedir ou dificultar as transferências, a
deambulação e a realização de atividades básicas e instrumentais de vida diária
[27,28].
A inatividade física associada
à hemiparesia é um agravante para a função muscular nesse perfil de paciente.
Assim, a intervenção da fisioterapia deve ser iniciada o mais precocemente
possível [29,30]. Em nosso estudo, todos os indivíduos avaliados iniciaram a
reabilitação motora em uma média de 11 (±4) dias após a cirurgia, de modo que
alguns alcances funcionais como o controle de tronco em sedestação,
a capacidade de manter-se de pé e a capacidade de deambular, ainda que com
muito auxílio, foram observados em nosso público. Os resultados encontrados no
estudo de Lee et al. [29] mostram que os pacientes com CD submetidos à
reabilitação motora precoce apresentaram melhora significativa da função do
tronco e dos membros inferiores em até 90 dias após a cirurgia, quando
comparados àqueles que não realizaram o procedimento cirúrgico de
descompressão. Esses achados sinalizam que a CD associada à um programa de
reabilitação precoce pode trazer benefícios potenciais para deficiências
funcionais relacionadas à postura, transferência e mobilidade.
Para nosso
conhecimento, este é o primeiro estudo que investiga a funcionalidade e a
incapacidade de pacientes submetidos à cirurgia de CD na fase aguda, durante o
período de internação hospitalar. Porém entendemos que este estudo vem com
limitações. Primeiro, que a análise foi transversal e limitada a pacientes de
um único hospital. Além disso, avaliou-se apenas a incapacidade e a
funcionalidade para um curto período, que foi após o acidente vascular cerebral
e a cirurgia descompressiva, assim, este estudo
apresenta limitação no prognóstico a longo prazo desses pacientes. Por fim,
reforçamos a necessidade de conduzir uma pesquisa por um maior período e com um
número mais expressivo de pacientes.
As doenças de origem
cerebrovasculares tornaram-se pandêmicas, trazendo significativo ônus
financeiro para a sociedade. O AVE é uma das principais causas de morbidade,
com elevados gastos de recursos públicos em saúde [31]. No Brasil, por exemplo,
entre junho de 2018 e junho de 2019, foram registrados 169.622 novos de AVE
pelo Departamento de Informática do Sistema Único de Saúde (DATASUS) [32],
resultando em um custo total estimado de R$ 235.529.804,95 no mesmo período.
Assim, nossos resultados estão em contexto com um importante problema de saúde
que deve ser amplamente discutido, que é a funcionalidade e a incapacidade de
indivíduos vítimas de AVE. Considerando os benefícios já conhecidos da
reabilitação multiprofissional na saúde física, mental e na vida social da
população em geral, acreditamos ser necessário investigar se a introdução de
novas opções terapêuticas, tanto na fase aguda como na fase tardia, são capazes
de reduzir os custos substanciais do AVE, tanto para os indivíduo, quanto para
o Sistema Único de Saúde.
Conclusão
Nossos resultados
mostram que a maioria dos indivíduos submetidos a cirurgia de craniectomia descompressiva, após acidente vascular cerebral maligno,
eram homens, com idade média de 55 anos, casados, com baixo nível de
escolaridade, que desempenhavam algum tipo de atividade laboral com remuneração
de até dois salários mínimos. Além disso, apresentavam combinação de diferentes
fatores de risco para o desenvolvimento de AVE, sendo a hipertensão arterial
sistêmica, o sobrepeso, o tabagismo, o etilismo e o sedentarismo os mais
comumente encontrados.
Ainda que tenham
desenvolvido algumas habilidades importantes para o aprimoramento da postura,
transferências e mobilidade, a maioria dos pacientes evoluíram, durante o
período de internação hospitalar, com altos índices de incapacidade e baixos
níveis de independência e funcionalidade cognitiva e motora, necessitando,
desta forma, de assistência máxima ou total para realizar a maioria de suas
necessidades e atividades de vida diária.
A natureza
observacional deste estudo nos impede de apontar direções para intervenções
nesses pacientes. Destacamos, assim, que pesquisas futuras devem ser conduzidas
para explorar o desenvolvimento de novos ganhos funcionais a médio e longo
prazo após cirurgia, de modo a identificar os tipos de intervenções que estão
mais positivamente associadas aos ganhos físicos, cognitivos, psicossociais e
melhor percepção da qualidade de vida.
Referências
- Das
S, Mitchell P, Ross N, Whitfield P. Decompressive hemicraniectomy in the treatment
of malignant middle cerebral artery infarction: a meta-analysis. World Neurosurg 2018;123:8-16. https://doi.org/10.1016/j.wneu.2018.11.176
- Khanna
A, Kahle KT, Walcott BP, Gerzanich
V, Simard JM. Disruption of ion homeostasis in the neurogliovascular
unit underlies the pathogenesis of ischemic cerebral edema. Translational Stroke
Research 2014;5(1):3-16. https://doi.org/10.1007/s12975-013-0307-9
- Jia
SW, Liu XY, Wang SC, Wang YF. Vasopressin hypersecretion-associated brain edema
formation in ischemic stroke: underlying mechanisms. J Stroke Cerebrovasc Dis 2016;25(6):1289-1300. https://doi.org/10.1016/j.jstrokecerebrovasdis.2016.02.002
- McDowell
MM, Ducruet AF, Friedlander RM. Management of cerebral
edema/intracranial pressure in ischemic stroke. Primer on Cerebrovascular Diseases,
Academic Press 2017:738-42.
- Alawneh JA, Hutchinson PA, Warburton
E. Stroke management: decompressive hemicraniectomy. BMJ Clin Evid 2015. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4415507/
- Holtkamp
M, Buchheim K, Unterberg A, Hoffmann O, Schielke E, Weber JR, Masuhr F. Hemicraniectomy
in elderly patients with space occupying media infarction: improved survival but
poor functional outcome. J Neurol Neurosurg Psychiatry
2001;70(2):226-8. https://doi.org/10.1136/jnnp.70.2.226
- Bansal
H, Chaudhary A, Singh A, Paul B, Garg R. Decompressive craniectomy in malignant
middle cerebral artery infarct: An institutional experience. Asian J Neurosurg 2015;10(3):203. https://doi.org/10.4103/1793-5482.161191
- Li
YP, Hou MZ, Lu GY, Ciccone N, Wang XD, Dong L, Zhang HZ. Neurologic functional outcomes
of decompressive hemicraniectomy versus conventional treatment for malignant middle
cerebral artery infarction: a systematic review and meta-analysis. World Neurosurg 2017;99:709-725. https://doi.org/10.1016/j.wneu.2016.12.069
- Pranesh MB, Nayak SD, Mathew V,
Prakash B, Natarajan M, Rajmohan V, Pehlaj A. Hemicraniectomy
for large middle cerebral artery territory infarction: outcome in 19 patients. J
Neurol Neurosurg Psychiatry 2003;74(6):800-2. https://doi.org/10.1136/jnnp.74.6.800
- Bongiorni GT, Hockmuller MCJ, Klein C, Antunes ACM. Decompressive craniotomy
for the treatment of malignant infarction of the middle cerebral artery: mortality
and outcome. Arq Neuro-Psiquiatr
2017;75(7):424-8. https://doi.org/10.1590/0004-282x20170053
- Beez T, Munoz-Bendix C, Steiger HJ, Beseoglu K. Decompressive
craniectomy for acute ischemic stroke. Critical Care 2019;23(1):209. https://doi.org/10.1186/s13054-019-2490-x
- Goldstein
LB, Samsa GP. Reliability of the National Institutes of
Health Stroke Scale: extension to non-neurologists in the context of a clinical
trial. Stroke 1997;28(2):307-10. https://doi.org/10.1161/01.str.28.2.307
- Brito RG, Lins LCRF, Almeida
CDA, Neto EDSR, Araújo DP, Franco CIF. Instrumentos de avaliação funcional específicos
para o acidente vascular cerebral. Revista Neurociências 2013;21(4):593-9. https://doi.org/10.4181/rnc.2013.21.850.7p
- Benaim
C, Pérennou DA, Villy J, Rousseaux
M, Pelissier JY. Validation of a standardized assessment
of postural control in stroke patients: The Postural Assessment Scale for Stroke
Patients (PASS). Stroke 1999 30(9):1862-8. https://doi.org/10.1161/01.str.30.9.1862
- Vieira C, Fernandes S, Mimoso
TP. Adaptação cultural e linguística e contributo para a validação da Escala de
Avaliação Postural para Pacientes com sequelas de AVC (PASS). Ess Fisi Online 2008;4:50-65.
- Guimarães
RB, Guimarães
RB. Validação e adaptação cultural para a
língua portuguesa de escalas de avaliação
funcional em doenças cerebrovasculares: uma tentativa de
padronização e melhora
da qualidade de vida. Rev Bras
Neurol 2004;40(3):5-13.
- Riberto M, Miyazaki MH,
Jucá SS, Sakamoto H, Pinto PPN, Battistella LR. Validação
da versão brasileira da Medida de Independência Funcional. Acta Fisiátr 2004;11(2):72-6. https://doi.org/10.5935/0104-7795.20040003
- Lu
X, Huang B, Zheng J, Tao Y, Yu W, Tang L, Li L. Decompressive craniectomy for the
treatment of malignant infarction of the middle cerebral artery. Scientific Reports
2014;4:7070. https://doi.org/10.1038/srep07070
- Daou B, Kent AP, Montano M, Chalouhi N, Starke RM, Tjoumakaris
S, Jabbour P. Decompressive hemicraniectomy: predictors
of functional outcome in patients with ischemic stroke. J Neurosurg
2016;124(6):1773-79. https://doi.org/10.3171/2015.6.JNS15729
- Yoo BR, Yoo CJ,
Kim MJ, Kim WK, Choi DH. Analysis of the outcome and prognostic factors of decompressive
craniectomy between young and elderly patients for acute middle cerebral artery
infarction. J Cerebrovasc Endovasc
Neurosurg 2016;18(3):175-184. https://doi.org/10.7461/jcen.2016.18.3.175
- Bensenor IM, Goulart AC, Szwarcwald CL, Vieira MLFP, Malta DC, Lotufo
PA. Prevalence of stroke and associated disability in Brazil: National Health Survey-2013.
Arquivos de neuro-psiquiatria
2015;73(9):746-750. https://doi.org/10.1590/0004-282x20150115
- Geurts M, Van Der Worp
HB, Kappelle LJ, Amelink GJ,
Algra A, Hofmeijer J. Surgical
decompression for space-occupying cerebral infarction: outcomes at 3 years in the
randomized HAMLET trial. Stroke 2013;44(9):2506-8. https://doi.org/10.1161/strokeaha.113.002014
- Andrade JS, Jesus Souza
WWO, Paranhos LR, Domenis DR, César R, Alves CPH. Efeitos
da terapia da fala em pacientes internados com disfagia pós-acidente cerebrovascular:
revisão sistemática de estudos observacionais. Acta Medica
Portuguesa 2017;30(12):870-81. https://doi.org/10.20344/amp.9183
- Worm PV. Alterações cognitivas
e de qualidade de vida após cranioplastia para reconstrução
de craniectomia descompressiva [Tese]. Porto Alegre: Rio
Grande do Sul; 2015. http://hdl.handle.net/10183/131175
- Vahedi
K, Benoist L, Kurtz A, Mateo J, Blanquet A, Rossignol
M, Bousser MG. Quality of life after decompressive craniectomy
for malignant middle cerebral artery infarction. J Neurol Neurosurg Psychiatry 2005;76(8):1181-2.
https://doi.org/10.1136/jnnp.2004.058537
- Oliveira AIC, Silveira KRM.
Utilização da CIF em pacientes com sequelas de AVC. Revista Neurociências 2011;19(4):653-62.
https://periodicos.unifesp.br/index.php/neurociencias/article/view/8336
- Mandon L, Bradai
N, Guettard E, Bonan I, Vahedi
K, Bousser MG, Yelnik A. Do
patients have any special medical or rehabilitation difficulties after a craniectomy
for malignant cerebral infarction during their hospitalization in a physical medicine
and rehabilitation department? Ann Phys Rehabil Med 2010;53(2):86-95. https://doi.org/10.1016/j.rehab.2009.12.004
- Bender
A, Heulin S, Röhrer S, Mehrkens JH, Heidecke V, Straube A, et al. Early cranioplasty may improve outcome in
neurological patients with decompressive craniectomy. Brain Injury 2013;27(9):1073-79. https://doi.org/10.3109/02699052.2013.794972
- Lee
KW, Kim SB, Lee JH, Kim MA, Ri JW, Park JG. Functional outcomes of patients with
severe MCA infarction after decompressive craniectomy. Brain
Neurorehabil 2014;7(1):48-53. https://doi.org/10.12786/bn.2014.7.1.48
- Kim
BW, Kim TU, Hyun JK. Effects of early cranioplasty
on the restoration of cognitive and functional impairments. Annals of
Rehabil Med 2017;41(3):354-61.
https://doi.org/10.5535/arm.2017.41.3.354
- Fernandes dos Reis M, Chaoubah A, Cerqueira Mármora CH,
Liebel G. Análise do gasto ambulatorial do acidente vascular
cerebral na perspectiva do sistema público. J Bras Econ Saúde 2018;10(3):219-25. https://doi.org/10.21115/jbes.v10.n3.p219-25
- Ministério da Saúde. DATASUS.
[citado 2019 Agosto 16]. http://tabnet.datasus.gov.br/cgi/tabcgi.exe?sih/cnv/niuf.def.