RELATO DE CASO
Efeito do treinamento
muscular respiratório em pacientes com doença de Huntington: relato de casos
Effect of muscular respiratory training in Huntington disease’s
patients: study cases
Hudson Azevedo
Pinheiro*, Anna Beatriz Milesi Galdino**, Anne
Beatriz Alves Silva**,
Larissa de Matos
Andrade**, Verônica Ferreira Araújo**, Flávia Perassa
de Faria***
*Docente do curso de
fisioterapia do Centro Universitário EuroAmericano de
Brasília (UniEuro), Fisioterapeuta da Secretaria de
Saúde do Distrito Federal (SESDF), **Discente do curso de fisioterapia do
Centro Universitário EuroAmericano de Brasília (UniEuro), ***Docente do curso de fisioterapia do Centro
Universitário EuroAmericano de Brasília (UniEuro)
Recebido em 15 de abril
de 2020; aceito em 24 de novembro de 2020.
Correspondência: Hudson Azevedo
Pinheiro, Rua 36 norte lt 05
bl A apto 401 Águas Claras 71919-180 Brasília DF.
Hudson Azevedo
Pinheiro: hudsonap@gmail.com
Anna Beatriz Milesi Galdino: galdinoab.fisioterapia@gmail.com
Larissa de Matos
Andrade: larissa_maandrade@hotmail.com
Anne Beatriz Alves
Silva: annebas.12@hotmail.com
Verônica Ferreira
Araújo: veronicaalive@outlook.com.br
Flávia Perassa de Faria: perassa@gmail.com
Resumo
Introdução: A doença de
Huntington (DH) é uma doença neurodegenerativa progressiva, caracterizada pela
tríade: alterações motoras, distúrbios psiquiátricos e disfunção cognitiva. Os
pacientes com DH apresentarão restrição da mobilidade, que, futuramente, irá
ocasionar fraqueza muscular generalizada. Objetivo: Avaliar os efeitos
do treinamento da musculatura respiratória com o uso do Threshold
em pacientes diagnosticados com DH atendidos na clínica escola de Fisioterapia
do Centro Universitário Unieuro. Métodos: Os
participantes foram submetidos ao programa de treinamento da musculatura
respiratória com o uso do Threshold® IMT. O programa
consiste em 3 séries com 5 repetições ao dia, por 3 semanas. Ao final do
treinamento os pacientes foram reavaliados, e os resultados obtidos foram
comparados com os resultados obtidos na avaliação inicial. Resultados:
Após 3 semanas de treinamento, o paciente 1 apresentou como melhor
resultado da pressão inspiratória máxima e da pressão expiratória máxima igual
a 50 cmH2O e no teste de caminhada de 6 minutos percorreu 261
metros. Já o paciente 2 apresentou como melhor
resultado da pressão inspiratória máxima 70 cmH2O e da pressão
expiratória máxima 60 cmH2O, e no teste de caminhada de 6 minutos
percorreu 146 metros. Conclusão: Conclui-se que o treinamento muscular
respiratório pode ser benéfico para os pacientes com doença de Huntington,
porém são necessários mais estudos para determinar o melhor protocolo para os mesmos.
Palavras-chave: doença de Huntington,
força muscular, músculos respiratórios, teste de caminhada, treinamento
muscular.
Abstract
Introduction: Huntington's disease (DH) is a progressive neurodegenerative disease,
characterized by the triad: motor alterations, psychiatric disorders and
cognitive dysfunction. Patients with HD will exhibit mobility restriction,
which in the future will lead to generalized muscle weakness. Objective:
To evaluate the effects of respiratory muscle training with the use of
Threshold in patients diagnosed with DH treated at the Clinical School of
Physical therapy of Unieuro University Center. Methods:
Participants underwent respiratory muscle training with Threshold® IMT. The
program consists of 3 sets with 5 replicates per day, for 3 weeks. At the end
of the training the patients were reassessed, and the results obtained were
compared with the results obtained in the initial evaluation. Results:
After 3 weeks of training, patient 1 presented the best result of maximal
inspiratory pressure and maximal expiratory pressure equal to 50 cmH20 and walked
in the 6-minute walk test 261 meters. Already, patient 2 presented the best
inspiratory pressure result 70 cmH2O and the maximum expiratory
pressure 60 cmH2O, and in the 6-minute walk test it ran 146 meters. Conclusion:
We concluded that respiratory muscle training may be beneficial for patients
with Huntington's disease, but further studies are needed to determine the best
protocol for them.
Keywords: Huntington's disease, muscle strength, respiratory muscles, walk test,
muscle trainning
Introdução
A Doença de Huntington
(DH) é uma doença neurodegerenativa hereditária,
caracterizada por alterações motoras, distúrbios psiquiátricos e disfunção
cognitiva, causada por expansão do códon CAG (≥37 repetições) do gene de
Huntington (IT15), expressa no braço curto do cromossomo 4, cujo início dos
sintomas ocorre, geralmente, entre a quarta e quinta década de vida [1].
A desordem cognitiva é
caracterizada inicialmente pela perda da flexibilidade das funções executivas,
ou seja, a pessoa com DH pode apresentar alterações nas habilidades de
organização, regulação e percepção, afetando o julgamento, a tomada de
decisões, o emocional, o controle de impulsividade, a atenção, a linguagem, o
aprendizado, a memória e a noção de tempo, além de questões psquiátricas
como depressão, desordem bipolar, obsessão compulsiva, irritabilidade, apatia,
desinibição, alucinações e manias [2].
A desordem motora é
caracterizada pela apresentação de movimentos involuntários (coreia), início lentificado ou incapacidade de iniciar o movimento
voluntário, descoordenação de movimento ou movimentos ritmicos
e repetitivos que podem acometer músculos relacionadas à fonação e deglutição
causando disartria e disfagia, que muitas vezes pode
estar associada a principal causa da morte desses pacientes com
broncopneumonias aspirativas [3,4].
A fraqueza da
musculatura respiratória compromete, especificamente, o clearance
das vias aéreas reduzindo a capacidade de tosse eficiente, compensada pelo uso
de musculatura acessória, consequentemente aumentando o risco de pneumonia por
aspiração [5,6].
Segundo a American Thoracic Society (ATS) e a European
Respiratory Society (ERS), a reabilitação
pulmonar é uma abordagem multidisciplinar que visa diminuir a sintomatologia,
melhorar o estado funcional, dispneia, fadiga, a qualidade de vida (QV),
amenizar o estado de ansiedade e depressão, reduzindo os gastos hospitalares, e
assim minimizar os custos com a saúde e, uma das técnicas da fisioterapia
respiratória é o uso da resistência linear pressórica no treinamento da
musculatura inspiratória que pode favorecer na melhora da força dos músculos
respiratórios, percebida pela distância percorrida no teste de caminhada de
seis minutos [7-9].
Há poucos estudos que
mostram os efeitos do treinamento da musculatura respiratória em pacientes com
DH e como esse treinamento influencia na QV destes pacientes, dessa forma, o
objetivo deste estudo foi avaliar o efeito do treinamento da musculatura
inspiratória em pacientes diagnósticados com DH.
Material e métodos
Trata-se de estudo de
caso, quantitativo com pré e pós-teste, realizado na
Clínica Escola de Fisioterapia do Centro Universitário EuroAmericano
(UniEuro) de Brasília, no período entre junho e
outubro de 2018. Este estudo foi previamente aprovado pelo Comitê de Ética em
Pesquisa em seres humanos do UNIEURO sob parecer n° 2.371.614.
Todas as informações
obtidas dos participantes durante o atendimento fisioterapêutico tiveram
sigilo, o Termo de Consentimento Livre e Esclarecido foi previamente assinado
pelos representantes legais antes de iniciar qualquer conduta, as avaliações
foram feitas de modo reservado, todos os pacientes foram acompanhados durante a
realização dos testes.
Participaram do estudo
dois pacientes do sexo masculino com diagnóstico clínico de DH que possuíam
marcha independente e arcada dentária funcional com capacidade de oclusão
adequada dos lábios.
Após a assinatura do
TCLE, os pesquisadores preencheram as fichas de coleta com dados pessoais,
informações socioeconômicas, história da doença atual e prévia, hábitos de
vida, altura, massa corporal, frequência cardíaca (FC), pressão arterial
sistólica (PAS) e diastólica (PAD), saturação periférica de Oxigênio (SpO2)
e a cirtometria realizada a nível do processo xifóide.
Para a aferição da
altura, os participantes estavam sem sapatos, posicionados com os pés unidos e
contra a parede, para apoiar 05 pontos do corpo: calcanhar, panturrilha,
glúteos, escápulas e a cabeça.
Para a tomada das
medidas de massa corporal, os pacientes estavam sem sapatos, trajando roupas
leves, posicionados com os dois pés sobre a balança, distribuindo seu peso
igualmente sobre os membros inferiores e com o olhar no horizonte. Antes de
cada aferição do peso, os pesquisadores tararam a balança, segundo
recomendações do fabricante.
Para mensuração da PAS
e PAD, foi utilizado um tensiômetro de pulso e o
participante permaneceu em repouso, sentado, por cinco minutos, então o
dispositivo foi posicionado no punho esquerdo, que permaneceu apoiado sobre a
mesa durante todo o procedimento de coleta da PA [10].
Para mensuração da FC e
da SpO2 na avaliação inicial e durante o teste de caminhada de seis
minutos (TC6), foi utilizado o oxímetro de pulso. O dispositivo foi posicionado
no segundo dedo da mão contralateral ao membro em que seria aferida a pressão,
e na avaliação inicial, antes da mensuração, o paciente permaneceu em repouso
por cinco minutos e durante a mensuração estava sentado [11].
A avaliação da FR foi
pela observação dos movimentos do tórax durante a respiração, na posição
sentada. Foi registrado o número de incursões realizadas em um minuto. O
paciente permaneceu em repouso antes da avaliação por cinco minutos.
Ao final da avaliação
inicial, o paciente foi orientado previamente das preparações necessárias para
a realização do TC6 como: roupas e sapatos adequados para caminhada, permissão
da realização de uma refeição leve no início da tarde do dia do teste e não
deveria realizar exercícios vigorosos até duas horas antes de iniciar o teste.
O TC6 foi realizado na
segunda semana de pesquisa para avaliar a função cardiorrespiratória por meio
da metragem percorrida pelos pacientes em um corredor longo, plano, reto com
percurso de 20 metros de distância, o paciente foi instruído a caminhar o mais
rápido possível por seis minutos e avaliadas PAS e PAD, SpO2, FC e percepção de
dispneia quando o cronômetro marcasse três minutos, e quando o cronômetro
atingiu seis minutos, o paciente foi orientado a parar, então registrou-se a
distância percorrida [12].
Além das variáveis
citadas acima, o TC6 foi avaliado pela metragem total percorrida pelo paciente
e pela porcentagem dela em relação a distância predita para homens e mulheres.
Esta foi calculada pela equação de predição de distância do TC6, proposta por Enright e Sherrill para homens: =
(7,57 X altura em cm) – (5,02 X idade) – (1,76 X peso em kg) – 309m [13].
Após o protocolo de
treinamento, os pacientes foram submetidos a uma nova avaliação. Na terceira
semana da pesquisa foi realizada a primeira avaliação das Pimáx
e Pemáx, e cada paciente foi posicionado em sedestação, com a coluna apoiada no encosto da cadeira,
joelhos flexionados a 90° e pés apoiados no chão. O nariz foi ocluído com um
clipe nasal para prevenir vazamento de ar, e os pacientes foram orientados a
criar uma vedação labial em torno da peça bocal do manovacuômetro
a fim de evitar vazamentos e perda de pressão [12].
A ordem de procedimento
de coleta foi primeiramente realizada a mensuração da Pimáx
e em seguida da Pemáx. Ambas mensurações foram
repetidas por três vezes com intervalo de 60 segundos entre cada uma das
mensurações para minimizar os efeitos da fadiga. Os esforços inspiratórios e
expiratórios foram mantidos por um segundo. O melhor resultado obtido entre as
três mensurações foi utilizado futuramente para a comparação com os resultados
obtidos após o protocolo de treinamento e também para comparação com a
literatura, segundo Costa et al., calcula-se a Pimáx
e Pemáx preditas com base na seguinte fórmula
matemática para o sexo masculino Pimáx: y= -1.14 ×
idade + 149.33 e Pemáx: y = -1.26 × idade + 183.31
[14].
O protocolo de
treinamento foi iniciado após a primeira avaliação da força muscular
respiratória. Explicou-se aos pacientes o modo correto de utilizar o Threshold IMT®, que foi fornecido pelas pesquisadoras e
assim realizar três séries com cinco repetições por dia durante três semanas; o
treinamento foi realizado em domicílio, no horário em que o paciente estivesse
mais acordado, sendo isso orientado ao paciente ou ao cuidador, e a carga de
resistência foi determinada igual a 10% das pressões inspiratórias máximas
obtidas na avaliação semanalmente [15].
Ao final das três
semanas de treinamento muscular respiratório, foi realizada uma nova avaliação
da força muscular respiratória e TC6.
Foi realizada uma
análise descritiva e comparativa dos resultados obtidos na avaliação inicial e
na reavaliação após a aplicação do protocolo de treinamento. Os resultados
foram comparados entre as duas avaliações e entre os valores preditos descritos
na literatura.
Resultados
Inicialmente oito
pacientes eram atendidos no Projeto de Extensão de DH, porém apenas dois
atenderam aos requisitos pré-estabelecidos pelo estudo. Dos seis excluídos,
dois não tinham marcha independente, dois desistiram antes de iniciar o
protocolo, um não realizava oclusão bucal adequada e um foi excluído por duas
faltas consecutivas.
As pesquisadoras não
conseguiram avaliar a FR com eficiência devido ao padrão respiratório irregular
e paradoxal dos pacientes. Devido a isso, houve a necessidade da não utilização
do clip para oclusão nasal dos mesmos ao realizar o
treinamento muscular respiratório.
Paciente 1: Homem de 64 anos,
motorista aposentado, casado e com ensino fundamental incompleto. Tem 1,63m de
altura, 61 kg, IMC de 23 kg/m². Mora com a esposa e seus três filhos, com renda
familiar de dois a quatro salários mínimos. Nega ser tabagista ou etilista.
Realiza caminhadas regularmente.
Diagnosticado de DH há
12 anos, sendo a insônia e os movimentos involuntários em extremidades seus
primeiros sinais e sintomas. Faz uso de vários medicamentos como: Quetiapina, Amantadina e Orap.
Apresentou déficit
cognitivo no Montreal Cognitive Assessment (MoCa), baixo risco de queda na Escala de Equilíbrio de
Berg, parcialmente dependente para as atividades instrumentais de vida diária
(AIVD) mensuradas pela Escala de Lawton e capaz de realizar atividades básicas
de vida diária (ABVD) mensuradas pelo índice de Barthel.
Ao exame físico foi
mensurado PA: 120 x 80mmHg, FC: 83bpm e SpO2: 95%. No TC6 o valor da
distância predita do paciente 1 era de 495 metros. No pré-teste percorreu 243
metros, equivalendo a 49,09% do valor total. Durante o TC6, no 4º minuto, o
paciente sentiu necessidade de sentar para descansar.
Os demais parâmetros estão apresentados na tabela I.
Na avaliação da força
muscular respiratória, de acordo com a equação de Costa (2010), o paciente 1
apresentou como valores preditos Pimáx igual a 76,37
cmH2O e Pemáx igual a 102,67 cmH2O.
Os resultados das 3 aferições foram: 50/50/30 cmH2O, equivalente a
39,28% a 65,47% do valor predito na Pimáx e de:
50/40/50cmH2O, o equivalente a 38,95% a 48,69% do valor predito na Pemáx.
Na primeira semana de
treinamento a carga estabelecida foi de 5cmH2O no Threshold®. De acordo com o paciente 1, o exercício foi
realizado todos os dias, no período matutino. Na semana seguinte, a Pimáx foi reavaliada tendo como resultados: 50/50/60 cmH2O
e a carga foi ajustada para 6cmH2O. O exercício só não foi realizado
um dia da semana sem justificativa por parte do paciente.
Na terceira e última
semana de treinamento, a Pimáx foi: 50/50/50 cmH2O
e a carga foi mantida. Essa diminuição nos valores da Pimáx
pode ser justificada por presença de secreção, já que o mesmo
estava gripado. O exercício foi realizado todos os dias.
A reavaliação foi realizada
na semana seguinte. Na manovacuômetria, os valores de
Pimáx: 40/50/50 cmH2O, equivalente a
57,37% a 65,47% do valor predito, e Pemáx: 50/50/50
cmH2O, 48,69% do valor predito. No TC6 o paciente 1 percorreu 261
metros, equivalente a 52,7% do valor predito. Devido ao cansaço o paciente
parou para descansar no 3º minuto, as pesquisadoras não interromperam a
contagem do cronômetro e o paciente retornou no 4º minuto. Os demais parâmetros
estão apresentados na tabela I.
Paciente 2: Homem solteiro de 33 anos,
com ensino superior incompleto, office boy aposentado. Mora com a mãe e o
padrasto e possui um filho, sua renda familiar é de 4 a 10 salários mínimos.
Tem 1,65m de altura, 69,9 kg, IMC de 26 kg/m². Relata ser ex-tabagista,
ex-etilista e sedentário.
Diagnosticado com a DH
há 10 anos, sendo a agressividade e os surtos psicológicos seus primeiros
sinais e sintomas. Faz uso dos medicamentos: Depakene,
Respiridona, Sinvastatina, Lipidil,
Citoneurin e Ácido Fólico.
Apresentou déficit
cognitivo no MoCa, presença de disfagia, alto risco
de queda na Escala de Equilíbrio de Berg, parcialmente dependente funcional
AIVD e independente para ABVD.
Ao exame físico foi
mensurado PA=130x90mmHg, FC=108 bpm, SpO2=
96%. No TC6, o valor da distância predita foi de 651,37 metros para o paciente
2, mas, no pré-teste percorreu 157 metros, equivalendo a 24,1% do valor total.
Os demais parâmetros estão apresentados na tabela I. Na avaliação da força
muscular respiratória, de acordo com a fórmula de Costa (2010), apresentou como
valores preditos Pimáx 186,95 cmH2O e Pemáx 224,89 cmH2O. Os resultados das 3
aferições foram: 60/60/50 cmH2O na Pimáx,
equivalente a 26,74% e 32,09% e de: 40/50/50 cmH2O na Pemáx, equivalente a 17,78% a 22,23% do valor predito.
Na avaliação da força
muscular respiratória, de acordo com a fórmula de Costa (2010), possui valores
preditos de Pimáx de 111,71cmH2O e de Pemáx de 141,73cmH2O. Os resultados das 3
aferições da força muscular respiratória foram de: 60/60/50 cmH2O
para a Pimáx, equivalente a 44,75% a 53,71% e de:
40/50/50cmH2O para a Pemáx, equivalente a
28,22% a 35,27% do valor predito.
Na primeira semana de
treinamento a carga estabelecida foi de 6cmH2O. De acordo com a mãe
do paciente 2, o exercício foi realizado todos os dias, porém em 2 dias não fez
corretamente. Sem horários pré-estabelecidos.
Na semana seguinte, o
paciente 2 não compareceu à reavaliação, porém continuou realizando o exercício
com a mesma carga. Nesta semana, não fez de forma correta 3 dias, não realizou
2 dias e apenas executou o exercício adequadamente 1 dia.
Na terceira semana, a Pimáx foi reavaliada tendo como resultados: 110/60/70 cmH2O,
devido a diferença de valores. As pesquisadoras fizeram mais uma mensuração,
que teve como resultado 70cmH2O. A carga foi ajustada para 7cmH2O. O
exercício foi realizado todos os dias, entretanto, em 2 dias não fez de forma
apropriada.
Na quarta e última
semana de treinamento, a Pimáx foi de 70/80/70 cmH2O
e a carga foi reajustada para 8 cmH2O.
A reavaliação foi
realizada na semana seguinte. Na manovacuômetria, os
valores de Pimáx foram 60/70/70 cmH2O, que
correspondem a 53,71% a 62,66% e a Pemáx foi de
60/50/50 cmH2O, correspondente a 35,27% a 42,33% do valor predito.
No TC6 o paciente 2 percorreu 146 metros, equivalente 22,41% do valor predito.
Os demais parâmetros estão apresentados na tabela I.
A tabela I apresenta os
valores obtidos durante o TC6.
Tabela I - Parâmetros do
TC6.
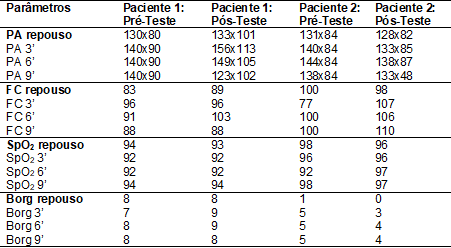
PA = Pressão Arterial
(mmHg); FC = Frequência Cardíaca (bpm); SpO2 =
Saturação Periférica de Oxigênio (%).
A tabela II expressa os
valores alcançados no tocante a distância percorrida no TC6.
Tabela II - Distância
percorrida no TC6.
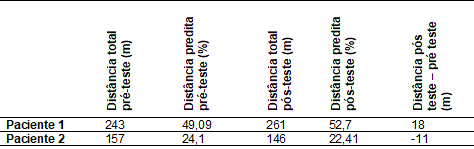
A tabela III reporta os
valores encontrados na monovacuometria.
Tabela III - Resultados da manovacuometria.
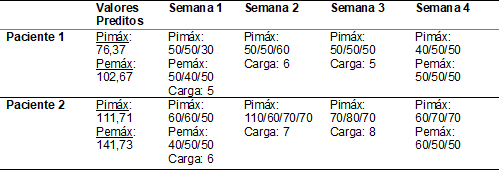
Pimáx = Pressão Inspiratória
Máxima (cmH2O); Pemáx = Pressão
Expiratória Máxima (cmH2O); Carga de treinamento (cmH2O).
Discussão
No início da doença,
algumas dificuldades podem aparecer como alimentar-se devido a disfagia,
vestir-se ou até mesmo caminhar, devido aos movimentos mais lentos e déficit de
equilíbrio; o sujeito com DH acaba evitando frequentemente atividades sociais,
gerando diminuição da motivação e da QV [16].
As pessoas com DH em
fases avançadas apresentam disfagia que maioritariamente é causadora de
ocorrências fatais, como asfixia e broncoaspiração. A
broncopneumonia aspirativa é a principal causa de óbitos de origem respiratória
sendo relatada em 85% dos casos de DH [17].
Neste estudo, na
avaliação inicial, os dois pacientes apresentaram Pimáx
menores que 70cmH2O e Pemáx menores que 50
cmH2O correspondendo com tais informações. A fraqueza da musculatura
respiratória é um fator limitante na eficácia da tosse, além da fraqueza do
músculo diafragma isoladamente, que também é confirmada com baixos valores de Pimáx e Pemáx podendo indicar
fadiga da musculatura esquelética [18].
Essa diminuição da
força pode ser constatada com valores da Pimáx abaixo
de 80cmH2O para a população masculina; resultados da Pemáx abaixo de 60 cmH2O são preditores de tosse
ineficaz com tendência ao acúmulo de secreção [19].
Reyes et al. [6]
expõem que pessoas diagnosticadas com DH apresentam diminuição das pressões
respiratórias, corroborando os resultados deste estudo [6].
Em relação a distância
percorrida no TC6, os nossos pacientes tiveram valores entre 146 e 261 metros,
e segundo Britto e Sousa valores inferiores a 300 metros estão relacionados com
uma alta probabilidade de hospitalização e óbito e, além disso, o TC6 tem como
objetivo comparar seus resultados antes e após as intervenções, que segundo o
ATS (2002) preconiza um aumento de 50 metros como referência de evolução do
tratamento e nenhum dos pacientes obteve esse acréscimo [12,20,21].
Reys et al. [6]
realizaram um estudo com 18 pacientes com DH, sendo nove no grupo controle e
nove no grupo de treinamento; os grupos foram avaliados com a mensuração das
pressões respiratórias máximas e TC6. Os dois grupos realizaram treinamento da
musculatura inspiratória seis vezes por semana durante 4 meses (5 séries com 5
repetições). Na avaliação pré-teste o grupo treinamento obteve média da Pimáx equivalente a 69,3 ± 35,4cmH2O, Pemáx foi de 110,5 ± 41,1cmH2O e a porcentagem
da distância predita foi de 85,3 ± 14,1m. No grupo controle foi estabelecido
uma resistência fixa de 9 cmH2O e no grupo de treinamento a
resistência foi aumentada progressivamente de 30 a 75%, sendo o aumento de 15%
a cada mês [6].
Após os 4 meses, o
grupo treinamento apresentou moderado efeito positivo tanto na avaliação das
pressões respiratórias máximas, apresentando a média da Pimáx
igual a 94,2 ± 32,7cmH2O, da Pemáx igual a
130,9 ± 41,9cmH2O. Enquanto no TC6, o grupo treinamento também
apresentou efeito positivo, incrementando a distância predita do TC6 para 90.1
± 13.4metros. Por outro lado, o grupo controle obteve resultados não
significativos na avaliação das pressões respiratórias e no TC6 [6].
Na pesquisa de
Trevisan, Porto e Pinheiro, um protocolo de fortalecimento da musculatura
inspiratória foi aplicado em 10 pacientes com doença pulmonar obstrutiva
crônica durante 2 meses, 2 vezes por semana, totalizando 16 atendimentos. Antes
do protocolo de intervenção, as médias obtidas na Pimáx
e Pemáx foram equivalentes a 50 e 60 cmH2O
respectivamente e a média da distância percorrida no TC6 foi igual a 348m. A
carga inicial do Threshold IMT® foi igual a 30% da Pimáx e a cada 4 sessões aumentava 10%, sendo a carga
máxima limite igual a 60% da Pimáx. Após a
intervenção, a média da Pimáx foi de 80cmH2O
e da Pemáx de 70cmH2O. Já a média no TC6
aumentou para 403 m. Após o treinamento ocorreu o aumento da força dos músculos
inspiratórios evidenciado pela diferença estatística significativa (p<0,05)
nas avaliações antes e depois da intervenção [22].
Levando em consideração
todos os estudos aqui analisados, podemos observar que mesmo com um tempo de
treinamento e carga menores aplicados em nossa pesquisa, os resultados obtidos
na mensuração da Pimáx após a intervenção com o Threshold IMT® aumentaram.
No decorrer da
pesquisa, foram encontradas limitações como o número pequeno da amostra,
necessidade do estadiamento da DH de cada paciente, a baixa adesão dos
pacientes ao tratamento, não utilização do clip nasal e a ausência do
acompanhamento fisioterapêutico durante o treinamento diariamente, poucos
artigos sobre a DH e poucos estudos que realizassem o treinamento com Threshold IMT® associado ao TC6.
Conclusão
Conclui-se que o
treinamento muscular respiratório pode ser benéfico para os pacientes com
doença de Huntington, porém são necessários mais estudos para determinar o
melhor protocolo para os mesmos.
Conflito de interesse
Os autores declaram não
haver conflito de interesse.
Contribuição dos
autores
Ideia original,
supervisão, análise de dados, correção: Hudson Azevedo Pinheiro, Flávia Perassa de Faria; Coleta de dados, acompanhamento,
redação e formatação: Anna Beatriz Minesi
Galdino, Anne Beatriz Alves Silva, Larissa de Matos Andrade, Verônica Ferreira
Araújo.
Referências
- Valadão PAC, Gomes
MPSM, Aragão BC, Rodrigues HA, Andrade JN, Garcias R
et al. Neuromuscular synapse degeneration without muscle
function loss in the diaphragm of a murine model for Huntington’s Disease. Neurochem Int
2018;116:30-42.
https://doi.org/10.1016/j.neuint.2018.03.007
- Ribeiro R. Doença de
Huntington: aspectos psiquiátricos duma doença neuropsiquiátrica paradigmática.
Psilogos Rev do Serviço Psiquiatr do Hosp Fernando
Fonseca 2006;7-18. https://doi.org/10.25752/psi.6043
- Zinzi P, Salmaso D, Grandis R, Graziani G, Maceroni S, Bentivoglio A et al. Effects
of an intensive rehabilitation programme on patients
with Huntington’s disease: a pilot study. Clin Rehabil
2007;21(7):603-13. https://doi.org/10.1177/0269215507075495
- Rosenblatt A, Ranen
NG, Nance MA, Paulsen JS.
Guia clínico da doença de Huntington 2006;
- Bourke
SC. Respiratory involvement in neuromuscular disease. Clin Med (Northfield Il)
2014;14(1):72-5. https://doi.org/10.7861/clinmedicine.14-1-72
- Reyes
A, Cruickshank T, Ziman M, Nosaka
K. Pulmonary function in patients with Huntington’s disease. BMC Pulm Med 2014;14(1):89.
https://doi.org/10.1186/1471-2466-14-89
- Nici
L, Donner C, Wouters E, Zuwallack R, Ambrosino N, Bourbeau J et al. American thoracic society/European respiratory society statement on
pulmonary rehabilitation. Am J Respir Crit Care Med
2006;173(12):1390-413. https://doi.org/10.1164/rccm.200508-1211ST
- Shahin
B, Germain M, Kazem A, Annat G. Benefits of short
inspiratory muscle training on exercise capacity, dyspnea, and inspiratory
fraction in COPD patients. Int J Chron Obstruct Pulmon
Dis 2008;3(3):423. https://doi.org/10.2147/copd.s1822
- Casaburi R, ZuWallack
R. Pulmonary rehabilitation for management of chronic obstructive pulmonary
disease. N Engl J Med 2009;360(13):1329-35.
https://doi.org/10.1056/NEJMct0804632
- Menezes
AMB, Dumith SC, Noal RB,
Nunes AP, Mendonça FC, Araújo CLP et al. Validade de um monitor digital de pulso para mensuração de pressão arterial
em comparação com um esfigmomanômetro de mercúrio. Arq
Bras Cardiol
2010;94(3):365-70.
https://doi.org/10.1590/S0066-782X2010000300014
- Oliveira R, Soares S, Kousour C. Bases do treinamento muscular respiratório. O
ABC da Fisioter Respir. 1a
ed. São Paulo: Manole; 2009;213-28.
- European
RS, Society AT. ATS/ERS Statement on respiratory muscle testing. Am J Respir Crit Care Med 2002;166(4):518.
https://doi.org/10.1164/rccm.166.4.518
- Enright
PL, Sherrill DL. Reference equations for the six-minute walk in healthy adults.
Am J Respir Crit Care Med 1998;158(5):1384–7.
https://doi.org/10.1164/ajrccm.158.5.9710086
- Costa D, Gonçalves HA,
Lima LP, Ike D, Cancelliero
KM, Montebelo MIL. Novos valores de referência para
pressões respiratórias máximas na população brasileira. J Bras
Pneumol 2010;36(3):306-12.
https://doi.org/10.1590/S1806-7132010000500021
- Fernandes FE, Martins
SRG, Bonvent JJ. Efeito do treinamento muscular
respiratório por meio do manovacuômetro e do Threshold Pep em pacientes hemiparéticos hospitalizados. In:
IV Latin American Congress on Biomedical Engineering 2007, Bioengineering
Solutions for Latin America Health. Springer; 2007. p.1199-202.
- Quagliato EMAB, Marques MGN.
Doença de Huntington. São Paulo: ABH – Associação Brasil Huntington; 2009.
- Chong
SS, Almqvist E, Telenius H, LaTray
L, Nichol K, Bourdelat-Parks B et al. Contribution of
DNA sequence and CAG size to mutation frequencies of intermediate alleles for
Huntington disease: evidence from single sperm analyses. Hum Mol Genet 1997;6(2):301-9. https://doi.org/10.1093/hmg/6.2.301
- Bessa EJC, Lopes AJ,
Rufino R. A importância da medida da força muscular respiratória na prática da
pneumologia. Pulmão RJ 2015;24(1):37-41.
- Caruso P, Albuquerque
ALP, Santana PV, Cardenas LZ, Ferreira JG, Prina E et al. Métodos diagnósticos para avaliação da força
muscular inspiratória e expiratória. J Bras Pneumol 2015;41(2):110–23.
https://doi.org/10.1590/S1806-37132015000004474
- Britto RR, Sousa LAP.
Teste de caminhada de seis minutos uma normatização brasileira. Fisioter
Mov 2017;19(4).
- Solway S, Brooks D, Lacasse Y, Thomas S.
A qualitative systematic overview of the measurement properties of functional
walk tests used in the cardiorespiratory domain. Chest 2001;119(1):256-70. https://doi.org/10.1378/chest.119.1.256
- Trevisan ME, Porto AS,
Pinheiro TM. Influência do treinamento da musculatura respiratória e de membros
inferiores no desempenho funcional de indivíduos com DPOC. Fisioter
Pesqui 2010;17(3):209-13. https://doi.org/10.1590/S1809-29502010000300004