REVISÃO
Recursos
fisioterapêuticos nas disfunções miccionais em injúrias espinhais congênitas
Physiotherapeutic resources in voiding dysfunctions in congenital spinal
injuries
Daisy Mary Carvalho Kosmaliski, Ft.*, Magda Patrícia Furlanetto**
*Fisioterapeuta graduada
pelo Centro Universitário Ritter dos Reis – Uniritter,
**Orientadora, Profª da Disciplina de Fisioterapia
Urogenital do Centro Universitário Ritter dos Reis - Uniritter
Recebido em 19 de abril
de 2020; aceito em 30 de abril de 2020.
Correspondência: Daisy Mary Carvalho Kosmaliski, Avenida Dom Claudio J. G. Ponce de Leon,
140i/1803.2, Vila Ipiranga 91370-170 Porto Alegre RS
Daisy
Mary Carvalho Kosmaliski: kosmaliski@gmail.com
Magda Patrícia Furlanetto: magdafurlanetto@hotmail.com
Resumo
Malformações congênitas
são alterações morfológicas com origem no desenvolvimento embrionário e podem
ser devido a causas genéticas, ambientais ou ambas. Em indivíduos que sofrem de
injúrias espinhais congênitas, a bexiga neurogênica (BN) é um dos acometimentos
com maior impacto na vida diária e o principal objetivo urológico é melhorar o
manejo urinário e a continência social, para diminuir altas pressões vesicais e
prevenir danos renais. Esta condição reflete diversas repercussões, como a
diminuição na qualidade de vida, progressão para procedimentos invasivos, lesão
renal e ao óbito. Objetivo: Revisar sistematicamente os estudos
publicados nos últimos 10 anos a respeito da atuação da fisioterapia na
incontinência urinária (IU) nas injúrias espinhais congênitas. Métodos:
Revisão sistemática de literatura realizada através de busca, entre os anos de
2009 a 2019, nas bases de dados eletrônicas PubMed,
Bireme e PEDro. Resultados: Não houve grande
conformidade em relação às técnicas utilizadas, mas sim em relação aos desfechos
analisados, sendo verificado estudos sobre IU na espinha bífida. Conclusão:
A fisioterapia mostrou-se benéfica para os casos de IU nas injúrias espinhais
congênitas, melhorando os parâmetros urodinâmicos e o
desfecho no diário miccional.
Palavras-chave: incontinência
urinária, fisioterapia, meningomielocele, espinha
bífida e meningocele.
Abstract
Congenital
malformations are morphological changes originating from embryonic development
and can be due to genetic, environmental or both. In individuals suffering from
congenital spinal injuries, the neurogenic bladder (BN) is one of the disorders
with the greatest impact on daily life and the main urological objective is to
improve urinary management and social continence, to decrease high bladder
pressures and prevent kidney damage. This condition reflects several
repercussions, such as a decrease in quality of life, progression to invasive
procedures, kidney injury and death. Objective: To systematically review
the studies published in the last 10 years regarding the role of physical
therapy in urinary incontinence (UI) in congenital spinal injuries. Methods:
Systematic literature, between the years 2009 to 2019, in the electronic
databases Pubmed, Bireme and PEDro.
Results: There was no great conformity in relation to the techniques
used, but in relation to the analyzed outcomes, with studies on UI in spina
bifida being verified. Conclusion: Physical therapy proved to be
beneficial for cases of UI in congenital spinal injuries, improving urodynamic
parameters and the outcome in the voiding diary.
Keywords: incontinence
urinary, Physical Therapy, meningomyelocele, spina bífida, meningocele.
Introdução
Malformações congênitas
são alterações morfológicas que tem sua origem no desenvolvimento embrionário e
podem ser devido a causas genéticas, ambientais ou ambas [1]. Apesar do caráter
multifatorial, as alterações medulares com esta etiologia frequentemente
apresentam como fator de risco associado a baixa suplementação de ácido fólico
durante a gestação. Neste cenário, a incidência mundial de nascimentos de
crianças com espinha bífida (EB) é 0,5 para cada 1000 nascimentos e de nascidos
com mielomeningocele (MMC) é de 1 para cada 1000
nascimentos. Contudo, algumas diferenças entre regiões geográficas podem aparecer
devido à combinação de fatores [2].
A EB ou disrafismo espinhal trata-se de um defeito de fechamento do
tubo neural do sistema nervoso central que ocorre nas primeiras seis semanas de
desenvolvimento fetal e pode ser classificada como oculta ou aberta [3,4]. Já a
MMC é o tipo mais comum desta anomalia e este fechamento incorreto do tubo
neural pode se projetar em diferentes níveis da coluna vertebral com
apresentação de um cisto oriundo da coluna coberto por meninges e preenchido
com líquido cefalorraquidiano e tecido neural, podendo ficar a meninge exposta
ou apenas recoberta por pele [5].
A correção precoce tem
sido a mais indicada para minimizar as complicações oriundas desta condição e
pode ser realizada cirurgicamente por via extra ou intrauterina. A primeira
ocorre, com frequência, nas primeiras horas de vida do recém-nascido e é a
forma mais usualmente relatada. A correção intrauterina trata-se de uma técnica
inovadora, de difícil acesso e que ainda apresenta riscos para a mãe e para o
feto [5,6]. Entretanto, esta injuria vem com múltiplas alterações, pois quanto
mais alto o nível da lesão, mais incapacidades acometem o indivíduo. Dentre
essas, é possível citar hidrocefalia, alterações ortopédicas como o pé torto
congênito, distúrbios motores e sensitivos abaixo do nível da lesão e
alterações no controle e esvaziamento da bexiga e intestino [2,4].
Em indivíduos que
sofrem de injúrias espinhais congênitas, a bexiga neurogênica (BN) é um dos
acometimentos com maior impacto na vida diária e o principal objetivo urológico
é melhorar o manejo urinário e a continência social, com foco em diminuir altas
pressões vesicais e prevenir danos renais, visto que pressões de perda acima de
40 cmH2O têm risco elevado de lesão renal [7,8]. Nesses casos, o dissinergismo vesico-esfincteriano, representado pela
incoordenação no processo de esvaziamento e enchimento da bexiga, pode estar
presente e representar um importante agravo à saúde [8,9].
Nessa condição clínica,
o diagnóstico padrão é realizado através de estudo urodinâmico
(EUD) e o acompanhamento urológico é altamente indicado e necessário [8,9]. O
tratamento padrão baseia-se em cateterismo intermitente limpo (CIL) e uso de
medicamentos anticolinérgicos (ATC). A longo prazo, se o manejo da BN não for
realizado corretamente, os danos podem se tornar irreversíveis, como infecções
do trato urinário de repetição, hipocontratilidade
detrusora, espessamento do músculo detrusor e podem culminar em falência renal
[8,10].
Considerando os efeitos
adversos dos ATC, como boca seca e a baixa adesão ao CIL, observa-se uma baixa
continuidade deste tratamento a longo prazo. Para pacientes que não respondem
ao tratamento da uroterapia padrão, outras
estratégias mais agressivas podem ser utilizadas, como a ampliação vesical,
aplicação de toxina botulínica e a estimulação elétrica intravesical
(IVES). Neste contexto, revela-se a importância do tratamento multidisciplinar
para estes pacientes, bem como a necessidade de alternativas de tratamento a
fim de buscar uma melhor qualidade de vida, aumento da sobrevida e redução dos
danos vesicais e renais [11–13]. Desta feita, esta revisão sistemática tem como
principal objetivo evidenciar as práticas fisioterapêuticas e sua validação
para o tratamento das disfunções miccionais nas injúrias espinhais congênitas e
verificar se a integração destes recursos fisioterapêuticos pode contribuir no
manejo adequado e mudança de desfecho desta condição clínica.
Material e métodos
Trata-se de uma revisão
sistemática de literatura realizada através de busca bibliográfica digital em
artigos científicos publicados em revistas impressas e eletrônicas, ensaios
clínicos (EC) e ensaios clínicos randomizados (ECR), no período compreendido entre
os anos de 2009 a 2019, nas bases de dados eletrônicas Pubmed,
Bireme (Lilacs, Medline, Ibecs)
e PEDro (Physiotherapy Evidence Database). Foram
selecionados estudos com idioma de publicação em português e inglês em
diferentes estratégias para assegurar uma busca abrangente (Tabela I).
Pesquisas manuais também foram realizadas com base nas referências dos estudos
incluídos. A questão norteadora deste estudo foi: Quais são os recursos
fisioterapêuticos utilizados no tratamento das disfunções miccionais em
injúrias espinhais, gerando assim palavras-chave referentes à população, tipo
de intervenção e desfecho.
Tabela I - Descritores em
Ciências da Saúde (DeCS) e operadores booleanos
utilizados nas buscas em bases de dados.
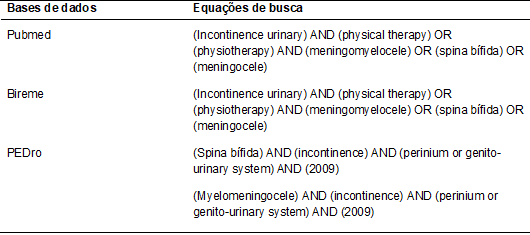
As buscas foram
realizadas por dois avaliadores independentes que selecionaram os estudos
potencialmente relevantes a partir dos títulos e resumos dos resultados obtidos
nas bases de dados. Quando essas seções não forneceram informações suficientes
para serem incluídas, o texto completo foi verificado. Posteriormente, os
mesmos revisores avaliaram independentemente os estudos completos e realizaram
a seleção de acordo com os critérios de elegibilidade, ou seja, o uso de uma
metodologia que tenha envolvido uma intervenção voltada para o tratamento da IU
em injúrias espinhais em pelo menos um grupo pesquisado. Os casos discordantes
foram resolvidos por consenso. Autores, ano de publicação, participantes, tipo
de intervenção e resultados das variáveis de interesse foram obtidos de forma
independente pelos dois revisores, utilizando um formulário padronizado. A
análise dos dados foi realizada de forma descritiva, procedendo-se a
categorização dos dados extraídos em grupos temáticos a partir das variáveis de
interesse.
A avaliação da qualidade
dos estudos foi realizada através da escala Downs and
Black [14] que foi desenvolvida com intuito de validar
a qualidade e a força dos ensaios clínicos selecionados.
Esta escala inclui 5
subitens relacionados com: I) a forma de reportar os resultados (se a
informação apresentada no estudo permite ao leitor
interpretar os dados e
resultados sem enviesamento), II) a validade externa, III) os vieses,
IV) os
fatores de confusão, e a V) potência do estudo. Para
corresponder a estes
subitens estão listados 27 critérios que, por se tratar
de uma revisão
sistemática, cujos estudos selecionados são apenas
ensaios clínicos, pode-se
chegar ao escore total de 28 pontos, devido ao item V da escala que
pode ter
resultados de 0 a 2. Caso o avaliador os identifique, serão
pontuados com o
valor de “1 (um)” e a ausência de critério
corresponde a avaliação “0 (zero)”.
Nestes critérios incluem-se aspectos como: i) se as
hipóteses e objetivos são
descritos, ii) se as variáveis a serem medidas estão
descritas na secção de introdução e métodos, iii) se
os indivíduos perdidos no follow-up foram ou não reportados, iv) se está garantida a aleatoriedade da amostra, o
anonimato dos sujeitos, vi) se há referência aos procedimentos estatísticos,
entre outros. Esta escala é reconhecida como metodologicamente forte e é mais
flexível que outras, já que permite avaliar de forma verossímil, um maior leque
de tipos de estudos. Também possui a vantagem de possibilitar a avaliação e o
destaque de potenciais forças e fraquezas dos estudos avaliados [14]. Foram
considerados metodologicamente fortes os trabalhos que apresentassem escores
igual ou superior a 80% da pontuação máxima, escores entre 60% e 80% como
moderados e aqueles inferiores a 60% foram considerados de metodologia
insatisfatória (fracos) [14].
A qualidade
metodológica e a confiabilidade estatística dos ensaios clínicos também foram
testadas através da escala da plataforma PEDro
[15,16] que é composta por 11 itens que são respondidos com o binômio “sim ou
não”. Cada item respondido como “sim” recebe a pontuação “1 (um)” quando a
questão corresponde aos critérios de avaliação e a ausência dos critérios não
recebe pontuação. Destes onze itens, nove são baseados na escala Delphi [17] e
dois foram inseridos, sendo um para verificar o período de acompanhamento
(“follow-up”) e outro para a comparação entre grupos. A escala utiliza o score
de 0 a 10, mas são utilizados apenas os itens de 2 a 11, visto que o item 1 não
apresenta valor estatístico na escala PEDro, por se
referir à validade externa. Nestes critérios estão incluídos aspectos como
cegamento, acompanhamento, medidas de precisão e variabilidade, randomização,
entre outros. A pontuação é aplicada apenas pela contagem dos números de itens
que foram cumpridos, sendo assim quanto mais alta a pontuação recebida no
estudo, melhor a qualidade apresentada (pontuação máxima de 10).
Resultados
Na busca realizada, 107
referências foram localizadas, das quais 2 foram encontradas através de busca
manual nos estudos incluídos por meio da seleção inicial. Noventa e dois
artigos foram oriundos na base de dados Pubmed, 80
destes artigos foram excluídos pois não se aplicavam ao objetivo de análise, 3
foram excluídos, pois não se aplicavam ao tema ou faziam parte de um dos
critérios de exclusão do estudo e 6 foram excluídos após leitura do resumo, já
que traziam desfechos diferentes dos pesquisados. Na base de dados Bireme,
foram encontrados 10 artigos, 1 foi excluído por duplicidade, 7 foram excluídos
por não se aplicar ao tema e 2 foram excluídos após a leitura dos resumos, pois
traziam desfechos diferentes. Por fim, na base de dados PEDro,
foram localizados 3 artigos, 1 estava duplicado e 1 foi excluído, uma vez que
não se aplicava ao tema e fazia parte dos critérios de exclusão. Após a leitura
analítica, 6 estudos foram selecionados como objeto de análise, por
apresentarem aspectos que respondiam à questão norteadora. A figura 1
representa o fluxograma de pesquisa que demonstra que destes seis selecionados
dois foram EC e quatro foram ECR. Além disso, todos os estudos selecionados têm
como idioma a língua inglesa, cujas características podem ser observadas na
Tabela II.
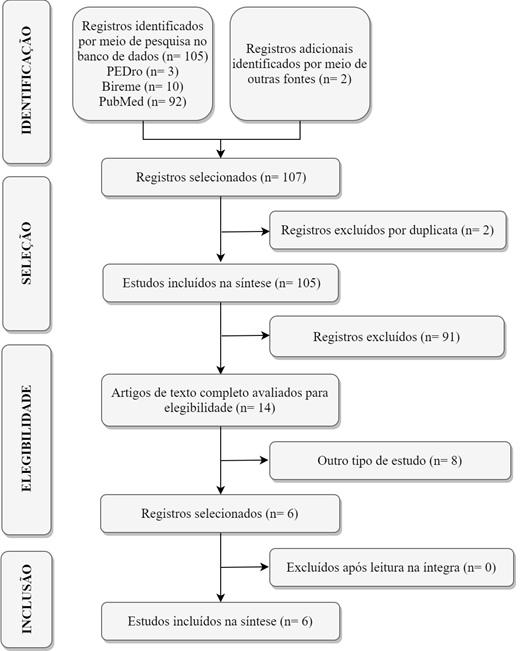
Figura 1 - Fluxograma de
pesquisa. PRISMA, 2009 [18].
Características dos
estudos incluídos
As características dos
estudos selecionados quanto à intervenção, desfechos e resultados são
apresentadas na Tabela III. Os artigos incluídos utilizaram recursos
fisioterapêuticos para o manejo da IU secundária a EB. Alguns artigos
apresentaram pouca descrição das técnicas, mas todos tiveram como objetivo
melhorar os sintomas e parâmetros do EUD. Os recursos fisioterapêuticos
utilizaram, em sua maioria, correntes elétricas, tanto a Estimulação Elétrica
Funcional (FES) quanto a Estimulação Elétrica Nervosa Transcutânea (TENS).
Dentre os artigos
selecionados dois apresentaram o uso do TENS aliados com ATC para o tratamento
da IU em crianças com EB, houve comparação entre a aplicação do TENS e uso do
ATC e outro grupo apenas o uso de ATC [19,20]. Outros dois artigos avaliaram a
terapia com o uso do FES, sendo que um comparou esta corrente ao uso
concomitante de ATC em comparação a um grupo que usou somente ATC. Já o outro
estudo analisou o uso do FES e ATC, mas sem grupo controle, mantendo o foco na
IU [7,21]. Um único artigo comparou o efeito de um tratamento multidisciplinar
focado nas sequelas da EB com o tratamento ambulatorial padrão e o foco não era
apenas na IU, mas sim na melhora da qualidade de vida destes pacientes [22].
Por fim, um artigo avaliou a melhora dos resultados imediatos do EUD após a
aplicação do FES, sem realização de follow up [10].
Pacientes estudados
Entre os estudos, o
número de participantes variou de 12 a 69 e apresentaram indivíduos na sua
maioria crianças e adolescentes de ambos os sexos. As características estão
agrupadas na Tabela II.
Tabela II - Fontes
bibliográficas identificadas, local de realização do estudo, tipo de estudo,
características de amostra, tipo de disfunção estudada e injúria.
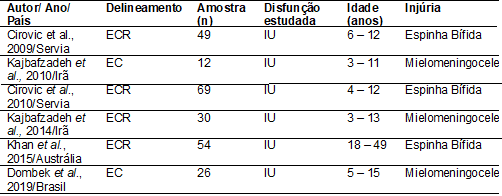
EC = Ensaio Clínico; ECR
= Ensaio Clínico Randomizado; IU = Incontinência Urinária.
Avaliação do risco de
viés dos estudos
No que se refere às
pontuações obtidas por meio da Escala Metodológica Downs
and Black, os quatro ECR obtiveram média de 74% e os
dois EC restantes apresentaram média de 65%, considerando a pontuação máxima de
28 pontos (100%). Dentre os critérios metodológicos que mais apresentaram
lacunas na descrição, foram nos aspectos relativos ao reportar dados como os
fatores de confusão, assim como se houve ou não efeitos adversos. No quesito de
validade externa foi a representatividade dos participantes quanto a população,
tal como se os locais onde foram executadas as intervenções/avaliações eram
centros de referências. Na categoria de viés metodológico, os critérios que
mostraram maiores falhas foram no cegamento das equipes (tanto as que aplicaram
o tratamento quanto dos avaliadores), o tipo de intervenção recebida e o
processo de randomização dos pacientes. Dos seis trabalhos analisados, cinco
destes obtiveram uma pontuação igual ou acima de 60% e foram considerados
metodologicamente moderados, e um obteve pontuação maior do que 80% e foi
considerado metodologicamente satisfatório, de acordo com os critérios
descritos anteriormente, conforme demonstrado no Gráfico 1.
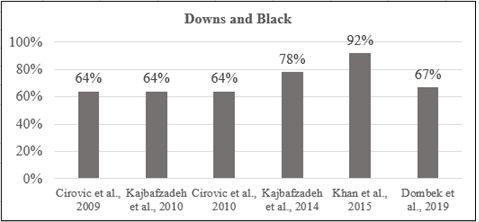
Gráfico 1 – Avaliação do
risco de viés através da Escala Downs and Black [14].
No que se refere às
pontuações obtidas por meio da Escala PEDro, os
quatro ECR obtiveram média de 5,25 ± 2,5 e os dois EC restantes apresentaram
média de 3,5, considerando a pontuação máxima de 10 pontos. Nesta escala que
avalia apenas EC e ECR, o critério que mais apresentou falha metodológica foi o
parâmetro de cegamento, que avalia o recrutamento aleatório e cegado das intervenções
e avaliações pré e pós-tratamento. Dos seis trabalhos
analisados, cinco apresentaram pontuação menor do que 5 e um apresentou
pontuação 9. Como a Escala PEDro tem seus principais
fundamentos nos critérios de viés interno, a maior parte não obteve uma boa
pontuação, conforme demonstrado no Gráfico 2.
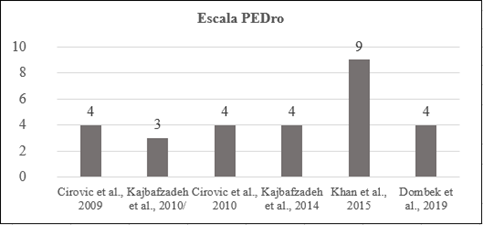
Gráfico 2 – Avaliação do risco
de viés através da Escala PEDro [16].
Análise dos desfechos
Os
resultados obtidos
em relação aos métodos de avaliação,
grupos de intervenção, frequência, intensidade
e duração do programa de reabilitação e as
principais conclusões estão
dispostos na Tabela III.
Os estudos selecionados
para esta revisão constataram que em ao menos um parâmetro avaliado houve
melhora quando utilizado algum recurso fisioterapêutico. De forma geral, a
terapia combinada (fisioterapia e terapia padrão) apresentou resposta superior
quando confrontada apenas com a terapia padrão (ATC e CIL). Os estudos
relataram basicamente o emprego de eletroterapia, FES e TENS, e abordagem
multidisciplinar. No quesito avaliação, aparecem com frequência o EUD, escore
diário de incontinência descrito por Schurch [21],
bem como a utilização do diário miccional preenchido pelos pais.
Em termos
metodológicos, ambos instrumentos de checagem de risco de viés, Downs and Black e PEDro, demonstraram concordância na discriminação dos
escores em que apenas um único estudo apresentou maior robustez e os demais
foram classificados como moderados ou insatisfatórios. Dentre os indicadores de
qualidade omissos, estão principalmente o cegamento dos indivíduos que
participaram, o cegamento dos avaliadores, lista de possíveis efeitos
colaterais e descrição dos principais fatores de confusão. Estes critérios
colocam em voga a importância da randomização e cegamento para um trabalho
científico com maior confiabilidade e menor risco de viés. O estudo conduzido
por Kamper et al. ratifica o caráter crucial da
randomização e do cegamento nos estudos, pois a aleatoriedade equilibra os
fatores de confusão, assim como o cegamento diminui os riscos de viés e a
influência sobre os resultados [23].
Nesta pesquisa, dois
estudos foram conduzidos por Kajbafzadeh et al.
[7,21], sendo um estudo piloto e um seguimento, e avaliaram a utilização do FES
para verificar a melhora nos parâmetros de capacidade média da bexiga, ponto de
pressão de perda do detrusor, diminuição no número de fraldas e pontuação na
Escala de Schurch, onde 0 é completamente
seco, 1 molhado uma vez por dia (geralmente à noite), 2 úmido por <50%
do tempo entre CIL e 3 úmido por >50% do tempo entre CIL. No primeiro
estudo não existia grupo controle, apenas a implementação do FES aliado a
terapia padrão. Bons resultados foram apresentados em todos os parâmetros, mas
o mais expressivo foi a diminuição das trocas de fraldas entre os CIL. Alguns
pacientes apresentaram continência completa e após os 3 meses de tratamento, o
ponto de pressão de perda do detrusor seguiu com melhora. O estudo posterior
avaliou os mesmos parâmetros, porém foi controlado e um follow up de 6 meses foi realizado. O recurso fisioterapêutico se
demonstrou eficaz, entretanto, mesmo sendo um tratamento não invasivo, os
eletrodos foram dispostos em locais desconfortáveis e de forma invasiva. De
forma similar, em um estudo realizado por Barroso et al. demonstrou um
protocolo aplicado em 36 mulheres utilizando o FES (com o uso de eletrodos
intracavitários) para mulheres com incontinência urinária, na avaliação
imediata pós intervenção 88% dos pacientes apresentaram diminuição dos
sintomas, porém não se mantiveram após 6 meses [24].
Dentre os estudos que
utilizaram TENS [10,19,20] como recurso fisioterapêutico não houve uma
documentação adequada sobre os parâmetros utilizados. Este recurso que já é
utilizado em crianças e adultos que sofrem apenas de IU, demonstrou
significativos resultados na melhora de todos os parâmetros avaliados,
principalmente no parâmetro de pressão de perda do detrusor e os mesmos se mantiveram durante todo o seguimento. As
terapias utilizadas demonstram um grande potencial de melhora, com baixo custo,
fácil aplicação e com a facilidade de serem não-invasivas e poderem ser
utilizadas em domicílio, desde que bem instruídos [25]. Nesta mesma linha, a
revisão sistemática de Gross et al. aponta que o TENS é uma terapia promissora
e valida a eficácia da mesma na BN, mas sugere que sejam realizados estudos
adicionais em grupos específicos de pacientes [26].
Apenas um estudo dentre
os observados, apresentou pontuação satisfatória na Downs
and Black e pontuação elevada de 9 na Escala Pedro.
Os pacientes com EB foram avaliados a partir de uma abordagem multidisciplinar
focada nos aspectos de gestão do trato urinário/intestinal e
cognitivo-comportamental. Foi demonstrado que, em comparação ao grupo controle,
a abordagem direcionada e individualizada apresentou melhores resultados em
todos os quesitos dos questionários aplicados [22]. Um estudo produzido no
oeste dos Estados Unidos da América com crianças acometidas com EB e seus
tutores realizou entrevistas sobre o manejo do trato urinário/intestinal e os
relatos mais frequentes foram acerca da qualidade de vida, tal como a
dificuldade de realizarem o autocateterismo em locais
distantes dos seus pais, a vergonha em contar para os amigos, a dificuldade de realizar
passeios longos ou participar de eventos sociais em ambientes externos [27].
Corroborando, um estudo
realizado na Suécia apresentou uma relação negativa entre o uso de fraldas e
estimativa de emprego entre os participantes [28]. Estes estudos ratificam que
a presença de uma equipe multidisciplinar com visão mais ampla sobre esta
condição pode, de fato, trazer grandes benefícios físicos e emocionais. Neste
contexto, a fisioterapia urogenital pode vir a exercer um papel crucial na
continência destes pacientes através do uso de diversos recursos
fisioterapêuticos integrados ao atendimento.
De fato, ainda não
existem estudos que demonstrem os resultados de um tratamento fisioterapêutico
com recursos combinados ou comparando os recursos de eletrotermofototerapia.
Um estudo de 2016, desenvolvido na Austrália, avaliou pacientes com EB e
demonstrou que 78% dos participantes apresentavam disfunção vesical e destes,
65% eram incontinentes [22]. Os autores igualmente relatam a importância de
combinar todos os recursos disponíveis para tratar a IU, pois grande parte dos
pacientes que sofrem de injúrias espinhais sofrem de distúrbios miccionais.
Isto evidencia a fisioterapia como uma alternativa com grande potencial em
beneficiar pacientes que sofrem de IU nas injúrias espinhais, pois pode
promover melhora na qualidade de vida desde a infância.
Conclusão
Ainda que os estudos
analisados tenham apresentado bons resultados quando utilizados recursos de
fisioterapia, apresentam limitações referentes ao tempo de seguimento,
randomização amostral, bem como um número pouco expressivo de participantes.
Neste relato, a fisioterapia mostrou-se benéfica para os casos de IU nas
injúrias espinhais, melhorando os parâmetros urodinâmicos
e o desfecho no diário miccional. Não há um consenso sobre qual a melhor
terapia, quais parâmetros a serem utilizados e não apresentam enfoque no
trabalho multidisciplinar. Tendo em vista que a continência é um fator
importante na qualidade de vida, sugere-se a execução de novos trabalhos que
ofereçam não apenas eletroterapia, mas também a utilização de diversos recursos
fisioterapêuticos agregados, a multidisciplinaridade e o prolongamento do tempo
de acompanhamento.
Conflito de interesse
Os autores declaram que
não têm interesses concorrentes.
Referências
- Kumar
V, Abbas A, Fausto N, Aster J. Robbins and Cotran
Pathologic Basis of Disease. 8th ed. Orlando: Saunders; 2009. 1464 p.
- Copp AJ, Adzick
NS, Chitty LS, Fletcher JM, Holmbeck GN, Shaw GM.
Spina bifida. Nat Rev Dis Prim 2015;1(4):1-18.
https://doi.org/10.1038/nrdp.2015.7
- Junqueira Bizzi
JW, Machado A. Meningomielocele: basic concepts and
recent advances. J Bras Neurocir 2012;23(2):138-51.
- Alruwaili AA, Das JM.
Myelomeningocele. StatPearls 2019;1-10.
- Bulbul
A, Can E, Bulbul LG, Cömert S, Nuhoglu
A. Clinical characteristics of neonatal meningomyelocele cases and effect of
operation time on mortality and morbidity. Pediatr Neurosurg 2010;46(3):199–204.
https://doi.org/10.1159/000317259
- Adzick NS, Sutton LN, Crombleholme
TM, Flake AW. Successful fetal surgery for spina bifida. Lancet
1998;352(9141):1675-6. https://doi.org/10.1016/S0140-6736(98)00070-1
- Kajbafzadeh AM, Sharifi-Rad L, Dianat SS. Efficacy of transcutaneous functional electrical
stimulation on urinary incontinence in myelomeningocele: Results of a pilot
study. Int Braz J Urol 2010;36(5):614-9.
https://doi.org/10.1590/S1677-55382010000500012
- Calado A, Rondon AV,
Netto JMB, Bresolin NL, Martins R. Guia para
pediatras. Sociedade Brasileira de Pediatria/Sociedade Brasileira de Urologia;
2019.
- Braz, MP; Lima, SVC,
Barroso Junior U. Bexiga neurogênica na infância. Diretrizes, Projeto;
2006;1-8.
- Dombek K, Costa LM, Fontes
JM, Ramos EG. Immediate effect of transcutaneous electrical nerve
stimulation on urodynamic parameters of children with myelomeningocele. Neurourol Urodyn 2019;
https://doi.org/10.1002/nau.24155
- Choi
EK, Hong CH, Kim MJ, Im YJ, Jung HJ, Han SW. Effects
of intravesical electrical stimulation therapy on urodynamic patterns for
children with spina bifida: A 10-year experience. J Pediatr
Urol 2013;9(6):798-803.
https://doi.org/10.1016/j.jpurol.2012.10.019
- Bulum B, Özҫakar ZB, Kavaz A, Hüseynova M, Ekim M, Yalҫinkaya F. Lower urinary tract dysfunction is frequently seen in urinary tract infections in children and is often associated with reduced quality of life. Acta Paediatr Int J Paediatr. 2014;103(10):e454-8. https://doi.org/10.2174/1872213X13666181228154940
- Abrams P, Andersson KE, Buccafusco JJ, Chapple C, De Groat
WC, Fryer AD et al. Muscarinic receptors: Their distribution and function in
body systems, and the implications for treating overactive bladder. Br J Pharmacol 2006;148(5):565-78.
https://doi.org/10.1038/sj.bjp.0706780
- Downs
SH, Black N. The feasibility of creating a checklist for the assessment of the
methodological quality both of randomised and non-randomised studies of health care interventions. J
Epidemiol Community Health 1998;52(6):377.
https://doi.org/10.1136/jech.52.6.377
- No
Title [Internet]. [cited 2019 Sep 5]. Available from:
https://www.pedro.org.au/portuguese/faq/#question_five
- Morton
NA. The PEDro scale is a valid measure of the
methodological quality of clinical trials: a demographic study. Aust J Physiother
2009;55(2):129-33. https://doi.org/10.1016/s0004-9514 (09) 70043-1
- Marques JBV, Freitas D.
Método DELPHI: caracterização e potencialidades na pesquisa em Educação. Pro-Posições 2018;29(2):389-15.
https://doi.org/10.1590/1980-6248-2015-0140
- Itens P, Revis R, Uma P. Principais itens para relatar Revisões
sistemáticas e Meta-análises: A recomendação PRISMA. Epidemiol
e Serviços Saúde 2015;24(2):335-42. https://doi.org/10.5123/S1679-49742015000200017
- Ćirović D, Petronić I, Nikolić D, Brdar
R, Pavićević P, Knežević
T. Effects of electrotherapy in treatment of neurogenic bladder in children
with occult spinal dysraphism. Srp Arh Celok Lek
2009;137(9/10):502-5. https://doi.org/10.2298/sarh0910502c
- Cirovic D, Petronic
I, Nikolic D, Golubovic Z, Pavicevic
P, Brdar R. Physical therapy of non-neurogenic
voiding dysfunction in children with occult spinal dysraphism. Bratislava Med J
2010;111(8):449-51.
- Kajbafzadeh AM, Sharifi-Rad L, Ladi Seyedian SS, Masoumi A. Functional electrical stimulation for management
of urinary incontinence in children with myelomeningocele: A randomized trial. Pediatr Surg Int 2014;30(6):663-8.
https://doi.org/10.1007/s00383-014-3503-0
- Khan
F, Amatya B, Ng L, Galea M. Rehabilitation outcomes
in persons with Spina Bifida: A randomized controlled trial. J Rehabil Med. 2015;47(8):734-40.
https://doi.org/10.2340/16501977-1999
- Kamper SJ. Randomization: Linking
evidence to practice. J Orthop Sports Phys Ther 2018;48(9):730-1. https://doi.org/10.2519/jospt.2018.0704
- Barroso JCV, Ramos JGL,
Martins-Costa S, Sanches PRS, Muller AF. Transvaginal
electrical stimulation in the treatment of urinary incontinence. BJU Int.
2004;93(3):319–23. https://doi.org/10.1111/j.1464-410x.2004.04608.x
- Stampas A, Khavari R, Frontera
JE, Groah SL. Feasibility of Self-administered
neuromodulation for neurogenic bladder in spinal cord injury. Int Neurourol J 2019;23(3):249–56. https://doi.org/10.5213/inj.1938120.060
- Gross
T, Schneider MP, Bachmann LM, Blok BFM, Groen J,’T Hoen LA et al. Transcutaneous electrical nerve stimulation for treating neurogenic
lower urinary tract dysfunction: a systematic review. Eur Urol
2016;69(6):1102–11. https://doi.org/10.1016/j.eururo.2016.01.010
- Smith
K, Neville-Jan A, Freeman KA, Adams E, Mizokawa S,
Dudgeon BJ, et al. The effectiveness of bowel and bladder interventions in
children with spina bifida. Dev Med Child Neurol 2016;58(9):979-88.
https://doi.org/10.1111/dmcn.13095
- Vu
Minh Arnell M, Seljee Svedberg K, Lindehall
B, Jodal U, Abrahamsson K.
Adults with myelomeningocele: An interview study about life situation and
bladder and bowel management. J Pediatr Urol
2013;9(3):267–71. https://doi.org/10.1016/j.jpurol.2012.03.003