ARTIGO ORIGINAL
Avaliação da capacidade
funcional, força muscular respiratória e pico de fluxo expiratório em pacientes
com apneia obstrutiva do sono
Evaluation of functional capacity, respiratory muscular strength and
expiratory flow peak in patients with obstructive sleep apnea
Kamila Giovanna da
Conceição*, Marília Mendes Rodrigues**, Kelly Christina de Faria Nunes, Ft., M.Sc.***, Lays Magalhães
Braga, Ft., M.Sc.****
*Pós-graduanda em
Fisioterapia Respiratória e Terapia Intensiva pelo Instituto Brasileiro de
Reabilitação e Aprimoramento (IBRAESP), **Residente de Fisioterapia em Urgência
e Emergência do Hospital Regional Antônio Dias (HRAD), Patos de Minas/MG,
***Doutoranda em Engenharia Biomédica pela UFU, Docente do Centro Universitário
de Patos de Minas (UNIPAM), ****Doutoranda em Ciências pela Faculdade de
Medicina da Universidade de São Paulo (FMUSP), Docente do Centro Universitário
de Patos de Minas (UNIPAM)
Recebido em 16 de maio
de 2020; aceito em 23 de novembro de 2020.
Correspondência: Kamila Giovanna da
Conceição, Rua Eliezer José de Santana, 290 Cidade Nova 38706-402 Patos de
Minas MG
Kamila Giovanna da
Conceição: kmila_giovanna@hotmail.com
Marília Mendes
Rodrigues: mariliamendesr@outlook.com
Kelly Christina de Faria
Nunes: kellyfaria@unipam.edu.br
Lays Magalhães Braga:
laysbraga@unipam.edu.br
Resumo
Introdução: A síndrome da apneia
obstrutiva do sono (SAOS) é caracterizada pela obstrução das vias aéreas
superiores durante o sono, o que causa efeitos sistêmicos durante a vigília. Objetivo:
O objetivo deste estudo é avaliar a capacidade funcional, a força da
musculatura respiratória e o pico de fluxo expiratório (PFE) de pacientes com
SAOS. Métodos: Trata-se de um estudo transversal realizado na cidade de
Patos de Minas/MG no ano de 2019, no qual foram incluídos 14 indivíduos que
possuíam SAOS moderada e grave. Primeiramente os pacientes responderam a um
questionário sociodemográfico elaborado pelos autores. Em seguida, foi
realizada a manovacuometria, a mensuração do PFE e o
teste de caminhada de seis minutos (TC6M). Resultados: A maioria dos
pacientes eram homens (71,4%), obesos (78,6%) e hipertensos (57,1%). Como
resultados dos testes obtivemos - PImáx obtida vs predita = 86,4 vs 102,8 (p =
0,004), PEmáx obtida vs
predita = 98,5 vs 113,5 (p = 0,05), PFE obtido vs predito = 381,3 vs 495,8 (p
< 0,001) e TC6M obtido vs predito = 485,3m vs 536,6m (p = 0,03). Conclusão: Nessa amostra de
indivíduos com SAOS grave e moderada houve redução da força muscular
respiratória, do PFE, e da capacidade funcional.
Palavras-chave: síndromes da apneia
do sono, músculos respiratórios, tolerância ao exercício.
Abstract
Introduction: Obstructive sleep apnea syndrome (OSAS) is characterized by upper
airway obstruction during sleep, which causes systemic effects during
wakefulness. Objective: The objective of this study is to assess
functional capacity, respiratory muscle strength and peak expiratory flow (PEF)
in patients with OSAS. Methods: This is a cross-sectional study held in
the city of Patos de Minas/MG in the year of 2019,
that included 14 individuals who had severe and moderate sleep apnea. First,
the patients answered to a sociodemographic questionnaire prepared by the authors.
Then, manovacuometry, PEF and six-minute walk test
(6MWT) were performed. Results: Most patients were men (71.4%), obese
(78.6%) and hypertensive (57.1%). As results of the tests we obtained - MIP
obtained vs predicted = 86.4 vs 102.8 (p = 0.004), MPE obtained vs predicted =
98.5 vs 113.5 (p = 0.05), PEF obtained vs predicted = 381.3 vs 495.8 (p
<0.001) and 6MWT obtained vs predicted = 485.3m vs 536.6m (p = 0.03). Conclusion:
In this sample of individuals with severe and moderate OSAS, we observed a reduction
in respiratory muscle strength, PEF, and functional capacity.
Keywords: sleep
apnea syndromes, respiratory muscles, exercise tolerance.
Introdução
A síndrome da apneia
obstrutiva do sono (SAOS) é caracterizada pela obstrução parcial ou total das
vias aéreas superiores (VAS) durante o sono. Tem como resultado a hipóxia, hipercapnia, e fragmentação do sono causando sintomas na
vigília [1]. O ronco é o sinal mais evidente da síndrome ocorrendo no estágio
mais profundo do sono quando o relaxamento muscular é maior [2]. A etiologia da
SAOS é multifatorial, incluindo alterações anatômicas, craniofaciais e
principalmente a obesidade que tem sido descrita como o maior fator de risco
para oclusão da faringe e alteração da mecânica respiratória [3]. O diagnóstico
da apneia do sono é realizado através do exame clínico e da polissonografia
(PSG) que é considerada um exame padrão ouro. O tratamento usual para a SAOS é
a aplicação da Pressão Positiva Contínua nas Vias Aéreas (CPAP) durante o sono.
Esse aparelho possui várias interfaces que mantém as VAS abertas através da
pressão positiva e é amplamente aceito como padrão para o tratamento,
diminuindo ou eliminando assim as apneias. O principal problema é que o CPAP
não tem uma boa adesão entre os pacientes mesmo com as novas tecnologias das
máscaras [4].
A fraqueza dos músculos
respiratórios pode causar dispneia e intolerância aos esforços, sendo assim de
suma importância a avaliação dessa musculatura nos pacientes com SAOS, visto
que as disfunções pulmonares podem estar presentes nesses indivíduos devido à
má qualidade do sono. O colapso das vias aéreas superiores durante a noite
acaba limitando o fluxo inspiratório e diminuindo o volume expiratório [5]. Os
esforços repetitivos contra a obstrução das VAS e a hipóxia intermitente afetam
negativamente os músculos inspiratórios dos pacientes com SAOS, e esses
músculos se tornam significativamente mais fracos [6].
Alguns estudos
randomizados [7-9] realizaram protocolos de treinamento da musculatura
respiratória em pacientes com SAOS de diferentes graus, durante um período
entre 5 e 12 semanas. Foi observado que o fortalecimento dessa musculatura
contribuiu para a melhora da qualidade do sono e redução do número de apneias
noturnas. Eles concluem que o treinamento é eficaz, simples, econômico e
auxilia na redução da gravidade da síndrome. Por esse motivo é preciso realizar
avaliações desses pacientes a fim de entender o comportamento da SAOS nos
indivíduos e elaborar protocolos individuais de acordo com a necessidade de
cada um.
Além dos prejuízos à
musculatura respiratória, esses pacientes têm maior predisposição a eventos
cardiovasculares adversos. As apneias e hipopneias
são associadas ao estresse oxidativo criando uma cascata inflamatória
aumentando os níveis de proteína C reativa, a diminuição da atividade
parassimpática e aumento da atividade simpática além de grandes oscilações de
pressão intratorácicas. Essas oscilações negativas aumentam a pressão de todas
as estruturas intratorácicas inclusive das câmaras cardíacas [10].
Tais consequências
sugerem que a SAOS interfere de maneira sistêmica no organismo podendo afetar,
inclusive, a capacidade funcional do paciente (aptidão que o indivíduo
apresenta para a execução das atividades que garantem sua autonomia). Alguns
estudos mostraram que a SAOS prejudica essa capacidade, enquanto outros
sugeriram que ela continua preservada [11]. A capacidade funcional e
consequentemente a tolerância ao exercício nos pacientes com SAOS ainda não é
totalmente compreendida.
A medida do pico de
fluxo expiratório (PFE) que mostra indiretamente resistência das VAS, ainda não
é bem descrita na literatura na avalição de pacientes com apneia do sono.
Somente um estudo [12] mensurou essa variável e encontrou similaridade entre os
valores de pacientes com SAOS quando comparados a sujeitos saudáveis. Desta
forma, faz-se necessário avaliar a capacidade funcional de exercício e a
musculatura respiratória como um todo desses pacientes, a fim de compreender as
suas limitações podendo assim nortear condutas de treinamento individualizadas
para essa população, além de estratégias preventivas.
Assim, o presente
estudo tem como objetivo avaliar a capacidade funcional, a força da musculatura
respiratória e o PFE de pacientes com SAOS atendidos em uma clínica de Patos de
Minas/MG.
Material e métodos
Tratou-se de um estudo
transversal de caráter quantitativo, aprovado pelo Comitê de Ética em Pesquisa
do Centro Universitário de Patos de Minas – UNIPAM, sob parecer nº 3.306.495. A
amostragem foi do tipo não probabilística por conveniência. O período de recrutamento
e coleta de dados foi realizado de junho a setembro de 2019, à medida que
contatamos os pacientes as avalições foram sendo realizadas de acordo com a
disponibilidade dos mesmos. Foram incluídos no estudo
voluntários que possuíam o diagnóstico clínico de SAOS de grau moderado a grave
confirmado pelo exame de PSG, atendidos na Clínica do Sono localizada na cidade
de Patos de Minas/MG, em uso ou não de CPAP, com idade ≥ 35 e ≥ 70
anos e concordância com termo de consentimento livre e esclarecido. O estudo
teve como critérios de exclusão: indivíduos que apresentaram patologias
pulmonares, neuromusculares ou ortopédicas impeditivas à realização dos testes.
Os pacientes foram orientados a comparecer em horário previamente agendado na
Clínica Escola de Fisioterapia do UNIPAM onde foram avaliados e realizaram os
testes propostos em um único momento.
Inicialmente foi
aplicado um questionário geral elaborado pelos autores contendo informações
sociodemográficas e clínicas como: idade, sexo, patologias prévias, além de
questões relacionadas ao uso do CPAP. Em seguida o exame de PSG foi avaliado
para a confirmação do diagnóstico de SAOS e a certificação do grau de apneia do
sono.
Posteriormente,
realizou-se a avaliação da força dos músculos respiratórios que foi mensurada
pela manovacuometria, seguindo as recomendações
metodológicas da American Thoracic Society/European Respiratory Society
[13]. Para este teste foi utilizado o equipamento analógico da marca Wika® (Mv150). O paciente permaneceu sentado e com o clip
nasal. Para a medida da pressão inspiratória máxima (PImáx)
foi solicitada uma expiração a nível do volume residual seguida de um esforço
inspiratório até cerca da capacidade pulmonar total (CPT). A pressão
expiratória máxima (PEmáx) foi mensurada a partir da
CPT, seguida de uma expiração máxima. Foram selecionadas três medidas que
atendessem aos critérios de reprodutibilidade. A medida de maior valor foi
considerada (com variação menor ou igual a 10% entre os demais). O cálculo do
valor predito foi realizado em função da idade e sexo de acordo com Neder et
al. [14].
Em seguida, a medida do
PFE foi realizada por meio do aparelho Peak Flow (Mini-Wright™). O paciente
foi posicionado sentado com clip nasal, em seguida solicitada uma inspiração em
nível da CPT seguida de uma expiração rápida, na mesma velocidade da tosse
[13]. As medidas foram coletadas três vezes, com intervalo de dois minutos
entre elas e a de maior valor foi considerada. Os valores preditos foram de
acordo com os estabelecidos por Leiner et al. [15].
Para finalizar, a
capacidade funcional de exercício dos pacientes foi avaliada pelo teste de
caminhada de seis minutos (TC6M). Para o início do teste foi dado um intervalo
de repouso (10 a 15 minutos) para que o paciente se recuperasse e não houvesse
interferência dos testes realizados anteriormente a esse. Os pacientes foram
orientados a caminhar em um corredor demarcado de 30 metros, no maior ritmo
tolerado. O TC6M foi realizado seguindo as recomendações da American Thoracic Society [16]. A distância predita para cada
paciente foi calculada por meio da equação proposta por Enright
e Sherrill [17].
A análise estatística
foi conduzida por meio do Software Statistical Package for the Social Sciences 23.0. A normalidade dos dados foi testada por meio
do teste Shapiro-Wilk. Para a análise descritiva dos dados foi empregada média
± desvio padrão, números absolutos e frequências (%). Para comparar os valores
obtidos com os preditos foi empregado o Teste t Student
para amostras independentes e adotado um nível de significância de 5% (p <
0,05).
Resultados
Foram recrutados para o
estudo 20 indivíduos, destes, seis foram excluídos durante as avaliações por
não atenderem aos critérios de inclusão, tais como apneia de grau leve (2),
idade fora da estabelecida (3) e patologia ortopédica (1). Ao fim, a amostra
foi composta por 14 voluntários.
Em relação à adesão ao
uso do CPAP, 11 pacientes (78,6%) relataram utilizar o recurso, e três (21,4%)
não faziam o uso do mesmo devido ao custo elevado e ao incômodo da máscara.
Somente um indivíduo realizava acompanhamento com fisioterapeuta da área do
sono, e o restante, 13 indivíduos (92,9%), não possuíam nenhum tipo de
acompanhamento.
A caracterização da
amostra dada pelo questionário geral está apresentada na Tabela I. Dentre os
pacientes, 11 possuíam SAOS grave sendo dois desses com sobrepeso e nove com
obesidade.
Tabela I – Características
clínicas e sociodemográficas dos participantes com SAOS (N = 14). Patos de
Minas; 2019.
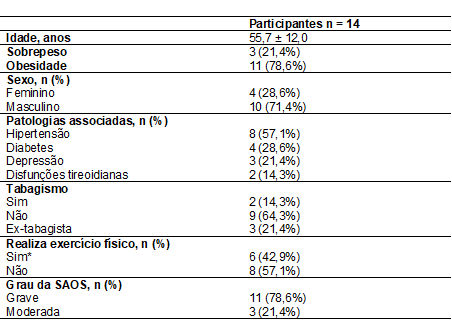
N = número de pacientes;
%: porcentagem; ±: desvio padrão; SAOS: síndrome da apneia obstrutiva do sono;
*: mínimo de 3 vezes por semana. Fonte: Autores.
Na Tabela II, são
apresentados os valores obtidos e preditos da manovacuometria,
PFE e TC6M. Foi observada uma diferença estatisticamente significativa em todas
as variáveis obtidas quando comparadas aos valores preditos.
Tabela II - Valores obtidos e
preditos dos testes realizados no estudo. Indivíduos com SAOS (N = 14). Patos
de Minas, 2019.
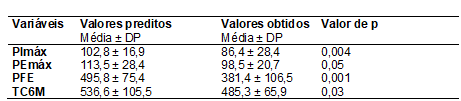
PImáx = pressão inspiratória
máxima; PEmáx = pressão expiratória máxima; PFE =
pico de fluxo expiratório; TC6M = teste de caminhada de 6 minutos; DP = desvio
padrão; p = valor obtido pelo teste t independente, sendo estatisticamente
significativa a diferença para p<0,05. Fonte: Autores.
Discussão
Alguns estudos apontam
a maior prevalência de SAOS no sexo masculino e a obesidade como o maior fator
de risco [18-20], corroborando os achados deste estudo.
Para Lim et al. [19] existem diferenças na distribuição
de gordura corporal entre homens e mulheres. Em homens obesos, a deposição de
gordura ocorre na parte superior do corpo, o que implica maior acúmulo de
tecido adiposo na região do abdômen e pescoço. O estudo de Valipour
[20] sugere que os hormônios femininos como a progesterona, parecem ter efeito
protetor sobre a faringe, reduzindo o risco de colapso durante o sono.
A obesidade e a SAOS
são fatores que potencialmente alteram a capacidade aeróbica e a tolerância ao
exercício. Assim como em nosso estudo, na revisão sistemática de Mendelson et al. [21] ficou claro que a capacidade
máxima ao exercício era prejudicada em pacientes com SAOS quando comparados com
controles e quando expressos em relação aos valores preditivos. Já, o estudo de
Carvalho et al. [3] verificou que a distância percorrida nos testes de shuttle e TC6M, foi inferior à distância de referência para
indivíduos saudáveis na população brasileira, indicando que os pacientes obesos
e com SAOS apresentavam uma redução na tolerância ao exercício.
Além da redução na
capacidade funcional, o presente estudo teve como achado a diminuição dos
valores de força muscular respiratória e PFE. Resultados divergentes ao de Tassinari et al. [12], em que foram avaliados 19
indivíduos com SAOS e não foi observado prejuízo na função pulmonar e na força
da musculatura respiratória. Entretanto, a população estudada por eles não
incluía pacientes obesos e sim indivíduos com sobrepeso, diferentemente deste
estudo no qual mais de 78% dos pacientes tinham obesidade. Acredita-se que a
redução do PFE está relacionada à redução da capacidade funcional dos pacientes
corroborando o achado de Carvalho et al. [3], que observaram uma diminuição do
VEF1 avaliado pela espirometria, e associou esse achado com a menor tolerância
ao esforço, comprovado também pelo TC6M.
Em relação às
patologias apresentadas, a mais prevalente foi a hipertensão. Na pesquisa de Kanda et al. [22] foi analisado o perfil clínico,
antropométrico e metabólico de pacientes com apneia do sono, na qual 90% da população
estudada apresentava HAS, semelhante aos nossos achados. O estudo
epidemiológico sobre a relação entre SAOS e HAS mais citado na literatura é o
coorte de Peppard et al. [23] que acompanharam
709 indivíduos por oito anos e encontraram uma associação entre a SAOS e a
hipertensão, mesmo em pacientes com apneia do sono leve e moderada. A maioria
das evidências verifica a relação positiva entre SAOS e hipertensão, doença
arterial coronariana, fibrilação atrial, acidente vascular cerebral e
insuficiência cardíaca [24].
Este estudo possui
limitações, entre elas estão o tamanho reduzido da amostra, escassez de estudos
recentes sobre a função pulmonar de indivíduos com apneia do sono, avaliação de
somente um grupo de pacientes com SAOS não havendo um grupo controle de obesos
sem SAOS, e o uso do CPAP por alguns indivíduos. Desta forma, estudos com
amostras maiores, ensaios clínicos randomizados e metodologia rígida são
imprescindíveis para a elucidação da fisiopatologia da síndrome, principalmente
no que se refere a comprometimentos pulmonares já que a literatura possui uma
maior variedade de artigos no âmbito de comprometimento cardiovascular na SAOS.
Conclusão
Conclui-se que na
amostra de indivíduos com apneia do sono grave e moderada, a força muscular
respiratória, o pico de fluxo expiratório e a capacidade funcional mostraram-se
reduzidas. Essas alterações podem indicar a necessidade de intervenções
fisioterapêuticas para a redução de fatores de risco cardiopulmonares e
estratégias de treinamento mais específicas para essa população.
Referências
- Wimms A, Woehrle
H, Ketheeswaran S, Ramanan D, Armitstead
J. Obstructive sleep apnea in women: specific issues and interventions. Biomed Res Int 2016:1-9. https://doi.org/10.1155/2016/1764837
- Silva MMM, Tavares TE,
Pinto VSR. A relação entre a apneia e hipopneia
obstrutiva do sono, respiração oral e obesidade com enfoque no tratamento
fonoaudiológico: um estudo bibliográfico. Disturb Comun 2015;27(2):355-363. Disponível em:
https://revistas.pucsp.br/index.php/dic/article/view/20790
- Carvalho TMCS, Soares
AF, Climaco DCS, Secundo IV, Lima AMJ. Associação
entre função pulmonar, força muscular respiratória e capacidade funcional de
exercício em indivíduos obesos com síndrome da apneia obstrutiva do sono. J Bras Pneumol 2018;44(4):279-84.
https://doi.org/10.1590/s1806-37562017000000031
- Zhang
M, Liu Y, Liu Y, Yu F, Yan S, Chen L et al. Effectiveness
of oral appliances versus continuous positive airway pressure in treatment of
OSA patients: An updated meta-analysis. Cranio
2019;37(6):347-64. https://doi.org/10.1080/08869634.2018.1475278
- Butner
KL, Hargens TA, Kaleth AS,
Miller L, Zedalis D, Herbert WG. Association of
obstructive sleep apnea severity with exercise capacity and health-related
quality of life. North Am J Med Sci 2013;5(6):362-6.
https://doi.org/10.4103/1947-2714.114168
- Kline
CE, Crowley EP, Ewing GB, Burch JB, Blair SN, Durstine
JL et al. The effect of exercise training on obstructive sleep apnea and sleep
quality: a randomized controlled trial. Sleep 2011;34(12):1631-40. https://doi.org/10.5665/sleep.1422
- Lin
HC, Chiang LL, Ong JH, Tsai K, Hung CH, Lin CY. The effects of threshold
inspiratory muscle training in patients with obstructive sleep apnea: a
randomized experimental study. Sleep Breathing 2019;24(1):201-9. https://doi.org/10.1007/s11325-019-01862-y
- Souza AKF, Andrade AD,
Medeiros AIC, Aguiar MIR, Rocha TDS, Pedrosa RP et al. Effectiveness
of inspiratory muscle training on sleep and functional capacity to exercise in
obstructive sleep apnea: a randomized controlled trial. Sleep Breath
2017;22(3):631-39. https://doi.org/10.1007/s11325-017-1591-5
- Kuo YC, Song TT, Bernard JR, Liao YH.
Short-term expiratory muscle strength training attenuates sleep apnea and
improves sleep quality in patients with obstructive sleep apnea. Respir Physiol Neurobiol 2017;243:86-91. https://doi.org/10.1016/j.resp.2017.05.007
- Javaheri S, Barbe
F, Rodriguez FC, Dempsey JA, Khayat R, Javaheri S et
al. Sleep apnea. Journal of the American College of Cardiology
2017;69(7):841-58. https://doi.org/10.1016/j.jacc.2016.11.069
- Berger
M, Kline CE, Cepeda FX, Rizzi CF, Chapelle C, Laporte S et al. Does obstructive sleep apnea affect exercise capacity and the
hemodynamic response to exercise? An individual patient data and aggregate
meta-analysis. Sleep Medicine. 2019;45:42-53. https://doi.org/10.1016/j.smrv.2019.03.002
- Tassinari CCR, Piccin CF, Beck MC, Scapini F,
Oliveira LCA, Signor LU et al. Capacidade funcional e
qualidade de vida entre sujeitos saudáveis e pacientes com apneia obstrutiva do
sono. Rev USP Medicina
2015;49(2):152-9. https://doi.org/10.11606/issn.2176-7262.v49i2p152-159
- American
Thoracic Society/European Respiratory Society. ATS/ERS. Statement on
respiratory muscle testing. Am J Respir Crit Care Med
2002;166(4):518-624. https://doi.org/10.1164/rccm.166.4.518
- Neder JA, Andreoni S, Lerario MC, Nery LE. Reference values for lung function tests. II. Maximal respiratory
pressures and voluntary ventilation. Braz J Med Biol
Res 1999;32(6):719-27. https://doi.org/10.1590/S0100-879X1999000600007
- Leiner GC, Abramowitz S, Small MJ, Stenby VB, Lewis WA. Expiratory peak flow rate. Standard
values for normal subjects. Use as a clinical test of ventilatory function. Am
Rev Respir Dis 1963:644-51. https://doi.org/10.1164/arrd.1963.88.5.644
- American
Thoracic Society. Guidelines for the six-minute walk test. Am J Respir Crit Care Med. Statement 2002;166(1):111-7.
https://doi.org/10.1164/ajrccm.166.1.at1102
- Enright
PL, Sherrill DL. Reference equations for the six-minute walk in healthy adults.
Am J Respir Crit Care Med 1998;158(5):1384-87.
https://doi.org/10.1164/ajrccm.158.5.9710086
- Hein
M, Lanquart JP, Loas G, Hubain P, Linkowski P. Prevalence
and risk factors of moderate to severe obstructive sleep apnea syndrome in
insomnia sufferers: a study on 1311 subjects. Resp Res 2017;18(1):1-10.
https://doi.org/10.1186/s12931-017-0616-8
- Lim
YH, Choi J, Kim KR, Shin J, Hwang KG, Ryu S et al. Sex-specific
characteristics of anthropometry in patients with obstructive sleep
apnea. Ann Otol Rhinol
Laryngol 2014;123(7):517-23.
https://doi.org/10.1177/0003489414526134
- Valipour A. Gender-related
differences in the obstructive sleep apnea syndrome. Pneumologie
2012;66(10):584-8. https://doi.org/10.1055/s-0032-1325664
- Mendelson
M, Marillier M, Bailly S, Flore P, Borel J-C, Vivodtzev I et al.
Maximal exercise capacity in patients with obstructive sleep apnea syndrome: a
systematic review and meta-analysis. Eur Resp J 2018;51(6):1-51.
https://doi.org/10.1183/13993003.02697-2017
- Kanda
GM, Priore NC, Toledo C, Shimizu RN, Arata YP,
Gonzaga C et al. Perfil
clínico e laboratorial de pacientes com e sem apneia obstrutiva do sono. Rev Soc Bras
Clin Med
2018;16(2):108-112. Disponível em: http://docs.bvsalud.org/biblioref/2018/09/913371/162108-112.pdf
- Peppard PE, Young T, Palta M, Skatrud J. Prospective
study of the association between sleep-disordered breathing and
hypertension. New
Eng J of Med
2000;342(19):1378-84. https://doi.org/10.1056/NEJM200005113421901
- Gonzaga
C, Bertolami A, Bertolami M, Amodeo C, Calhoun D. Obstructive sleep apnea,
hypertension and cardiovascular diseases. J Hum Hypertens
2015;29(12):705-12. https://doi.org/10.1038/jhh.2015.15