Fisioter Bras 2022;23(4):580-94
ARTIGO
ORIGINAL
Prevalência
de incontinência urinária e fatores associados em mulheres internadas em uma
unidade cirúrgica de hospital público
Prevalence of urinary incontinence and associated
factors in women admitted to a public hospital surgical unit
Leili Laiara Tochetto*, Regina Helena Senff
Gomes, D.Sc.*, Rubneide
Barreto Silva Gallo, D.Sc.**,
Arlete Ana Motter, D.Sc.***
*Complexo
Hospital de Clínicas da Universidade Federal do Paraná (CHC-UFPR), **Docente do
Departamento de Prevenção e Reabilitação em Fisioterapia da UFPR, ***Docente do
Departamento de Prevenção e Reabilitação em Fisioterapia e do PPG em Saúde
Coletiva da UFPR
Recebido
em 31 de março de 2021; Aceito em 15 de junho de 2022.
Correspondência: Arlete Ana Motter,
Universidade Federal do Paraná, Setor de Ciências Biológicas - Curso de
Fisioterapia, Av. Cel. Francisco Heráclito dos Santos, S/N, Jardim das Américas
81531-900 Curitiba PR
Leili Laiara Tochetto: leililaiarat@gmail.com
Regina
Helena Senff Gomes: senffgomes@hotmail.com
Rubneide Barreto Silva Gallo:
rubneidegallo@gmail.com
Arlete
Ana Motter: arlete.motter@gmail.com.br
Resumo
Introdução: A incontinência urinária (IU) é um
frequente distúrbio subnotificado devido ao seu estigma. A prevalência é maior
em mulheres, contudo varia de acordo com fatores de risco. Objetivo:
Avaliar a prevalência de IU e fatores de risco associados em mulheres
internadas em unidade cirúrgica de hospital público. Métodos: Estudo
transversal, com mulheres internadas em uma unidade cirúrgica de hospital
público, no pré e pós-operatório de cirurgias
abdominais, com idade acima de 18 anos. Aplicou-se uma ficha de avaliação,
coletadas medidas antropométricas e os questionários ICIQ-OAB e ICIQ-SF para
avaliar os sintomas de bexiga hiperativa e o impacto da IU na qualidade de
vida. Resultados: 42 mulheres, com idade média de 54,5 anos. Alta
prevalência de IU na amostra (61,6%) e de urgência e incontinência de urgência,
66,7% e 61,9% respectivamente. O escore para bexiga hiperativa mostrou-se leve;
para qualidade de vida na IU e gravidade da perda, o impacto foi moderado.
Fatores de risco como raça branca, climatério, autorrelato
de IU, constipação, rinite e sinusite, prolapso de bexiga e consumo de cafeína
apresentaram associação com IU ou bexiga hiperativa (p < 0,05). Conclusão:
Alta prevalência IU e a associação aos diversos fatores de risco são achados
importantes para dispor de medidas de avaliação para abordagem da IU,
encaminhamentos educacionais e reabilitadores, independentemente do nível de
complexidade que o indivíduo esteja inserido.
Palavras-chave: incontinência; bexiga hiperativa;
urgência urinária; qualidade de vida.
Abstract
Background: Urinary
incontinence (UI) is a frequent underreported disorder due to its stigma. Its
prevalence is higher in women; however, it varies according to risk factors. Objective:
To evaluate the prevalence of UI and associated risk factors in women admitted
to a surgical unit of a public hospital. Methods: Cross-sectional study
with women admitted to a surgical unit of a public hospital, in the pre and
postoperative period of abdominal surgeries, aged over 18 years. An evaluation
form was applied; anthropometric measurements and the questionnaires ICIQ-OAB
and ICIQ-SF were collected to assess symptoms of overactive bladder and the
impact of UI on quality of life. Results: 42 women, with an average age
54.5 years. High prevalence of UI in the sample (61.6%) and urge and urge
incontinence, 66.7% and 61.9% respectively. The ICIQ-OAB score was (5.95 ±
2.99) and the ICIQ-SF was (5.52 ± 3.5). The score for overactive bladder was
mild; for quality of life in UI and severity of loss, the impact was moderate.
Risk factors such as white race, climacteric, self-reported UI, constipation,
rhinitis and sinusitis, bladder prolapse and caffeine consumption were
associated with UI or overactive bladder (p < 0,05). Conclusion: The
high prevalence of UI and its association with several risk factors are
important findings to aid determine assessment measures to approach UI,
including educational and rehabilitative referrals, regardless the level of
healthcare assistance the person is inserted.
Keywords: incontinence; overactive bladder;
urinary urgency; quality of life.
Introdução
As
disfunções do assoalho pélvico compreendem um grupo de distúrbios miccionais,
ginecológicos, colorretais, sexuais e estão associados a fatores de risco
multifacetados como sexo, idade, condições físicas e/ou mentais, multiparidade, obesidade, procedimentos cirúrgicos entre
outros [1,2].
A
incontinência urinária (IU) é definida como uma perda involuntária de urina
[3]. Podendo ser classificada em incontinência urinária de esforço (IUE), como
por exemplo ao tossir, espirrar, correr; incontinência urinária de urgência
(IUU) e Bexiga Hiperativa (BH) com urgência urinária com ou sem perda urinária,
com frequência e noctúria; e incontinência urinária
mista (IUM) [4,5].
Considerada
de alta incidência no sexo feminino, a IU atinge 40% de mulheres entre 30 e 69
anos e 80% na população idosa [6], no entanto somente 30% a 45% desta população
procura tratamento, principalmente devido ao desconforto social [7].
Tais
condições repercutem no bem-estar físico, psicológico e social da mulher, e sua
subnotificação, inviabiliza o tratamento da IU, aumentando ainda mais o risco
de desenvolver outras disfunções como infecções urinárias e consequentemente
reduzindo sua qualidade de vida [6].
O
objetivo deste estudo foi avaliar a prevalência de incontinência urinária e
fatores associados em mulheres internadas em uma unidade cirúrgica de um
hospital público.
Métodos
Trata-se
de estudo transversal, descritivo e observacional. A pesquisa foi realizada em
um Hospital universitário de nível terciário de atendimento exclusivo pelo
Sistema Único de Saúde (SUS), localizado em Curitiba/PR, na unidade de
internação da Clínica Cirúrgica.
A
coleta de dados foi realizada nos meses de março a julho de 2019, após a
aprovação pelo Comitê de Ética do Hospital de Clínicas da Universidade Federal
do Paraná sob o número parecer sob parecer nº 3606712 (CAAE: 69364317.2.0000.0096)
Amostra
A
amostra foi composta por 42 participantes. Os critérios de inclusão foram:
indivíduos do sexo feminino, com idade a partir de 18 anos, internados na
Clínica Cirúrgica de um hospital público de Curitiba, Paraná, no pré ou pós-operatório de cirurgia abdominal. Foram
excluídos os participantes com diagnóstico de doenças neurológicas, no pré ou pós-operatório de cirurgias pélvicas e que não
concordaram em participar da pesquisa.
Procedimentos
As
participantes foram avaliadas por meio de uma ficha de avaliação contendo dados
sociodemográficos, hábitos de vida, comorbidades, alterações do trato urinário
e intestinal, história ginecológica e obstétrica, urológica e variáveis
cirúrgicas.
Foi
aplicado o International Consultation on Incontinence Questionnaire Overactive Bladder (ICIQ-OAB)
para avaliar os sinais de bexiga hiperativa fornecendo o impacto dos sintomas
de frequência urinária, noctúria e incontinência
urinária e urgência urinária. O instrumento apresenta 4 domínios, com pontuação
geral de zero a 16 pontos, e quanto maior o valor pior a gravidade dos sintomas
[8].
Para
a avaliação da frequência, gravidade e impacto da IU na qualidade de vida foi
utilizado o International Consultation on Incontinence Questionnaire – Short
Form (ICIQ-SF), composto por quatro questões que
avaliam a frequência, a gravidade, impacto da IU e oito itens de
autodiagnostico das causas ou a situações de IU vivenciadas pelas pacientes.
Para pontuação relacionada à qualidade de vida considerou-se: 0-nenhum impacto;
1-3: leve; 4-6: moderado; 7-9: grave; 10: muito grave; e relacionada à
gravidade da perda de urina: 0-5: leve; 6-12: moderado; 13-18: grave; 19-21:
muito grave15 [9].
Análise
estatística
Os
dados coletados foram analisados de forma descritiva (tabela de frequências
absoluta e relativa, média, desvio padrão e intervalo de confiança) e
analítica. As variáveis numéricas foram observadas quanto à distribuição de
normalidade por meio do teste de Shapiro-Wilk. O teste qui-quadrado
foi utilizado na a análise da associação entre os dados categóricos (raça,
estado reprodutivo, autorrelato de perda de urina,
constipação, rinite/sinusite, prolapso de bexiga e consumo de cafeína) e os
questionários ICIQ-OAB e ICIQ-SF.q-quadrado
para uma amostra. Para verificação da significância estatística foi adotado
alfa de 5% (p ≤ 0,05).
Resultados
Foram
avaliadas 42 mulheres, com idade média de 54,5 ± 12 anos, sendo 22 (52,4%)
avaliadas no pré-operatório e 20 (48,6%) no pós-operatório.
Em
relação as cirurgias realizadas eram 9 (21,4%) colelitíases, 3 (7,1%)
bariátricas, 2 (4,8%) neoplasias de trato gastrointestinal e outras 6 (14,4%)
incluíram laparotomias exploratórias e biópsias hepáticas.
Quanto
aos antecedentes cirúrgicos 10 participantes (23,8%) relataram não ter
realizado cirurgia prévia, 21 (50%) haviam sido submetidas à cirurgia abdominal
e as outras 11 (26,2%) à cirurgia pélvica.
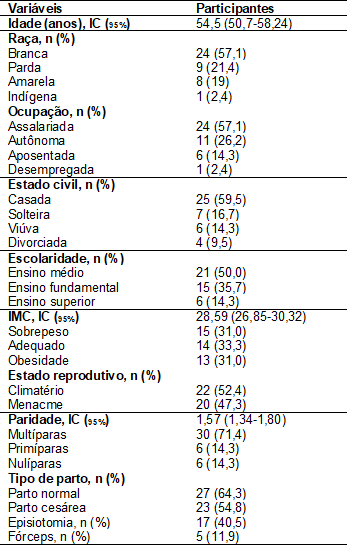
Houve
predomínio da raça branca, assalariada e casada. O nível de escolaridade
predominante foi o ensino médio.
A
avaliação do IMC constatou o sobrepeso em quinze participantes da pesquisa, 33
apresentaram a circunferência abdominal ≥ 88cm.
Das
42 participantes da pesquisa, 22 estavam no climatério, 30 eram multíparas e 27
haviam tido parto normal, das quais 17 foram submetidas a episiotomia (Tabela
I).
Tabela
I - Perfil das
participantes do estudo
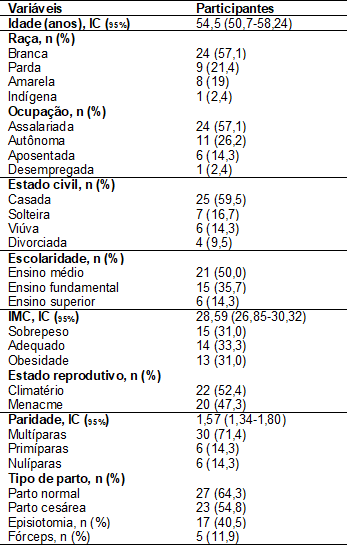
IC95%
= intervalo de confiança 95%; IMC = Índice de Massa Corporal
As
comorbidades associadas mais prevalentes foram as endócrino-metabólicas
(Síndrome Metabólica e Diabetes Mellitus), seguida das cardíacas (hipertensão
arterial sistêmica) e queixas respiratórias (rinite e sinusite).
Quanto
às variáveis ginecológicas houve o predomínio da dor pélvica crônica, nas
urológicas a incontinência urinária e a constipação nas coloproctológicas.
A avaliação dos hábitos de vida apontou o tabagismo e o uso de cítricos e
cafeína no consumo alimentar (Tabela II)
Tabela
II - Comorbidades
associadas e hábitos de vida
Dentre
as 42 participantes, 27 (61,9%) das mulheres autorrelataram
incontinência urinária.
Na
Tabela III consta a média e desvio padrão do impacto dos sintomas de bexiga
hiperativa e a pontuação total pelo questionário ICIQ-OAB.
Tabela
III - Sintomas de
bexiga hiperativa pelo ICIQ-OAB
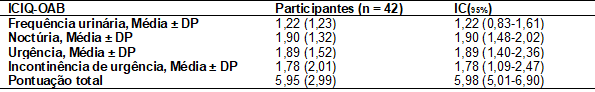
IC95%
= intervalo de 95% de confiança; DP = desvio-padrão
Na
amostra total a média de frequência urinária foi de 1 a 6 vezes na semana, com
relação à noctúria 33 (78,5%) das participantes
referiram interromper o sono devido a necessidade de urinar em uma frequência
de 1 a 2 vezes por noite. A prevalência de urgência e incontinência de
urgência, 66,7% e 61,9% respectivamente referiram alterações.
A
pontuação média geral do ICIQ-OAB foi de 5,95 (±2,99), mas quando avaliado
somente aquelas com sintomas de urgência ou urge incontinência essa pontuação
elevou-se para 7,89 (±1,91).
A
Tabela IV apresenta a prevalência de IU nas mulheres que autorrelataram
perda de urina, na qual resta evidenciado que 47,5% relata a perda antes de
chegar ao banheiro.
Tabela
IV - Impacto e
prevalência de incontinência urinária pelo ICIQ-SF
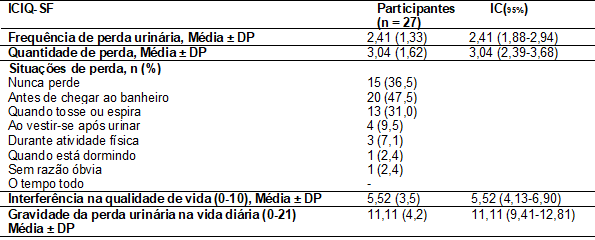
IC95%
= intervalo de 95% de confiança; DP = desvio-padrão
Das
27 incontinentes, 8 (19,5%) perdem urina uma vez por semana, 10 (24,4%) 2 a 3
vezes por semana, 1(2,4%), uma vez por dia, 6(14,6%) diversas vezes por dia, e
2(4,9%) o tempo todo. Quanto à quantidade de perda urinária, 28 (68,2%)
referiram perder de pequena a grande quantidade de urina. Quanto às principais
situações que levaram à perda de urina, 20 (47,5%) disseram perder urina antes
de chegar ao banheiro e 13 (31%) quando tosse ou espirra.
O
impacto da interferência na qualidade de vida (5,52 ± 3,5) e a gravidade da
perda urinária na vida diária (11,11 ± 4,2) foram moderados.
Encontramos
associações (p ≤ 0,05) entre o ICIQ-SF e o ICIQ-OAB e entre variáveis
sociodemográficas, ginecológicas, obstétricas, comorbidades e hábitos de vida
das participantes do estudo (Tabela V).
Tabela
V - Associação do
escore do ICIQ-OAB e do ICIQ-SF com o perfil das participantes do estudo
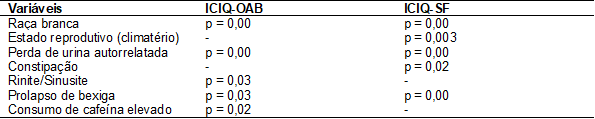
Teste
de Qui-Quadrado (p ≤ 0,05)
Discussão
O
perfil das participantes desta pesquisa foram mulheres adultas, brancas,
assalariadas, casadas, com ensino médio completo, estavam no período
reprodutivo e não reprodutivo, multíparas de parto cesárea e normal, a maioria
em sobrepeso e obesidade, com risco cardiovascular elevado.
A
perda de urina foi autorrelatada por 27 (61,9%)
mulheres da presente pesquisa e este autorrelato
mostrou associação com as respostas aos questionários ICIQ-SF e ICIQ-OAB (p =
0,00). No ICIQ-SF 15 (36,5%) das mulheres nunca perdeu urina, enquanto 27
(63,5%) referiram IUU e IUE, o que se torna importante na prática clínica
questionar essa mulher sobre perdas urinárias.
Vale
destacar que a maioria das participantes incontinentes estavam com mais de 50
anos, mostrando que a idade é um fator de risco para a IU [10]. Há associação
da IU e a menopausa [11], pois está relacionada ao declínio de estrogênio que
repercute na função e integridade da musculatura pélvica, levando a IU [12,13,14].
No estudo 22 (52,4%) participantes estavam em fase não reprodutiva, ou seja, no
climatério, e observou-se associação com IU pelo ICIQ-SF (p = 0,03). Em
contrapartida, estudos com mulheres multíparas no período pós-menopausa
mostraram que a idade não foi um fator de risco para IU [15,16].
A
redução de estrogênio diminui a vascularização e promove atrofia do tecido
conjuntivo, contribui para que a bexiga e uretra se tornem mais atróficas
gerando sintomas como atrofia vulvovaginal, alteração
na frequência urinária, urgência urinária, incontinência de urgência e noctúria, característicos da Síndrome Genito-Urinária
da Menopausa [17,18]. A prevalência de bexiga hiperativa é maior em mulheres no
pós-menopausa e está vinculada a uma pior qualidade de vida, constrangimento,
fadiga causada pela noctúria, aumento do risco de
infecções entre outros [6,19].
A
paridade [15] e via de parto [20] também são fatores que influenciam na
frequência de IU. No estudo de Townsed et al.
[15], analisando a presença de IU em mulheres no período pós-menopausa, notaram
que as chances de IU aumentam entre as mulheres com ≥ 4 filhos,
comparando-as com nulíparas. A prevalência de IU aumentou em um grupo de
idosas, com maior número de gestações, de acordo com a pesquisa de Carvalho et
al. [16]. Nosso estudo mostrou que 71,4% da amostra eram multíparas,
contudo, não houve associação com IU. Quanto à via de parto, neste estudo, a
mais predominante foi a vaginal (64,3%). O parto vaginal apresenta maior
associação com IUE e IUU [20], devido as alterações na musculatura do assoalho.
Sabe-se que independente da vida de parto, a gestação por si só é um fator de
risco para a IU. Consideramos a remodelação do tecido conjuntivo associado ao
aumento da mobilidade da bexiga e diminuição da resistência uretral, como
mudanças fisiológicas que se associam à IU [21].
A
raça branca apresentou associação em nosso estudo entre IU e bexiga hiperativa
pelo ICIQ-SF e ICIQ-OAB (p = 0,00) o que corrobora com estudos que mostram
maior associação entre a etnia branca se comparada com negros e hispânicos
[10]. Quanto aos sintomas de bexiga hiperativa, mulheres de etnia negra
apresentam maiores taxas [22].
A
obesidade e sua associação com a IU tem sido objeto de estudo para muitos
pesquisadores da área. A IU aumenta em até cinco vezes, passando de 9,7% em
indivíduos mais jovens com um IMC < 25 kg/m2 para 48.4% em
indivíduos com mais idade e com IMC ≥ 35 kg/m2 [23,24]. A
relação entre a obesidade e IUE é resultante da alta pressão intra-abdominal
produzida pelo excesso de peso na região da cintura-quadril causando um aumento
da pressão intravesical com consequente alteração no
funcionamento do trato urinário [25,26]. Isso mostra a importância de uma
intervenção voltada para a perda de peso, uma vez que a obesidade é um fator de
risco modificável para IU [27]. A média do IMC no presente estudo foi de 28,59,
e 66,7% das mulheres enquadraram-se em sobrepeso e obesidade, destas 42,8%
relataram IU. O risco de IU aumenta naqueles com maior tempo de obesidade
(> 30 anos) se comparados com indivíduos obesos por um período de tempo menor
(de 5 a 10 anos) [28,29].
Há
relação entre fatores metabólicos e o surgimento da bexiga hiperativa e IU.
Obesidade, diabetes e em menor grau a hipertensão têm sido associadas a IU, a
qual pode ser considerada uma possível consequência da síndrome metabólica
[30]. Além disso a relação entre HAS e IU se dá pela carga excessiva na bexiga
após o tratamento com diuréticos [24]. Já em relação à DM, evidências sugerem
que o desequilíbrio metabólico secundário à hiperglicemia causa hiperatividade
na bexiga, levando à IU [31]. No entanto, não foram observadas associações
destas variáveis com a IU no presente estudo.
Quanto
ao relato de rinite e sinusite, as mesmas apresentaram associação com os
sintomas de bexiga hiperativa pelo ICIQ-OAB (p = 0,03). Isto pode ser
ocasionado pela tosse ou espirros como resultado do aumento da pressão
intra-abdominal e de uma contração do detrusor, o que leva a IU [32].
Entre
as variáveis ginecológicas no presente estudo, 33,3% relataram dor pélvica
crônica (DPC) e 2,4% prolapso de bexiga, este último mostrou associação com IU
e bexiga hiperativa (p = 0,00 e p = 0,03 respectivamente). O prolapso de órgão
pélvico (POP) está presente em até 65% das mulheres sendo mais comum na idade
avançada e é decorrente da deficiência de estrogênio que se associa ao
relaxamento das estruturas da pelve [33].
A
IUU e bexiga hiperativa estão associadas à constipação, devido a fraqueza dos
músculos do assoalho pélvico e aumento da pressão abdominal e urinária [4,33].
Em nossa amostra fatores coloproctológicos estavam
correlacionados a IU por meio do ICIQ-SF (p = 0,002).
A
atividade física é fator de risco modificável para IU e está vinculada a
menores chances de IU [34]. Neste estudo, a atividade física foi exercida
apenas por 16,7% das participantes. Um dos fatores que levam à redução da
atividade física é o escape urinário durante a prática [35].
Vimos
que há associação de bexiga hiperativa de acordo com o ICIQ-OAB (p = 0,02)
quanto ao consumo elevado de cafeína. Esta associação entre o consumo de
cafeína e IU diverge em estudos que mostram ocorrência de bexiga hiperativa em
indivíduos que ingeriam pimenta, cafeína e bebidas carbonatas,
enquanto outras pesquisas sugerem que a mesma pode ser um fator protetor para
alterações do trato urinário [36,37]. E, apesar dos estudos mostrarem que há
associação entre bexiga hiperativa e IU com o tabagismo [38] não encontramos
associação com esta variável.
Referente
às associações entre os fatores de risco, utilizando os questionários ICIQ-OAB
e ICIQ-SF, o primeiro mostrou um comprometimento leve (5,95 ± 2,99) para bexiga
hiperativa na amostra geral e um comprometimento moderado para IU. Estudos que
usaram o ICIQ-OAB indicam que em mulheres com idade média de 37 anos o escore é
considerado leve, porém, quando aplicado em mulheres idosas, multíparas e com
IMC elevado esse escore tende a elevar-se [39,40]. Estudos utilizando o ICIQ-SF
mostram que em mulheres incontinentes acima de 60 anos o impacto da qualidade
de vida é considerado grave e há maior predomínio da IUE [3].
Há
associações em nossa pesquisa, entre os fatores para IU e o ICIQ-SF para
qualidade de vida e ICIQ-OAB para sintomas de bexiga hiperativa. Estes dados
podem servir de subsídios para a avaliação da população com IU, servindo como
base para a abordagem educacional e direcionadora na população em termos de
prevenção e minimização de riscos.
O
autorrelato de IU não é comum devido ao impacto
causado pelo constrangimento, por isso a importância de se dispor de medidas de
avaliação para a abordagem da IU e encaminhamentos educacionais e
reabilitadores.
Algumas
limitações em nosso estudo podem ser observadas, como a falta de estrutura
física para o uso de instrumentos de avaliação mais específicos. Para
diminuição dos vieses do estudo optou-se pela aplicação somente no sexo
feminino, com isso ressaltamos que novos delineamentos sejam feitos ao sexo
masculino. Entre as variáveis que não apresentaram relação com a IU, como
obesidade, sugere-se o aumento no número da amostra e um embasamento maior nas
variáveis de composição corporal, perfil lipídico e endócrino.
Conclusão
Observou-se
no presente estudo alta prevalência de IU em mulheres internadas em uma unidade
cirúrgica no pré e pós-operatórios de cirurgia
abdominal. Os principais fatores de risco associados bexiga hiperativa e
incontinência urinária foram a raça branca, climatério, perda de urina autorrelatada, constipação, rinite e sinusite, prolapso de
bexiga e consumo de cafeína. Tais achados são importantes para que se disponha
de medidas de avaliação para abordagem da IU, bem como promover encaminhamentos
educacionais e reabilitadores, independentemente do nível de complexidade que o
indivíduo está inserido.
Conflitos
de interesse
Não
houve conflito de interesses.
Fontes
de financiamento
Não
houve recebimento de financiamento para a pesquisa.
Contribuição
dos autores
Concepção
e desenho da pesquisa:
Tochetto LL, Gomes RHS, Gallo
RBS, Motter AA; Coleta de dados: Tochetto LL; Análise e interpretação dos dados: Tochetto LL, Gomes RHS, Gallo
RBS, Motter AA; Análise estatística: Gallo RBS, Motter AA; Redação
do manuscrito: Tochetto LL, Gomes RHS, Gallo RBS, Motter AA; Revisão
crítica do manuscrito quanto ao conteúdo intelectual importante: Gomes RHS,
Gallo RBS, Motter AA
Referências
- Shimonov M, Groutz A, Schachter P, Gordon D. Is bariatric surgery the
answer to urinary incontinence in obese women? Neurol Urodyn 2017;36:1. doi: 10.1002/nau.22909 [Crossref]
- Okunola TO, Olubiyi OA, Omoya S, Rosiji B, Ajenifuja KO. Prevalence and risk factors for urinary incontinence in pregnancy in Ekere-Ekiti, Nigeria. Neurourol Urodyn 2018;37:8. doi: 10.1002/nau.23726 [Crossref]
- Padilha
JF, Silva AC, Mazo GZ, Marques CMG. Investigação da
qualidade de vida de mulheres com incontinência urinária. Arq Ciênc Saúde
UNIPAR [Internet]. 2018 [cited 2019 July 9];221:1.
Available from: https://www.revistas.unipar.br/index.php/saude/article/viewFile/6302/356
- Liu L, Zhang Y, Gong J, Chen X. Effects of different
treatment methods on the clinical and urodynamic state of perimenopausal women
with stress urinary incontinence. Iran J Public Health [Internet]. 2018 [cited
2019 May 5];47:8. Available from:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6123584/
- Nygaard IE. Evidence-based treatment for mixed urinary incontinence. JAMA 2019;322:11. doi: 10.1001/jama.2019.12659 [Crossref]
- Palma T, Raimondi M, Souto
S, Fozzatti C, Palma P, Riccetto
C. Correlation between body mass index and overactive bladder symptoms in
pre-menopausal women. Rev Assoc Med Bras 2014;60:2. doi: 10.1590/1806-9282.60.02.007 [Crossref]
- Park S, Baek KA. Association
of general obesity and abdominal obesity with the prevalence of urinary
incontinence in women: a cross-sectional secondary data analysis. Iran J Public
Health [Internet]. 2018 [cited 2019 June 15 ];47:6.
Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6077645/
- Pereira SM, Thiel RCC, Riccetto C, Silva JM, Pereira LC, Herrmann V, et al. Validação do International Consultation on Incontinence Questionnaire Overactive Baldder (ICIQ-OAB) para a língua portuguesa. Rev Bras Ginecol Obstet 2010;32:6. doi: 10.1590/S0100-72032010000600004 [Crossref]
- Tamanini JTN, Dambros
M, D’Ancona CAL, Palma PCR, Neto NR. Validação para o português do “International Consultation on Incontinence Questionnaire – Short Form”
(ICIQ-SF). Rev Saúde Pública 2004;38:3. doi: 10.1590/S0034-89102004000300015 [Crossref]
- Leroy LS, Lopes MHBM, Shimo
AKK. Urinary incontinence in women and racial aspects: a literature review.
Text Context Nursing 2012;21:3. doi: 10.1590/S0104-07072012000300026 [Crossref]
- Ajith AK, Rekha A, Duttagupta
S, Murali V, Ramakrishnan D, Krishnapillai V.
Prevalence and factors of urinary incontinence among postmenopausal women
attending the obstetrics and gynecology outpatient service in a Tertiary Health
Care Center in Kochi, Kerala. Indian J Comunnity Med
[Internet]. 2019 [cited 2019 Ago 18]. Available from:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6824164/
- Fantl JA, Cardoso L, McClish
DK. Estrogen therapy in the management of urinary incontinence in
postmenopausal women: a meta-analysis. first report of the hormones and
urogenital therapy committee. Obstet Gynecol [Internet] 1994 [cited 2019] Nov 12];83:1. Available from:
https://pubmed.ncbi.nlm.nih.gov/8272292/
- Hillard T. Pelvic floor function around the menopause
and how to improve it. Climateric 2019;22:3. doi: 10.1080/13697137.2019.1583827 [Crossref]
- Cagnacci A,
Palma F, Carbone M, Grandi G, XhollI
A. Association between urinary incontinence and climacteric symptoms in
postmenopausal women. Menopause 2017;24:1. doi: 10.1097/GME.0000000000000727 [Crossref]
- Townsend MK, Lajous M, Medina-Campos RH, Catzin-Kuhlmann A, López-Ridaura R, Rice MS. Risk factors for urinary incontinence among postmenopausal Mexican women. Int Urogynecol J 2017;28. doi: 10.1007/s00192-016-3196-0 [Crossref]
- Carvalho MP, Andrade FP, Peres W, Martinelli T, Simch F, Orcy RB, et al. O impacto da incontinência urinária e seus fatores associados em idosas. Rev Bras Geriatr Gerontol 2014;17:4. doi: 10.1590/1809-9823.2014.13135 [Crossref]
- Johnston SL. Pelvic floor dysfunction in midlife women. Climateric 2019;22:3. doi: 10.1080/13697137.2019.1568402 [Crossref]
- Bodner-Adler B, Alarab M,
Ruiz-Zapata AM, Latthe P. Effectiveness of hormones
in postmenopausal pelvic floor dysfunction – International Urogynecology
Association research and development – committee opinion. Int Urogynecol J Pelvic Floor Dysfunct
2019;30:277. doi: 10.1007/s00192-019-04070-0 [Crossref]
- Milsom I, Abrams P, Cardozo L, Roberts RG, Thuroff J, Wein AJ. How widespread are the symptoms of an overactive bladder and how are they managed? A population-based prevalence study. BJU International 2001;87:9. doi: 10.1046/j.1464-410x.2001.02228.x [Crossref]
- Fritel X, Tayrac R, Bader G, Savary D, Gueye A, Deffieux X, et al. Preventing urinary incontinence with supervised prenatal pelvic floor exercises: a randomized controlled trial. Obstet Gynecol 2015;126:2. doi: 10.1097/AOG.0000000000000972 [Crossref]
- Gyhagen M, Akervall S, Molin M, Milsom I. The effect of childbirth on
urinary incontinence: a matched cohort study in women aged 60-64 years. Am J Obstetr Ginecol
2019;322e1-322-e17. doi: 10.1016/j.ajog.2019.05.022 [Crossref]
- McKellar K, Abraham, N. Prevalence, risks factors, and treatment for women with stress urinary incontinence in racially and ethnically diverse population. Neurology and Urodynamics 2019;38:3. doi: 10.1002/nau.23930 [Crossref]
- Obesity: preveting and
managing the global epidemic.World
Health Organization. 2000
- Othman AJ, Akervall S, Milson I, Gyhagen M. Urinary incontinence in nulliparous women aged 25-64 years: a national survey. Am J Obstet Gynecol 2017;216:2. doi: 10.1016/j.ajog.2016.09.104 [Crossref]
- Higa R, Lopes HMBM, Turato ER. Psychocultural meanings of urinary incontinence in women: a review. Rev Latinoam Enferm 2008;16:4. doi: 10.1590/S0104-11692008000400020 [Crossref]
- Subak L, Richter H, Hunskaar S. Obesity and urinary incontinence: epidemiology and clinical research update. J Urol 2009;182:6. doi: 10.1016/j.juro.2009.08.071 [Crossref]
- Lai HH, Helmut ME, Smith AR, Wiseman JB, Gillespie BW, Kirkali Z. Relationship between central obesity, general obesity, overactive bladder syndrome and urinary incontinence among male and female patients seeking care for their lower urinary tract symptoms. Urology 2019;123:34-43. doi: 10.1016/j.urology.2018.09.012 [Crossref]
- Mishra GD, Hardy R, Cardozo L, Kuh D. Body weight through adult life and risk or urinary incontinence in middle-aged women: result from a British prospective cohort. Int J Obes 2008;32:9. doi: 10.1038/ijo.2008.107 [Crossref]
- Lamerton TJ, Torquati L, Brown WJ. Overweight and obesity as major, modifiable risk factors for urinary incontinence in young to mid-aged woman: a systematic review and meta-analysis. Obesity Reviews 2018;19. doi: 10.1111/obr.12756 [Crossref]
- John G. Urinary incontinence and cardiovascular disease: a narrative review. Int Urogynecol J 2020;31;857-63. doi: 10.1007/s00192-019-04058-w [Crossref]
- Jiménez-Rodríguez
J, Carbajal-Ramírez A, Meza-Vázquez
H, Moreno-Palacios, Serrano-Brambila
E. Prevalencia de sintomas urinários en mujeres con
diabetes mellitus. Rev Med Ins Mex Seguro Soc
[Internet] 2016 [cited 2022 July 6];54;1, 70-4. Available
from: https://www.redalyc.org/articulo.oa?id=457745148012
- Sinha S, Lakhani D, Singh VP. Cough associated
detrusor overactivity in women with urinary incontinence. Neurology and
Urodynamic 2019;38:3. doi: 10.1002/nau.23928 [Crossref]
- Knorst MR, Cavazzotto K, Henrique M, Resende TL. Intervenção fisioterapêutica em mulheres com incontinência urinária associada ao prolapso de órgão pélvico. Rev Bras Fisioter 2012;16:2. doi: 10.1590/S1413-35552012000200004 [Crossref]
- Nygaard EI, Shaw MJ. Physical activity and the pelvic floor. Am J Obstet Gynecol 2016;214:2. doi: 10.1016/j.ajog.2015.08.067 [Crossref]
- Nygaard I, Girts T, Fultz NH, Kinchen
K, Pohl G, STernfeld B. Is urinary incontinence a
barrier to exercise in women? Am
J Obstet Gynecol 2005;106:2. doi: 10.1097/01.AOG.0000168455.39156.0f [Crossref]
- Azevedo
CR. Qualidade de vida de mulheres com bexiga hiperativa no município de
Sorocaba [Tese] [Internet]. São Paulo: Escola de Enfermagem, Universidade de
São Paulo; 2008. [cited 2022 Jul
18]. Available from:
https://pesquisa.bvsalud.org/portal/resource/pt/biblio-1100485
- Robinson D, Hanna-Mitchell A, Rantell
A, Thiagamoorthy G, Cardozo L. Are we justified in
suggesting change to caffeine, alcohol, and carbonated drink intake in lower
urinary tract disease? Report from the ICI-RS 2015. Neurol Urodyn 2017;36:4. doi: 10.1002/nau.23149 [Crossref]
- Madhu C, Enki D, Drake MJ, Hashim, H. The functional
effects of cigarette smoking in women on the lower urinary tract. Urol Int 2015;95:4. doi: 10.1159/000438928 [Crossref]
- Ferreira
LR. Prevalência de bexiga hiperativa e avaliação do impacto desse diagnóstico
em mulheres de diferentes faixas etárias [Dissertação] [Internet]. Botucatu:
Universidade Estadual Paulista; 2016. [cited 2022
July 6]. Available from:
https://repositorio.unesp.br/handle/11449/137962
- Cavalcante
ECB. Correlação entre os hábitos miccionais e a severidade dos sintomas da
síndrome da bexiga hiperativa em mulheres idosas – resultados preliminares
[Dissertação] [Internet]. Brasília: Centro Universitário de Brasília; 2017. [cited 2022 July 6]. Available from: https://repositorio.uniceub.br/jspui/handle/235/12281
