Fisioter Bras 2021;22(6):951-64
REVISÃO
Postura,
mobilidade diafragmática e função pulmonar em crianças e adolescentes obesos
Posture, diaphragmatic mobility and pulmonary function
in obese children and adolescents
Patrícia
Clara Pereira dos Santos, D.Sc.*, Vanessa Maria da
Silva Alves Gomes, M.Sc.*, Gisélia
Alves Pontes da Silva, D.Sc.**, Gisela Rocha de
Siqueira, D.Sc.**
*Universidade
Federal de Pernambuco (UFPE), **Docente do Departamento de Fisioterapia da
Universidade Federal de Pernambuco (UFPE)
Recebido
em 3 de julho de 2021; aceito em 1 de dezembro de 2021.
Correspondência:
Patrícia Clara Pereira dos Santos, Av. Jorn. Aníbal Fernandes, 173, Cidade
Universitária 50740-560 Recife PE, E-mail: patriciacps@yahoo.com.br
Patrícia
Clara Pereira dos Santos: patriciacps@yahoo.com.br
Vanessa
Maria da Silva Alves Gomes: vanessaalvesfta@gmail.com
Gisélia Alves Pontes da Silva:
giseliaalves@gmail.com
Gisela
Rocha de Siqueira: giselarsiqueira@gmail.com
Resumo
Introdução: A sobrecarga corporal devida à
obesidade contribui no surgimento de alterações no sistema musculoesquelético e
respiratório. Objetivo: Analisar as evidências científicas referentes à
influência da obesidade sobre a postura do tronco, a resposta
cinético-funcional do diafragma e a função pulmonar em crianças e adolescentes.
Métodos: Trata-se de uma revisão de literatura, utilizando as bases de
dados Medline, Cochrane, Embase, Lilacs e Web of Sciences,
nos idiomas
inglês, português e espanhol, nos últimos 10 anos.
Foram utilizados os
descritores: “obesidade’, “postura”,
“diafragma”, “função pulmonar”,
“adolescentes”, “adultos jovens”. Os
critérios de exclusão foram: estudos que
abordaram distúrbios neuromusculares associados, cifoescoliose,
fibrose cística, enfisema pulmonar, asma e DPOC e artigos não disponíveis na
íntegra. Resultados: Foram identificados 226 estudos, porém 10 foram
analisados. Os resultados apontaram que a postura do tronco nos obesos é hipercifótica, hiperlordótica e
com anteversão pélvica, além de apontar indícios de
repercussão na dinâmica respiratória, com redução da mobilidade do diafragma e
dos volumes e capacidades pulmonares. Conclusão: A obesidade contribui
para a ocorrência de hipercifose, hiperlordose e anteversão da pelve, bem como na diminuição da atividade do
diafragma e função pulmonar.
Palavras-chave: obesidade; postura; diafragma; função
pulmonar; crianças; adolescentes.
Abstract
Introduction: The body
overload due to obesity contributes to the emergence of changes in the
musculoskeletal and respiratory system. Objective: To analyze the
scientific evidence regarding the influence of obesity on trunk posture, the
functional kinetic response of the diaphragm and lung function in children and
adolescents. Methods: This is a literature review, using the Medline,
Cochrane, Embase, Lilacs and Web of Sciences
databases, in English, Portuguese and Spanish, in the last 10 years. The
descriptors were “obesity”, “posture”, “diaphragm”, “lung function”,
“adolescents”, “young adults”. The studies that addressed associated
neuromuscular disorders, kyphoscoliosis, cystic fibrosis, pulmonary emphysema,
asthma and COPD and articles not available in full were excluded. Results:
226 studies were identified, however, 10 were analyzed. The results showed that
the trunk posture in obese patients is hyperkyphotic, hyperlordotic
and with pelvic anteversion, in addition to pointing out signs of repercussions
on respiratory dynamics, with reduced diaphragm mobility and lung volume and
capacity. Conclusion: The studies included in this review suggest that
obesity contributes to the occurrence of hyperkyphosis,
hyperlordosis and anteversion of the pelvis, as well
as to a decrease in diaphragm activity and lung function.
Keywords: obesity; posture; diaphragm;
pulmonary function; child; adolescents.
Introdução
A
obesidade é um distúrbio multifatorial caracterizado por acúmulo de gordura
corporal que atinge todas as faixas etárias, sendo a adolescência um dos
períodos mais críticos para a aquisição e manutenção do excesso de peso na vida
adulta [1,2]. A prevalência mundial em 2016 é de 340 milhões de crianças e
adolescentes com idades entre 5 e 19 anos com sobrepeso ou obesidade [2].
Pesquisa nos Estados Unidos indicou que 18,5% dos jovens com idades entre 2 e
19 anos eram obesos, dos quais 5,6% foram classificados na obesidade grave [3].
Dados são semelhantes no Brasil, onde a prevalência da população passou de
11,8% em 2006, para 20,3% em 2019, segundo os dados da Vigilância de fatores de
risco e proteção para doenças crônicas (VIGITEL) [4].
Além
do comprometimento sistêmico, a obesidade pode estar associada à ocorrência de
alterações posturais, principalmente na coluna vertebral, para compensar o
alinhamento vertebral em relação ao centro de gravidade [5,6,7]. Essa
concentração de tecido adiposo na região abdominal pode predispor ao
deslocamento anterior do centro de gravidade levando a adaptações na coluna
vertebral, como a hipercifose dorsal, a protusão dos
ombros, e a hiperlordose lombar [8,9,10]. Apesar da relação entre a adiposidade e
alterações posturais serem observadas, os mecanismos subjacentes a essas
compensações são pouco explicados [8].
No
entanto, é relatado que além das repercussões musculoesqueléticas, a obesidade
central também pode influenciar o funcionamento do sistema respiratório por
provocar insuficiência da ativação dos músculos abdominais e do diafragma e
alteração da mobilidade da caixa torácica [5,11,12]. Essa sobrecarga toracoabdominal limita a mobilidade da parede torácica e
altera a relação de comprimento-tensão do diafragma [12], comprometendo a
função pulmonar [12,13] e consequentemente a força muscular respiratória [14].
Porém,
os mecanismos relacionados a essa redução da função respiratória em obesos não
foram amplamente esclarecidos [13]. Esse impacto negativo sobre os sistemas
musculoesquelético e respiratório é descrito na literatura como diretamente
proporcional ao grau da obesidade em adultos [11,15,16]. No entanto, existem
poucas evidências e com resultados conflitantes em crianças e adolescentes
obesos.
A
presente revisão teve como objetivo analisar os resultados dos estudos
empíricos que avaliaram as influências da obesidade na postura do tronco, na
mobilidade do diafragma e na função pulmonar, tendo em vista a carência de
estudos direcionados a crianças e adolescentes.
Métodos
Trata-se
de um estudo descritivo, do tipo revisão de literatura. Foi realizada uma busca
eletrônica de artigos indexados em cinco bases de dados (Medline, Pubmed, Cochrane, Embase, Lilacs
e Web of Science). A seleção dos estudos foi
realizada por um revisor e, para conferência quanto à elegibilidade dos
estudos, um segundo revisor foi consultado. Para a seleção dos descritores
foram utilizadas as ferramentas MeSH (Medical Subject Headings Section), do Medline, Pubmed, e
do DeCS (Descritores em Ciências da Saúde), do Portal
Biblioteca Virtual de Saúde (BVS), com os seguintes descritores: obesity, posture, diaphragm, pulmonary function, child, adolescents, e suas combinações com os respectivos
operadores booleanos “and” e “or”.
Tendo
em vista a necessidade de uma abordagem atualizada sobre essa temática, foram
incluídos estudos publicados na íntegra em periódicos indexados, em português,
inglês ou espanhol e nos últimos 10 anos. Foram excluídos: 1) artigos que
abordavam distúrbios neurodegenerativos ou neuromusculares associados,
alterações posturais como a cifoescoliose e
alterações respiratórias prévias como fibrose cística, enfisema pulmonar, asma
e DPOC; 2) amostra com faixa etária apenas de adultos e idosos; 3) estudos
repetidos em diferentes bases de dados.
Inicialmente
os artigos foram identificados pelo título e pelo resumo, sendo descartados
aqueles que não atenderam aos critérios de inclusão e exclusão, bem como os
repetidos. A seguir, foi realizada leitura na íntegra dos artigos selecionados.
As informações incluídas nas tabelas I, II e III contemplam a caracterização
dos estudos, métodos de avaliação e os desfechos relacionados postura, mobilidade
diafragmática e na função pulmonar em indivíduos obesos, respectivamente.
Resultados
A
pesquisa identificou 226 artigos e um artigo identificado através de busca
manual. Destes, 109 artigos presentes em diferentes bases de dados foram removidos,
restando 117 artigos. Após leitura dos títulos ou resumos, 10 estudos foram
selecionados para a leitura do texto completo. O processo de busca dos artigos
está descrito no fluxograma (Figura 1).
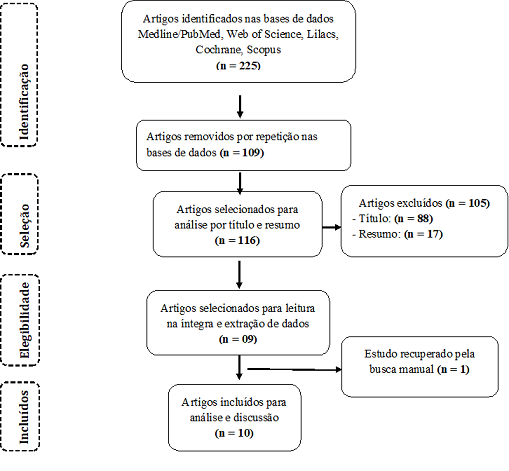
(Liberati
et al., 2009)
Figura
1 - Fluxograma das
etapas de seleção dos artigos de acordo com o PRISMA
Nas
tabelas I, II e III está apresentada uma descrição detalhada dos principais
estudos selecionados sobre obesidade, postura, dinâmica do diafragma e função
pulmonar em jovens, respectivamente. Foram destacados: os autores; o ano de
publicação; o tipo de estudo empregado; as características da amostra; e o
instrumento avaliativo usado.
Tabela
I - Relação entre a
obesidade e postura do tronco
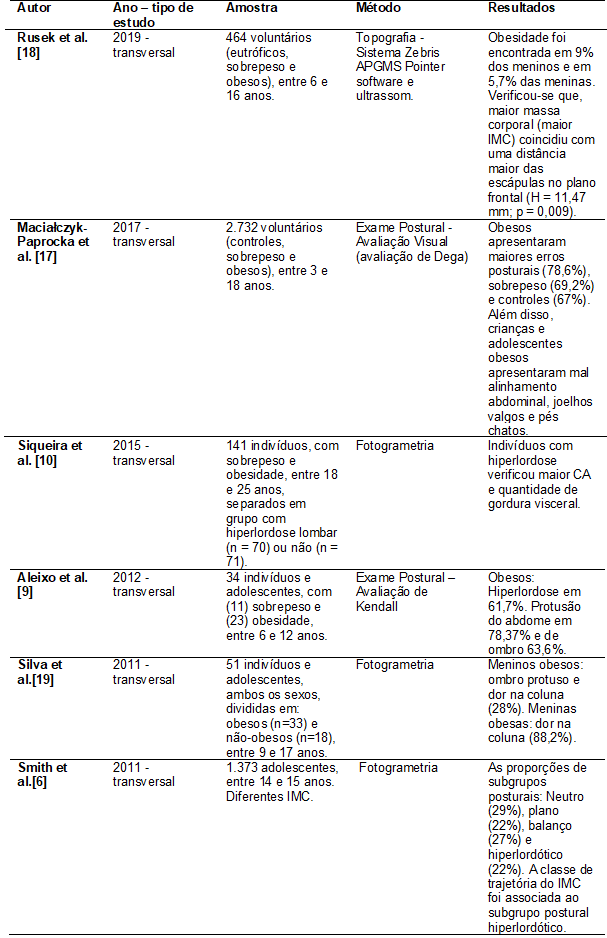
CA
= circunferência abdominal; H = altura; IMC = Índice de Massa Corporal; mm=
milímetros; Nota: Apresentação dos estudos em ordem cronológica
Tabela
II - Relação entre a
obesidade e dinâmica do diafragma
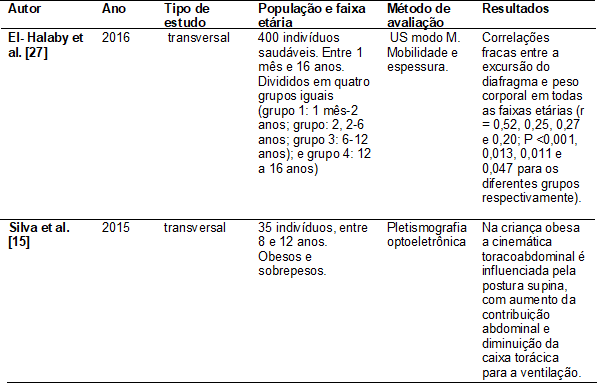
US
= ultrassonografia
Tabela
III - Obesidade e função
pulmonar
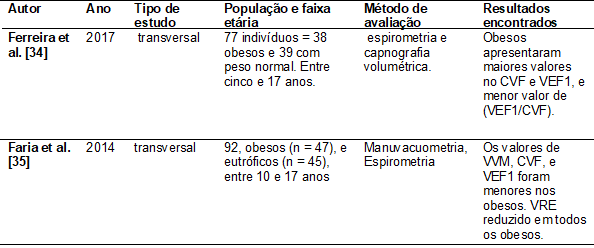
CVF
= Capacidade Vital Forçada; VEF1 = volume expiratório forçado no primeiro
segundo; VEF1/CVF = relação do índice de Tiffeneau;
VRE = volume de reserva expiratória; VVM = ventilação voluntária máxima; Nota:
Apresentação dos estudos em ordem cronológica
Discussão
Alterações
posturais do tronco no obeso
A
associação entre a obesidade, postura do tronco e pelve tem sido estudada
recentemente [7,10,17,18]. Em indivíduos obesos as alterações descritas em
relação ao alinhamento anteroposterior são: hipercifose
dorsal, hiperlordose lombar e alterações no alinhamento pélvico (anteversão e retroversão) [6,9,10,17,18,19]. O acúmulo de
tecido adiposo abdominal, principalmente visceral, provoca anteriorização
do centro de massa do indivíduo e consequentemente adaptação da postura do
tronco, que assume uma posição de translação anterior associada à anteversão dos ilíacos e translação posterior da pelve em
relação à linha média, conforme descrito em algumas pesquisas [7,20].
A
hipercifose torácica é uma alteração postural
presente nos obesos [6,9,17,19], e essa sobrecarga imposta ao sistema osteomioarticular do tronco pode causar danos a toda
biomecânica corporal [10,18,21]. Esse agravo pode provocar outras alterações
posturais devido a mecanismos compensatórios, como a hiperlordose cervical, anteriorização da cabeça, ombros protraídos e tórax
achatado anteriormente [10,18,19]. Estudos de Aleixo et al. [9] e Silva et
al. [19] mostraram que adolescentes obesos possuíam maior protusão de ombro
e abdome. Assim como, estudo de Rusek et al.
[18] verificou maior distância entre as escápulas de obesos.
Além
das alterações posturais, Pan et al. [5] realizaram uma revisão
sistemática e concluíram que a obesidade reduziria também a mobilidade de movimento
torácico. Essa diminuição poderia ser decorrente da sobrecarga adiposa sobre a
região torácica [5,13,22]. Ademais, em crianças com diferentes índices de
massas corporais (IMCs), verificou-se prejuízos à
mobilidade da coluna, decorrentes das compensações posturais, como na
hiperlordose lombar [6]. Esse mecanismo pode promover maior ativação dos
músculos extensores do tronco e promover maior inclinação torácica e ângulo do
tronco [23,24].
Além
das alterações no alinhamento do tronco, o depósito de gordura abdominal pode
afetar a dinâmica respiratória, alterando a mobilidade do músculo diafragma
[12]. Sabe-se que a resposta funcional respiratória pode estar comprometida
devido a uma postura alterada que afeta a caixa torácica, abdome ou pelve [23,25,26].
Poucas evidências acerca dessa associação entre o índice de massa corporal e a
dinâmica do músculo diafragma são relatadas [15,27] (tabela II).
No
entanto, o aumento da circunferência abdominal leva a efeitos mecânicos na
função pulmonar, parcialmente explicado pelo comprometimento do movimento do
diafragma e da parede do tórax [12,13,15,16,22]. Em obesos, o acúmulo de tecido
adiposo ao redor da caixa torácica e abdome promovem uma sobrecarga toracoabdominal limitando a mobilidade da parede torácica e
do diafragma, alterando a função ventilatória [14,16,22,28]. Além disso,
provoca compressão sobre o músculo diafragma [26,28], o que pode alterar a
relação comprimento-tensão deste músculo [16,28]. E assim, influenciar o
funcionamento do sistema respiratório por provocar insuficiência da contração
dos músculos abdominais e do diafragma e alteração da mobilidade da caixa
torácica [6,16,22,28].
Ademais,
são relatadas várias adaptações na estrutura musculoesquelética, incluindo
aumento da deposição lipídica intra e intermuscular
[28,29]. Outra explicação sugere que a obesidade pode alterar o perfil das
fibras musculares, devido ao aumento na expressão das citocinas inflamatórias e
alteração no tipo de fibra muscular, de lenta para a rápida como observado em
estudos experimentais [30]. Estudo de Buras et al.
[29] verificou deposição de adipócitos e colágeno na fibra muscular do
diafragma em ratos obesos que dificultaria o processo contrátil. Corroborando
esses achados, pesquisa recente de Rodrigues et al. [31] observou maior
demanda oxidativa mitocondrial e teor lipídico na fibra muscular de ratos
obesos, sugerindo adaptação nesse fenótipo.
Em
humanos, sugere-se que o impacto negativo sobre o sistema musculoesquelético e
respiratório seria diretamente proporcional ao grau da obesidade em adultos
[13,15,32,33]. Contudo, são escassos os estudos em crianças e adolescentes.
Apenas um estudo, o de El- Halaby et al. [27]
avaliou 400 indivíduos de diferentes idades, pesos corporais e ambos os sexos, para
estipular os valores de referência de mobilidade e espessura diafragmática.
Assim, verifica-se que não há dados suficientes sobre a função diafragmática na
obesidade em jovens, e os achados ainda são incipientes.
Ademais,
a obesidade também contribui no funcionamento do sistema respiratório por
provocar uma insuficiência da contração dos músculos abdominais e do diafragma
e uma alteração da mobilidade da caixa torácica, influenciando na função
pulmonar [15,16,22]. De acordo com o descrito na tabela III, em dois estudos,
os obesos tiveram valores maiores de capacidade vital forçada (CVF), volume
expiratório forçado (VEF1) e índice de Tiffeneau
(VEF1/CVF) [34], e hipoventilação em bases pulmonares
ou atelectasias, além de volume de reserva expiratório (VRE) reduzido [35].
Quanto maior o IMC, mais acentuadas serão as alterações nessas variáveis espirométricas [22], em ambos os sexos, e com menor
tolerância ao exercício [35]. Para avaliação, foram utilizados diversos
instrumentos como a pletismografia optoeletrônica
[22] e a espirometria [34], considerada o padrão-ouro de análise, não-invasiva,
acessível e a mais utilizada nas pesquisas e na clínica [14,16,34,35].
Em
adultos obesos, as alterações respiratórias podem ter relação direta ao IMC
[22,32,33], ou não [36]. No entanto, evidências dessas alterações pulmonares em
crianças e adolescentes são recentes [16,34,35,36]. Revisão sistemática de Winck et al. [37] evidenciou falta de rigor
metodológico nos estudos com relação à função pulmonar em crianças e
adolescentes obesos, apesar da redução nas variáveis (CVF, VEF1 e VEF1/CVF). Os
resultados são distintos na literatura, nos quais se verifica aumento de CVF e
VEF1 associado a uma maior circunferência de cintura [36] ou nenhuma influência
dos parâmetros antropométricos sob a função pulmonar em obesos de baixo grau de
IMC [38]. Esse impacto negativo sobre o sistema respiratório poderia estar
relacionado ao IMC e a circunferência abdominal, no entanto, esses efeitos
mecânicos e metabólicos da obesidade na função pulmonar são pouco esclarecidos
e de complexa estimativa [13,22,39,40].
Nota-se
que a relação entre a função pulmonar e a obesidade entre crianças e adultos
pode diferir. Esses mecanismos não estão esclarecidos acerca da diminuição da
complacência do sistema respiratório em obesos, seja decorrente de redução na
complacência pulmonar ou da parede do tórax, ou uma combinação de ambos
[13,39,40]. Em crianças, o IMC também pode estar relacionado a aumentos nos
valores de CVF do que do VEF1, e que contribuem em menor relação de VEF1/CVF
[32].
Estudo
de metanálise de Forno et al. [33] incluiu 44
estudos, os quais sugerem que a obesidade pode ter efeitos mais evidentes sobre
o VEF1 e o CVF entre obesos sem asma do que entre aqueles com asma, e esse achado
foi mais pronunciado em crianças do que em adultos. Outra pesquisa recente de
Sharma et al. [39] observou apenas cinco estudos relacionando
comorbidades respiratórias em indivíduos entre cinco e 18 anos.
Um
possível mecanismo é o acúmulo de gordura visceral na região abdominal, que
gera maior circunferência da cintura e altera a atividade contrátil dos
músculos abdominais, causando prejuízos, particularmente, na expiração forçada
[16] além de alteração na fibra muscular [29,31]. Assim, essas repercussões
podem se prolongar ao longo da vida do indivíduo obeso e predispor a testes de
função pulmonar sugestivas de um déficit obstrutivo ou restritivo [40]. Logo,
torna-se importante avaliar o alinhamento do tronco, a mobilidade diafragmática
e a função pulmonar e suas associações com a obesidade.
Conclusão
A
presente revisão mostrou que a presença da obesidade interfere no alinhamento
postural com a hipercifose torácica, hiperlordose
lombar e anteversão pélvica, favorecendo disfunções
na coluna que podem interferir na vida adulta. Além disso, algumas pesquisas
apontam alteração na mobilidade do diafragma e na função pulmonar associada à
obesidade.
Conflitos
de interesse
Não
há conflito de interesses
Contribuição
dos autores
Construção
do trabalho, elaboração do artigo: Santos PCP, Silva GAP e Siqueira GR;
Processo
de busca e revisão do artigo: Gomes VMS
Fonte
de financiamento
Não
houve financiamento
Referências
- Maffeis C, Grezzani A, Pietrobelli A,
Provera S, Tatò L. Does waist circumference predict
fat gain in children? Int J Obes Relat
Metab Disord
2001;25(7):978-83. doi: 10.1038/sj.ijo.0801641 [Crossref]
- World Health Organization. Obesity and overweight
[Internet]. [cited 2020 Sept 8]. Available from: who.int/news_room/fact_sheets/detail/obesity_and_overweight
- Fryar CD, Carroll MD, Ogden CL. Prevalence of
overweight, obesity, and severe obesity among children and adolescents aged
2-19 years: United States, 1963-1965 through 2015-2016. In Health E-Stats;
National Center for Health Statistics: Hyattsville, MD, USA, 2018.
- Brasil.
Secretaria de Gestão Estratégica e Participativa, Secretaria de vigilância em
Saúde, Ministério da Saúde. VIGITEL Brasil 2019. Vigilância de fatores de risco
e proteção para doenças crônicas por inquérito telefônico [Internet]. Brasília:
Ministério da Saúde; 2019. [cited 2020 Set 7]. Available
from:
https://www.saude.gov.br/images/pdf/2020/April/27/vigitel-brasil-2019-vigilancia-fatores-risco.pdf
- Pan F, Firouzabadi A, Reitmaier S, Zander T, Schmidt H. The shape and mobility of the thoracic spine in asymptomatic adults - A systematic review of in vivo studies. J Biomech 2018;10;78:21-35. doi: 10.1016/j.jbiomech.2018.07.041 [Crossref]
- Smith AJ, O'Sullivan PB, Beales DJ, De Klerk N, Straker LM. Trajectories of childhood body mass index are associated with adolescent sagittal standing posture. Int J Pediatr Obes 2011;6(2-2):e97-106. doi: 10.3109/17477166.2010.530664 [Crossref]
- Jalai CM, Diebo BG, Cruz DL, Poorman GW, Vira S, Buckland AJ, Lafage R, et al. The impact of obesity on compensatory mechanisms in response to progressive sagittal malalignment. Spine J 2017;17(5):681-8. doi: 10.1016/j.spinee.2016.11.016 [Crossref]
- Araújo F, Lucas R, Alegrete N, Azevedo A, Barros H. Individual and contextual characteristicis as determinant in sagital standing posture, a population- based study in adults. Spine J 2014;14(10):2373-83. doi: 10.1016/j.spinee.2014.01.040 [Crossref]
- Aleixo AA, Guimarães EL, Walsh IAP, Pereira K. Influence of overweight
and obesity on posture, overall praxis and balance in schoolchildren. Influence
of overweight and obesity on posture, overall praxis and balance in
schoolchildren. Rev Bras
Crescimento Desenvolv Hum [Internet]. 2012 [cited 2021 Dec 2];22(2):239-45.
http://pepsic.bvsalud.org/scielo.php?script=sci_arttext&pid=S0104-12822012000200017&lng=pt&nrm=iso
- Siqueira GR, Alencar GG, Rocha MBN, Silva LR, Moura MCGG, Silva GAP. Relação entre lordose lombar e depósito de gordura abdominal em adolescentes e adultos jovens. Rev Bras Ciênc Mov 2015;23(2):74-80. doi: 10.18511/0103-1716/rbcm.v23n2p74-80 [Crossref]
- Jones RL, Nzekwu MM. The effects of body mass index on lung volumes. Chest 2006;130(3):827-33. doi: 10.1378/chest.130.3.827 [Crossref]
- Hodges P, Gandevia SC. Changes in intra-abdominal pressure during postural and respiratory activation of the human diaphragm. J Appl Physiol 2000;89(3):967-76. doi: 10.1152/jappl.2000.89.3.967 [Crossref]
- Dixon AE, Peters U. The effect of obesity on lung
function. Expert Rev Respir Med 2018;12(9):755-67. doi: 10.1080/17476348.2018.1506331 [Crossref]
- Tenório
LH, Santos AC, Câmara Neto JB, Amaral FJ, Passos VM, Lima AM, et al. The
influence of inspiratory muscle training on diaphragmatic mobility, pulmonary
function and maximum respiratory pressures in morbidly obese individuals: a
pilot study. Disabil Rehabil
2013;35(22):1915-20. doi: 10.3109/09638288.2013.769635 [Crossref]
- Silva L, Barcelar JDEM, Rattes CS, Sayão LB, Reinaux CA, Campos SL, et al. The influence of supine posture on chest wall volume changes is higher in obese than in normal weight children. Appl Physiol Nutr Metab 2015;40(2):178-83. doi: 10.1139/apnm-2014-0201 [Crossref]
- Holguera RM,
Nieves AIT, Torres RR, Alonso MC. The effects of truncal adiposity in forced
spirometry: Sex differences. Respir Physiol Neurobiol 2018;247:167-73. doi: 10.1016/j.resp.2017.10.009 [Crossref]
- Maciałczyk-Paprocka K, Stawińska-Witoszyńska B, Kotwicki T, Sowińska A, Krzyżaniak A, Walkowiak J, et al. Prevalence of incorrect body posture in children and adolescents with overweight and obesity. Eur J Pediatr 2017;176(5):563-72. doi: 10.1007/s00431-017-2873-4 [Crossref]
- Rusek W, Leszczak J, Bara J, Adamczyk M, Weres A, Baran R, et al. Role of body mass category in the development of faulty postures in school-age children from a rural area in south-eastern Poland: a cross-sectional study. BMJ Open 2019;9(11):e030610. doi: 10.1136/bmjopen-2019-030610 [Crossref]
- Silva LR, Rodacki FAL, Brandalize M, Lopes MFA, Bento PCB, et al. Alterações posturais em crianças e adolescentes obesos e não-obesos. Rev Bras Cienc Des Hum 2011:13(6):448-54. doi: 10.1590/1980-0037.2011v13n6p448 [Crossref]
- Gilleard W,
Smith T. Effect of obesity on posture and hip joint moments during a standing
task, and trunk forward flexion motion. Int J Obes (Lond)
2007;31(2):267-71. doi: 10.1038/sj.ijo.080343
- Siqueira GR, Silva GAP. Alterações posturais da coluna e instabilidade lombar no indivíduo obesos: uma revisão de literatura. Fisioter Mov 2011;24(3):557-66. doi: 10.1590/S0103-51502011000300020 [Crossref]
- Barcelar JM, Aliverti A, Melo TLLB, Dornelas CS, Lima CSFR, Reinaux CM, et al. Chest wall regional volumes in obese women. Respir Physiol Neurobiol 2013;189(1):167-73. doi: 10.1016/j.resp.2013.07.016 [Crossref]
- Beeckmans N, Vermeersch A, Lysens R, Wambeke PV, Goossens N, Thys T, et al. The presence of respiratory disorders in individuals with low back pain: a systematic review. Man Ther 2016;26:77-86. doi: 10.1016/j.math.2016.07.011 [Crossref]
- Claeys K, Brumagne S, Deklerck J, Vanderhaeghen J, Dankaerts W. Sagittal evaluation of usual standing and sitting spinal posture. J Bodyw Mov Ther 2016;20(2):326-33. doi: 10.1016/j.jbmt.2015.10.002 [Crossref]
- Hellyer NJ, Andreas NM, Bernstetter AS, Cieslak KR, Donahue GF, Steiner EA, et al. Comparison of diaphragm thickness measurements among postures via ultrasound imaging. PM R 2017;9(1):21-5. doi: 10.1016/j.pmrj.2016.06.001 [Crossref]
- Wallden M. The diaphragm e More than an inspired design. J Bodyw Mov Ther 2017;21(2):342-9. doi: 10.1016/j.jbmt.2017.03.013 [Crossref]
- EL-Halaby H, Abdel-Hady H, Alsawah G, Abdelrahman A, El-Tahan H. Sonographic evaluation of diaphragmatic excursion and thickness in healthy infants and children. J Ultrasound Med 2016;35(1):167-75. doi: 10.7863/ultra.15.01082 [Crossref]
- Bollinger LM. Potential contributions of skeletal
muscle contractile dysfunction to altered biomechanics in obesity. Gait Posture
2017;56:100-7. doi: 10.1016/j.gaitpost.2017.05.003 [Crossref]
- Buras ED, Converso-Baran K, Davis CS, Akama T, Hikage F, Michele DE, et al. Fibro-adipogenic remodeling of the diaphragm in obesity-associated respiratory dysfunction. Diabetes 2019;68(1):45-56. doi: 10.2337/db18-0209 [Crossref]
- Hodges PW, Blomster L, Hall L, Schmid A, Shu C, Little C, Melrose J, et al. Multifidus muscle changes after back injury are characterized by structural remodeling of muscle, adipose and connective tissue, but not muscle atrophy. Spine (Phila Pa 1976) 2015;40(14):1057-71. doi: 10.1097/BRS.0000000000000972 [Crossref]
- Rodrigues GC, Rocha NN, Maia LA, Melo I, Simões AC, Antunes MA, Bloise FF, et al. Impact of experimental obesity on diaphragm structure, function, and bioenergetics. J Appl Physiol 2020;129:5:1062-74. doi: 10.1152/japplphysiol.00262.2020 [Crossref]
- Chapman D, King G, Forno E.
Obesity and lung function: From childhood to adulthood. Mechanisms and
Manifestations of Obesity in Lung Disease. Chapter 3; 2019 p. 45-65. doi: 10.1016/B978-0-12-813553-2.00003-8 [Crossref]
- Forno E, Han YY, Mullen J, Celedon JC. Overweight, obesity, and lung function in children and adults-a meta-analysis. J Allergy Clin Immunol Pract 2018;6(2):570-581e10. doi: 10.1016/j.jaip.2017.07.010 [Crossref]
- Ferreira
MS, Mendes RT, Marson FAL, Zambon
MP, Antonio MARGM, Paschoal IA, et al. Spirometry
and volumetric capnography in lung function assessment of obese and
normal-weight individuals without asthma. J
Pediatr (Rio J) 2017;93(4):398-405. doi: 10.1016/j.jped.2016.10.007 [Crossref]
- Faria AG, Ribeiro MAGO, Marson FAL, Schivinski CIS, Severino SD, Ribeiro JD, Barros Filho AA. Effect of exercise test on pulmonary function of obese adolescents. J Pediatr (Rio J) 2014;90(3):242-9. doi: 10.1016/j.jped.2013.08.005 [Crossref]
- Chen Y, Rennie D, Cormier Y, Dosman JA. Waist circumference associated with pulmonar function in children. Pediatr Pulmonol 2009;44(3):216-21. doi: 10.1002/ppul.20854 [Crossref]
- Winck AL, Heinzmann-Filho JP, Soares RB, Silva JS, Woszezenki CT, Zanatta LB. Effects of obesity on lung volume and capacity in children and adolescents: a systematic review. Rev Paul Pediatr 2016;34(4):510-7. doi: 10.1016/j.rpped.2016.02.008 [Crossref]
- Boran P, Tokuc G, Pisgin B, Oktem S, Yegin Z, Bostan O. Efeitos da obesidade na função ventilatória. J Pediatr 2007;83(2):171-6. doi: 10.2223/JPED.1609 [Crossref]
- Sharma V, Coleman S, Nixon J, Sharples L, Hamilton-Shield J, Rutter H, et al. A systematic review and meta-analysis estimating the population prevalence of comorbidities in children and adolescents aged 5 to 18 years. Obes Rev 2019;20(10):1341-9. doi: 10.1111/obr.12904 [Crossref]
- Forno E. Moving beyond the confines of body mass index in the quest to understand obese asthma. Editorial. Am J Respir Cri Care Med 2020;201(3):271-2. doi: 10.1164/rccm.201910-2031ED [Crossref]
