Fisioter Bras 2022;23(2): 188-205
PROTOCOLO DE ESTUDO
Eficácia do exergaming na aderência a reabilitação cardíaca fase II: um
protocolo de ensaio clínico randomizado
Effectiveness of exergaming on the phase II cardiac rehabilitation
adherence: a randomized clinical trial protocol
Michelli Christina Magalhães Novais, M.Sc.*, Vitor Oliveira Carvalho, D.Sc.**,
Laís Fernanda Duarte Sampaio***, Yone Kauane da Silva Lima****, Thaysa
Vitorio de Lima****, Helena França Correia*****
*Programa de
Pós-graduação em Processos Interativos dos Órgãos e Sistemas, Instituto de
Ciências da Saúde, Universidade Federal da Bahia (UFBA), Centro Universitário
Jorge Amado, Unijorge, Salvador, BA, **Universidade
Federal de Sergipe (UFS), Aracaju, SE, ***Especialização em fisioterapia
hospitalar com ênfase em Unidade de Terapia Intensiva e Especialização em saúde
coletiva com área de concentração em doenças cardiovasculares em regime de
residência, Hospital Ana Nery, Universidade Federal da Bahia, Salvador BA,
****Estudante de graduação, Universidade Federal da Bahia, Salvador, BA,
*****Departamento de Fisioterapia, Instituto de Ciências da Saúde, Universidade
Federal da Bahia. Salvador, BA
Recebido em 5 de agosto de
2021; aceito em 22 de fevereiro de 2022.
Correspondência: Michelli
Christina Magalhães Novais, Programa de Pós-graduação em Processos Interativos
dos Órgãos e Sistemas, Instituto de Ciências da Saúde, Universidade Federal da
Bahia (UFBA), Av. Reitor Miguel Calmon, s/n Canela 40231-300 Salvador BA
Michelli Christina Magalhães
Novais: novaismichelli@outlook.com
Vitor
Oliveira Carvalho: vitor.ufs@gmail.com
Laís
Fernanda Duarte Sampaio: laisduarte.fisio@hotmail.com
Yone Kauane
da Silva Lima: yonekauane@gmail.com
Thaysa Vitorio de Lima:
thaysaalima.tl@gmail.com
Helena
França Correia: lenafran@gmail.com
Resumo
Introdução: O exergaming,
dado o seu perfil lúdico, pode tornar a Reabilitação Cardíaca (RC) mais
atrativa. Assim, questiona-se se o exergaming pode
reduzir a evasão dos pacientes à RC. Objetivo: Analisar a eficácia do exergaming na aderência à RC fase dois. Métodos:
Ensaio clínico randomizado, incluindo pacientes com doenças cardíacas, de ambos
os sexos, maiores de 18 anos, admitidos na RC fase dois; excluídos os com
contraindicações a essa intervenção. Os participantes serão alocados em dois
grupos, com 30 indivíduos cada: grupo intervenção, que realizará o exergaming no Nintendo Wii; grupo controle, realizará
exercício em esteira. A intervenção de ambos os grupos será de intensidade
moderada, 30 minutos por sessão, três vezes por semana, por 12 semanas. A
aderência à RC será identificada através da porcentagem do comparecimento às
sessões. Resultados: As variáveis dos grupos serão comparadas por meio
do Teste T de Student ou MannWhitney.
O teste do qui-quadrado será utilizado para
comparação das variáveis categóricas, quando inadequado, o exato de Fischer.
Nível de significância será 5%. Conclusão: Esta investigação auxiliará
na elucidação da eficácia do exergame na adesão à RC
fase dois e quanto a outros desfechos secundários, como a melhora da capacidade
de exercício.
Palavras-chave: cardiopatias; reabilitação cardíaca;
realidade virtual; cooperação e adesão ao tratamento.
Abstract
Introduction: Due to its playful profile, exergaming can make
Cardiac Rehabilitation (CR) more attractive. Thus, it is questioned if
exergaming can reduce patients’ avoidance in relation to CR. Objective:
To analyze the effectiveness of exergaming on the phase II CR adherence. Methods:
Randomized clinical trial, including patients with heart diseases, men and
women, over 18 years old, admitted during the phase II CR; those with
contraindications to this intervention were excluded. Participants will be
distributed into two groups, with 30 individuals each: intervention group,
which will perform exergaming on the Nintendo Wii; control group, which will
perform exercises on a treadmill. The intervention for both groups will be
moderate intensity, 30 minutes per session, three times a week, over a period
of 12 weeks. CR Adherence will be identified through the percentage of attendance
to sessions. Results: Group variables will be compared using Student’s T
test or Mann-Whitney test. The chi-square test will be used to compare
categorical variables; when inappropriate, Fischer’s exact test will be used.
Significance level will be 5%. Conclusion: This investigation will help
us to elucidate the effectiveness of exergaming on the phase II CR adherence
and other secondary outcomes, such as improved exercise capacity.
Keywords: heart diseases; cardiac rehabilitation; virtual
reality; treatment adherence and compliance.
Introdução
A
reabilitação cardíaca (RC) consiste em um conjunto de intervenções que
objetivam promover a recuperação do estado funcional do indivíduo com doença
cardíaca, visando possibilitar a execução de atividades de forma independente
[1]. Existem diversas evidências de benefícios que podem ser proporcionados
pela RC, como o aumento do VO2pico [2], melhora da capacidade de
exercício [3], a redução de hospitalização [4] e de óbito por doenças
cardiovasculares [5] e a melhora da qualidade de vida [5,6,7].
Apesar
das vantagens da RC, a adesão a este tratamento pode ser considerada reduzida
[8,9] o que afeta no alcance dos benefícios previstos [5,9], pois estes estão
relacionados à dose da terapia [10,11,12]. Para ser considerado aderente ao
tratamento, o paciente deve comparecer a no mínimo 80% das sessões do protocolo
de intervenções estabelecido [13]. Entretanto, nos Estados Unidos, por exemplo,
estima-se que a taxa de adesão varia de 19% a 34% [14,15]. Em um contexto em
que pacientes no pós-IAM, RM ou angioplastia que
frequentam menos de 25% das sessões de RC, apresentaram mais que o dobro de
risco de morte por todas as causas, do que os que frequentam a partir de 75%
das sessões [9].
Alguns
elementos podem explicar a redução da aderência à RC, como fatores intrínsecos
ao paciente, socioeconômicos, relativos ao sistema de saúde e associados à
terapia [16]. Dentre os fatores relacionados ao paciente estão, possuir menor
VO2pico e maior classificação funcional pela New York Heart Association, apresentar menor distância percorrida no teste
de caminhada de 6 minutos (TC6) [8], ter idade maior igual a 65 anos [17], ser
do sexo feminino [9,18], ser jovem [18], ser solteiro [19], apresentar
comorbidades [19], maiores escores em escala de avaliação de depressão e
ansiedade [18] e manifestar menor motivação para participar da RC
[13,17,20,21].
Diversas
estratégias têm sido investigadas para otimizar a adesão à RC, mas a qualidade
da evidência encontrada é de baixa a moderada [22], sendo a evasão a este
tratamento ainda uma barreira importante [23,24]. Métodos de enfrentamento ao
abandono à RC podem ser intencionados a superar aspectos modificáveis relativos
ao indivíduo, como a motivação, uma vez que muitos pacientes não sentem a
necessidade de participar da RC [25]. Cabe ressaltar que a composição do plano
de tratamento da RC, no que concerne a aplicação de exercícios aeróbicos, é
ofertada, sobretudo, através da utilização de esteira e bicicleta ergométricas
[1], podendo ser tedioso ao paciente.
Algumas
alternativas de intervenções inovadoras para a RC têm sido estudadas, como a
utilização de jogos de videogame ativos [26] com perfil aeróbico, conhecidos
como exergames [27], que tem o potencial de promover
o aumento do gasto energético [28] dos indivíduos. A inserção deste recurso na
RC pode ampliar as opções de intervenções utilizadas, além de possuir o
potencial de proporcionar uma oferta mais lúdica [27,28] e convidativa ao
tratamento.
A
despeito da existência de estudos sobre o uso do exergaming
em pacientes com doenças cardíacas [29], estes são majoritariamente relativos à
RC fase três e não possuem como objetivo primário a investigação da influência
deste recurso na aderência à RC [30,31,32,34], havendo uma lacuna quando a esta
averiguação como desfecho principal, inclusive na fase dois da reabilitação.
Deste modo, o presente protocolo apresenta como objetivo investigar a eficácia
do exergaming na aderência à RC fase dois. Além
disso, possui como objetivos secundários realizar a análise do impacto do exergaming sobre a distância percorrida no TC6, a
velocidade da marcha, a função pulmonar, a força muscular respiratória, o
componente afetivo e prazer associado à prática do exercício físico, a
incidência de reinternação hospitalar e óbitos por
causas cardiovasculares, a qualidade de vida, a incapacidade percebida, bem
como sobre sintomas de ansiedade e depressão.
Métodos
Considerações éticas
Este
projeto apresenta o número de Certificado de Apresentação de Apreciação Ética
(CAAE): 18591719.8.0000.5662 e foi submetido nos Comitês de Ética em Pesquisa
do Instituto de Ciência da Saúde da Universidade Federal da Bahia (Instituição
Proponente) e do Hospital Ana Nery (Instituição Coparticipante), sendo aprovado
em ambos, sob os respectivos pareceres: 3.919.563 e 3.947.846. Obedecendo a
resolução 466/12, do Conselho Nacional de Ética em Pesquisa envolvendo seres
humanos, os pacientes só participarão do estudo se registrarem sua aceitação
assinando o Termo de Consentimento Livre e Esclarecido. Além disso, o estudo
será realizado de acordo com as diretrizes da declaração de Helsinque. Este
protocolo possui The Universal Trial Number (UTN): U1111-1254-8445, e foi registrado nos
Registros Brasileiros de Ensaios Clínicos - ReBEC
(RBR-22k94c).
Desenho do estudo
Será
realizado um ensaio clínico controlado e randomizado, seguindo as recomendações
dos Consolidated Standards of
Reporting Trials (CONSORT)
[35].
Local
Serviço de reabilitação cardíaca do
Hospital Ana Nery (HAN), Salvador, Bahia. O HAN é um hospital público,
referência para o tratamento de pacientes com doenças cardíacas.
População
A
população estudada será constituída de pacientes com doenças cardíacas, de
ambos os sexos, maiores de 18 anos, admitidos no serviço de reabilitação
cardíaca do Hospital Ana Nery.
Amostra
A
população estudada será constituída de pacientes com doenças cardíacas, de
ambos os sexos, maiores de 18 anos, admitidos no serviço de RC do HAN. Os
grupos serão constituídos de 30 indivíduos cada, para detecção de uma diferença
de 35% na adesão entre os grupos, considerando uma taxa de adesão de 40% no
grupo controle [8] e 75% no grupo intervenção [36]. A adesão de 75% foi
definida de acordo com as recomendações para redução de mortalidade [9]. O
poder foi estipulado em 80% e o alfa de 5%, sendo o cálculo realizado na
calculadora WinPEP.
Critérios de inclusão
Pacientes
com doenças cardíacas, de ambos os sexos, maiores de 18 anos, com liberação
médica para realizar RC.
Critérios de exclusão
Pacientes
que apresentaram infarto agudo do miocárdio muito recente (< 72 h); angina
instável (< 72 h da estabilização); valvopatias
graves sintomáticas, com indicação cirúrgica; hipertensão arterial
descontrolada: PAS > 190 mmHg e/ou PAD > 120 mmHg; insuficiência cardíaca
descompensada; arritmias ventriculares complexas; suspeita de lesão de tronco
de coronária esquerda, instabilizada ou grave; endocardite infecciosa,
miocardite, pericardite; cardiopatias congênitas severas não corrigidas,
sintomáticas; tromboembolismo pulmonar e tromboflebite em fase aguda; dissecção
de aorta – tipo A ou fase aguda do tipo B; obstrução severa sintomática do trato
de saída do ventrículo esquerdo com baixo débito; esforço induzido; diabetes
melito descontrolada; quadro infeccioso sistêmico agudo [1].
Desfecho primário
Adesão a
RC fase II, identificada pela porcentagem do comparecimento às sessões de RC,
durante o período estipulado de intervenção. A aderência será estratificada
como total (100% de comparecimento), parcial (50% a 99%) ou baixa (<50%)
[8].
Desfechos secundários
Distância
percorrida no TC6 (realizado seguindo critérios da American Thoracic Society – ATS) [37], qualidade de vida (pelo
questionário SF-36) [38], velocidade da marcha [39], força muscular
respiratória (através da manovacuometria) [40], reinternação e óbitos por causas cardiovasculares, função
pulmonar, incapacidade percebida (World Health Organization
Disability Assessment Schedule - WHODAS) [41],
sintomas de ansiedade e depressão (pela Hospital Anxiety
and Depression Scale – HAD) [42], componente afetivo dos pacientes e o
prazer associado à prática do exercício físico através, respectivamente, da
“escala de sensações”/Feeling scale (FS) e da
“escala de divertimento”/Physical activity enjoyment scale (PACES) [43].
Variáveis
Para a
avaliação dos fatores associados à adesão a RC fase II, as seguintes variáveis
serão consideradas como potenciais variáveis independentes: sexo, idade,
raça/cor, peso, altura, IMC, escolaridade e nível socioeconômico (segundo
classificação da Associação Brasileira de Empresas de Pesquisa - ABEP) [44].
Operacionalização dos
dados
Será
quantificada a aderência dos pacientes realizando reabilitação cardíaca em um
período de 12 semanas. Os motivos de evasão, quando esta ocorrer, serão registrados
na ficha de avaliação do paciente. Os pacientes serão avaliados na admissão e
após o período de intervenção. As avaliações iniciais e finais serão realizadas
pelo mesmo avaliador, havendo mascaramento deste (avaliador independente do
processo de intervenção que não conhecerá a alocações nos participantes).
Informações sobre ocorrência e causa de reinternação
e/ou óbito serão obtidas do prontuário do paciente. Tanto o grupo intervenção,
quanto o controle, serão submetidos aos procedimentos de avaliação
especificados logo abaixo:
Teste de caminhada de
seis minutos
A
avaliação da capacidade de exercício será realizada com base em critérios
estabelecidos pela American Thoracic Society [37]. O
TC6 será realizado em um corredor com 30m de comprimento, fechado, plano e com
superfície dura. Serão marcados no chão com fita colorida a linha de partida e
a cada três metros. Os pontos de rotação serão sinalizados. O paciente ficará
em repouso sentado em uma cadeira localizada próximo a posição de partida, durante
pelo menos 10 minutos antes da avaliação. Neste período, será aferida a pressão
arterial (PA), Frequência Cardíaca (FC), Saturação Periférica de Oxigênio (SpO2)
e o nível de cansaço, tomando como referência a escala de esforço subjetiva
Borg. Caso o paciente apresente, antes ou durante a avaliação, algum dos
critérios de exclusão especificados nos métodos deste projeto, esta será
abortada. Antes da caminhada o voluntário receberá as seguintes instruções: “O
objetivo desta avaliação é que você caminhe durante 6 minutos. Contudo, neste
intervalo de tempo você tem permissão para desacelerar ou parar para descansar,
caso sinta necessidade, e também a voltar a andar, quando se sentir capaz”. O
avaliador fará uma demonstração prática ao paciente de como deverá ser feita a
caminhada. Para iniciar o teste, o mesmo será posicionado na linha de partida,
onde permanecerá o avaliador durante a avaliação. Assim que o paciente começar
a andar, será iniciado o cronômetro. O avaliador não caminhará com o paciente durante
o procedimento, pois tal conduta pode interferir na sua velocidade de
deambulação. Enquanto o paciente caminha, serão anotadas a quantidade de voltas
percorridas cada vez que ele cruza a linha de partida. De modo padronizado será
informado ao voluntário que quando restarem 15 segundos para a conclusão do
teste, será dito: "Em um momento eu vou te pedir para parar de caminhar.
Quando eu pedir, pare exatamente no local onde estará que eu irei até você.
" Quando finalizarem os seis minutos será dito: "Pare!". O local
onde o paciente parar será demarcado com uma fita. Ao término da caminhada será
perguntado novamente o Borg, e verificadas a PA, SpO2
e FC, assim como após 10 da finalização do TC6. O teste será realizado duas
vezes, com intervalo de 30 minutos entre o inicial e sua repetição. O parâmetro
de normalidade de distância percorrida será obtido a partir da equação =
356.658 – (2.303 × idade) + (36.648 × gênero) + (1.704 × altura) + (1.365 × ΔFC).
Sendo atribuído o valor 1 para o gênero masculino e 0 para o feminino [45]. A
variação da distância no TC6 a ser considerada clinicamente significante, antes
e após a intervenção, será de 45 m [46].
Velocidade da marcha
Para a
avaliação da velocidade da marcha o paciente será posicionado com os pés
tocando o ponto inicial (linha de partida) e instruído a caminhar em seu ritmo,
de modo confortável até uma sinalização de 5 metros de distância, em um
corredor plano, livre de obstáculos. O paciente deverá iniciar a caminhada
assim que ouvir a palavra “vai”. O cronômetro será iniciado assim que o
paciente começar a deambulação, e parado no primeiro passo após a marcação de 5
metros. O teste será repetido três vezes (havendo intervalo de recuperação
entre as repetições). Será utilizada a média de tempo realizada em cada
tentativa para mensurar a velocidade de marcha do paciente [39].
Avaliação da função
pulmonar
Esta
avaliação será realizada com a espirometria. Durante o procedimento, o paciente
será posicionado em sedestação, com os joelhos
fletidos a 90º, tórax com apoio dorsal e utilizará um clip nasal (para evitar
escape de ar). Todas as manobras serão repetidas três vezes, com um intervalo
de um minuto entre as mensurações. As manobras serão aceitas quando realizadas
de forma tecnicamente correta e reprodutível (sem variação maior que 10% entre
as duas maiores manobras). O maior valor mensurado será selecionado para os
resultados [47]. Na avaliação da função pulmonar, as variáveis CVF, PFE, FEF
25-75% e VEF1 serão mensuradas. Os valores de todas essas variáveis serão
obtidos no espirômetro de uma só vez, após a
realização de uma única manobra. Para a realização desta avaliação, o paciente
será instruído a inspirar profundamente, o máximo que conseguir (até a
capacidade pulmonar total), e em seguida expirar o máximo que conseguir, de
forma rápida e forçada (expirando até o volume residual) [47].
Avaliação da força
muscular respiratória
A
avaliação da força muscular será realizada com a manovacuometria,
com o paciente mantido no mesmo posicionamento utilizado para a avaliação da
função pulmonar. No adaptador próximo ao bocal a ser utilizado haverá um
orifício de 2 mm de diâmetro, com a finalidade de reduzir a interferência dos
músculos bucinadores. Para a mensuração da PImáx,
será solicitado que o paciente realize uma expiração máxima, seguida de uma
inspiração máxima. Na avaliação da PEmáx o paciente
será solicitado a realizar uma inspiração máxima seguida de uma expiração
máxima. Todas as manobras serão repetidas três vezes, sendo aceitas quando
realizadas de forma tecnicamente correta e reprodutível (sem variação maior que
10% entre as duas maiores manobras). O valor maior mensurado será selecionado
para os resultados [40].
Avaliação da qualidade de
vida
A QV dos
pacientes dos demais pacientes com cardiopatias será avaliada com o SF-36, um
questionário genérico de qualidade de vida. O SF-36 subdividido nos componentes
físico e mental, totalizando 36 itens, divididos em oito domínios: capacidade
funcional, aspectos físicos, aspectos emocionais, dor, estado geral de saúde,
vitalidade, aspectos sociais e saúde mental. O paciente totalizará um escore
zero (pior estado de saúde) a 100 (melhor estado de saúde). Será utilizada a
versão validada brasileira do questionário [38].
Avaliação da incapacidade
percebida
O WHODAS
é um instrumento desenvolvido pela OMS para mensurar a incapacidade, sendo
relacionado as funções corporais, atividade e participação [41]. Tal
instrumento viabiliza a aplicação da Classificação Internacional de
Funcionalidade Incapacidade e Saúde (CIF) ao mensurar limitações e restrições
[48]. Também conhecido como Escala de Avaliação de Incapacidade, o WHODAS, em
sua versão 2.0, avalia a funcionalidade nos seguintes domínios da vida:
cognição, mobilidade, autocuidado, convivência com as pessoas, atividades de
vida e participação na sociedade [41]. O WHODAS utilizado neste estudo será o
constituído de 36 questões, aplicado diretamente com o paciente.
Avaliação do nível de
ansiedade e depressão
Para a
avaliação no nível de ansiedade e depressão será utilizada a escala Hospital Anxiety and Depression
Scale – HAD. Esta escala é subdividida em duas
subescalas, para ansiedade e depressão, e contém um total de 14 questões, e o
paciente pode obter uma pontuação geral de 0 a 21 [42].
Componente afetivo e
prazer associados à prática do exercício físico
Serão
avaliados, respectivamente, através da “escala de sensações” /Feeling scale (FS) e Da “escala de divertimento”/Physical activity enjoyment scale (PACE) [43].
Avaliação antropométrica
Será
realizada a medida da altura, aferição do peso (em balança digital, com pés
descalços) e calculado o IMC a partir da fórmula: IMC = peso/altura².
Procedimentos,
monitorização de segurança e critérios para interrupção da intervenção
Os
pacientes serão avaliados na admissão e após o período de intervenção, que terá
duração de 12 semanas. As avaliações inicial e final serão realizadas pelo
mesmo avaliador, havendo o mascaramento deste. Tanto o grupo intervenção quanto
o controle serão submetidos aos mesmos procedimentos de avaliação. Será
quantificada a adesão dos pacientes que realizarão RC ambulatorial no período
determinado acima. Antes e após os procedimentos serão aferidas/monitorizadas a
Pressão Arterial Sistêmica, a SpO2, FC e o nível de esforço
subjetivo pela escala de Borg. Durante o procedimento serão monitorizadas a SpO2,
a FC e o Borg. O paciente será informado que deverá sinalizar ao pesquisador
caso sinta qualquer mal-estar como lipotímia,
sonolência, palpitação, dor, dispneia, constituindo critérios de interrupção da
intervenção. Além disso, a presença de palidez cutânea, cianose, diaforese
súbita, sinais de desconforto respiratório, alteração da FC ≥ 40 bpm,
relato de Borg > 5, SpO2 < 90%
também serão critérios para a interrupção do procedimento [1].
Constituição dos grupos e
descrição das intervenções
Os
integrantes da amostra serão alocados aleatoriamente, após processo de randomização
simples. Primeiramente, os pacientes serão incluídos no estudo, posteriormente
ocorrerá o processo de randomização, que será realizado eletronicamente pelo
site: randomization.com (este procedimento será realizado por um indivíduo não
integrante do estudo). Devido às características das intervenções a serem
realizadas, não será possível o mascaramento dos participantes do estudo. Os
integrantes dos grupos intervenção e controle realizarão, respectivamente, os
seguintes procedimentos:
Grupo intervenção
Como
intervenção, o grupo utilizará o exergaming do
Nintendo Wii onde o paciente manipulará itens na tela através do reconhecimento
dos seus movimentos, com o uso de um console. Jogos de boxe, bicicleta e tênis
serão utilizados durante as sessões. Será realizada uma sessão para adaptação
ao uso do console do Nintendo Wii. O exercício aeróbico deste grupo será
constituído de uma fase de aquecimento, com duração de 5 minutos em baixa
intensidade, seguido de 20 minutos em moderada intensidade (escala de Borg modificada entre 3-4), finalizando com 5 minutos em
baixa intensidade, totalizando 30 minutos de intervenção. As sessões ocorrerão
três vezes por semana, durante 12 semanas (excluída a sessão de adaptação).
Grupo controle
Realizará
exercício aeróbico em esteira. Uma sessão para adaptação ao uso da esteira será
realizada. O exercício consistirá de uma fase de aquecimento, com duração de 5
minutos (em baixa intensidade), seguido de 20 minutos em moderada intensidade (Borg entre 3-4), finalizando com 5 minutos em baixa
intensidade (totalizando 30 minutos de intervenção). As sessões ocorrerão três
vezes por semana, por 12 semanas (excluída a sessão de adaptação). O protocolo
detalhado do estudo segue exibido na Figura 1.
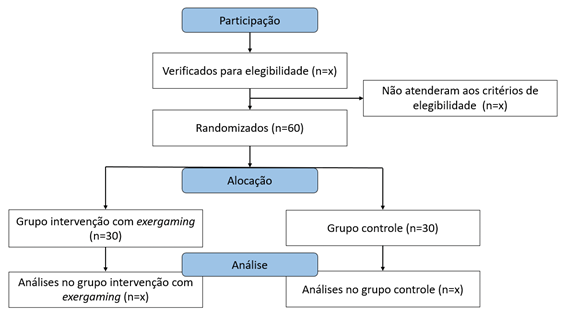
Figura 1 - Diagrama de fluxo
Material
Nintendo
Wii (Nintendo Company Ltd., Kyoto, Japão); oxímetro
de pulso (Bioland); monitor cardíaco com cinta (Speedo); esteira ergométrica (Movement LX160), fita adesiva
colorida (Vonder); cones de sinalização (Rm-Plas); TV Slim LED 32”
(Samsung); balança digital (Omron); cronometro
digital (Vollo), manovacuômetro
±150cmH20 (Wika), espirômetro
(Sibelmed - Datospir
Micro).
Análise dos dados
As
variáveis categóricas serão expressas em frequências absolutas e relativas.
Para as variáveis numéricas serão utilizadas uma medida de tendência central
(média e mediana) e sua variabilidade (desvio padrão e intervalo interquartil),
conforme distribuição dos dados. As variáveis dos dois grupos serão comparadas
por meio do Teste T de Student ou Mann Whitney, no
caso de distribuição não paramétrica. O teste do qui-quadrado
será utilizado para comparação das variáveis categóricas e, quando inadequado,
o teste exato de Fischer será utilizado. O nível de significância estabelecido
será de 5%. A análise estatística será realizada com o uso do software SPSS (Statistical Package for the Social Sciences) for Windows
(versão 20.0).
Hipóteses
Hipótese
nula: A adesão a reabilitação cardíaca será igual nos grupos intervenção e no
controle; H0: pi = pc.
Hipótese
alternativa: A adesão a reabilitação cardíaca será diferente nos grupos
intervenção e no controle; H1:pi ≠
pc.
*pi = proporção de adesão no
grupo intervenção; pc = proporção de adesão no grupo
controle.
Resultados
Pretende-se
apresentar os resultados em duas tabelas, uma com a caracterização da amostra e
outra com comparação dos desfechos primário e secundário, dos grupos
intervenção e controle.
Discussão
Participar
da RC é uma recomendação de classe I da American Heart Association
e American College of Cardiology para indivíduos pós-infarto agudo do
miocárdio ou revascularização coronariana [39]. Entretanto, mesmo com estas e
outras evidências dos benefícios da RC, bem como a existência de diretrizes que
recomendam a sua prática, esse tratamento é subutilizado [24], em um contexto
em que os efeitos esperados são vinculados à aderência ao tratamento [9].
A baixa
adesão à RC pode ser considerada um problema de saúde pública. Estima-se que o
aumento da participação na RC, de 20% para 70%, salvaria 25.000 vidas e
evitaria 180.000 hospitalizações anualmente nos Estados Unidos. Diante disso, a
iniciativa Million Hearts, liderada pelo Centers
for Disease Control and Prevention e pelo Centers
for Medicare and Medicaid Services, pretende prevenir 1 milhão de
eventos cardiovasculares em 5 anos, através de estratégias que visam alcançar
mais de 70% da participação em programas de reabilitação cardíaca (RC) /
prevenção secundária até o ano de 2022 [49]. Todavia, para o alcance da
participação e adesão à RC, não só nos Estados Unidos, mas em outros países,
será necessário o planejamento e adoção de medidas de enfrentamento a estas
barreiras.
Diante da
baixa aderência à RC, o uso do exergame, ao estimular
a mobilidade dos pacientes, apresentar perfil aeróbico e características
diferenciadas das intervenções comumente realizadas na reabilitação
convencional [50], pode consistir em um importante aliado à RC. Além disso, por
tratar-se de um jogo, o exergaming apresenta a particularidade
da autocompetição, estimulando o paciente a atingir a
vitória podendo, a partir disto, superar limitações e conquistar novos desafios
[50]. Portanto, pode ser concebida como uma intervenção com características
recreativas e grande potencial motivacional.
Conclusão
Mesmo com
a plausibilidade da hipótese quanto ao possível benefício da utilização do exergaming de minimizar a elevada evasão da RC, cabe
analisar seu real efeito quanto a este desfecho. Deste modo, esta investigação
auxiliará na elucidação da real eficácia desse recurso quanto a adesão à RC,
não somente no que diz respeito a outros resultados, como a capacidade de
exercício e a incapacidade percebida. Assim, os resultados encontrados poderão
contribuir para a tomada de decisão de fisioterapeutas a respeito da utilização
do exergaming na prática clínica, na RC fase dois.
Conflitos
de interesse
Não
existem conflitos de interesse.
Fonte
de financiamento
Não houve
financiamento.
Contribuição
dos autores
Concepção
e desenho da pesquisa:
Novais MCM, Carvalho VO, Correia HF; Plano de análise estatística:
Correia HF, Novais MCM; Redação do manuscrito: Novais MCM, Carvalho VO,
Correia HF; Revisão crítica do manuscrito quanto ao conteúdo intelectual
importante: Novais MCM, Carvalho VO, Lima TV, Lima YKS, Sampaio LFD,
Correia HF
Referências
- Herdy AH, López-Jiménez F, Terzic CP, Milani
M, Stein R, Carvalho T, et al. Diretriz sul-americana de prevenção e
reabilitação cardiovascular. Arq Bras
Cardiol 2014;103:1-31. doi: 10.5935/abc.2014S003 [Crossref]
- Tucker WJ, Nelson MD, Beaudry RI, Halle M, Sarma
S, Kitzman DW, et al. Impact of exercise training on
peak oxygen uptake and its determinants in heart failure with preserved
ejection fraction. Card Fail Rev 2016;95-101. doi: 10.15420/cfr.2016:16:2 [Crossref]
- Moraes RS, Nobrega ACL,
Castro RRT, Negrão CE, Stein R, Serra SM, et. al. Diretriz de Reabilitação
Cardíaca. Arq Bras Cardiol [Internet] 2005 [cited
2022 Mar];84(5):431–40. Available from:
https://www.scielo.br/j/abc/a/3hyvX6bjmmrMQyWSr4kXF9Q/?format=pdf&lang=pt
- Aronow WS, Shamliyan TA. Exercise for preventing hospitalization and readmission in adults with congestive heart failure. Cardiology in Review 2019;27(1):41-8. doi: 10.1097/CRD.0000000000000210 [Crossref]
- Anderson L, Oldridge N, Thompson DR, Zwisler AD, Rees K, Martin N, et al. Exercise-based cardiac rehabilitation for coronary heart disease Cochrane systematic review and meta-analysis. J Am Coll Cardiol 2016;67(1):1-12. doi: 10.1002/14651858.CD001800.pub3 [Crossref]
- Nolte K, Herrmann-Lingen C, Wachter R, Gelbrich G, Düngen HD, Duvinage A, et al. Effects of exercise training on different quality of life dimensions in heart failure with preserved ejection fraction: The Ex-DHF-P trial. Eur J Prev Cardiol 2015;22(5):582-93. doi: 10.1177/2047487314526071 [Crossref]
- Gomes Neto M, Durães AR, Conceição LSR, Saquetto MB, Ellingsen, Carvalho VO. High intensity interval training versus moderate intensity continuous training on exercise capacity and quality of life in patients with heart failure with reduced ejection fraction: A systematic review and meta-analysis. Int J Cardiol 2018;261:134-41. doi: 10.1016/j.ijcard.2018.02.076 [Crossref]
- Cooper LB, Mentz RJ, Sun J-L, Schulte PJ, Fleg JL, Cooper LS, et al. Psychosocial factors, exercise adherence, and outcomes in heart failure patients. Circ Heart Fail 2015;8(6):1044–51. doi: 10.1161/CIRCHEARTFAILURE.115.002327 [Crossref]
- Beauchamp A, Worcester M, Ng A, Murphy B, Tatoulis J, Grigg L, et al. Attendance at cardiac rehabilitation is associated with lower all-cause mortality after 14 years of follow-up. Heart 2013;99(9):620-5. doi: 10.1136/heartjnl-2012-303365 [Crossref]
- Hammill BG, Curtis LH, Schulman KA, Whellan DJ. Relationship between cardiac rehabilitation and long-term risks of death and myocardial infarction among elderly medicare beneficiaries. Circulation 2010;121(1):63-70. doi: 10.1161/CIRCULATIONAHA.109.876383 [Crossref]
- Martin BJ, Hauer T, Arena R, Austford LD, Galbraith PD, Lewin AM, et al. Cardiac rehabilitation attendance and outcomes in coronary artery disease patients. Circulation 2012;126(6):677-87. doi: 10.1161/CIRCULATIONAHA.111.066738 [Crossref]
- Suaya JA, Stason WB, Ades PA, Normand SLT, Shepard DS. Cardiac rehabilitation and survival in older coronary patients. J Am Coll Cardiol 2009;54(1):25-33. doi: 10.1016/j.jacc.2009.01.078 [Crossref]
- Conraads VM, Deaton C, Piotrowicz E, Santaularia N, Tierney S, Piepoli MF, et al. Adherence of heart failure patients to exercise: Barriers and possible solutions. Eur J Heart Fail 2012;14(5):451-8. doi: 10.1093/eurjhf/hfs048 [Crossref]
- Suaya JA, Shepard DS, Normand SLT, Ades PA, Prottas J, Stason WB. Use of cardiac rehabilitation by medicare beneficiaries after myocardial infarction or coronary bypass surgery. Circulation 2007;116(15):1653-62. doi: 10.1161/CIRCULATIONAHA.107.701466 [Crossref]
- Centers FTHE, Control FORD. Receipt of outpatient cardiac rehabilitation
among heart attack survivors — United States, 2005. MMWR Morb
Mortal Wkly Rep [Internet] 2008 [cited 2022 Mar
17];57(4):89-94. Available from: https://pubmed.ncbi.nlm.nih.gov/18235423/
- Hsu N-C, Lin Y-F, Shu C-C, Yang M-C, Ko W-J. Noncancer palliative care. Am J Hosp Palliat Med 2013;30(4):334-8. doi: 10.1177/1049909112449068 [Crossref]
- Ge C, Ma J, Xu Y, Shi YJ, Zhao CH, Gao L, et al. Predictors of adherence to home-based cardiac rehabilitation program among coronary artery disease outpatients in China. J Geriatr Cardiol 2019;16(10):749-55. doi: 10.11909/j.issn.1671-5411.2019.10.003 [Crossref]
- Yohannes AM, Yalfani A, Doherty P, Bundy C. Predictors of drop-out from an outpatient cardiac rehabilitation programme. Clin Rehabil 2007;21(3):222-9. doi: 10.1177/0269215506070771 [Crossref]
- Pardaens S, De Smedt D, De Bacquer D, Willems AM, Verstreken S, De Sutter J. Comorbidities and psychosocial characteristics as determinants of dropout in outpatient cardiac rehabilitation. J Cardiovasc Nurs 2017;32(1):14-21. doi: 10.1097/JCN.0000000000000296 [Crossref]
- Resurrección DM, Moreno-Peral P, Gómez-Herranz M, Rubio-Valera M, Pastor L, Caldas de Almeida JM, et al. Factors associated with non-participation in and dropout from cardiac rehabilitation programmes: a systematic review of prospective cohort studies. Eur J Cardiovasc Nurs 2019;18(1):38-47. doi: 10.1177/1474515118783157 [Crossref]
- Jones M, Jolly K, Raftery J, Lip GYH, Greenfield S. “DNA” may not mean “did not participate”: A qualitative study of reasons for non-adherence at home-and centre-based cardiac rehabilitation. Fam Pract 2007;24(4):343-57. doi: 10.1093/fampra/cmm021 [Crossref]
- Carolina SDAP, Gabriela SSC, Philippa D, Rod ST, Sherry LG. Interventions to promote patient utilization of cardiac rehabilitation. Cochrane Database Syst Rev 2019;(2). doi: 10.1002/14651858.CD007131.pub4 [Crossref]
- Daly J, Sindone A, Thompson D, Hancock K, Chang E, Davidson P. Barriers to participation in and adherence to cardiac rehabilitation programs: a critical literature review. Prog Cardiovasc Nurs 2002;17:8-17. doi: 10.1111/j.0889-7204.2002.00614.x [Crossref]
- Ghisi GLM, Santos RZ, Schveitzer V, Barros AL, Recchia
TL, Oh P, et al. Desenvolvimento e validação da versão em português da Escala
de Barreiras para Reabilitação Cardíaca. Arq Bras
Cardiol 2012;98(4):344-52. doi: 10.1590/S0066-782X2012005000025 [Crossref]
- Dunlay SM, Witt BJ, Allison TG, Hayes SN, Weston SA, Koepsell E, et al. Barriers to participation in cardiac rehabilitation. Am Heart J 2009;158(5):852–9. doi: 10.1016/j.ahj.2009.08.010 [Crossref]
- Nunes FLS, Costa RMEM, Machado LS, Moraes RM. Realidade virtual para saúde no brasil: Conceitos, desafios e oportunidades. Rev Bras Eng Biomed 2011;27(4):243-58. doi: 10.4322/rbeb.2011.020 [Crossref]
- Gao Z, Pope Z, Lee JE, Stodden D, Roncesvalles N, Pasco D, et al. Impact of exergaming on young children’s school day energy expenditure and moderate-to-vigorous physical activity levels. J Sport Heal Sci 2017;6(1):11-6. doi: 10.1016/j.jshs.2016.11.008 [Crossref]
- Lyons EJ, Tate DF, Ward DS, Ribisl KM, Bowling JM, Kalyanaraman S. Engagement, enjoyment, and energy expenditure during active video game play. Health Psychol 2014;33(2):174-81. doi: 10.1037/a0031947 [Crossref]
- García-Bravo S, Cuesta-Gómez A, Campuzano-Ruiz R, López-Navas MJ, Domínguez-Paniagua J, Araújo-Narváez A, et al. Virtual reality and video games in cardiac rehabilitation programs. A systematic review. Disabil Rehabil 2019;0(0):1-10. doi: 10.1080/09638288.2019.1631892 [Crossref]
- Klompstra L, Jaarsma T, Strömberg A. Exergaming to increase the exercise capacity and daily physical activity in heart failure patients: A pilot study. BMC Geriatr 2014;14(1):1-9. doi: 10.1186/1471-2318-14-119 [Crossref]
- Vieira A, Gabriel J, Melo C, Machado J. Kinect system in home-based cardiovascular rehabilitation. Proc Inst Mech Eng Part H J Eng Med 2017;231(1):40-7. doi: 10.1177/0954411916679201 [Crossref]
- Vieira ASS, Melo MCDA, Pinho ARSNS, Machado JP, Mendes JGM. The effect of virtual reality on a home-based cardiac rehabilitation program on body composition, lipid profile and eating patterns: A randomized controlled trial. Eur J Integr Med 2017;9:69-78. doi: 10.1016/j.eujim.2016.11.008 [Crossref]
- Vieira A, Melo C, Machado J, Gabriel J. Virtual reality exercise on a home-based phase III cardiac rehabilitation program, effect on executive function, quality of life and depression, anxiety and stress: a randomized controlled trial. Disabil Rehabil Assist Technol 2018;13(2):112-23. doi: 10.1080/17483107.2017.1297858 [Crossref]
- Jaarsma T, Klompstra L, Ben Gal T, Ben Avraham B, Boyne J, Bäck M, et al. Effects of exergaming on exercise capacity in patients with heart failure: results of an international multicentre randomized controlled trial. Eur J Heart Fail 2020;1-11. doi: 10.1002/ejhf.1754 [Crossref]
- Schulz KF, Altman DG, Moher D, for the CONSORT Group. CONSORT 2010
Statement: updated guidelines for reporting parallel group randomised
trials. J Clin Epi 2010; 63(8):834-40. doi: 10.1016/j.jclinepi.2010.02.005 [Crossref]
- Lynggaard V, Nielsen CV, Zwisler AD, Taylor RS, May O. The patient education — Learning and Coping Strategies — improves adherence in cardiac rehabilitation (LC-REHAB): A randomised controlled trial. Int J Cardiol 2017;236:65-70. doi: 10.1016/j.ijcard.2017.02.051 [Crossref]
- American Thoracic Society. ATS Statement: Guidelines for the Six-Minute
Walk Test. Am J Respir Crit Care
Med 2002;166(1):111-7. doi: 10.1164/ajrccm.166.1.at1102 [Crossref]
- Ciconelli RM, Ferraz MB, Santos W, Meinão I, Quaresma MR. Tradução para a língua portuguesa e
validação do questionário genérico de avaliação de qualidade de vida SF-36
(Brasil SF-36). Rev Bras Reumatol
[Internet]. 1999 [cited 2022 Mar 17];39(3)143-50.
https://pesquisa.bvsalud.org/portal/resource/pt/lil-296502
- Afilalo J, Kim S, O’Brien S, Brennan JM, Edwards FH, Mack MJ, et al. Gait speed and operative mortality in older adults following cardiac surgery. JAMA Cardiol 2016;1(3):314-21. doi: 10.1001/jamacardio.2016.0316 [Crossref]
- Costa D, Gonçalves HA, Lima LP, Ike D, Cancelliero KM, Montebelo MIL. Novos valores de referência para pressões respiratórias máximas na população brasileira. J Bras Pneumol 2010;36(3):306-12. doi: 10.1590/S1806-37132010000300007 [Crossref]
- Üstün TB, Chatterji S, Kostanjsek N, Rehm J, Kennedy C, Epping-Jordan J, et al. Developing the world health organization disability assessment schedule 2.0. Bull World Health Organ 2010;88(11):815-23. doi: 10.2471/BLT.09.067231 [Crossref]
- Zigmond A, Snalth R. The Hospital Anxiety and Depression Scale. Acta Psychiatr Scand 1983;67(6):361-70. doi: 10.1111/j.1600-0447.1983.tb09716.x [Crossref]
- Alves ED, Panissa VLG, Barros BJ, Franchini E, Takito MY. Translation, adaptation, and reproducibility of the Physical Activity Enjoyment Scale (PACES) and Feeling Scale to Brazilian Portuguese. Sport Sci Health 2019;15(2):329-36. doi: 10.1007/s11332-018-0516-4 [Crossref]
- Mair V, Breda AP, Nunes MEB, Matos LDNJ. Evaluating compliance to a cardiac rehabilitation program in a private general hospital. Einstein 2013;11(3):278-84. doi: 10.1590/S1679-45082013000300004 [Crossref]
- Britto RR, Probst VS, Dornelas De Andrade AF, Samora GAR, Hernandes NA, Marinho PEM, et al. Reference equations for the six-minute walk distance based on a Brazilian multicenter study. Braz J Phys Ther 2013;17(6):556-63. doi: 10.1590/S1413-35552012005000122 [Crossref]
- Shoemaker MJ, Curtis AB, Vangsnes E, Dickinson
MG. Triangulating clinically meaningful change in the six-minute walk test in
individuals with chronic heart failure: a systematic review. Cardiopulm Phys Ther J
2012;23(3):5-15. https://pubmed.ncbi.nlm.nih.gov/22993497/
- Garcia-Rio F, Calle M, Burgos F, Casan P, Campo F, Galdiz JB, et al. Espirometria. Arch Bronconeumol 2013;49(9):388-401. doi: 10.1016/j.arbres.2013.04.001 [Crossref]
- Farias N, Buchalla CM. A classificação internacional de funcionalidade, incapacidade e saúde da organização mundial da saúde: conceitos, usos e perspectivas. Rev Bras Epidemiol 2005;8(2):187-93. doi: 10.1590/S1415-790X2005000200011 [Crossref]
- Ades PA, Keteyian
SJ, Wright JS, Hamm LF, Lui K, Newlin
K, Shepard DS, Thomas RJ. Increasing cardiac rehabilitation participation from
20% to 70%: A road map from the million hearts cardiac rehabilitation
collaborative. Mayo Clin Proc 2017;92(2):234-42. doi: 10.1016/j.mayocp.2016.10.014 [Crossref]
- Bond S, Laddu DR, Ozemek C, Lavie CJ, Arena R. Exergaming and virtual reality for health: implications for cardiac rehabilitation. Curr Probl Cardiol 2019;100472. doi: 10.1016/j.cpcardiol.2019.100472 [Crossref]
