Fisioter
Bras 2022;23(1):51-61
ARTIGO ORIGINAL
Associação entre tontura e fragilidade
em idosos
Association
between dizziness and frailty in elderly
Jeremias Bruno Silva de Oliveira*, Hudson Azevedo Pinheiro,
D.Sc.**
*Especialização em andamento no Programa
de residência multiprofissional em saúde do adulto e idoso pela Escola Superior
de Ciências da Saúde (ESCS), **Secretaria de Estado da Saúde do Distrito
Federal, Brasília, DF (Fisioterapeuta do Ambulatório de Geriatria), Escola
Superior de Ciências da Saúde (ESCS) (Preceptor/Tutor do Programa
Multiprofissional em Saúde do Adulto e do Idoso)
Recebido em 11 de outubro de 2021; Aceito
em 26 de novembro de 2021.
Correspondência: Jeremias Bruno Silva de Oliveira,
Policlínica de Taguatinga, Edifício Cine Lara, Taguatinga Centro (Taguatinga),
72010901 Brasília DF
Jeremias Bruno Silva de
Oliveira, jeremiasbru@gmail.com
Hudson Azevedo Pinheiro,
hudsonap@gmail.com
Resumo
Introdução: A tontura é uma queixa comum em
idosos. Esse sintoma causa instabilidade no equilíbrio corporal e pode afetar a
vida do idoso de forma ampla. Objetivo: Verificar a associação entre
tontura e fragilidade em idosos. Métodos: Estudo transversal realizado a
partir da triagem de setecentos prontuários do ambulatório de fisioterapia.
Foram selecionados idosos ≥ 60 anos, de ambos os sexos, residentes na
região administrativa sudoeste de Brasília com informações no prontuário a
respeito das variáveis tontura e fragilidade. Resultados: Participaram
do estudo 383 idosos. 76,2% do idosos eram do sexo feminino, 55,1% com idade > 80 anos, 43,9% com renda entre 2 e 3
salários mínimos, 53,3% com ensino fundamental incompleto e a prevalência de
tontura foi de 57,7%. Houve associação significativa entre tontura e as
variáveis: fragilidade (OR: 3,59 IC 95%), risco de queda (OR: 9,81 IC: 95%) e
episódio de queda (OR:15,35 IC: 95%). Conclusão: A tontura associou-se
às variáveis: fragilidade, risco de queda e episódio de queda em idosos. Os
dados sugerem a importância de compreender a tontura de forma ampliada e a
necessidade de uma abordagem multifatorial e multidisciplinar.
Palavras-chave: tontura; fragilidade; idoso.
Abstract
Introduction:
Dizziness is common in elderly. This symptom causes instability in body balance
and can affect the elderly's life in a broad way. Aim: To verify the
association between dizziness and frailty in elderly. Methods:
Cross-sectional study carried out based on the screening of 700 medical records
from the physiotherapy clinic. Elderly people aged ≥ 60 years, of both
sexes, residing in the southwestern administrative region of Brasília, with
information in medical records regarding the factors
dizziness and frailty, were selected. Results: 383 elderly people
participated in the study. 76.2% of the elderly were female, 55.1% > 80 years old, 43.9% with income between 2 and 3
minimum wages, 53.3% with incomplete primary education and the prevalence of dizziness
was 57.7%. There was a significant association between dizziness and the
variables: frailty (OR: 3.59 CI 95%), risk of falling (OR: 9.81 CI: 95%) and
fall episode (OR: 15.35 CI: 95%). Conclusion: Dizziness was associated
with the following variables: frailty, risk of falling and falling episodes in
the elderly. The data suggest the importance of a broader understanding of
dizziness and the need for a multifactorial and multidisciplinary approach.
Keywords: dizziness; frailty; aged.
Introdução
A tontura é uma queixa frequente na
população idosa e sua prevalência aumenta significativamente com o avançar da
idade. Estudos populacionais apontam prevalências que variam de 11% a 32,5%. Em
um estudo longitudinal com idosos de 65 anos ou mais, observou-se que a
prevalência de queixa de tontura nos últimos seis meses foi de 27% entre os
idosos com 70 anos e de 54% entre os de 90 anos e mais. A prevalência de
tontura é maior em mulheres do que em homens [1].
Esse sintoma prejudica o equilíbrio corporal,
no qual há uma percepção errônea, uma ilusão ou alucinação de movimento.
Caracterizada também por uma sensação de desorientação espacial do tipo
não-rotatória que causa instabilidade, flutuação, oscilações e pode estar
associada a distorção visual com sensação de estar-se indo para frente ou para
trás (oscilopsia) ocasionando o desequilíbrio
corporal [2]. Esse desequilíbrio pode ocorrer devido às alterações de vários
sistemas como: o proprioceptivo, o visual e o vestibular [3]. O distúrbio do
equilíbrio corporal é uma das causas mais frequentes de queda e instabilidade
em idosos, podendo levar à incapacidade funcional e dependência. Com isso, a
insegurança causada pela tontura e pelo desequilíbrio corporal pode levar
também a alterações psíquicas como ansiedade e depressão [4].
Assim, a tontura desencadeia desfechos
que vão além do desequilíbrio corporal. Este estudo visa compreender de forma
mais ampliada a queixa de tontura em idosos e a associação com a síndrome de
fragilidade. O conceito de fragilidade não é novo, mas é recente a
sistematização de informações que possibilitam a observação de que um idoso
está frágil e, consequentemente, vulnerável aos efeitos adversos de estresses.
Em geral, os idosos percebidos como frágeis são aqueles que apresentam riscos
mais elevados para desfechos clínicos adversos, tais como: dependência,
institucionalização, quedas, piora do quadro de doenças crônicas, doenças
agudas, hospitalização, lenta ou ausente recuperação de um quadro clínico e
morte [5].
A fragilidade em idosos é caracterizada
como uma síndrome clínica que envolve cinco componentes: a perda de peso não
intencional, autorrelato de fadiga, diminuição da
força, redução das atividades físicas, diminuição na velocidade da marcha. Os
sinais e sintomas de fragilidade são preditores de diversas complicações
futuras em sua saúde, o que torna esta condição um importante problema de saúde
pública [6].
Neste contexto, investigar idosos com
tontura, aspectos de fragilidade e as modificações físico-funcionais que
acontecem durante o processo de envelhecimento são imprescindíveis para
permitir uma melhor compreensão do processo saúde-doença dessa população e
melhor planejamento de intervenções de saúde para este grupo específico. Assim,
o estudo tem como objetivo verificar a associação entre tontura e fragilidade
em idosos comunitários.
Métodos
Trata-se de um estudo transversal
realizado a partir da análise de setecentos prontuários do ambulatório de
Fisioterapia da Policlínica de Taguatinga/ Brasília- Distrito Federal. Este
estudo foi aprovado pelo Comitê de Ética em Pesquisa da Fundação de Ensino e
Pesquisa em Ciências da Saúde sob o número CAAE 40863120.4.0000.5553 e parecer
número: 4.557.273.
Inicialmente, foi realizada uma triagem dos
prontuários a partir dos critérios de inclusão e exclusão. Os critérios de
inclusão consistiram em idosos com idade igual ou superior a 60 anos, de ambos
os sexos, residentes na região administrativa sudoeste de Brasília, com
informações em seus prontuários sobre as variáveis tontura e fragilidade. Já os
critérios de exclusão foram: diagnóstico prévio de grave déficit cognitivo ou
presença de problemas de memória, de atenção, de orientação espacial e temporal
e de comunicação sugestivos de grave déficit cognitivo; déficits de audição ou
de visão grave que dificulta fortemente a comunicação e avaliação; uso de
cadeira de rodas; incapacidade de realizar transferências; diagnóstico de
Acidente Vascular Encefálico com afasia; diagnóstico de doença de Parkinson em
estágio grave ou instável com comprometimento grave da motricidade, da fala ou
da afetividade; ou estar em estado terminal [7].
Após a triagem, os prontuários
selecionados tiveram as seguintes variáveis investigadas: faixa etária, sexo,
renda, escolaridade, tontura, fragilidade, risco de quedas, histórico de
quedas, marcha comunitária, uso de dispositivo e polifarmácia.
Essas variáveis foram coletadas dos questionários e testes já aplicados na
rotina de avaliação dos participantes da pesquisa. O detalhamento dos
instrumentos encontra-se a seguir.
Com relação à variável tontura, foi
investigada a partir do autorrelato como queixa
principal da presença do sintoma ou por meio da décima pergunta “você sente
tontura?” do teste de rastreio de queda no idoso (Q22-p). Além dessa variável,
neste mesmo instrumento é possível verificar o risco de quedas e o histórico de
quedas. Esse questionário, considerado simples e de fácil compreensão, consiste
de 22 itens que verifica fatores de risco relacionados à queda, como a presença
de déficits sensoriais e cognitivos, dor, medo de queda, conseguir ou não ficar
num pé só, riscos ambientais, velocidade de marcha, tontura, polifarmácia e quedas prévias. Sendo o escore 6,5 visto
como o melhor ponto de corte no diagnóstico do risco de queda no idoso [8].
Com relação à variável fragilidade, esta
foi investigada a partir do instrumento autorreferido
de rastreamento de fragilidade no qual são avaliados 5 componentes sendo
consideradas pessoas “frágeis” as que pontuaram para três ou mais componentes,
“pré-frágeis” os que pontuaram positivamente para um
ou dois, e “não frágeis” os que não apresentaram nenhum dos componentes
descritos [9].
O estudo apresentou baixo risco ao
participante/paciente/população alvo. Para minimizar os riscos de identificação
do participante, os dados de nome, endereço, telefone e registro do SUS não
serão tabulados na planilha ou utilizados como variável de estudo. Os
participantes e prontuários foram identificados por números com o intuito de
preservar o sigilo e privacidade dos participantes. Além disso, o estudo
conteve declaração no qual os pesquisadores expressaram cumprir todas as
exigências éticas da pesquisa.
Os dados coletados foram tabulados por
meio do Software Windows Excel e para a análise estatística utilizou-se o
Software Statistical Package
for the Social Sciences
(SPSS) versão 25, com nível de significância de 95%. Levou-se em consideração
medidas de frequência para categorização da amostra e foi verificada a
normalidade por meio do teste de Kolmogorov-Smirnov e
optado por utilizar o teste de qui-quadrado.
Resultados
Participaram do estudo 383 idosos que
foram acolhidos no ambulatório de fisioterapia. 76,2% eram do sexo feminino,
55,1% com idade superior a 80 anos, 43,9 com renda entre dois e três salários
mínimos e 53,3% com ensino fundamental incompleto. Os dados completos
referentes à descrição da amostra estão disponíveis na tabela I.
Tabela I - Descrição dos idosos que foram
admitidos no setor de fisioterapia e participaram do estudo
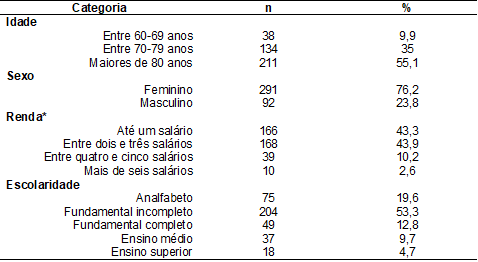
*salário mínimo vigente
R$ 1.100,00
Sobre os dados clínicos referentes aos
idosos, a figura 01 mostra as prevalências de idosos com tontura, que apresentaram
risco de quedas e episódios de queda, além de idosos classificados como frágeis
segundo os critérios de Fried.
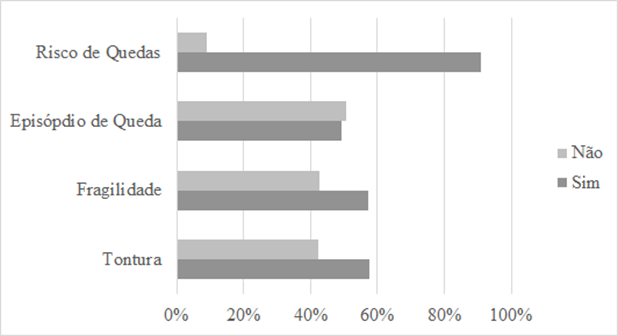
Figura 1 - Prevalências de idosos com
tontura, risco de quedas, episódios de queda e fragilidade
Optou-se por comparar se a tontura estava
relacionada aos desfechos relacionados ao risco de queda, episódio de queda,
fragilidade, além de marcha comunitária, uso de dispositivo auxiliar e polifarmácia. A tabela II mostra os resultados encontrados
e observa-se que houve associação entre risco de queda, episódio de queda e
fragilidade nos idosos estudados. Não houve diferença estatística significativa
para marcha comunitária, uso de dispositivo e polifarmácia.
Tabela II - Comparação entre tontura com risco
de queda, episódio de queda, fragilidade, polifarmácia
e marcha comunitária
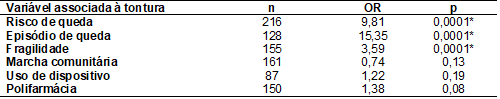
OR= odds
ratio; *p < 0,0001
Discussão
Neste estudo foi observado que houve
associação entre tontura e fragilidade em idosos. A tontura é um fator de risco
para fragilidade, ou seja, idosos com tontura tem 3,59 mais chances de
desenvolver a síndrome de fragilidade. A literatura científica ainda é reduzida
em relação aos estudos sobre a associação entre tontura e fragilidade em
idosos, mas uma possível justificativa para essa associação pode ser as
consequências geradas pela tontura.
A tontura provoca o desequilíbrio
corporal evidenciado, principalmente, ao realizar movimentos bruscos com a
cabeça. Estudos apontam que, além disso, na tentativa de evitar o sintoma e
pelo temor a queda também são adotados maus hábitos posturais, o enrijecimento
generalizado da musculatura e o deslocamento do corpo em bloco. Essas
estratégias consequentes do medo e insegurança podem gerar limitação nas
atividades básicas e instrumentais de vida diária, como, também, restrição de
participação nas atividades sociais, familiares e profissionais. Em longo
prazo, se persistirem, pode tornar-se crônico, levando à dependência [10].
Observar-se, então, que a tontura pode
trazer impactos mais amplos na vida do idoso. Esse contexto de limitações
impostas pela tontura pode ser um dos fatores que favorecem o desenvolvimento
e/ou manutenção da síndrome da fragilidade no idoso. Segundo Macedo et al.
[5], o início do fenótipo de fragilidade ainda não está claramente
especificado. Mas seria o resultado de um ciclo que compreende um processo de
perda energética, de massa e força muscular, diminuição da taxa metabólica,
declínio do gasto energético e da mobilidade. Assim, diversos fatores podem
desencadear ou acelerar esse processo.
Tanto fragilidade quanto tontura em
idosos são temas relevantes em saúde pública, pois estão associados a desfechos
clínicos adversos. Lana e Schneider [6] descrevem que a síndrome da fragilidade
impulsiona o risco de quedas, incapacidade, hospitalização e morte. Com relação
a tontura, Moraes et al. [1] destacam que a queixa de tontura está
associada a aumento do risco de quedas e de declínio funcional, o que pode
causar perda substancial da independência funcional e piora da qualidade de
vida nesta população.
Dentre esses desfechos adversos, foi
observado no presente estudo que idosos com tontura tem 9,81 mais chances de
apresentar risco de quedas e 15,35 mais chances de ter episódio de queda no
último ano. Em contrapartida, o estudo de Teixeira et al. [3]
evidenciaram que não houve associação entre presença de tontura, quedas e o
teste do alcance funcional entre os idosos avaliados. Contudo, justificam que o
tamanho da amostra pode ter sido um fator influenciador negativo, não
possibilitando encontrar resultados significativos na análise estatística. Já
no estudo de Scherer et al. [2] 44,6% dos participantes relataram quedas
em função da tontura. E no estudo de Moraes et al. [1], dos idosos que
apresentaram quedas, 51,4% relataram tontura e 64,1% dos idosos com quedas
recorrentes relataram tontura. Além disso, identificaram fatores associados de
forma significativa à queixa de tontura: gênero feminino, depressão,
dificuldade de memória, má percepção de saúde, comorbidades, fadiga, sonolência
excessiva, medo de cair e pior desempenho em testes físico-funcionais de
equilíbrio corporal.
A literatura científica tem demonstrado
que a reabilitação vestibular (RV) é um recurso terapêutico com efeito positivo
no tratamento de tontura com origem vestibular. [11,12,13,14]. Por meio de mecanismos
de neuroplasticidade, os exercícios de RV melhoram a interação vestibulovisual durante a movimentação cefálica e ampliam a
estabilidade postural estática e dinâmica, sendo capaz de promover diferentes
graus de melhora em 85% dos indivíduos. O uso de protocolos simples e com baixo
custo contribuem para o tratamento dessa população [13].
Junior et al. [11] criaram um
protocolo estruturado de reabilitação vestibular com atividades em grupo e
observaram uma melhora da sintomatologia de tontura, qualidade de vida e dos
domínios físicos, emocionais e funcionais dos idosos participantes. Lopes et
al. [12] discutem que além da RV tradicional existem outras alternativas em
ascensão como a RV com a utilização de inovações tecnológicas e de realidades
virtuais, e as práticas integrativas complementares (PIC). Em seu estudo
verificaram, especificamente, que a prática do Lian
Gong (LG) como estratégia de reabilitação na atenção primária influenciou de
forma positiva a qualidade de vida de pessoas com tontura e não se observou
diferença estatisticamente significante entre os grupos RV convencional e LG.
Dessa forma, é uma estratégia relevante na assistência do usuário com tontura,
a intervenção promove a melhora do sintoma, como também tem benefícios
comprovados na redução das dores osteomusculares, no risco de quedas e no ganho
da amplitude de movimento, força muscular e flexibilidade em idosos,
minimizando desfechos de saúde negativos.
Contudo, a tontura não é um sintoma
somente de origem vestibular. Estudos descrevem que sua etiologia é complexa e
multifatorial, pode ter origem central ou periférica, assim como, origem
vestibular e não vestibular e sendo, por vezes, negligenciada e subdiagnosticada [1,15].
Esse sintoma é uma queixa comum de
idosos em consultas na atenção primária [16,17,18], mas os pacientes são
insuficientemente atendidos. As bandeiras vermelhas relacionadas a tontura são
identificadas, porém, quando há a necessidade de diagnóstico diferencial, não
há profissionais especializados no setor [16]. Entre 9% e 13% dos pacientes com
tontura são encaminhados para clínicas especializadas. Outra medida considerada
equivocada é a frequente prescrição de antieméticos como a meclizina
em idosos com tontura, pois tem potencial para consequências negativas devido
as mais de 50 interações medicamentosas e é inadequada em casos benignos como
na vertigem posicional paroxística (VPPB) [17,18]. Estudos apontam que apesar
da qualidade suficiente das evidências indicando o valor da fisioterapia para o
gerenciamento da tontura, a fisioterapia parece não ser uma opção padrão na
atenção primária de pacientes em alguns lugares [19,20]. Em última análise, a
investigação diagnóstica incompleta irá levar a tentativas de terapia
malsucedidas e, eventualmente, a cronificação [16].
Portanto, os dados evidenciam a
necessidade de rastreio de tontura, fragilidade e risco de quedas em idosos;
como, também, a importância de uma abordagem multifatorial e multidisciplinar.
Dessa forma, mais estudos devem ser realizados para verificar os diversos
aspectos da tontura e melhorar o atendimento a essa população com medidas de
prevenção, tratamento e promoção de saúde.
Conclusão
A tontura é uma queixa comum em idosos e
desencadeia desfechos que vão além do desequilíbrio corporal. Observou-se a
associação entre tontura e as variáveis: fragilidade, risco de queda e episódio
de queda em idosos. Os dados evidenciam a importância de compreender a tontura
de forma ampliada e a necessidade de uma abordagem multifatorial e
multidisciplinar. Mais estudos devem ser realizados para entender o processo
saúde-doença dessa população e o melhor planejamento de intervenções de saúde
para este grupo específico.
Conflitos de interesse
Não há conflitos de
interesse.
Fonte de financiamento
Financiamento próprio.
Contribuição dos autores
Orientador da pesquisa,
Concepção e desenho do estudo, Elaboração dos resultados, Revisão do texto: Pinheiro HA; Concepção
e desenho do estudo, Coleta de dados, Análise e interpretação dos dados,
Revisão do texto: Oliveira JBS.
Referências
- Moraes SA, Soares WJS, Rodrigues RAS, Fett
WCR, Ferriolli E, Perracini
MR. Tontura em idosos da comunidade: estudo de base populacional. Braz J Otorhinolaryngol 2011;77(6):6919. doi: 10.1590/S1808-86942011000600003 [Crossref]
- Scherer S, Lisboa HRK, Pasqualotti A. Tontura em idosos: diagnóstico otoneurológico e interferência na qualidade de vida. Rev Soc Bras Fonoaudiol 2012;17(2):142-50. doi: 10.1590/S1516-80342012000200007 [Crossref]
- Teixeira AR, Gonçalves AK, Freitas CR, Santos AMPV, Levy DS, Olchik MR, et al. Associação entre tontura, quedas e teste de alcance funcional em idosos da comunidade. Estudos Interdisciplinares sobre o Envelhecimento 2011;16:461-72. doi: 10.22456/2316-2171.17929 [Crossref]
- Caveiro RR, Peluso É
de TP, Branco- Barreiro FCA. Depressão em idosos com tontura crônica e sua
relação com desequilíbrio e impacto da tontura na qualidade de vida. Revista
Equilíbrio Corporal e Saúde [Internet]. 2013 [cited
2022 Jan 7];5(2):25-34. Available from:
https://revista.pgsskroton.com/index.php/reces/article/view/10/0
- Macedo C, Gazzola JM, Najas M. Síndrome da fragilidade no idoso: importância da fisioterapia. Arquivos Brasileiros de Ciências da Saúde 2008;33(3):177-84. doi: 10.7322/abcs.v33i3.154 [Crossref]
- Lana LD, Schneider RH. Síndrome de fragilidade no idoso: uma revisão narrativa. Revista Brasileira de Geriatria e Gerontologia 2014;17(3):673-80. doi: 10.1590/1809-9823.2014.12162 [Crossref]
- Ferrucci L, Guralnik JM, Studenski S, Fried LP, Cutler GB, Walston JD. Designing randomized, controlled trials aimed at preventing or delaying functional decline and disability in frail, older persons: A consensus report. J Am Geriatr Soc 2004;52(4):625-34. doi: 10.1111/j.1532-5415.2004.52174.x [Crossref]
- Tutiya KK, Barros BF, Martuscello
JC, Santos FC. Queda em idosos: tradução, adaptação transcultural e validação
do Teste de Rastreio “Q22-p.” Revista Brasileira de Medicina [Internet]. 2015 [cited 2022 Jan 21];72(7). Available
from:
https://www.researchgate.net/publication/290816811
- Nunes DP, Duarte YAO, Santos JLF, Lebrão ML. Rastreamento de fragilidade em idosos por instrumento autorreferido. Rev Saúde Pública 2015;49(2). doi: 10.1590/S0034-8910.2015049005516 [Crossref]
- Fanelli RRG, Filho Barreto ACP, Raquel SG.
Avaliação multidisciplinar em idosos com tontura. ConScientiae Saúde [Internet]. 2002 [cited 2022 Jan 21];1(1):31-3.
Available from: http://www.redalyc.org/articulo.oa?id=92900106
- Rocha Júnior PR, Kozan ES, Moraes JF, Pereira FG, Moreno AB. Reabilitação vestibular na qualidade de vida e sintomatologia de tontura de idosos. Cienc Saude Coletiva 2014;19(8):3365-74. doi: 10.1590/1413-81232014198.11082013 [Crossref]
- Lopes AL, Lemos SMA, Figueiredo PHS, Santos JN. Impacto do Lian Gong na qualidade de vida de indivíduos com tontura na atenção primária. Rev Saúde Pública 2019;53(73):1-12. doi: 10.11606/s1518-8787.2019053001234 [Crossref]
- Ricci NA, Aratani MC, Doná F, Macedo C, Caovilla HH, Ganança FF. Revisão sistemática sobre os efeitos da reabilitação vestibular em adultos de meia-idade e idosos. Braz J Phys Ther 2010;14(5):361-71. doi: 10.1590/S1413-35552010000500003 [Crossref]
- Mirallas NDR, Conti MHS, Vitta A, Laurenti R, Saes SO. Avaliação e reabilitação vestibular no indivíduo idoso. Rev Bras Geriatr Gerontol 2011;14(4):687-98. doi: 10.1590/S1809-98232011000400008 [Crossref]
- Bösner S, Schwarm S, Grevenrath P, Schmidt L, Hörner K, Beidatsch D, et al. Prevalence, aetiologies and prognosis of the symptom dizziness in primary care – a systematic review. BMC Family Practice 2018;19(33):1-13. doi: 10.1186/s12875-017-0695-0 [Crossref]
- Grill E, Penger M, Kentala E. Health care utilization, prognosis and outcomes of vestibular disease in primary care settings: systematic review. J Neurol 2016;263(1):36-44. doi: 10.1007/s00415-015-7913-2 [Crossref]
- Herbert L.
Muncie Jr, Sirmans SM, James E. Dizziness: Approach
to evaluation and management. American Family Physician [Internet]. 2017 [cited
2022 Jan 7];95(3):154-62. https://pubmed.ncbi.nlm.nih.gov/28145669/
- Weinreich HM, Martin E, Agrawal Y. Overview of dizziness in practice. Otolaryngologic Clinics of North America 2021;54(5):839-52. doi: 10.1016/j.otc.2021.05.008 [Crossref]
- Seckler E, Regauer V, Krüger M, Gabriel A, Hermsdörfer J, Niemietz C, et al. Improving mobility and participation of older people with vertigo, dizziness and balance disorders in primary care using a care pathway: feasibility study and process evaluation. BMC Family Practice 2021;22(62):1-21. doi: 10.1186/s12875-021-01410-2 [Crossref]
- Regauer V, Seckler E, Grill E, Ippisch R, Jahn K, Bauer P, et al. Development of a complex intervention to improve mobility and participation of older people with vertigo, dizziness and balance disorders in primary care: a mixed methods study. BMC Family Practice 2021;22(89):1-15. doi: 10.1186/s12875-021-01441-9 [Crossref]
