ARTIGO
ORIGINAL
Análise
quali-quantitativa de idosos submetidos a um programa estruturado de
reabilitação vestibular
Quali-quantitative
analysis of elderly people submitted to a structured program of vestibular
rehabilitation
Iara Buriola Trevisan*,
Ana Beatriz Padoan Maestrello**, Francini Menezes dos Santos**, Vitor Engrácia
Valenti, D.Sc.***, Marco Aurélio Cardoso****, Fernando
Garbi Pereira, M.Sc.*****, Paulo Roberto Rocha Júnior, D.Sc.*****
*Graduação
em Fisioterapia pelas Faculdades Adamantineses Integradas, Programa de Mestrado
em Fisioterapia pela Faculdade de Ciências e Tecnologia, UNESP, Presidente
Prudente/SP, **Graduação em Fisioterapia pelas Faculdades Adamantineses
Integradas, ***Programa de Mestrado em Fisioterapia pela Faculdade de Ciências
e Tecnologia, UNESP, Presidente Prudente, Professor da Faculdade de Filosofia e
Ciências, UNESP, Marília, ****Programa de Mestrado em Fisioterapia pela
Faculdade de Ciências e Tecnologia, UNESP, Presidente Prudente, Professor
Mestre das Faculdades Adamantinenses Integradas, *****Professor das Faculdades
Adamantinenses Integradas e Universidade Paulista
Recebido em 19 de
fevereiro de 2015; aceito em 20 de maio de 2015.
Endereço
de correspondência:
Iara Buriola Trevisan, Rua Roberto Simonsen, 305, 19060-900 Presidente Prudente
SP, E-mail: iara_buriola@hotmail.com, Ana Beatriz Padoan Maestrello:
anabeatriz_padoan@hotmail.com, Francini Menezes dos Santos:
francini_menezes@hotmail.com, Vitor Engrácia Valenti: vitor.valenti@gmail.com,
Marco Aurélio Cardoso: marco-aurelioc@hotmail.com, Fernando Garbi Pereira:
fernando.garbi@hotmail.com, Paulo Roberto Rocha Júnior: prochajr@terra.com.br
Resumo
Introdução: A reabilitação
vestibular busca minimizar sintomas vestibulares ajudando a melhorar a qualidade
de vida de indivíduos com doenças vestibulares. Objetivo: Analisar
quali-quantitativamente a qualidade de vida de idosos submetidos a um programa
estruturado de reabilitação vestibular. Métodos:
Participaram do estudo cinco indivíduos de ambos os gêneros com idade média de
67,8 ± 4,12 anos. Os participantes foram submetidos a um programa estruturado
para reabilitação vestibular durante duas sessões semanais, totalizando 15
sessões. Para avaliação quantitativa, utilizou-se a Escala de Quantificação de
Tontura e o Dizziness Handicap Inventory (DHI) pré e pós-reabilitação e para
análise qualitativa aplicou-se em forma de entrevista não-diretiva
perguntas para coleta de dados sobre melhora do quadro clínico nas atividades
cotidianas, sociais e domiciliares pós-reabilitação. Resultados: Quanto aos dados quantitativos, observou-se melhora
significativa no domínio físico (p = 0,043) e qualidade de vida geral (p =
0,043), além da melhora de sintomatologia de tontura (p = 0,042). Tais
resultados corroboraram a melhora relatada pelos participantes sobre as
atividades de vida diária. Conclusão:
Concluiu-se que o programa de exercício para reabilitação vestibular contribuiu
para melhorar os domínios emocionais, funcionais e físicos e da qualidade de
vida geral, bem como a sintomatologia de tontura, o que corroborou os relatos
dos participantes.
Palavras-chave: idosos, qualidade
de vida, vestibulopatia.
Abstract
Introduction: The vestibular rehabilitation aims to minimize vestibular symptoms
helping to improve the quality of life of elderly with vestibular diseases.
Objective: To analyze quali-quantitatively the
quality of life of elderly submitted to a structured program of vestibular
rehabilitation. Methods: Participated
in the study five patients of both genders with a mean age of 67.8 ± 4.12
years. The participants were submitted to a structured program for vestibular
rehabilitation. For quantitative assessment we used the Dizziness
Quantification Scale and Dizziness Handicap Inventory (DHI) before and after
rehabilitation and for qualitative assessment was applied an interview
non-directive questions to collect data about clinical improvement in daily,
social and domiciliary activities after rehabilitation. Results: As regards to quantitative data, we observed significant
improvement on the physical domain (p = 0.043) and overall quality of life (p =
0.043), as well as improvement in the symptomatology of dizziness (p = 0.042).
These results corroborate the improvement reported by participants about the
activities of daily living. Conclusion:
We concluded that the exercise program for vestibular rehabilitation
contributed to the improvement of the emotional, functional, physical domains
and overall quality of life and the symptomatology of dizziness, which
corroborated the reports of participants.
Key-words: elderly,
quality of life, vestibulopathy.
Introdução
O envelhecimento é um
processo que consiste na deterioração lenta e progressiva de diversas funções
orgânicas, estruturais e funcionais [1,2]. A postura é controlada pelo sistema
visual, vestibular e somatossensorial que, integrados pelo Sistema Nervoso
Central (SNC), mantêm o corpo estável e de maneira orientada [3]. As
degradações oriundas do envelhecimento comprometem as habilidades do SNC, que
passa a apresentar déficits ao processar tais sinais [3,4].
Quando o conjunto de
informações visuais, vestibulares e proprioceptivas não são
integradas corretamente ao SNC, manifestam-se alterações como
desequilíbrio corporal, tontura, náuseas e nistagmo. Deste modo, o SNC procura
efetuar a recuperação funcional desses desequilíbrios e utiliza mecanismos de
compensação para eliminar a assimetria entre o órgão vestibular periférico
direito e esquerdo [5]. No entanto, respostas vestibulo-oculares e
vestibulo-espinhais são destinadas a manter, não somente a estabilização da
visão durante os movimentos cefálicos, mas também o controle postural [6-10].
Sabe-se que as
vestibulopatias periféricas são distúrbios recorrentes do comprometimento
vestibular periférico. O principal sintoma deste grupo de doenças é a tontura.
Estima-se que sua prevalência na população acima de 65 anos chegue a 85%
[9,11].
A tontura abrange uma
variedade de sensações de perturbação do equilíbrio corporal. As mais comuns
são as sensações de vertigem (tontura rotatória), desequilíbrio, instabilidade,
desorientação espacial, flutuação e sensação de embriaguez (tontura não
rotatória) [11-13].
A insegurança física
gerada pela tontura e pelo desequilíbrio corporal pode conduzir à
irritabilidade, perda de autoconfiança, medo de sair sozinho, depressão,
pânico, além de aumentar a probabilidade acentuada de riscos de quedas [14],
que por fim piora da qualidade de vida destes idosos [11]. O vestibulopata com
tontura pode trazer diferentes sinais e sintomas, como limitar determinados
movimentos de cabeça e do corpo, comprometendo suas atividades profissionais,
domésticas, sociais e/ou de lazer [15,16].
Em virtude do
envelhecimento e aumento das doenças crônico-degenerativas, torna-se relevante
a compreensão das alterações funcionais na vestibulopatia periférica não
específica e a necessidade de alternativas de tratamentos eficazes [17,18].
Protocolos de
Reabilitação Vestibular (RV) surgem como alternativa terapêutica por meio de exercícios
físicos específicos e repetitivos [19], que promovem adaptação ao movimento,
estimulando o órgão sensorial e interagindo ao SNC novos automatismos
responsáveis pelo equilíbrio [20-22].
A RV além de
minimizar os sintomas vestibulares, ajuda a restabelecer a autoconfiança dos
pacientes, reduz a ansiedade, melhora o convívio social e proporciona uma
melhoria na qualidade de vida [23]. Portanto o objetivo deste estudo foi
analisar qualitativamente e quantitativamente a qualidade de vida de idosos submetidos
a um programa estruturado de RV.
Material
e métodos
Foram incluídos
indivíduos com idade ? 60 anos, com quaisquer
diagnósticos clínicos de vestibulopatia periférica não específica e/ou que
referiam sintomas de vertigem e/ou desequilíbrio corporal por, pelo menos, dois
meses, acompanhados ou não por outras modalidades terapêuticas. Todos os
participantes foram submetidos a uma pré-avaliação dos sistemas
vestíbulo-oculo-motor e vestíbulo-espinhal que comprovaram a hipofunção do
aparelho vestibular periférico. Não participaram do estudo indivíduos com
doenças neurológicas, vasculares, processos degenerativos neoplásicos, que
utilizavam dispositivos auxiliares ou que não estivessem de acordo com a
prerrogativa do estudo. Para preservar a identidade, os participantes foram
cognominados de um a cinco.
Para a seleção da
amostra foi entregue às clínicas médicas de otorrinolaringologia e geriatria do
município de Adamantina/SP, uma carta de solicitação para encaminhamento dos
idosos ao programa de RV. Tal programa recebeu o nome de “VertiGO!”
e realizado em âmbito terapêutico, localizado nas dependências das Faculdades
Adamantinenses Integradas (FAI).
O programa foi
baseado nos exercícios de Cawthorne [24] e Cooksey [25]. Os exercícios
envolviam movimentos de cabeça, pescoço e olhos, controle postural em várias
posições (sentado, em apoio bi podal e unipodal, andando), uso
de superfície de suporte macia para diminuição do input proprioceptivo e
exercícios de olhos fechados para abolição da visão (Quadro I) [6,26].
Quadro
I - Protocolo de Reabilitação Vestibular VertiGO!. (ver anexo em PDF)
Na expectativa de
ativar o sistema de compensação vestibular e, por conseguinte, os mecanismos de
plasticidade neural, a partir da estimulação do órgão sensorial periférico
criando novos automatismos responsáveis pelo equilíbrio [21,27] cada exercício
foi repetido por quinze vezes, durante duas vezes semanais com duração de
sessenta minutos por sessão, totalizando quinze sessões. Os atendimentos foram
realizados em grupo durante o período vespertino.
Ao início de cada
sessão, todos os participantes foram instruídos a realizarem autoalongamento
global dando ênfase para a musculatura da coluna cervical.
Antes e após a
implantação do Programa VertiGO!, os
sujeitos da pesquisa foram avaliados quanto à qualidade de vida e
sintomatologia de tontura (avaliação quantitativa), além de entrevistas
semiestruturadas sobre os efeitos da reabilitação após o programa (avaliação
qualitativa).
O protocolo foi
submetido e aprovado pelo Comitê de Ética e Pesquisa da Faculdade de Medicina
de Marília, conforme deferido no protocolo 336/11.
Avaliação da qualidade de vida
A avaliação da
qualidade de vida foi analisada através do Dizziness Handicap Inventory (DHI),
antes e após o programa de RV. Este questionário tem o objetivo de avaliar a
autopercepção dos efeitos incapacitantes provocados pela tontura, sendo um
instrumento traduzido para o português e submetido à adaptação cultural e
linguística, além da revisão de equivalência gramatical, idiomática e
reprodutibilidade intra e inter pesquisadores [15].
O DHI brasileiro é
composto por 25 questões. As questões 01, 04, 08, 11, 13, 17 e 25 avaliam o
domínio físico, as questões 02, 09, 10, 15, 18, 20, 21, 22 e 23 avaliam o
domínio emocional e as questões 03, 05, 06, 07, 12, 14, 16, 19 e 24 avaliam o
domínio funcional [15].
As respostas dadas
pelos participantes receberam as seguintes pontuações: as respostas “sim”
receberam quatro pontos, as respostas “não” são pontuadas como zero ponto, e as
respostas “às vezes” receberam dois pontos. Desta forma, a pontuação total
obtida corresponde a cem pontos, situação em que se observa um prejuízo máximo
causado pela tontura; e a menor pontuação, zero ponto, revela nenhum prejuízo
provocado pelo problema na vida do participante.
Contudo, avaliou-se
cada domínio individualmente, atribuindo o critério de quanto maior a
pontuação, maior o prejuízo causado pela tontura.
Escala
de quantificação de tontura (QT)
A tontura foi
avaliada por meio da escala de QT antes e após RV, na qual o próprio
participante registrava em uma linha reta de 10 centímetros o ponto que melhor
representava a quantificação de sua tontura na data do teste. A extremidade
inicial da reta representa “não sentir tontura” e a extremidade final
representa a “sensação máxima de tontura” [2].
Entrevista
semiestruturada
A percepção sobre a
qualidade de vida dos participantes foi avaliada através de entrevista
semiestruturada ao final do programa, no formato de grupo focal. Todos os indivíduos
que participaram do programa de RV compartilharam deste momento da pesquisa.
O grupo focal é uma
técnica de pesquisa que coleta dados por meio das
interações grupais ao se discutir um tópico sugerido pelo pesquisador.
De acordo com Manzini
[28], desse tipo de entrevista podem emergir informações de forma mais livre e
as respostas não estariam condicionadas a uma padronização de alternativas.
A essência de
entrevistas desta natureza consiste juntamente na interação entre os
participantes e o pesquisador, que tem por finalidade coletar dados a partir da
discussão focada em tópicos específicos e diretivos.
Foi solicitado o
consentimento ao grupo para efetuar as gravações e garantiu-se do total sigilo
do material obtido, além disso, foi explicado aos
participantes a forma do funcionamento de maneira honesta, rápida e genérica
[29], pois, de acordo com Morgan [30], o sucesso para conduzir as entrevistas
começa no momento em que o primeiro participante entra na sala.
Inicialmente,
explicitou-se que não se buscava consenso na discussão e que as divergências de
perspectivas e experiências seriam extremamente bem-vindas.
Para a discussão foi
elaborado um roteiro de perguntas para analisar a melhora do quadro clínico a
partir da aplicação do programa como demonstrado no Quadro II.
As entrevistas foram
transcritas de acordo com as normas de Marcuschi [31], para facilitar a
padronização das informações. Foram utilizados os seguintes critérios para
transcrição, de acordo demonstrado no Quadro III.
Quadro
II -
Roteiro de perguntas referente à
percepção da qualidade de vida dos idosos participantes do programa VertiGO!.

Quadro
III -
Resumo explicativo das normas compiladas
e dos exemplos apresentados por Marcuschi.

Dados
quantitativos
A normalidade na distribuição
dos dados foi avaliada por meio do teste de Shapiro-Wilk, e a descrição dos
resultados foi realizada como média ± desvio padrão, com exceção de variáveis
com distribuição não-normal, que foram descritas como
mediana (intervalo interquartílico [25-75]. Para análise pré e pós-intervenção,
foi utilizado o teste de Wilcoxon. As correlações foram realizadas por meio do
coeficiente de Spearman, e os parâmetros de magnitude foram considerados
segundo Portney e Watkins [32], sendo: 0,00 a 0,25 correlação pequena ou
nenhuma; > 0,25 a 0,50 correlação razoável; > 0,50 a 0,75 correlação
moderada para boa; > 0,75 correlação boa para excelente; e 1,00 correlação
perfeita. O nível de significância adotado foi de p < 0,05. Para análise dos
dados quantitativos, utilizou-se o programa estatístico SPSS 15.0.
Dados
qualitativos
Depois de realizadas
as entrevistas e feita a transcrição das falas ditas
com o seu sentido original de acordo com as normas de Marcuschi [31], foi
realizada a análise de conteúdo dessas gravações e todo o material foi
organizado de forma sistemática em diferentes categorias, abrangendo as
atividades cotidianas, sociais e domiciliares [29]. Os cinco participantes
foram denominados como P1, P2, P3, P4 e P5.
Resultados
A amostra foi constituída
de cinco participantes, com idade média de 67,8 ± 4,12 anos, quatro do gênero
feminino e um do gênero masculino.
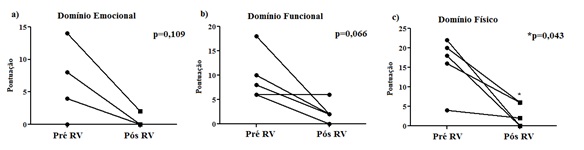
A Figura 1 apresenta
a pontuação de todos os participantes no que se refere ao domínio emocional,
funcional e físico do DHI brasileiro. Nota-se que referente ao domínio
emocional (Figura 1a), dois participantes mantiveram pontuação igual a zero do
início ao fim do programa, dois apresentaram uma remissão dos valores
pós-intervenção e um participante que, inicialmente apresentou escore de 14
pontos obteve uma queda dos mesmos para 2 pontos.
Sendo assim, mesmo não ocorrendo uma significância estatística entre os
períodos (p = 0,109), foi possível observar resultados satisfatórios após a
aplicação do programa VertiGO! [33].
Em contrapartida, com
relação ao domínio funcional, quatro dos cinco participantes apresentaram
diminuição maior que 50% dos escores de qualidade de vida. Porém, do mesmo modo
que observado no domínio emocional, não houve diferença estatisticamente
significativa (p = 0,066) após a realização do programa (Figura 1b).
Já na Figura 1c,
verificou-se significância estatística entre o pré e pós-intervenção (p =
0,043), pois todos os participantes apresentaram diminuição na pontuação
referente ao domínio físico.
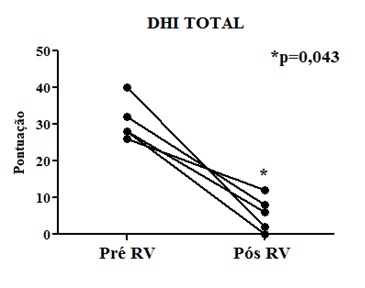
A Figura 2 apresenta
os resultados sobre a qualidade de vida geral (DHI total), que consiste na
somatória dos domínios emocional, funcional e físico nos quais a tontura pode
interferir. Verificou-se que todos os participantes obtiveram melhora de mais
de 50% da qualidade de vida geral pós-intervenção, sendo estatisticamente
significante (p = 0,043).
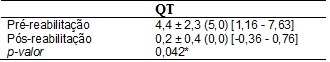
A Tabela I demonstra
os resultados sobre a sintomatologia de tontura. Observou-se uma média inicial
de 4,4 ± 2,33 pontos e, após o programa, de 0,2 ± 0,4 pontos, apresentaram
melhora estatisticamente significativa (p = 0,042).
Constatou-se ainda,
uma correlação positiva de magnitude boa para excelente, porém não
significativa entre a melhora da sintomatologia de tontura com o domínio
funcional (r = 0,791; p = 0,111), físico (r = 0,559; p = 0,327) e DHI total (r
= 0,707; p = 0,182) pós-intervenção.
Referente à percepção
dos participantes todos relataram em suas falas melhora da sua condição de
vida, das atividades sociais e domiciliares após a realização de exercícios
propostos pelo programa de RV.
Figura
1 - Efeitos incapacitantes provocados pela
tontura no domínio (a) emocional, (b) funcional e (c) físico do Dizziness
Handicap Inventy (DHI) no pré e pós RV dos idosos participantes do Programa VertiGO!.
Figura
2 - Resultado da pontuação total do Dizziness
Handicap Inventy (DHI) no pré e pós RV dos idosos participantes do Programa VertiGO!.
Tabela
I - Quantificação de tontura no pré e pós RV dos
idosos participantes do Programa VertiGO!. Dados
expressos em média, desvio padrão, mediana e intervalo de confiança de 95%.
Discussão
Os principais achados
demonstraram que, essencialmente, os idosos submetidos a um programa de RV
apresentaram melhora da sintomatologia de tontura e, consecutivamente, dos aspectos
emocionais, físicos e funcionais que, por sua vez, refletiram na evolução das
atividades cotidianas, sociais e domiciliares autorrelatadas.
A RV é um tratamento
eficaz para indivíduos com persistência de tontura e/ou vertigem por disfunção
vestibular, proporcionando melhora na qualidade de vida, controle postural e
capacidade funcional de idosos [34-37]. Entretanto, estudos relatam que tanto
adultos quanto idosos submetidos a RV a curto ou a
longo prazo apresentam melhoras significativas da qualidade de vida e função do
equilíbrio estático e dinâmico [38,39].
Segundo Nisbino et al. [40], a tontura é mais prevalente
em indivíduos idosos, que tendem apresentar um equilíbrio corporal mais
comprometido, pois o envelhecimento compromete habilidades do SNC em realizar o
processamento dos sinais vestibulares, visuais e proprioceptivos responsáveis
pelo equilíbrio corporal, além de diminuir a capacidade de modificação dos
reflexos adaptativos. Em contrapartida, Campos et al.
[41] relataram que a prevalência de tontura é predominante no gênero feminino,
chegando à proporção de 2:1, o que explica o fato do presente estudo ter sido
composto por mais mulheres do que homens.
No presente estudo
utilizaram-se instrumentos como o DHI brasileiro e a QT, além da aplicação de
uma entrevista como avaliação qualitativa, a fim de identificar os efeitos
provocados pelo programa diante a qualidade de vida desses indivíduos. De tal
modo, observou que os dados quantitativos e qualitativos convergiram para uma
melhora, manutenção e/ou remissão dos sintomas de tontura. Alguns dos relatos
de melhora podem ser observados a seguir:
P2.
/.../ depois que eu comecei o tratamento /.../ nun’ca mais me deu tontura estou
ótima.
P5.
/.../ melhorei bem assim ao:: (+) quanto u:: (+) tontu:ra
melhore:i bem: assim(+) bem a:: (+) um seten’ta por cento de melhora (+) i::
numa vida normal também tudu (+) qué dize DEU bom resultado /.../ i:: minhas
atividade ta normal: (+) qué dize melhoro bem:: to:: disinvolveno bem: o
trabalho normalmenti (+) i levo a vida normal
Dentre os resultados
quantitativos observou-se que os participantes do estudo apresentaram uma
melhora tanto na qualidade de vida geral como nos domínios, obtendo diminuição
dos escores de mais de 50% do DHI brasileiro pós-intervenção. Segundo Ganança et al. [33], os resultados do DHI total devem obter uma
queda de pelo menos 18 pontos entre o pré e pós-intervenção para que o
tratamento de RV seja eficaz.
Um estudo recente
realizado por Rocha Junior et al. [42] com a mesma
proposta de intervenção, demonstrou melhora significativa da sintomatologia de
tontura, da qualidade de vida geral e dos domínios físicos, emocionais e
funcionais após a realização do programa.
De acordo com os
resultados obtidos pelo DHI, o domínio que apresentou maiores escores iniciais
foi o físico, se comparado aos domínios funcionais e emocionais, e, após a
realização do programa, foi o que apresentou melhores resultados. Algumas falas
contemplam esse achado:
P1.
/.../ eu:: melhorei bastan::ti mes::mo (+) eu:: não to
sentino ma::is nada (+) peguei ma::is inquilibrio no corpo /.../ (+) eu to (+)
ó::tima viu. /.../ (+) não to sentino mais na:da (+)
eu faço ginás:tica (+) eu faço caminha:da (+) eu faço di tu::do e não sintu
mais na::da(+) to muito boa.
P4.
/.../ minhas atividade ta sendo normal.
P3.
/.../ mi sinti bastan:ti (+) melhor: com o tratamento.
Em contrapartida,
Patatas et al. [38] relatam que a avaliação do domínio
físico permite verificar a relação entre os movimentos dos olhos, da cabeça e
do corpo com o aparecimento ou piora da tontura, permitindo avaliar o prejuízo
da qualidade de vida.
Os resultados
referentes aos domínios emocionais e funcionais mesmo não apresentando
diferenças significativas, porém apresentaram melhora clínica satisfatória
[33]. Achados estes que corroboram outros estudos que após realização de
diferentes protocolos de RV realizados em ambientes ambulatoriais e
domiciliares, foi constatado melhora nos domínios funcionais e emocionais
[43,44].
Com o programa de RV
também foi possível resultados significativos no que diz respeito à
sintomatologia de tontura, que consequentemente trouxe melhora na qualidade de
vida dos idosos participantes do programa, a ponto de um deles relatar não
sentir mais necessidade da utilização de medicamentos para o respectivo
sintoma, como observado na fala abaixo:
P4.
/.../ não ta dando ma:is a ton:tu:ra (+) parei com o
remédio também.
Algumas limitações
metodológicas merecem ser mencionadas, como a falta de critério na seleção dos
participantes por diagnósticos, a ausência de grupo de comparação e a amostra
de número pequeno.
Vale ressaltar que,
ainda no delineamento da pesquisa, alguns consultórios médicos e centros
especializados foram visitados e convidados a encaminhar seus pacientes para o
programa de RV. Porém, surpreendentemente, alguns clínicos relataram não se
ater a especificidade do diagnóstico terapêutico das disfunções vestibulares e
que o tratamento era, essencialmente, baseado nos sintomas vestibulares.
Rotineiramente, as
queixas vestibulares são diagnosticadas como “labirintite” e tratadas com
flunarizina ou cinarizina [45]. Para Bertol e Rodriguez [46], é compreensível
que o leigo use o termo “labirintite”. Porém, a utilização dessa terminologia
por médicos que a aceitam sem um questionamento ou esclarecimento dos sintomas
e ainda a tratam de forma indiscriminada é considerada imprópria e negligente.
Deste modo,
preconizou-se não eleger critérios específicos para a aquisição da amostra, no
que diz respeito ao diagnóstico médico, devido a possíveis dificuldades na
obtenção destes diagnósticos. Assim, um simples diagnóstico médico de doença do
órgão periférico e/ou sintomatologia de tontura por, pelo menos, dois meses
foram os critérios para participar do estudo.
Conclusão
Pode-se concluir que
o programa de RV contribuiu para uma melhora clínica dos sintomas de tontura,
qualidade de vida geral, emocional, funcional e física dos idosos
participantes. Observou-se ainda uma correlação positiva entre sintomatologia
de tontura e qualidade de vida geral, funcional e física, ou seja, quanto menor
o sintoma de tontura, melhor a qualidade de vida destes idosos em diferentes
aspectos.
Assim, por se tratar
de um protocolo de fácil execução e de baixo custo, sugere-se sua utilização no
processo de RV, uma vez que seus resultados refletiram na melhora autorrelatada
das atividades cotidianas, sociais e domiciliares dos idosos estudados. Por
fim, é recomendada a reprodutibilidade deste protocolo estruturado em grupo com
amostras mais representativas e maiores critérios de seleção, a fim de
corroborar os resultados obtidos neste estudo.
Referências
- Zanardini FH,
Zeigelboim BS, Jurkiewicz AL, Marques JM, Bassetto JM. Reabilitação vestibular
em idosos com tontura. Pró-Fono 2007;9(2):177-84.
- Mantello EB, Moriguti
LC, Junir ALR, Ferrioli E. Efeitos da reabilitação vestibular sobre a qualidade
de vida de idosos labirintopatas. Rev Bras Otorrinolaringol 2008;72(2):172-180.
- Ruwer SL, Rossi AG,
Simon LF. Equilíbrio no idoso. Rev Bras Otorrinolaringol 2005;71(3):298-303.
- Peres M, Silveira E.
Efeito da reabilitação vestibular em idosos: quanto ao equilíbrio, qualidade de
vida e percepção. Ciênc Saúde Coletiva 2010;15(6):2805-14.
- Jerome C, Mohsen J, Kathleen EC. Rapid adaptation of
multisensory integration in vestibular pathways. Front Syst Neurosci 2015;9(59)1-5.
- Santos AC, Ferreira
CP, Silva KC, Araujo VV, Lima F. Exercícios de Cawthorne e Cooksey em idosas:
melhora do equilíbrio. Fisioter Mov 2008;21(4):129-36.
- Nisbino LK, Ganança
CF, Manso A, Campos CAH, Korn GP. Reabilitação vestibular personalizada:
levantamento de prontuários dos pacientes atendidos no ambulatório de
otoneurologia da I.S.C.M.S.P. Rev Bras Otorrinolaringol 2005;71(4):440-7.
- Morozetti PG, Ganança
CF, Chiari BM. Comparação de diferentes protocolos de reabilitação vestibular
em pacientes com disfunções vestibulares periféricas. J Soc Bras Fonoaudiol
2011;23(1):44-50.
- Rolo CA, Cohen HS, Kimball KT, Bloomberg JJ. Effects of normal aging on visuo-motor
plasticity. Neurobiol Aging 2001;23(1):117-23.
- Khan S, Chang R. Anatomy of the vestibular system: a review. Neuro Rehabilitation 2013;32(3):437-43.
- Felipe L, Cunha LCM,
Cunha FCM, Cintra MTG, Gonçalvez DU. Presvertigem como causa de tontura no
idoso. Pró-Fono 2008;20(2):99-104.
- Zucco F. Reabilitação
Vestibular: uma revisão bibliográfica da intervenção fisioterápica. [citado
2011 Out 20]. Disponível em URL:
http://www.portalsaudebrasil.com/artigospsb/vest042.pdf.
- Garcia FV. Disequilibrium and its management in
elderly patients. Inter
Tinnitus J 2009;15(1):83-90.
- Varela AS, Diz PG,
Izquierdo MR, García AF, Andrade IVS, Valeiras MR, et
al. Reduction of falls in older people by improving
balance with vestibular rehabilitation (ReFOVeRe
study): design and methods. Aging Clin Exp Res 2015;27(6):841-8.
- Castro ASO, Gazzola
JM, Natour J, Ganança FF. Versão Brasileira do Dizziness Handicap Inventory. Pró-Fono 2007;19(1):97-104.
- Cohen HS. Use
of the Vestibular Disorders Activities of Daily Living Scale to describe
functional limitations in patients with vestibular disorders. J Vestib Res 2014;24(1):33-8.
- Takano NA, Cavalli
SS, Ganança MM, Caovilla HH, Santos MAO, Peluso ETP, et
al. Qualidade de vida de idosos com tontura. Rev Bras Otorrinolaringol 2010;76(6):769-75.
- Iwasaki S, Yamasoba T. Dizziness and imbalance
in the elderly: age-related decline in the vestibular system. Aging Dis 2014;6(1):38-47.
- Whitney SL, Alghwiri A, Alghadir
A. Physical therapy for persons with vestibular disorders. Curr Opin Neurol 2015;28(1):61-8.
- Teixera ST, Pereira
EF, Rossi AG, Daronco LSE. Reabilitação vestibular: tendências e indicações.
RBCHE 2010;7(6):280-88.
- Batista JS,
Pasqualotti A, Marchi ACB, Wibelinger LM. Exercícios de Reabilitação Vestibular
em Idosos. Revista Contexto & Saúde 2011;10(20):969-74.
- Rocha Junior PR, Peres
AS, Garbi FP, Frizzo ACF, Valenti VE. Effects of physiotherapy on balance and unilateral vestibular
hypofunction in vertiginous elderly. Int
Arch Med 2014;7(8):1-4.
- Rogatto ARD, Pedroso
L, Almeida SRM, Oberg TD. Proposta de um protocolo de reabilitação vestibular
em vestibulopatias periféricas. Fisioter Mov
2010;23(1):83-91.
- Cawthorne T. The physiological
basis for head exercises. Physiotherapy 1945;106-7.
- Cooksey FS. Rehabilitation
in vestibular injuries. Proc R Soc Med 1946;39(5):273-8.
- Deveze A, Bernard-Demanze
L, Xavier F, Lavieille JP, Elziere
M. Vestibular compensation and vestibular rehabilitation. Current
concepts and new trends. Neurophysiol Clin 2014;44(1):49-57.
- Han BI, Song HS, Kim JS. Vestibular
rehabilitation therapy: review of indications, mechanisms, and key exercises. J Clin Neurol 2011;7(4):184-96.
- Manzini EJ.
Entrevista semi-estruturada: Análise de objetivos e de
roteiros. In: Seminário Internacional de Pesquisa e Estudos Qualitativos. A
Pesquisa Qualitativa em Debate. Bauru: SIPEQ; 2004.
- Carlini-Cotrin B.
Potencialidades da técnica qualitativa grupo focal em investigações sobre abuso
de substâncias. Rev Saúde
Pública 1996;30(3):285-93.
- Morgan DL. Focus group as qualitative research.
Sage university paper series in: Qualitative research methods. Newbury Park: Sage;
1998.
- Marchuschi LA. Da
Fala para a escrita: atividades de retextualização. São Paulo: Cortez; 2001.
- Portney LG, Watkins MP.
Foundations of clinical research: application to practice. 3 ed. Upper Saddle
River, New Jersey: Prentice-Hall; 2009.
- Ganança FF, Castro ASO, Natour J, Branco FCA. Dizziness
Handicap Inventory: cross-cultural adaptation to Brazilian Portuguese, its
application, reproducibility and comparison with the vestibular evaluation
results. [citado
2003 Abr 10]. Disponível em URL: http://www.neurootology.org.search
- Tavares FS, Santos
MFC, Knobel KAB. Reabilitação vestibular em um hospital universitário. Rev Bras Otorrinolaringol 2008;74(2):241-7.
- Honaker JA, Kretschmer LW. Impact of fear of
falling for patients and caregivers: perceptions before and after participation
in vestibular and balance rehabilitation therapy. Am J Audiol
2014;23(1):20-33.
- Whitney SL, Sparto PJ. Principles
of vestibular physical therapy rehabilitation. Neuro Rehabilitation 2011;29(2):157-66.
- Ricci NA, Aratani MC,
Doná F, Macedo C, Caovilla HH, Ganança FF. A systematic review about the effects of the vestibular rehabilitation
in middle-age and older adults. Rev Bras Fisioter
2010;14(5):361-71.
- Patatas OHG, Ganança CF, Ganança
FF. Qualidade
de vida de indivíduos submetidos à reabilitação vestibular. Braz J
Otorhinolaryngol 2009;75(3):387-94.
- Goto F, Arai M, K Ogawa. Aplicação do vestibular reabilitação com
uma sessão de introdução em pacientes com tontura crônica. Nihon Jibiinkoka
Gakkai Kaiho 2013;116(9):1016-23.
- Nisbino LK, Granato
L, Campos CAH. Aplicação do Questionário de Vida Diária em Pacientes Pré e
Pós-reabilitação Vestibular. Arq Int Otorrinolatingol 2008;12(4):517-22.
- Campos CAH.
Principais quadros clínicos no adulto e no idoso. In: Ganança MM. Vertigem tem
cura?. São Paulo: Lemos Editorial 1998;49-58.
- Rocha Junior PR,
Kozan ES, Moraes JF, Garbi FP, Moreno AB. Reabilitação vestibular na qualidade
de vida e sintomatologia de tontura de idosos. Ciência e Saúde Coletiva 2014;19:3365-74.
- Bayat A, Pourbakht A,
Saki N, Zainun Z, Nikakhlagh S, Mirmomeni G. Vestibular rehabilitation outcomes
in the elderly with chronic vestibular dysfunction. Iran Red Crescent Med J 2012;14(11):705-8.
- Marioni G, Fermo S, Lionello M, Fasanaro E, Giacomelli L, Zanon S et al. Vestibular rehabilitation in elderly
patients with central vestibular dysfunction: a prospective, randomized pilot
study. Age (Dordr) 2013;35(6):2315-27.
- Hanley K, O’Dowd T. Symptoms of vertigo in general practice: a
prospective study of diagnosis. British Journal of General Practice 2002; 52(10):809-12.
- Bertol E, Rodríguez
CA. Da tontura à vertigem: uma proposta para o manejo do paciente vertiginoso
na atenção primária. Rev APS 2008;11(01):62-73.