Fisioter Bras.
2023;2494):398-411
ARTIGO
ORIGINAL
Correlações
entre função cognitiva, independência funcional e risco de queda em idosos com
demência de Alzheimer
Correlations between cognitive function, functional
independence and risk fall in elderly people with Alzheimer’s disease
Dominique
Babini Albuquerque Cavalcanti1
1Centro Universitário Maurício de Nassau
Paulista (UNINASSAU - Campus Paulista), Universidade Salgado de Oliveira
(UNIVERSO - Campus Recife), Recife, PE, Brasil
Recebido
em: 8 de dezembro de 2022; Aceito em: 18 de julho de 2023.
Correspondência: Dominique Babini
Albuquerque Cavalcanti, dbabini.fisioterapeuta@gmail.com
Como citar
Dominique Babini Albuquerque Cavalcanti.
Correlações entre função cognitiva, independência funcional e risco de queda em
idosos com demência de Alzheimer. Fisioter Bras. 2023;24(4):398-411. doi:
10.33233/fb.v24i4.5357
Resumo
Objetivo: Correlacionar o nível de função
cognitiva, o nível de independência funcional e o risco de quedas em idosos com
Demência de Alzheimer (DA). Métodos: Trata-se de um estudo
transversal, quantitativo, descritivo, do tipo série de casos, com 20 idosos
com diagnóstico clínico de DA. Aplicou-se a anamnese através de uma ficha de
avaliação com dados pessoais, clínicos e de tratamento; o Mini Exame do Estado
Mental (MMEM) para avaliar a função cognitiva; a Medida de Independência
Funcional (MIF) para avaliar o desempenho do idoso nos domínios motor e
cognitivo/social; e, o teste Timed Up and Go (TUG) desenvolvido para
avaliar o risco de queda em idosos. Para analisar a correlação entre nível
cognitivo e nível de independência funcional e nível cognitivo e risco de
quedas, foi calculado o índice de correlação de Spearman.
Resultados: Observou-se forte correlação entre a pontuação do MEEM e a
da MIF (r = 0,831; p < 0,001), entre a pontuação da MEEM e do TUG (r =
-0,933; p < 0,001) e entre a pontuação da MIF e do TUG (r = -0,857; p <
0,001). Também se registrou forte correlação entre o estágio da DA e a pontuação do MEEM (r = -0,946; p < 0,001), a
pontuação total da MIF (r = -0,904; p < 0,001); e, a pontuação do TUG (r = 0,942;
p < 0,001). Conclusão: Há correlação entre função cognitiva, nível de
independência funcional e risco de queda em idosos com DA, e à medida que o
quadro evolui em gravidade, ocorre piora da função cognitiva, redução da
autonomia funcional e aumento do risco de quedas.
Palavras-chave: doença de Alzheimer; idoso;
cognição; estado funcional; acidentes por quedas.
Abstract
Objective: To correlate the level of
cognitive function, the level of functional independence and the risk of falls
in elderly people with Alzheimer's dementia (AD). Methods: This is a
cross-sectional, quantitative, descriptive study, of the case series type, with
20 elderly people with a clinical diagnosis of AD. Anamnesis was applied
through an evaluation form with personal, clinical and treatment data; the Mini
Mental State Examination (MMEM) to assess cognitive function; the Functional
Independence Measure (FIM) to assess the performance of the elderly in the
motor and cognitive/social domains; and the Timed Up and Go (TUG) test,
developed to assess the risk of falling in the elderly. To analyze the
correlation between cognitive level and level of functional independence and
cognitive level and risk of falls, Spearman's correlation index was calculated.
Results: There was a strong correlation between MMSE and FIM scores (r =
0.831; p < 0.001), between MMSE and TUG scores (r = -0.933; p < 0.001)
and between FIM scores and TUG (r = -0.857; p < 0.001). There was also a
strong correlation between AD stage and MMSE score (r = -0.946; p < 0.001),
total FIM score (r = -0.904; p < 0.001); and, the TUG score (r = 0.942; p
< 0.001). Conclusion: There is a correlation between cognitive
function, level of functional independence and risk of falling in elderly
people with AD, and as the condition evolves in severity, there is a worsening
of cognitive function, reduced functional autonomy and increased risk of falls.
Keywords: Alzheimer disease; aged;
cognition; functional status; accidental falls.
Introdução
A
doença de Alzheimer (DA) é a forma mais comum de distúrbio neurodegenerativo,
acometendo cerca de 27 milhões de pessoas e correspondendo a 60 a 70% de todos
os casos de demência [1]. Afeta o córtex e o hipocampo, e leva a uma piora
progressiva da função cognitiva do indivíduo, resultando em prejuízos na fala,
reconhecimento de palavras e objetos, bem como na incapacidade de realizar
movimentos voluntários [2].
A
DA afeta principalmente os idosos e é a quinta causa de morte nessa população.
Tal doença é caracterizada principalmente pela presença de dois marcadores
patológicos: emaranhados neurofibrilares, resultantes
da hiperfosforilação
e deposição anormal da proteína
tau, e presença de placas senis, que são formadas pela
deposição de peptídeos β-amiloides
[3]. Os critérios clínicos mais comumente empregados para diagnóstico de DA
envolvem o desenvolvimento de comprometimento da memória acompanhado por
comprometimento de um ou mais outros domínios cognitivos, incluindo afasia,
apraxia, agnosia ou distúrbio da função executiva.
As
deficiências cognitivas são gradualmente progressivas, de gravidade suficiente
para prejudicar as habilidades funcionais e não podem ser explicadas por outras
disfunções neurológicas ou psiquiátricas [4]. A DA acomete o indivíduo
interferindo no seu desempenho social e ocupacional, sendo as disfunções
cognitivas as primeiras manifestações da doença [5]. Estas disfunções
interferem em um conjunto de aspectos que fazem parte do processamento das
informações. Dentre estes fatores estão: percepção, aprendizado, memória,
atenção, vigilância, raciocínio, e elucidação de problemas [6].
Para
avaliar a função cognitiva em idosos e o rastreamento de quadros demenciais, o
teste mais utilizado mundialmente é o Mini-Exame do Estado Mental (MEEM), que
testa cinco aspectos do funcionamento cognitivo: orientação (espacial e
temporal), processamento, atenção, cálculo, memória e linguagem [7]. Com a
evolução da DA ocorre uma diminuição da capacidade
funcional dificultando a realização das atividades de vida diária básicas e
instrumentais, aumentando a dependência dos idosos e com isto a demanda por
cuidados. A necessidade de assistência para as atividades de vida diária (AVD)
é consequência da desorientação têmporo-espacial,
aliada às alterações de memória recente, se tornando mais evidente em fases
intermediárias da doença [8].
Para
avaliar o nível de independência funcional, utiliza-se com frequência a Medida
de Independência Funcional (MIF), uma escala que avalia função motora e
cognitiva. Quanto mais elevado o escore, maior o nível de independência e
melhor o desempenho funcional dos idosos [9]. Outra questão importante a ser
observada com a progressão da DA é o risco de quedas,
o qual parece ser alto em idosos com déficit cognitivo. Além de contribuir para
reduzir o desempenho em atividades físicas e aumentar a fraqueza muscular
global. Na avaliação da mobilidade funcional básica o Teste Timed
Up and Go (TUG) pode ser
utilizado. Nele é analisado o tempo gasto pelo indivíduo para se levantar de
uma cadeira com braços, andar por uma distância de 3 metros e retornar à
cadeira, bem como o número de passos necessários para a execução da atividade
[10].
Idosos
com demência tem quatro a cinco vezes mais probabilidade de cair do que idosos
sem demência. E para aqueles que caem, o risco de sofrer uma fratura é três
vezes maior do que para pessoas cognitivamente saudáveis. Além disso, aqueles
que caem tem cinco vezes mais chance de serem hospitalizados [11]. Esses dados
apontam a importância da realização de estudos que objetivam avaliar o risco de
queda em idosos com demência de Alzheimer, sendo fundamental correlacionar esse
achado com o nível de função cognitiva nesses indivíduos, já que é sabido o
impacto que a doença acarreta nas funções de cognição.
Assim,
o objetivo deste estudo foi correlacionar o nível de função cognitiva, o nível
de independência funcional e o risco de quedas em idosos com demência de
Alzheimer.
Métodos
Trata-se
de um estudo transversal, quantitativo, descritivo, do tipo série de casos,
realizado na Unidade de Paulista do Centro Universitário Maurício de Nassau –
UNINASSAU Paulista, com 20 idosos com diagnóstico clínico de demência de
Alzheimer, na faixa etária entre 60 e 80 anos, de ambos os sexos.
Os
idosos assinaram um Termo de Consentimento Livre e Esclarecido elaborado de
acordo com a resolução nº 466/12 do Conselho Nacional da Saúde, o qual foi
apresentado em duas vias, ficando uma delas sob a guarda da equipe de pesquisa
e a outra com os participantes. O estudo só teve início após aprovação pelo
Comitê de Ética em Pesquisa com Seres Humanos da UNINASSAU, segundo o parecer
de número: 4.901.097.
Cada
participante teve data e horário agendados previamente para coleta de dados. Um
acompanhante foi permitido por idoso. Foram obrigatórios o uso de máscara
facial, a temperatura foi aferida e foi disponibilizado álcool gel, bem como
água e sabão para higienização das mãos. O laboratório foi higienizado pela
equipe de limpeza antes do início da coleta de dados a cada dia, entre cada
avaliação, e ao final da coleta diária. As pesquisadoras utilizaram capote,
máscara facial, protetor facial e luvas estéreis durante todo o procedimento.
Aplicou-se
inicialmente a anamnese através de uma ficha de avaliação elaborada pelas
pesquisadoras e continha dados pessoais, clínicos e de tratamento. Seguiu-se
com o Mini Exame do Estado Mental para avaliar a
função cognitiva, considerando-se a nota de corte de 13 pontos para
participantes analfabetos e 24 pontos para os demais [7]. Também foi utilizada
a Medida de Independência Funcional para avaliar o desempenho do idoso nos
domínios motor e cognitivo/social nos aspectos: alimentação, higiene pessoal, banho,
vestir metade superior do corpo, vestir metade inferior do corpo, uso de vaso
sanitário, controle da urina, controle das fezes, transferências para leito,
cadeira, cadeira de rodas, transferência para vaso sanitário, transferências
para banheira ou chuveiro, locomoção, locomoção em escadas, compreensão,
expressão, interação social, resolução de problemas, e memória. Considerou-se a
pontuação total de 126 pontos [9].
Por
fim, utilizou-se o teste Timed Up
and Go desenvolvido para avaliar o risco de queda em
idosos. A referência para resultado incluiu: Até 20 segundos – Normal para
idosos frágeis ou com debilidade, mas que se mantêm independentes na maioria
das atividades de vida diária (baixo risco de quedas); Entre 21 e 29 segundos –
Avaliação funcional obrigatória e indicação de abordagem específica para a
prevenção de queda (moderado risco de quedas); Maior ou igual a 30 segundos –
Avaliação funcional obrigatória e indicação de abordagem específica para a
prevenção de queda (alto risco para quedas) [10].
A
análise estatística foi realizada no software Statistical
Package for the Social Sciences (SPSS) 22.0 para Windows. As variáveis contínuas
foram expressas em média e desvio padrão e calculada a diferença de média com
respectivo intervalo de confiança a 95% (IC95%). Admitiu-se a o nível de
significância de 5%. As variáveis categóricas foram expressas em números de
casos e frequência. Para apresentar a análise descritiva dos dados, foram
utilizadas tabelas e figuras. Para analisar a correlação entre nível cognitivo
e nível de independência funcional e nível cognitivo e risco de quedas, foi
calculado o índice de correlação de Spearman.
Resultados
A
caracterização demográfica e clínica dos idosos com DA
participantes do estudo está apresentada na Tabela I. Todos os
participantes realizavam tratamento fisioterapêutico e médico.
Tabela
I - Caracterização
demográfica e clínica dos idosos com DA, Pernambuco, Brasil, 2021
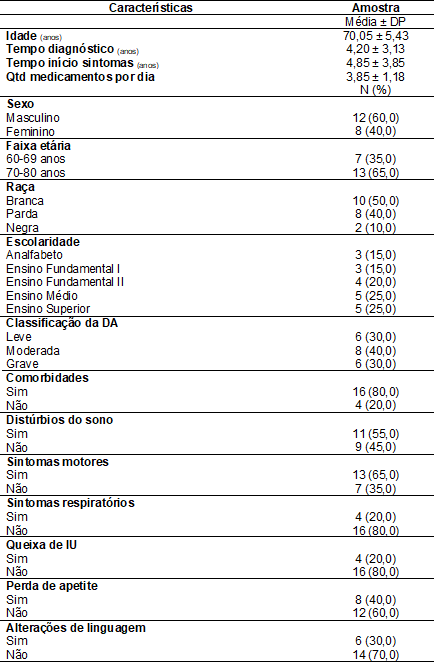
N
= número de casos; DP = desvio padrão; Qtd =
Quantidade; IU = Incontinência Urinária; DA = Demência de Alzheimer
Verificou-se
forte correlação positiva entre a pontuação do MEEM e da MIF, apontando para a
correlação entre declínio da função cognitiva e aumento da dependência
funcional em idosos com DA (r = 0,831; p < 0,001) (Figura 1).
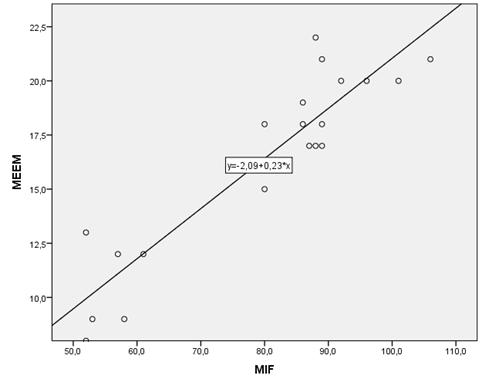
MEEM
= Mini Exame do Estado Mental; MIF = Medida de
Independência Funcional
Figura
1 - Representação
gráfica da correlação entre a pontuação do MEEM e da MIF, Pernambuco, Brasil,
2021
O
declínio da função cognitiva também apresentou correlação com o risco de
quedas, identificado através da forte correlação negativa entre a pontuação do
MEEM e do TUG, com aumento do risco de queda em idosos com DA que apresentaram
menor nível de função cognitiva (r = -0,933; p < 0,001) (Figura 2).
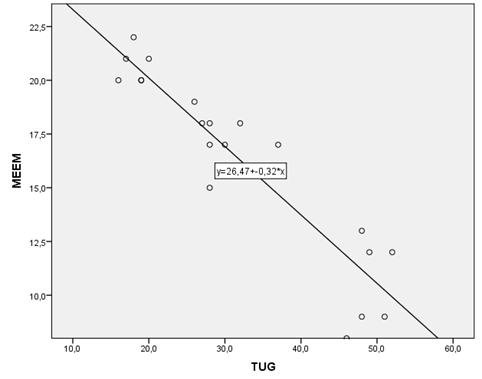
MEEM = Mini Exame
do Estado Mental; TUG = Timed Up and Go
Figura
2 - Representação
gráfica da correlação entre a pontuação do MEEM e da TUG, Pernambuco, Brasil,
2021
Houve,
ainda, forte correlação negativa entre a pontuação da MIF e do TUG, apontando
para a correlação entre o menor nível de independência funcional e o maior
risco de quedas em idosos com DA (r= -0,857; p < 0,001) (Figura 3).
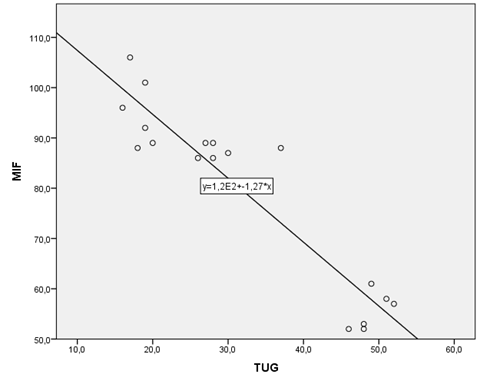
MIF
= Medida de Independência Funcional; TUG = Timed Up and Go
Figura
3 - Representação
gráfica da correlação entre a pontuação da MIF e do TUG, Pernambuco, Brasil,
2021
Por
fim, registrou-se forte correlação entre o estágio da DA
e a pontuação do MEEM (r = -0,946; p < 0,001), a pontuação total da MIF (r =
-0,904; p < 0,001); e, a pontuação do TUG (r = 0,942; p < 0,001), ou
seja, a medida que a doença evolui há piora da função cognitiva, do nível de
independência funcional e do risco de queda. Com relação aos domínios da MIF,
verificou-se forte correlação negativa entre o estágio de DA e os itens:
autocuidado, transferências, locomoção e cognição social (Tabela II).
Tabela
II - Pontuação média
no Mini-Exame do Estado Mental, na Medida de
Independência Funcional e no Timed Up and Go em idosos com DA por
estágio de evolução da doença, Pernambuco, Brasil, 2021
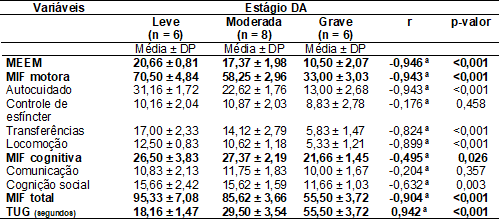
DP
= desvio-padrão; MEEM = Mini-Exame do Estado Mental;
MIF = Medida de Independência Funcional; TUG = Timed Up and Go; aCorrelação
de Spearman
Discussão
A
caracterização da amostra deste estudo apontou para a predominância de idosos
acima de 70 anos, o que frequentemente é encontrado em estudos sobre a temática
[12,13], devido à associação já conhecida com o envelhecimento. A frequência de
baixa escolaridade (50%) encontrada na amostra também possui a mesma tendência
de outras pesquisas sobre demência, já que a escolaridade tem sido apontada
como fator de risco para desenvolvimento e agravamento da doença.
A
média de medicamentos diários utilizados pelos idosos deste estudo foi de 3,88
± 1,18. Ismail et al. [14] em estudo com 32 idosos institucionalizados,
sendo 16 com DA e 16 sem o diagnóstico, registraram que os idosos com Alzheimer
utilizaram mais de dois medicamentos por dia e associaram esse achado a elevada
prevalência de doenças associadas, como a depressão, encontrada em cerca da
metade dos idosos com DA [15].
Houve
correlação entre declínio da função cognitiva e aumento da dependência
funcional em idosos com DA participantes da pesquisa
(r = 0,831; p < 0,001). Estudos prévios evidenciaram resultados similares [6,16,17]. Marra et al. [16], ao avaliar a capacidade funcional de idosos
com diferentes níveis de DA constataram que quanto maior o nível de alterações
cognitivas, pior o desempenho dos idosos nas AVDs. Cader et al. [17], ao analisarem o impacto do
desempenho cognitivo na capacidade funcional de idosos residentes no Nordeste
Brasileiro, perceberam que os escores do MEEM eram menores em idosos quem
tinham dificuldade em realizar as AVDs básicas,
demonstrando que quanto menor o desempenho cognitivo, maior a dependência
funcional. Na literatura internacional, também há evidências que corroboram
nosso achado [18]. Torres et al. [19] avaliaram a influência da DA na capacidade funcional de uma população de pessoas com
mais de 74 anos, que viviam em suas casas ou em instituições do distrito de Kungsholmen, Estocolmo, durante um período de três anos e
concluíram que 14% dos que estavam inicialmente independentes e sobreviveram
aos três anos de pesquisa, tinham se tornado dependentes e que a demência era o
principal contribuinte para este fenômeno.
O
declínio da função cognitiva (MEEM) também apresentou correlação com o risco de
quedas (TUG) em idosos com Alzheimer (r = -0,933; p < 0,001). A redução da
capacidade cognitiva em idosos com DA refletem na diminuição da estabilidade
postural e equilíbrio, e no aumento do risco de quedas. Nesse contexto, as
principais alterações nas funções cognitivas estão ligadas aos sistemas:
sensorial, visual, vestibular e osteomusculoesquelético
[20]. O déficit de coordenação, força muscular em grandes grupos musculares dos
membros inferiores e equilíbrio constituem fatores importantes para ocorrência
de quedas em idosos com DA, aumentando o risco preditivo de fraturas. Speciali et al. [21] constataram que 60% dos idosos
com DA apresentaram risco duas vezes maior de queda quando comparados a idosos
sem o diagnóstico.
Evidenciou-se,
ainda, correlação entre o menor nível de independência funcional e o maior
risco de quedas em idosos com DA (r = -0,857; p < 0,001). Miranda [22] em
estudo com 44 idosos com diagnóstico de DA concluiu que a medida que se eleva a
gravidade funcional da demência, aumenta significativamente a possibilidade do
idoso ter o equilíbrio diminuído e estar mais propenso a quedas, ou seja, a
maior dependência funcional pode influenciar o maior risco de quedas. Woellner et al. [23] em estudo comparativo da
mobilidade orientada pelo desempenho em idosos com e sem doença de Alzheimer
corroboram esse achado, e destacam que da mesma forma que a diminuição de
funcionalidade e do equilíbrio em pacientes com DA sugere maior risco de
quedas; quando ocorre a queda, o medo de nova queda pode alterar a autoestima,
levando a prejuízos consideráveis como declínio maior da capacidade funcional e
alteração da marcha, agravando e acelerando os efeitos deletérios da DA.
Por
fim, os resultados obtidos no presente estudo sugerem que à medida que a doença
evolui há piora da função cognitiva, do nível de independência funcional e do
risco de queda. Com relação aos domínios da MIF, verificou-se forte correlação
negativa entre o estágio de DA e os itens: autocuidado, transferências,
locomoção e cognição social. Parece haver consenso na literatura sobre o fato
de a evolução clínica da DA estar diretamente
associada ao agravamento dos sintomas cognitivos e físicos dos indivíduos com o
diagnóstico [24].
As perdas funcionais são detectadas inicialmente nas
atividades mais complexas, como as instrumentais; e tendem a evoluir
para as
atividades básicas, tendo o prejuízo cognitivo papel
importante nesse mecanismo
de ação, já que interfere em funções
como planejamento e a própria execução
motora da atividade [25].
Zidan et al. [26], ao avaliarem as
mudanças funcionais e motoras nos diferentes estágios clínicos da DA, acrescentaram que a independência nas atividades
diárias básicas e instrumentais diminuem à medida que se agravavam os sintomas
da DA, sendo o melhor desempenho obtido no grupo com
DA leve, apesar do fato de já terem sido observados distúrbios da marcha
referentes a redução da velocidade, comprimento e largura do passo, redução da
força muscular periférica e alterações no controle postural nesse grupo. Os
autores também verificaram que a perda da independência na realização das
atividades instrumentais foi maior do que o declínio físico e cognitivo
avaliado objetivamente nos estágios moderado e grave da doença e que os
processos motores regulados em vias corticais complexas, como sentar e levantar
da cadeira podem ser afetados ainda nas fases leve e moderada da DA, já influenciando no risco de quedas.
Uma
limitação do estudo foi o número de idosos com DA avaliados. As dificuldades
para se deslocarem de suas residências até o local onde ocorreu a pesquisa foi
a principal justificativa referida pelos cuidadores dos idosos para o não
comparecimento. Sugere-se que estudos futuros levem esse fator em consideração,
e adaptem as propostas de pesquisa para a atenção básica à saúde e ambiente
domiciliar. Vale, ainda, ressaltar, a escassez literária referente a comparação
de aspectos funcionais, cognitivos, de mobilidade e risco de quedas em idosos
com DA considerando o estadiamento da doença em diferentes fases, sendo
necessária a realização de estudos que aprofundem o tema.
Conclusão
Os
resultados deste estudo sugerem, em idosos com DA, presença de correlação
entre: declínio da função cognitiva e aumento da dependência funcional;
declínio da função cognitiva e aumento do risco de quedas; e, menor nível de
independência funcional e o maior risco de quedas. Registrou-se, ainda, forte
correlação entre o estágio da DA e: a pontuação do
MEEM, a pontuação total da MIF; e, a pontuação do TUG, além de forte correlação
negativa entre o estágio de DA e os seguintes itens da MIF: autocuidado,
transferências, locomoção e cognição social.
Conflito
de interesse
Declaro
que não possuo conflito de interesse de ordem: financeiro, comercial, político,
acadêmico e pessoal.
Financiamento
Esta
pesquisa não foi financiada.
Referências
- Ballard C, Gauthier S, Corbett A, Brayne
C, Aarsland D, Jones E. Alzheimer’s disease. Lancet. 2011;377(9770):1019-31. doi: 10.1016/S0140-6736(10)61349-9 [Crossref]
- Silva MVF, Loures CMG, Alves LCV, Borges KBGB, Carvalho MG. Alzheimer’s disease: risk factors and potentially protective measures. J Biomed Sci. 2019;26(33). doi: 10.1186/s12929-019-0524-y [Crossref]
- Shinohara M, Sato N, Shimamura M, Kurinami H, Hamasaki T, Chatterjee A, et al. Possible modification of Alzheimer's disease by statins in midlife: interactions with genetic and non-genetic risk factors. Front Aging Neurosci. 2014;6(71). doi: 10.3389/fnagi.2014.00071 [Crossref]
- Knopman DS,
DeKosky ST, Cummings JL, Chui H, Corey-Bloom J, Small GW, et al. Practice
parameter: diagnosis of dementia (na evidence-based
review). Report of the quality standards subcommittee of the American Academy
of Neurology. Neurology. 2001;56(9):1143-53. doi:
10.1212/wnl.56.9.1143 [Crossref]
- Bottino CMC, Carvalho IAM, Alvarez ANMA, Avila R, Zukauskas PR, Bustamante SEZ, et al. Reabilitação cognitiva em pacientes com Doença de Alzheimer. Arq Neuro-Psiquiatr. 2002;60(1). doi: 10.1590/S0004-282X2002000100013 [Crossref]
- Antunes
HK, Santos RF, Cassilhas R, Santos R, Bueno OFA,
Mello MT. Exercício físico e função cognitiva. Rev Bras Med Esporte. 2006;12:108-14. doi: 10.1590/S1517-86922006000200011 [Crossref]
- Lourenço RA, Veras RP. Mini-Exame do Estado Mental: características psicométricas em idosos ambulatoriais. Rev Saúde Publica. 2006;40(4):712-9. doi: 10.1590/S0034-89102006000500023 [Crossref]
- Shubert TE, Schrodt LA,
Mercer VS, Busby-Whitehead, Giuliani CA. Are scores on balance screening tests
associated with mobility in older adults? J
Geriatr Phys Ther [Internet]. 2006 [citado 2022 jan
12];29:33-9. Disponível em: https://pubmed.ncbi.nlm.nih.gov/16630375/
- Talmelli LFS, Gratão
ACM, Kusumota L, Rodrigues RAP. Nível de
independência funcional e déficit cognitivo em idosos com doença de Alzheimer.
Rev. Esc. Enferm. USP. 2010;44(4). doi: 10.1590/S0080-62342010000400011 [Crossref]
- Christofoletti G, Oliani MM, Gobbi LTB, Gobbi S, Stella F. Risco de quedas em idosos com doenças de Parkinson e demência de Alzheimer: um estudo transversal. Rev Bras Fisioter 2006;10(4):429-33. doi: 10.1590/S1413-35552006000400011 [Crossref]
- Shaw F. Falls in older people with dementia. Geriatrics
& Aging. 2003;6(7):37-40.
- Suh GH, Ju YS, Yeon BK, Shah A. A longitudinal study of Alzheimer’s disease: rates of cognitive and functional decline. Int J Geriatr Psychiatry. 2004;19:817-24. doi: 10.1002/gps.1168 [Crossref]
- Shiau M, Yu L, Yuan H, Lin J, Liu C. Functional performance of Alzheimer's disease and vascular dementia in southern Taiwan. Kaohsiung J Med Sci. 2006;22:437-46. doi: 10.1016/S1607-551X(09)70335-3 [Crossref]
- Ismail
SMT, Antunes MD, Moreira CR, Nascimento Junior JRA, Oliveira DV. Risco de queda
em idosos institucionalizados com Doença de Alzheimer. Revista Inspirar.
2019;19(2).
- Bertazone TMA, Ducatti
M, Camargo HPM, Batista JMF, Marques S. Ações
multidisciplinares/interdisciplinares no cuidado ao idoso com Doença de
Alzheimer. Rev Rene [Internet]. 2016 [citado 2023 jan 15];17(1):144-53. Disponível em:
http://periodicos.ufc.br/rene/article/view/2633
- Marra
TA, Pereira LSM, Faria CDCM, Pereir DS, Martins MAA,
Tirada MGA. Avaliação das atividades de vida diária de idosos com diferentes
níveis de demência. Rev Bras
Fisioter. 2007;11:267-73. doi: 10.1590/S1413-35552007000400005 [Crossref]
- Cader SA, Vale RG, Castro JC, Bacelar SC, Biehl C, Gomes MCVG et al. Inspiratory muscle training improves maximal inspiratory pressure and may assist weaning in older intubated patients: a randomised trial. J Physiother. 2010;56:171-7. doi: 10.1016/S1836-9553(10)70022-9 [Crossref]
- Lautenschlager NT, Cox KL, Flicker L, Foster JK, Van Bockxmeer FM, Xiao J, et al. Effect of physical activity on cognitive function in older adults at risk for Alzheimer disease: a randomized trial. JAMA. 2008;300:1027-37. doi: 10.1001/jama.300.9.1027 [Crossref]
- Torres A, Fratiglioni L, Guo Z, Viitanen M, Von Strauss E, Winbla B. Dementia is the major cause of functional dependence in the elderly: 3- year follow-up data from population-based study. Ame J Public Health. 1998;88:1452-6. doi: 10.2105/ajph.88.10.1452 [Crossref]
- Anaka EH, Santos PF, Silva MF, Botelho PFFB, Silva P, Rodrigues NC, et al. The effect of supervised and home based exercises on balance in elderly subjects: a randomized controlled trial to prevent falls. Rev Bras Geriatric Gerontol. 2016;19(3):383-397. doi: 10.1590/1809-98232016019.150027 [Crossref]
- Speciali DS, Vasconcelos TB, Ferreira WS, Alonso
AC. Abordagem fisioterapêutica voltada para aspectos cognitivos e motores da
Doença de Alzheimer. Neuroc Psicol. 2016;12(1):73-86.
- Miranda
HAA. Correlação entre funcionalidade, mobilidade e risco de quedas em idosos
com Doença de Alzheimer [Dissertação]. Brasília: Universidade de Brasília;
2014.
- Woellner SS, Araújo AGS, Risso
PR, Hoepfer Junior H. Estudo comparativo da
mobilidade orientada pelo desempenho em idosos com e sem doença de Alzheimer. Rev Bras Med
[Internet]. 2012 [citado 2022 nov 10];69(11).
Disponível em: https://pesquisa.bvsalud.org/portal/resource/pt/lil-663160
- Santos
LCCS, Lira M. Correlação entre função cognitiva e capacidade funcional nos
indivíduos com Doença de Alzheimer. Cadernos de Pós-Graduação em Distúrbios do
Desenvolvimento [Internet]. 2012 [citado 2023 jan
19];12(2)36-45. Disponível em:
https://editorarevistas.mackenzie.br/index.php/cpgdd/article/view/11220
- Borges LL, Albuquerque CR, Garcia PA. O impacto do declínio cognitivo, da capacidade funcional e da mobilidade de idosos com doença de Alzheimer na sobrecarga dos cuidadores. Fisioter. Pesqui. 2009;16(3):246-51. doi: 10.1590/S1809-29502009000300010 [Crossref]
- Zidan M, Arcoverde C, Araújo NB, Vasques P, Rios A, Laks J, et al. Motor and functional changes in different stages of Alzheimer's disease. Rev Psiquiatr Clín [Internet]. 2012[citado 2023 jan 23];39(5):161-5. Disponível em: https://www.scielo.br/j/rpc/a/qJgc5cdK6PCXfKgSM9dFrMk/?format=pdf&lang=en
