Fisioter Bras.
2023;24:(4):491-505
REVISÃO
Fisioterapia
em crianças com mielomeningocele: um panorama atual
Physical therapy in children with myelomeningocele: a
current overview
Marcela
Dias de Lima1, Fernanda Maria Cercal
Eduardo1, Leda Maria de Castro Coimbra Campos2
1Centro Universitário Internacional
UNINTER, Curitiba, PR, Brasil
2Centro Universitário Internacional
UNINTER – Belo Horizonte, MG, Brasil
Recebido
em: 12 de junho de 2023; Aceito em: 24 de julho de 2023.
Correspondência: Leda Maria de Castro Coimbra Campos,
ledafisio@yahoo.com.br
Como citar
Lima MD, Eduardo FMC. Campos LMCC. Fisioterapia
em crianças com mielomeningocele: um panorama atual. Fisioter Bras. 2023;24(4):491-505.
doi: 10.33233/fb.v24i4.5490
Resumo
Introdução: A mielomeningocele
é o defeito do tubo neural mais comum no mundo, com exposição da medula
espinhal. A criança com mielomeningocele apresenta
disfunções neuromusculares, dentre outras alterações em diversos sistemas do
corpo, necessitando assim de tratamento fisioterapêutico especializado. Objetivo:
Discutir o estado da arte de intervenções fisioterapêuticas na criança com mielomeningocele. Métodos: Para esta revisão
narrativa foram realizadas buscas nas bases de dados PubMed,
Scielo, Lilacs e BVS, no
período de 2013 a 2023. Sete trabalhos foram selecionados por obedecerem aos
critérios de inclusão. Resultados: As intervenções fisioterapêuticas na
criança com mielomeningocele vêm utilizando recursos
inovadores como a vibração de corpo inteiro, fotobiomodulação
e exergames. Por sua vez, recursos mais tradicionais
como a facilitação neuromuscular proprioceptiva, treino de marcha, equoterapia
e eletroterapia também continuam sendo em empregados. Conclusão: Os
tratamentos fisioterapêuticos atualmente empregados minimizaram distúrbios
cinético funcionais, miccionais, sociais e de autocuidado, além de terem
propiciado melhora na qualidade de vida. Contudo ainda são necessários
trabalhos com melhor nível de evidência, especialmente na área da neonatologia
e pediatria. Espera-se que o aprofundamento na discussão neste campo do
conhecimento sirva para embasar novos estudos e protocolos, assegurando uma
assistência fisioterapêutica de excelência.
Palavras-chave: mielomeningocele;
espinha bífida; crianças; fisioterapia.
Abstract
Introduction:
Myelomeningocele is the most common neural tube defect in the world, with
spinal cord exposure. Children with myelomeningocele present neuromuscular
disorders, among other alterations in several body systems, requiring
specialized physical therapy treatment. Objective: To discuss the state
of the art of physiotherapeutic interventions in children with
myelomeningocele. Methods: For this narrative review, searches were
conducted in the Pubmed, Scielo,
Lilacs and BVS databases, from 2013 to 2023. Seven works were selected because
they met the inclusion criteria. Results: Physical therapy interventions
in children with myelomeningocele use innovative resources such as whole-body
vibration, photobiomodulation and exergames. In turn,
more traditional resources such as proprioceptive neuromuscular facilitation,
gait training, equine therapy and electrotherapy also continue to be employed. Conclusion:
The physiotherapeutic treatments currently used minimize functional kinetic,
voiding, social and self-care disorders, while improving quality of life.
However, studies with a better evidence level are still needed, especially in
neonatology and pediatrics. It is expected that the deepening of the discussion
in this field of knowledge will support new studies and protocols, ensuring an
excellent physiotherapeutic assistance.
Keywords: myelomeningocele; spina bifida;
children; physiotherapy.
Introdução
A
coluna vertebral tem valiosa função biomecânica por promover sustentação
estrutural, possibilitar a mobilidade do tronco e proteger elementos neurais
[1]. A coluna também tem função estabilizadora, atuando sinergicamente com o
sistema neuromuscular, o que permite evitar lesões e quadros álgicos [1]. As
malformações congênitas na coluna vertebral configuram-se anomalias que podem:
afetar significativamente a mobilidade e independência física da criança;
comprometer vários sistemas do organismo; e resultar em prejuízos no
neurodesenvolvimento [2].
A
Espinha Bífida (EB) ou disrafismo espinhal é uma malformação
da coluna vertebral que resulta de um fechamento defeituoso do tubo neural em
sua porção caudal, durante o período da embriogênese, por volta do vigésimo
quarto dia de gestação [3]. A EB é classificada como: Espinha Bífida Oculta
(EBO), Meningocele (MC) e Mielomeningocele
(MMC) [4]. A EBO e a MC decorrem de malformações espinhais que ocorrem na fase
de pós-neurulação e são cobertas por tecido cutâneo
[5]. Já na MMC, os defeitos ocorrem na fase de neurulação
primária. Há exposição da medula espinhal, que pode estar ou não envolta por um
saco fino de tecido epitelial (em forma de cisto) contendo líquor
e tecido neural [3,5].
O
perfil epidemiológico das anomalias congênitas da coluna vertebral é
heterogêneo, devido a sua natureza endêmica [6,7]. A incidência mundial de
defeitos no tubo neural é de 1 a 10 para cada 1.000 nascidos vivos [8]. Nos
Estados Unidos a prevalência de espinha bífida é de 3,63 para 10.000 nascidos
vivos [9] e, no Brasil, estima-se 14 casos a cada 10.000 nascidos vivos [6].
Isso porque a etiologia da MMC é multifatorial e resulta de fatores ambientais,
medicamentosos, nutricionais e genéticos, sendo o mais recorrente a baixa
suplementação de ácido fólico durante os períodos pré-concepcional
e pré-natal [10]. Por este motivo o ácido fólico é um elemento nutricional
fundamental, utilizado como forma preventiva de defeitos do tubo neural [6].
A
MMC é o tipo mais grave e comum dessas anomalias e seu diagnóstico é feito no
pré-natal, por ultrassonografia, ou após o nascimento via exame físico,
radiografia, tomografia computadorizada e ressonância magnética [6].O tratamento cirúrgico da MMC é feito por acesso intra ou extrauterino. A cirurgia extrauterina é a mais
utilizada e a intrauterina a de maior risco para a mãe e o feto [3,11]. A
cicatrização dos reparos cirúrgicos pode causar tração na medula espinhal, o
que faz com que várias cirurgias para liberação do tecido cicatricial
ainda sejam necessárias, em pelo menos um terço desses pacientes [7].
Além
disso, os avanços tecnológicos em saúde vêm possibilitando a discussão sobre a
utilização de terapia com células tronco para tratamento de lesões traumáticas
na medula espinhal [12] e bem como na MMC [13,14]. De forma pioneira, o ensaio
clínico Cellular Therapy
for In Utero Repair of Myelomeningocele - (CuRe) Trial, em fase 1/2a, foi
aprovado pelo Food and Drug
Administration (FDA), nos Estados Unidos. Com 55
participantes e previsão de conclusão em 2024, esse ensaio clínico é o primeiro
a utilizar células tronco para reparo fetal de MMC em humanos. Há promissora
capacidade regenerativa do ambiente fetal com uso de células mesenquimais da
placenta [15].
A
MMC pode ocorrer em diferentes níveis da coluna vertebral, quanto mais alto o
nível da lesão, maior o grau de disfunções neuromusculoesqueléticas
[3]. Por conta das complicações associadas, as pessoas com MMC necessitam ser
tratadas por uma equipe multiprofissional, composta de pediatras,
neurologistas, neurocirurgiões, urologistas, terapeutas ocupacionais e fisioterapeutas
[5,6,16].
A
Fisioterapia tem um papel de destaque na promoção de
saúde, prevenção de
agravos e reabilitação das deficiências de
estruturas e funções do corpo,
visando a redução das limitações nas
atividades de vida diária e na restrição à
participação social das pessoas com
disfunções na coluna vertebral [10,17]. Em
relação à MMC, há pouca literatura científica disponível, especialmente em
pacientes pediátricos, resumindo-se a relatos de casos e protocolos de condutas
fisioterapêuticas. Além disso, não foi identificado até o momento um artigo que
compile os achados sobre a atuação da fisioterapia na MMC. Assim o objetivo do
presente trabalho é identificar e descrever as intervenções fisioterapêuticas
utilizadas no tratamento da criança com MMC.
Métodos
Trata-se
de uma revisão narrativa, que reúne e analisa os trabalhos atualmente
disponíveis na literatura sobre a atuação da fisioterapia na criança com MMC.
Os artigos foram buscados nas bases de dados: Cochrane Library, Pubmed, Physiotherapy Evidence Database (PEDro), Scientific Electronic Library Online (Scielo),
Literatura Latino-Americana do Caribe em Ciências da Saúde (LILACS) e
Biblioteca Virtual em Saúde (BVS).
Os
descritores para a elaboração das estratégias de busca foram selecionados no
Descritores em Ciências da Saúde (DeCs), com os
termos na língua portuguesa e inglesa. Utilizou-se como estratégia de busca a
estrutura PICO, sem referência ao termo Comparador específico: População –
“crianças com mielomeningocele” ou “espinha bífida”
ou “doenças da medula espinhal” e “anomalia congênita”; Intervenção –
“fisioterapia” ou “reabilitação neurológica”; Outcomes
– “qualidade de vida”, “atividade de vida diária”, “estado funcional”.
Os
critérios de inclusão foram: artigos originais, com descrição dos protocolos
utilizados para tratamento fisioterapêutico da mielomeningocele,
publicados nos últimos 10 anos. Foram excluídos os artigos que não
disponibilizaram o texto completo e que não estavam disponíveis nas bases de dados
supracitadas, revisões, resumos, dissertações e teses. Assim, sete trabalhos
atenderam aos critérios de inclusão e foram utilizados para realizar as
discussões propostas. Devido ao número restrito de trabalhos e a diversidade de
metodologias empregadas nos estudos, não foi realizada revisão sistemática com metanálise.
Resultados
Os
trabalhos sobre a atuação da fisioterapia na criança com MMC incluídos nesta
revisão foram obtidos nas bases de dados SciELO (1), BVS (1) e Pubmed (5). Dos 7 artigos, 3 têm origem internacional (2 do
Irã e 1 da Polônia) e 4 foram realizados no Brasil. Os protocolos de tratamento
utilizados nos artigos incluídos neste trabalho estão descritos na tabela I.
Tabela
I – Descrição dos
protocolos de tratamento encontrados
Após
análise dos artigos, foram atribuídos os seguintes efeitos benéficos da
fisioterapia na criança com MMC: melhora nas funções miccionais com a
estimulação elétrica; progresso da função motora refletindo em maior
independência funcional, tanto com a fisioterapia tradicional quanto com a
fisioterapia baseada na estimulação reflexa via PNF, bem como com a
equoterapia; uso de órteses para marcha, que favorecem a amplitude de movimento
(ADM) da articulação do quadril e diminuem movimentos compensatórios; aumento
do equilíbrio de tronco e de atividades funcionais em cadeira de rodas com exergames; maior eficiência no fluxo sanguíneo e melhora na
ADM e redução das contraturas musculares em membros inferiores pelo treinamento
de vibração de corpo inteiro. A figura 1 sumariza os principais achados dos
artigos analisados.
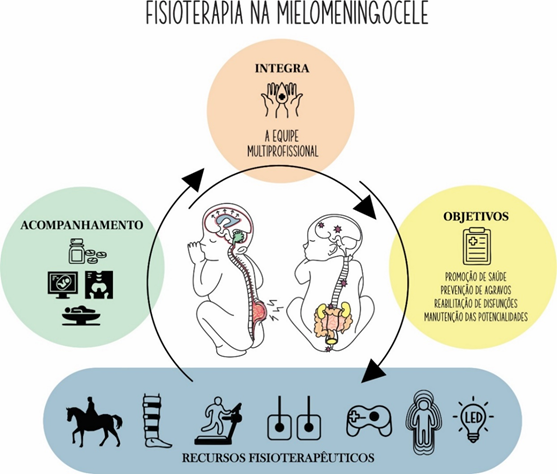
Figura
1 – Resumo gráfico
da atuação da fisioterapia em crianças com mielomeningocele
Discussão
Dependendo
do nível da MMC na coluna vertebral há manifestação de diferentes graus de
disfunções neuromusculoesqueléticas. Tais disfunções
afetam a sensibilidade, o equilíbrio, a força e até mesmo a cognição [23]. Além
disso, podem ocorrer outras complicações como: a síndrome de Arnold-Chiari II (uma herniação do
rombencéfalo causando interrupção do fluxo liquórico);
hidrocefalia (por excesso de produção, falha na absorção ou acúmulo anormal do líquor nos ventrículos cerebrais e/ou no espaço subaracnóideo);
disfunções miccionais decorrentes da bexiga neurogênica; bem como más formações
sistêmicas, que comprometem o trato gastrointestinal, pulmonar e cardiovascular
[5,10].
Em
conjunto, as alterações descritas afetam a independência funcional e a participação
social do indivíduo. No entanto, a despeito de tratamentos cirúrgicos,
medicamentosos ou de terapia celular, os ganhos funcionais que impactam na
qualidade de vida do paciente com MMC são possibilitados pela fisioterapia
[24]. A miríade de disfunções encontradas em pessoas com MMC justifica a
diversidade de protocolos de tratamento fisioterapêuticos encontrados na
literatura nos últimos 10 anos. Esse achado difere do encontrado por Capelini et al. [11], cuja revisão sobre atuação
fisioterapêutica na mielomeningocele encontrou
predominantemente intervenções baseadas em deambulação por meio de protocolos
na esteira. Nesta revisão, os trabalhos foram então dispostos e discutidos em
seções, de acordo com a similaridade de recursos terapêuticos.
Eletroterapia
para disfunções miccionais
As
disfunções miccionais geram grande impacto nas atividades de vida diária,
redução da participação social e significativo agravo à saúde [5]. Neste
sentido, Kajbafzadeh et al. [18] relataram em
seu estudo a eficácia da estimulação elétrica funcional (FES) em crianças com
incontinência urinária neuropática refratária secundária a MMC. Foram
acompanhadas 30 crianças entre 3 e 13 anos, com incontinência urinária moderada
a grave, que faziam uso de cateterismo intermitente e absorventes
constantemente. Antes dos atendimentos iniciarem, todos registraram a
frequência de micção durante o sono e quantidade de trocas de absorventes em um
diário miccional. Também, foram submetidos a estudos urodinâmicos
que avaliavam: a capacidade vesical média, a pressão máxima média do detrusor e
a pressão média do ponto de vazamento do detrusor. Alocados em dois grupos, 15
crianças participaram do tratamento com FES (40 Hz de frequência, 250 µs de
duração, 2 s de hold and rest time, com amplitude ajustável de 20 a 65 mA e eletrodos na pele acima da sínfise púbica sob a
uretra), com o objetivo de estimular as fibras musculares estriadas e esfíncter
uretral no assoalho pélvico. Outras 15 crianças fizeram o tratamento simulado,
com os mesmos aparelhos e disposição dos eletrodos, porém sem a estimulação da
corrente elétrica. Ambos os grupos fizeram 15 sessões, 3 vezes por semana, por
15 minutos. Os grupos foram acompanhados e submetidos a avalições urodinâmicas imediatamente ao término e por 6 meses após as
sessões da FES. O grupo tratado com FES apresentou melhoras diárias da
continência miccional, concluindo que esse tipo de tratamento não invasivo é
seguro e favorece a reabilitação urinária em crianças com MMC.
Corroborando
os achados de Kajbafzadeh et al. [18], uma
revisão sistemática de literatura de Kosmaliski e Furlanetto [3] aborda os recursos fisioterapêuticos nas
disfunções decorrentes da bexiga neurogênica. O critério de seleção dos autores
eram estudos realizados entre os anos 2009 e 2019, que haviam melhorado os
sintomas miccionais e parâmetros urodinâmicos.
Encontraram trabalhos que comparam: uso de Estimulação Elétrica Nervosa
Transcutânea (TENS) juntamente com medicamentos anticolinérgicos versus apenas
o uso dos medicamentos; uso de FES e medicamentos sem grupo controle, com foco
apenas na incontinência urinária; tratamento multidisciplinar focando nas
sequelas da Espinha Bífida versus tratamento ambulatorial padrão, cujo foco
era, além da incontinência urinária, a melhora na qualidade de vida; avaliação
do uso de FES na melhora dos resultados do estudo urodinâmico.
Nestes estudos participaram, em sua maioria, crianças e adolescentes, porém com
amostragem limitada e sem consenso sobre os parâmetros usados e qual a terapia
mais adequada ao final da discussão. Ainda assim os autores concluíram que
houve resultados benéficos da fisioterapia na incontinência urinária pelas
injúrias congênitas espinhais e, consequentemente, na qualidade de vida dos
pacientes.
Equoterapia
Outra
técnica muito utilizada na fisioterapia para disfunções neurológicas é a
Equoterapia. Gomes et al. [19] realizaram um estudo de caso para
verificar o efeito da equoterapia no ganho de força muscular e funcionalidade
de uma paciente de 9 anos, do sexo feminino, com MMC e hidrocefalia. Foram
realizadas 31 sessões semanais com duração de 30 minutos de equoterapia. A
força muscular e a funcionalidade foram acompanhadas pelas escalas de força do
Medical Research Council e
Medida de Independência Funcional (MIF) no início e aos 3, 6 e 10 meses de
tratamento. Nas sessões eram utilizados bola, bambolê, bastão, móbile, argolas,
circuitos e comandos diversos ao cavalo para possibilitar a execução de
rotações de tronco e mudanças de decúbito da paciente no cavalo. Os resultados
foram a melhora da força muscular, equilíbrio, coordenação, interação social e
independência funcional. Contudo, a limitação da amostra e tipo do estudo
sugere novas pesquisas.
Treino
de marcha
Arazpour et al. [20] avaliaram o treino
de marcha ortopédica com uso de órtese de marcha recíproca isocêntrica
(IRGO) em crianças com MMC. O estudo testou a órtese buscando analisar seus
efeitos sobre a cinemática e parâmetros como a velocidade da caminhada,
cadência e comprimento do passo. Participaram do estudo 5 crianças de 7 a 12
anos com diferentes níveis de lesão neurológica (T12, L2 e L3), com diferentes
deformidades nos pés e tornozelos e sem capacidade de deambular sem órtese. As
crianças receberam órteses sob medida e, por 8 semanas, participaram de um
treino de marcha, de 2 horas, 5 dias por semana, além de alongamento passivo,
fortalecimento e treino com a órtese. Essas informações foram processadas pelo
sistema de captura de movimento digital Vicon. Os
autores relatam resultados positivos como melhora de amplitude de movimento do
quadril, da velocidade de caminhada e do comprimento do passo, além de
diminuição de movimentos compensatórios. Porém sugerem mais estudos para
investigar efeitos posturais, carga do braço, gasto energético, até mesmo para
melhorar o design da órtese, visando uma caminhada mais eficiente.
Facilitação
neuromuscular proprioceptiva
Em
um estudo que comparou os efeitos da fisioterapia convencional com a
Facilitação Neuromuscular Proprioceptiva (PNF), Aizawa
et al. [21] investigaram a habilidade motora e independência funcional
em crianças com MMC. Foram selecionadas para o tratamento 12 crianças,
divididas em dois grupos separadas pelo nível da lesão da patologia. Um grupo
realizou a fisioterapia convencional (FC) e o outro fez a fisioterapia com
estimulação reflexa via PNF (FR), ambos por 10 sessões semanais de 45 minutos,
pelo mesmo fisioterapeuta. No grupo FC, as sessões compreendiam exercícios para
fortalecimento muscular, controle postural e posicionamentos corretos com uso
de aparelhos ortopédicos, com foco na mobilidade e independência da criança. As
sessões do grupo tratado com estimulação reflexa (FR) visaram auxiliar na
iniciação de alterações posturais e manutenção de diferentes posturas, seguindo
os fundamentos da técnica de PNF. A ambos os grupos foi recomendado a
realização dos exercícios em casa diariamente, por 15 a 20 minutos. Para
avaliação foram usadas a Medida de Função Motora Grossa (GMFM) e o Inventário
de Avaliação Pediátrica de Incapacidade (PEDI) - para medir o estado funcional
da criança - feitas por um avaliador às cegas, antes a após os tratamentos. Os
resultados foram ganho na função motora, que levou a
melhoria no autocuidado e na mobilidade funcional em ambos os grupos,
independente dos protocolos implementados. Contudo os autores ressaltam que
houve limitações no estudo, tanto pela falta de escalas de avaliação
específicas para MMC, como pelo tamanho e heterogeneidade amostral.
Exergames
No
sentido de incrementar a reabilitação de pessoas com disfunções neurológicas,
os jogos eletrônicos podem ser grandes aliados. Estudos vem demonstrando que
por serem envolventes e motivadores, tais jogos, também chamados de exergames, melhoram a capacidade física e força muscular,
além de proporcionar efeitos psicossociais benéficos nos praticantes [25].
Assim, Paula et al. [2] realizaram um estudo quantitativo com 4
pacientes paraplégicos cadeirantes com lesão medular ou MMC, para avaliar os
efeitos dos exergames no controle do equilíbrio de
tronco, com uma sessão de 20 minutos por 4 semanas. Utilizou-se como protocolo
de reabilitação o Nintendo Wii, exergame de fácil
interação, com controle sem fio e sensores, além de atrativos auditivos,
visuais e táteis, possibilitando os movimentos de tronco e membros superiores.
Os pacientes utilizaram os jogos de canoagem e esgrima, executando todos os
movimentos sentados nas cadeiras de rodas. Foram também submetidos à
fisioterapia tradicional uma vez por semana com alongamentos e exercícios
passivos. Os resultados obtidos foram obtidos pelo Teste de Alcance Funcional
Adaptado (que avaliou o controle de tronco sentado), Teste de propulsão em
cadeiras de rodas (para analisar a mobilidade) e o Tempo de transferência entre
a cadeira e a cama. Os resultados mostraram a melhora no controle do tronco e
nas atividades funcionais em cadeira de rodas, destacando os exergames como recurso viável, inovador e efetivo [2].
Treinamento
de vibração de corpo inteiro
Com
uma metodologia também inovadora, Domagalska-Szopa et
al. [4] conduziram um estudo clínico randomizado controlado para determinar
a eficácia do treinamento de vibração de corpo inteiro (WBV) no fluxo sanguíneo
e na ADM de membros inferiores de crianças com MMC. Foram incluídas no estudo
30 crianças com MMC de 7 a 16 anos, divididas em dois grupos de 15 indivíduos.
No grupo experimental houve o treinamento WBV por meia hora, 5 dias por semana,
por 3 semanas, que ocorreu em uma plataforma do tipo rotatória com um vibrador
de alta frequência / baixa amplitude, que a princípio, sugere melhorar a
densidade mineral óssea e função motora. Já no grupo controle houve o
tratamento por fisioterapia convencional, com duração de 1 hora, 5 vezes por
semana, por 3 semanas, que englobaram exercícios de fortalecimento isolados e
fortalecimento funcional, alongamentos ativo e passivo das articulações,
exercícios para correção postural, e de marcha com dispositivos auxiliares. Os
achados foram que o treinamento WBV melhorou as propriedades vasculares em
todas as artérias testadas, o que não ocorreu com o grupo da fisioterapia
convencional. Porém ambos os tratamentos melhoraram a ADM nas articulações dos
membros inferiores, além da melhora das contraturas musculares.
Fotobiomodulação
Explorando
os recursos que podem auxiliar na reabilitação de condições neurológicas, Silva
et al. [22] publicaram um protocolo de estudo clínico cego randomizado
que propõe avaliar os efeitos da fotobiomodulação
(FBM) combinada com fisioterapia no desempenho funcional de crianças com MMC.
Participarão do estudo 30 crianças com MMC lombossacral
baixa, com idade entre 5 e 8 anos capazes de sentar e levantar. A FBM será
aplicada 2x/semana, por 3 minutos e 20 segundos, num total de 24 sessões, com
foco em quatro pontos em sequência abaixo do nível da lesão. O treinamento
funcional será composto por exercícios associados a atividades lúdicas, terá
duração de 45 a 60 minutos em 2 sessões, por 12 semanas e contemplarão o
fortalecimento muscular de membros inferiores e tronco. Os participantes serão
divididos em dois grupos: o grupo experimental receberá FBM com luz LED mais
exercícios e o grupo placebo receberá a simulação da FBM mais os exercícios. A
atividade muscular será avaliada por eletromiografia e a tarefa sentar-levantar
será realizada como uma medida de funcionamento. O PEDI será utilizado para
avaliar a independência funcional, o Child
Health Questionnaire (CHQ-PF-50) será utilizado
para avaliar qualidade de vida e o Participation
and Environment Measure - Children and Youth (PEM-CY) avaliará
as mudanças na participação social. Os resultados desse trabalho visam
contribuir para melhoria funcional e na qualidade de vida de crianças com MMC,
propondo um recurso inovador como forma de tratamento.
Conclusão
Conclui-se
que o tratamento fisioterapêutico em crianças com MMC possibilita melhora ou
estabelecimento da funcionalidade afetada por essa anomalia. Os trabalhos
analisados propuseram que as intervenções impactaram diretamente a autonomia e
qualidade de vida desses pacientes. Assim, a presente revisão de literatura
contempla o objetivo proposto de indicar a dimensão da literatura atualmente
disponível sobre as intervenções fisioterapêuticas para crianças com MMC. Nesta
perspectiva é notório que ainda há várias lacunas a serem preenchidas para
tornar as intervenções fisioterapêuticas na MMC baseadas em evidência. A
escassez de literatura e a heterogeneidade nos protocolos para tratamento das
diversas disfunções associadas à MMC são barreiras consideráveis a serem
vencidas. Espera-se que este trabalho norteie futuros estudos, com o rigor
metodológico necessário, que possibilitarão revisão sistemática e
desenvolvimento de diretrizes clínicas confiáveis sobre o tema.
Conflitos
de interesse
Não
há conflito de interesse.
Fontes
de financiamento
Não
foi recebido financiamento externo.
Contribuição
dos autores
Concepção
e desenho da pesquisa:
Lima MD, Eduardo FMC, Coimbra-Campos LMC; Coleta de dados: Lima MD,
Coimbra-Campos LMC; Análise e interpretação dos dados: Lima MD, Eduardo
FMC, Coimbra-Campos LMC; Redação do manuscrito: Lima MD, Eduardo FMC,
Coimbra-Campos LMC; Revisão crítica do manuscrito quanto ao conteúdo
intelectual importante: Coimbra-Campos LMC.
Referências
- Galbusera F, Bassani T. The spine: a strong, stable, and flexible
structure with biomimetics potential. Biomimetics (Basel). 2019;4(3). doi: 10.3390/biomimetics4030060 [Crossref]
- Paula SD, Griebeler KC, Bez MR, Rocha CFKd. Effects of exergames on trunk balance control in paraplegic patients. Fisioter Mov. 2020;33. doi: 10.1590/1980-5918.033.AO36 [Crossref]
- Kosmaliski DMC, Furlanetto MP. Recursos fisioterapêuticos nas disfunções miccionais em injúrias espinhais congênitas. Fisioter Bras. 2020;21(3):12. doi: 10.33233/fb.v21i3.4040 [Crossref]
- Domagalska-Szopa M, Szopa A, Siwiec A, Kwiecien-Czerwieniec I, Schreiber L, Dabek J. Effects of whole-body vibration training on lower limb blood flow in children with myelomeningocele-a randomized trial. J Clin Med. 2021;10(18). doi: 10.3390/jcm10184273 [Crossref]
- Bizzi JWJ, Machado A. Mielomeningocele: conceitos básicos e avanços recentes. JBNC. 2018;23(2):14. doi: 10.22290/jbnc.v23i2.1161 [Crossref]
- Brasil. Saúde Brasil 2020/2021: anomalias congênitas prioritárias para a vigilância ao nascimento. Ministério da Saúde Secretaria de Vigilância em Saúde Departamento de Análise em Saúde e Vigilância de Doenças Não Transmissíveis. Brasília: Ministério da Sa2021:414.
- Iskandar BJ, Finnell
RH. Spina Bifida. N Engl J Med. 2022;387(5):444-50. doi: 10.1056/NEJMra2116032 [Crossref]
- Au KS, Ashley-Koch A, Northrup H. Epidemiologic and genetic aspects of spina bifida and other neural tube defects. Dev Disabil Res Rev. 2010;16(1):6-15. doi: 10.1002/ddrr.93 [Crossref]
- Mai CT, Isenburg JL, Canfield MA, Meyer RE, Correa A, Alverson CJ, et al. National population-based estimates for major birth defects, 2010-2014. Birth Defects Res. 2019;111(18):1420-35. doi: 10.1002/bdr2.1589 [Crossref]
- Ferreira FR, Bexiga FP, Martins VVdM, Favero FM, Sartor CD, Artilheiro MC, et al. Independência funcional de crianças de um a quatro anos com mielomeningocele. Fisioter Pesqui. 2018;25(2):6. doi: 10.1590/1809-2950/17006325022018 [Crossref]
- Capelini CM, Oliveira P, Monteiro CBM, Masseti T, Silva TD, Garbellini D, et al. Intervenção fisioterápica em pessoas com mielomeningocele. Fisioter Bras. 2014;15(4):6. doi: 10.33233/fb.v15i4.358 [Crossref]
- Picoli CC, Coimbra-Campos LMC, Guerra DAP, Silva WN, Prazeres P, Costa AC, et al. Pericytes act as key players in spinal cord injury. Am J Pathol. 2019;189(7):1327-37. doi: 10.1016/j.ajpath.2019.03.008 [Crossref]
- Hassan AS, Du YL, Lee SY, Wang A, Farmer DL. Spina bifida: a review of the genetics, pathophysiology and emerging cellular therapies. J Dev Biol. 2022;10(2). doi: 10.3390/jdb10020022 [Crossref]
- Kunpalin Y, Subramaniam S, Perin S, Gerli MFM, Bosteels J, Ourselin S, et al. Preclinical stem cell therapy in fetuses with myelomeningocele: A systematic review and meta-analysis. Prenat Diagn. 2021;41(3):283-300. doi: 10.1002/pd.5887 [Crossref]
- ClinicalTrials.gov. Cellular Therapy for In Utero
Repair of Myelomeningocele - The CuRe Trial (CuRe), Identifier: NCT04652908. 2021.
- Shobeiri P, Presedo A, Karimi A, Momtazmanesh S, Vosoughi F, Nabian MH. Orthopedic management of myelomeningocele with a multidisciplinary approach: a systematic review of the literature. J Orthop Surg Res. 2021;16(1):494. doi: 10.1186/s13018-021-02643-8 [Crossref]
- Artioli DP, Bertolini GRF. Método McKenzie na fisioterapia (diagnóstico e terapia mecânica): aplicação de raciocínio clínico lógico e revisão sistemática. Revista Pesquisa em Fisioterapia. 2018;8(3):9. doi: 10.17267/2238-2704rpf.v8i3.1965 [Crossref]
- Kajbafzadeh AM, Sharifi-Rad L, Ladi Seyedian SS, Masoumi A. Functional electrical stimulation for management of urinary incontinence in children with myelomeningocele: a randomized trial. Pediatr Surg Int. 2014;30(6):663-8. doi: 10.1007/s00383-014-3503-0 [Crossref]
- Gomes TT, Hassunuma RM, Silva LM. Equoterapia como recurso terapêutico na mielomeningocele: um estudo de caso. Revista Neurociências. 2014;22(3):458-63. doi: 10.34024/rnc.2014.v22.8086 [Crossref]
- Arazpour M, Soleimani F, Sajedi F, Vameghi R, Bani MA, Gharib M, et al. Effect of orthotic gait training with isocentric reciprocating gait orthosis on walking in children with myelomeningocele. Top Spinal Cord Inj Rehabil. 2017;23(2):147-54. doi: 10.1310/sci2302-147 [Crossref]
- Aizawa CY, Morales MP, Lundberg C, Moura MC, Pinto FC, Voos MC, et al. Conventional physical therapy and physical therapy based on reflex stimulation showed similar results in children with myelomeningocele. Arq Neuropsiquiatr. 2017;75(3):160-6. doi: 10.1590/0004-282X20170009 [Crossref]
- Silva T, Queiroz JR, Turcio KHL, Tobelem DDC, Araújo TR, Coutinho KSL, et al. Effect of photobiomodulation combined with physical therapy on functional performance in children with myelomeningocele: A protocol randomized clinical blind study. PLoS One. 2021;16(10):e0253963. doi: 10.1371/journal.pone.0253963 [Crossref]
- Lamônica DAC, Maximino LP, Silva GK, Yacubian-Fernandes A, Crenitte PAP. Habilidades psicolinguísticas e escolares em crianças com mielomeningocele. J Soc Bras Fonoaudiol. 2011;23. doi: 10.1590/S2179-64912011000400007 [Crossref]
- Dagenais LM, Lahay ER, Stueck KA, White E, Williams L, Harris SR. Effects of electrical stimulation, exercise training and motor skills training on strength of children with meningomyelocele: a systematic review. Phys Occup Ther Pediatr. 2009;29(4):445-63. doi: 10.3109/01942630903246018 [Crossref]
- Mat Rosly M, Mat Rosly H, Davis Oam GM, Husain R, Hasnan N. Exergaming for individuals with neurological disability: a systematic review. Disabil Rehabil. 2017;39(8):727-35. doi: 10.3109/09638288.2016.1161086 [Crossref]
