Fisioter Bras. 2023;24(6):812-25
ARTIGO
ORIGINAL
Efeito
do breath stacking em
pacientes em ventilação mecânica internados em Unidade de Terapia Intensiva
Effect of breath stacking in mechanically ventilated
patients admitted to the Intensive Care Unit
Thays Roberta Pessoa de Freitas1,
Fabiana Della Via1,2, Silvia Lanziotti
Azevedo da Silva1, Vanessa Sampaio dos Santos Milani2,
Carolina Kosour1
1Universidade Federal de Alfenas, MG,
Brasil
2Hospital e Maternidade Galileo,
Valinhos, SP, Brasil
Recebido
em: 21 de julho de 2023; Aceito em: 17 de novembro de 2023
Correspondência: Fabiana Della Via, fabianadv@yahoo.com.br
Como citar
Freitas TRP, Via FD,
Silva SLA, Milani VSS, Kosour C. Efeito do breath stacking em pacientes em
ventilação mecânica internados em Unidade de Terapia Intensiva. Fisioter Bras. 2023;24(6):812-25. doi: 10.33233/fb.v24i6.5511
Resumo
Objetivo: Comparar dois métodos da manobra de breath stacking, com utilização
de ventilador mecânico e reanimador manual, em pacientes em ventilação mecânica
internados em unidade de terapia intensiva. Métodos: Trata-se de estudo
clínico, não randomizado composto por 32 pacientes. Os sujeitos foram
submetidos inicialmente à técnica de breath stacking com ventilador mecânico ocluindo o ramo
expiratório do circuito durante 20 segundos. A técnica foi realizada seis vezes
consecutivas com intervalo de dois minutos entre as manobras. Após 24 horas foi
realizada a segunda técnica de breath stacking com reanimador manual com 20 segundos de
insuflações com a válvula fechada, sendo realizadas 10 vezes consecutivas com
pausas de 1 minuto entre as aplicações. Resultados: Observou-se que a
manobra de breath stacking,
quando analisadas variáveis hemodinâmicas, não
houve alterações significativas
após aplicação das técnicas, portanto, foi
segura sem alteração dos sinais
vitais. Na análise das variáveis pulmonares:
frequência respiratória, saturação
periférica de oxigênio, volume corrente e
complacência estática, não tiveram
variações significativas após
aplicação das técnicas. Nas variáveis:
pressão de
pico (p = 0,02) e driving pressure
(p = 0,03), pode-se observar que a pressão de pico e a driving
pressure foram melhores em ambos os outros, no
entanto, no grupo breath stacking
com ventilador mecânico, houve uma superioridade da técnica em relação ao breath stacking com reanimador
manual. Conclusão: A técnica breath stacking com ventilador mecânico comparada com breath stacking com reanimador
manual foi mais efetiva na expansão pulmonar sendo manobra segura e eficaz na
mecânica respiratória de pacientes em ventilação mecânica invasiva.
Palavras-chave: Fisioterapia; unidades de terapia
intensiva; respiração artificial.
Abstract
Objective: To compare two methods of the
Breath Stacking maneuver, using a mechanical ventilator and a manual
resuscitator, in patients on mechanical ventilation admitted to the intensive
care unit. Methods: This is a non-randomized clinical study consisting
of 32 patients. The subjects were initially submitted to the breath stacking
technique with a mechanical ventilator, occluding the expiratory branch of the
circuit for 20 seconds. The technique was performed six consecutive times with
a two-minute interval between maneuvers. After 24 hours, the second breath
stacking technique was performed with a manual resuscitator, with 20 seconds of
insufflations with the valve closed, being performed 10 consecutive times with
1-minute pauses between applications. Results: The breath stacking
maneuver, when analyzing hemodynamic variables, did not show significant
changes after applying the techniques, therefore, it was safe without changing
vital signs. In the analysis of pulmonary variables: respiratory rate,
peripheral oxygen saturation, tidal volume and static compliance, there were no
significant variations after application of the techniques. In the variables:
peak pressure (p = 0.02) and driving pressure (p = 0.03), the peak pressure and
driving pressure were better in both others, however, in the breath group
stacking with a mechanical ventilator, this technique was better when compared
to breath stacking with a manual resuscitator. Conclusion: The breath
stacking technique with a mechanical ventilator compared to breath stacking
with a manual resuscitator was more effective in lung expansion, being a safe
and effective maneuver in the respiratory mechanics of patients on invasive
mechanical ventilation.
Keywords: physical therapy; intensive care
units; artificial respiration.
Introdução
Pacientes
internados em Unidades de Terapia Intensiva (UTI) submetidos ao uso de
sedativos, bloqueadores neuromusculares (BNM) e ventilação mecânica (VM), podem
apresentar algumas disfunções de troca gasosa pulmonar e de mecânica
ventilatória devido a microatelectasias [1]. O uso
prolongado da VM está associado a maior incidência de assincronia
paciente-ventilador em até 80% dos casos, podendo levar a lesão pulmonar e
lesão do diafragma por contração excêntrica [2]. Essas complicações podem
acarretar aumento do risco de mortalidade nesses pacientes [3,4]. A utilização
de técnicas fisioterapêuticas para reexpansão
pulmonar vem sendo cada vez mais utilizadas nessas unidades com o objetivo de
minimizar as disfunções adquiridas, tais como alterações do padrão
respiratório, atelectasia, diminuição da expansibilidade torácica, disfunção
expiratória pulmonar e aumento de secreção devido ao uso prolongado do
ventilador mecânico [5-7].
A
manobra de Breath Stacking
(BS) tem sido considerada estratégia para melhora da expansão pulmonar de
pacientes internados em Unidade de Terapia Intensiva. É definida como
empilhamento respiratório descrita por Marini em 1986 [8], utilizando-se de
válvula unidirecional com o ramo expiratório ocluído, acoplada a interface como
máscara ou bocal ao rosto do paciente. A técnica consiste em realizar
insuflações consecutivas sem exalar, e posteriormente, o ramo expiratório é
liberado; podendo ser realizada de maneira voluntária, na qual o paciente está
responsivo e orientado e irá realizar inspirações consecutivas até a liberação
do ramo expiratório da máscara utilizada; como também em pacientes desacordados
e não-responsivos, utilizando-se o acoplamento em ventilador ou manualmente
utilizando bolsa de ressuscitação Artificial Maintenance
Breath Unit (reaminador
manual - AMBU®) [3].
Diversos
efeitos fisiológicos são obtidos pela aplicação da manobra de Breath Stacking, como o aumento
de volume inspiratório com possível aumento do pico de fluxo da tosse,
portanto, auxiliando na eliminação de secreções, reduzindo assim infecções como
pneumonias, evitando o aumento do trabalho respiratório. E, também, pelo
aumento do volume inspiratório e melhora da mobilidade torácica pode prevenir o
aparecimento de atelectasias [5-7]. Esses efeitos podem ser observados em
diferentes populações. Pacientes com doenças musculares que apresentam mecânica
respiratória restritiva, tem se beneficiado dos efeitos na mecânica respiratória
após aplicação da técnica [6]. Outras aplicações da técnica em pacientes em
pós-operatórios de cirurgia cardíaca e abdominal [9,10], pacientes com
Parkinson em estágio leve e moderado [11] e pacientes que sofreram Acidente
Vascular Cerebral (AVC) [5] tem surgido bons resultados na higiene brônquica e
expansão pulmonar após aplicação da manobra.
A
aplicação da técnica vem sendo realizada em pacientes responsivos, clinicamente
estáveis e com respiração espontânea, no entanto, não há evidências que comparem
a eficácia de diferentes procedimentos da técnica de Breath
Stacking com utilização do ventilador mecânico e AMBU
em pacientes graves e não responsivos em Unidade de Terapia Intensiva. Com o
exposto, o presente estudo teve como objetivo analisar a eficácia da técnica de
BS com a utilização do ventilador mecânico em relação a manobra realizada com
uso do AMBU, avaliando-se a superioridade de um em relação ao outro, quanto a
segurança, proteção pulmonar e suas repercussões nos parâmetros ventilatórios de
pacientes submetidos a ventilação mecânica em Unidades de Terapia Intensiva.
Métodos
O
projeto foi aprovado pelo Comitê de Ética em Pesquisa da Faculdade São Leopoldo
Mandic com registro CAAE. O Termo de Consentimento
Livre e Esclarecido (TCLE) foi obtido por escrito de todos os familiares
responsáveis pelos pacientes selecionados para a pesquisa.
Trata-se
de estudo clínico, prospectivo, quase-experimental realizado na Unidade de
Terapia Intensiva Adulto, e que foram selecionados 32 pacientes no período de
fevereiro de 2018 a junho de 2018.
A
avaliação de elegibilidade para a participação no estudo obedeceu os seguintes
critérios: pacientes com até 72 horas de admissão na Unidade de Terapia
Intensiva (UTI) em uso de ventilação mecânica (VM); pacientes de ambos os sexos
com idade entre 18 e 80 anos; pacientes com estabilidade hemodinâmica, pressão
arterial média (PAM ≥ 60 mmHg), troca gasosa pulmonar com pressão parcial
de oxigênio maior ou igual a 60 mmHg (PaO2 ≥ 60 mmHg), fração
inspiratória de oxigênio maior ou igual a 60% (FiO2 ≥ 60%),
pressão expiratória positiva menor ou igual a 10 cmH2O (PEEP ≤
10 cmH2O), saturação de oxigênio adequada (SpO2 ≥ 95%),
equilíbrio ácido-básico, pacientes sedados ou em
desmame ventilatório, TCLE assinado pelo familiar responsável. Foram excluídos
os pacientes que apresentaram: fístula broncopleural,
tromboembolismo pulmonar, pacientes submetidos pós-operatório cardíaco,
plaquetopenia (< 50.000/mm³), traumatismo crânio encefálico grave com
hipertensão intracraniana (PIC ≥ 20 mmHg), tórax instável e pneumotórax
não drenado.
Foi
realizada a coleta de dados de identificação dos pacientes com iniciais do
nome, idade, sexo, registro hospitalar, data de admissão; escala de gravidade
utilizando Simplified Acute
Physiology Score (SAPS) para classificação dos
pacientes em UTI conforme a gravidade e risco de mortalidade e Sequential Organ Failure Assessment (SOFA) que avalia a disfunção orgânica e
morbidade; tempo de internação na UTI, tempo de uso na VM e tempo de internação
no hospital; dados específicos da hemodinâmica como frequência cardíaca (FC), e
pressão arterial média (PAM); dados da ventilação pulmonar como frequência
respiratória (FR), volume corrente (VC), volume minuto (VM), complacência
estática, resistência de vias aéreas, pressão de pico intratorácica máxima,
pressão de platô e drive pressure.
Protocolo experimental
Todos
os pacientes foram submetidos a ambas as técnicas com mesmo intervalo entre
elas. Após o aceite em participar confirmados pelo TCLE, os 32 pacientes foram
submetidos à técnica de breath stacking
com ventilador mecânico (BSV) e após 24 horas foi realizada a segunda técnica
de breath stacking com Airway Maintenance Breathing Unit - AMBU (BSA). A coleta de dados foi
realizada antes e após a realização das manobras (BSV e BSA), para quantificar
as alterações decorrentes da aplicação de cada uma das técnicas. Previamente à
execução das manobras, os pacientes foram submetidos à avaliação
fisioterapêutica.
Para
realização dos protocolos de ambas as técnicas, cada paciente foi posicionado
em decúbito dorsal, com a cabeceira elevada a 30°; após o posicionamento, foram
submetidos à higiene brônquica utilizando as manobras de compressão
expiratória, vibração e/ou aceleração de fluxo expiratório (AFE). Sendo
realizado apenas a aspiração na presença de ruídos adventícios identificados na
ausculta pulmonar e alterações na mecânica pulmonar.
Para
o BSA, foram realizados 20 segundos de insuflações com a válvula do AMBU
fechada. A técnica foi realizada 10 vezes consecutivas com pausas de 1 minuto
entre as aplicações. No BSV, foi ocluído o ramo expiratório do circuito do
ventilador mecânico durante 20 segundos; em seguida, o ramo expiratório foi
liberado permitindo a expiração. A técnica foi realizada seis vezes
consecutivas totalizando 120 segundos com intervalo de dois minutos entre as
aplicações. Antes, durante e após as realizações das manobras, para garantir a
segurança do paciente, foram monitoradas a frequência cardíaca, pressão
arterial, frequência respiratória e parâmetros ventilatórios.
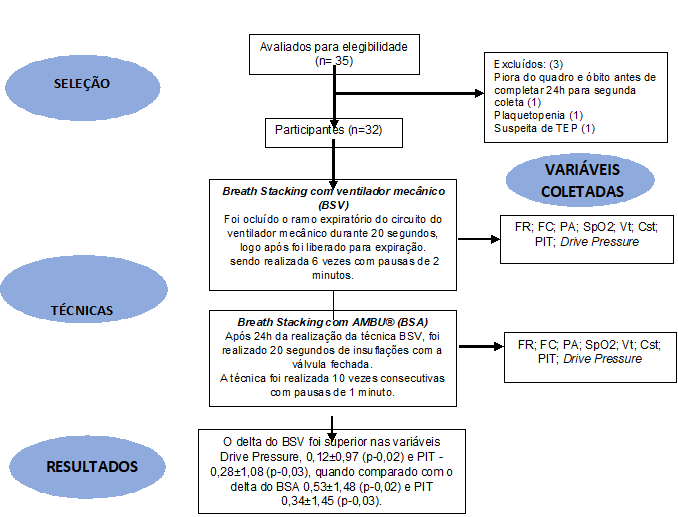
BSA
= Breath Stacking com ambu; BSV = Breath Stacking com ventilação mecânica; FR = frequência
respiratória; FC = frequência cardíaca; SpO2 = saturação periférica de
oxigênio; VT = volume corrente; Cst = complacência
estática; PIT = Pressão de Pico
Figura
1 - Fluxograma do
protocolo do estudo
Análise
estatística
A
análise estatística foi realizada utilizando software R versão 3.5.3. e cegada
para o profissional que realizou análise e pesquisador principal. As variáveis
com distribuição não-normal foram comparadas pelo
teste de Wilcoxon e os com distribuição normal pelo
teste T pareado. Para analisar os dados foram calculados os deltas (pós-pré). Valores de p < 0,05 foram considerados
significativos.
Resultados
A
amostra foi constituída por 32 pacientes hospitalizados em Unidade de Terapia
Intensiva (UTI), com idade média de 67,75 ± 16,75 anos. Em relação ao gênero,
houve predomínio do masculino (68%) comparado ao feminino (32%). Escalas para
mensuração da gravidade clínica dos pacientes foram utilizadas no estudo (SAPS
e SOFA), SAPS com média de 53,25 ± 12,08 e SOFA 4,70 ± 2,41. Os dados de
caracterização da amostra estão demonstrados na tabela I.
Tabela
I - Características
demográficas

VM
= ventilação mecânica; SAPS = Simplified Acute Physiology Score; UTI =
Unidade de terapia intensiva; SOFA = Sequential Organ Failure Assessment; DPOC =
Doença pulmonar obstrutiva crônica; PO = Pós-operatório; ICC = Insuficiência
cardíaca congestiva; AVEI = Acidente vascular encefálico isquêmico; ACM =
Artéria cerebral média; TCE = Traumatismo crânioencefálico;
PNM = Pneumonia; TVP = Trombose venosa profunda
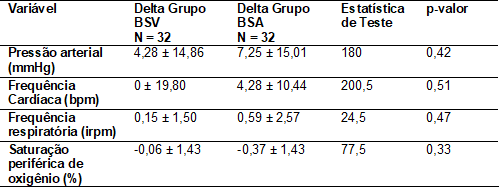
Ao
analisar os sinais vitais, não houve alterações significativas em ambas as
técnicas, demonstrando ser seguras na manutenção dos sinais vitais dos
pacientes submetidos as técnicas como demonstrado na tabela II.
Tabela
II - Comparação do
delta dos sinais vitais entre os 2 grupos do estudo
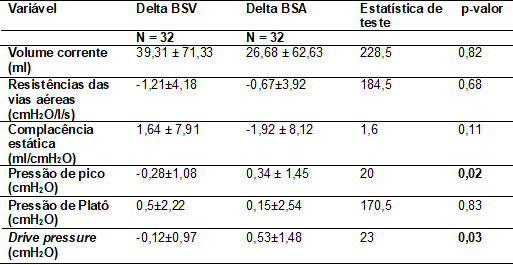
Quando
observados os parâmetros ventilatórios e da mecânica pulmonar, ambas as
técnicas tiveram efeitos significativos nos parâmetros de Pressão de Pico e
Drive Pressure. Entretanto, o delta de BSV foi
inferior ao delta de BSA (p-valor 0,02) na Pressão de Pico, assim como no Drive
Pressure, o delta de BSV apresentou-se menor que o
delta de BSA (p-0,03), portanto mostrou-se mais eficaz quando comparados, já
que houve menor distensão pulmonar e maior proteção do parênquima pulmonar
durante aplicação da técnica no ventilador mecânico como demonstrado na tabela
III.
Tabela
III - Comparação do
delta das variáveis de mecânica pulmonar e parâmetros ventilatórios entre os 2
grupos do estudo
Discussão
Disfunções
pulmonares e declínio funcional causados pelo período prolongado em ventilação
mecânica são desafios na prática clínica dentro de Unidades de Terapia
Intensiva. A fisioterapia respiratória nos cuidados intensivos tem fundamental
importância em minimizar as complicações decorrentes da ventilação mecânica,
tais como retenção de secreção brônquica e formação de microatelectasias
[1]. A busca por técnicas que melhorem parâmetros ventilatórios e mantenham a
proteção pulmonar de pacientes submetidos a ventilação mecânica ainda é escasso
na literatura, sendo necessário maiores pesquisas por evidências cientificas em
relação as técnicas fisioterapêuticas seguras de expansão pulmonar e suas
repercussões nas fisiológicas pulmonares nesses pacientes.
No
presente estudo, quanto ao gênero, pôde-se observar o predomínio do sexo
masculino (68%) comparado ao sexo feminino (32%). A idade média da população
foi de 67,75 ± 16,75 anos. O perfil epidemiológico de pacientes submetidos
nessas unidades vem se alterando devido ao envelhecimento populacional [10,12].
Atualmente cerca de 60% dos leitos de UTI são ocupados por pacientes acima de
65 anos com maior predomínio de pacientes do sexo masculino [10]. Fisiologia do
envelhecimento, comorbidades, capacidades físicas, cognitivas e gravidade do
quadro clínico são fatores que influenciam a resposta quanto aos cuidados
intensivos nesses pacientes [21,22], sendo necessário maior gerenciamento de
cuidado em relação a proteção da mecânica e função pulmonar em pacientes
geriátricos submetidos a ventilação mecânica.
Escores
de gravidade analisados no presente estudo apresentaram piores valores dos
escores do SAPS com média 53,25 ± 12,08 e SOFA 4,70 ± 2,41, assim como os dados
de tempo de internação na UTI 42,09 ± 48, 12 dias, hospitalar 47,09 ± 48, 98
dias, e tempo em ventilação mecânica 29,90 ± 48, 36 dias, tiveram valores
altos. Pacientes idosos e gravemente internados nessas unidades, apresentam
piores valores do SOFA e SAPS quando comparados a populações mais jovens, sendo
a mortalidade intra-hospitalar em idosos acima de 85 anos o dobro quando
comparado com pacientes com 29 anos ou menos, sendo 70% e 32% respectivamente
[20]. O uso prolongado da VM indica pior prognóstico do paciente sendo que
quanto maior for o tempo da sua manutenção, maior a permanência do indivíduo em
UTI, portanto, mais riscos de complicações respiratórias importantes [2,13,14].
Segurança
na realização das manobras de Breath Stacking
Pôde-se
observar neste estudo, que as manobras de Breath Stacking tanto realizadas com ventilador mecânico quanto
com AMBU são seguras, pois não houve alterações significantes de sinais vitais,
complacência estática e resistência de vias aéreas nos pacientes envolvidos.
Esses achados corroboram as evidências na literatura quanto à segurança da
técnica, sendo observada nos parâmetros de sinais vitais em pacientes
submetidos a cirurgias abdominais altas, no qual houve melhora dos volumes
pulmonares, redução de trabalho respiratório e melhora da oxigenação, como
também não induziu alterações de percepção de esforço quanto aos sinais vitais
(FR, FC e PA) após aplicação do BS [23]. Assim como em crianças portadoras de
doenças neuromusculares, o BS não repercutiu em alterações dos sinais vitais
(FC e PA) durante a aplicação da técnica [15].
A
aplicabilidade da manobra em diferentes níveis de consciência dos pacientes
internados em UTI também é considerada fator importante encontrado em pesquisas
utilizando BS. Logo que pacientes submetidos à ventilação mecânica apresentam
diminuição do drive respiratório e resposta motora diminuída devido aos níveis
de sedação e gravidade do quadro clínico. Quando aplicada a técnica BS em
pacientes hospitalizados foi observada melhora do volume inspirado, aumento do volume
corrente e melhora da eficácia da tosse em diferentes populações estudadas
[8,9,16,17], demonstrando que a técnica é eficaz e segura em pacientes
cooperativos e não responsivos.
Efeitos
das manobras de Breath Stacking
No
presente estudo, as duas técnicas estudadas (BSA e BSV) demonstraram ser
benéficas nos parâmetros ventilatórios. Entretanto, observou-se a superioridade
do BSV comparado ao BSA, com valores de pressão de pico (PIT) e Drive Pressure melhores no BSV com PIT -0,28±1,08 e Drive Pressure -0,12±0,97, enquanto o BSA com PIT 0,34±1,45 e
Drive Pressure 0,53±1,48. Baixos valores de PIT e DP
demonstram distensão pulmonar adequada – indicando que há proteção do
parênquima pulmonar, evitando assim hiperinsuflação e
possíveis lesões ocasionadas por barotrauma
[13,18,19]. Altas pressões por insuflação alveolar promovem estresse vascular
nos capilares, podendo desencadear mecanismos inflamatórios induzindo a
formação de edema pulmonar [13]. Técnicas de reexpansão
pulmonar devem promover recrutamento alveolar e efeitos benéficos nos
parâmetros ventilatórios adequados sem induzir o parênquima pulmonar a
estresses mecânicos por barotrauma, efeitos estes,
encontrados na aplicação do Breath Stacking como observado neste estudo.
Não
houve valores estatisticamente significativos de complacência estática (Cst), resistência de vias aéreas (Rva)
e saturação de oxigênio arterial (SpO2). Ambas as técnicas tiveram aumento do
volume corrente (Vt) promovido após aplicação da
técnica, no entanto, não houve diferença significativa entre os grupos. O
aumento do volume corrente é considerado efeito encontrado nas investigações
realizadas com Breath Stacking
[3,9,15,17,23]. A melhora do volume corrente pode resultar no aumento da
pressão transpulmonar que permite reexpansão
dos alvéolos colapsados, melhorando a ventilação pulmonar [11]. Outro estudo
observou que o uso de válvula unidirecional no mecanismo da BS, relaxa a
musculatura inspiratória sem a perda da expansão pulmonar, causando maior
conforto na mecânica da musculatura respiratória [24].
Limitações
do estudo
Pode-se
observar algumas limitações no presente estudo, tais como, curto tempo de
análise dos efeitos da técnica e alto número de óbitos devido à gravidade do
quadro clínico dos participantes. Maiores investigações dos efeitos do BS podem
ser realizadas em futuros estudos, tais como análise dos efeitos do BS nos
parâmetros ventilatórios e mecânica pulmonar em médio prazo, análise da
influência do uso do Breath Stacking
na diminuição do tempo de permanência no ventilador mecânico e uso da
ultrassonografia pulmonar como ferramenta para verificação em tempo real do
efeito do BS na mecânica pulmonar e respiratória podem contribuir para maiores
evidências da utilização da técnica em pacientes críticos em Unidades de
Terapia Intensiva.
Conclusão
A
busca por manobras e procedimentos seguros em pacientes graves se faz
necessária dentro da Unidade de Terapia Intensiva. O presente estudo concluiu
que o uso de ambas as técnicas de Breath Stacking com uso do ventilador mecânico (BSV) e AMBU (BSA)
são seguras e eficazes sem alteração de sinais vitais, considerando que a
população do estudo são pacientes idosos submetidos em ventilação mecânica e
com quadro clínico grave. Além disso, foi possível concluir que a manobra BSV
quando comparada com BSA, minimizou as possíveis complicações respiratórias
geradas pela intubação, levando à proteção do parênquima pulmonar e mecânica
respiratória demonstrados nos valores obtidos na pressão de pico e drive pressure. Com isso, demonstra a importância da realização
de técnicas que favoreçam melhores parâmetros respiratórios, assim como,
contribuindo com a manutenção e proteção do parênquima pulmonar minimizando
assim, riscos de complicações pulmonares no quadro clínico de pacientes em
ventilação mecânica.
Conflitos
de interesse
Os
autores declaram não haver conflitos de interesse.
Fontes
de financiamento
Não
houve fonte financiadora
Contribuição
dos autores
Desenho
da pesquisa:
Via FD, Milani VSS; Coleta de dados: Via FD, Milani VSS; Análise e
interpretação dos dados: Freitas TRP, Kosour C; Análise
estatística: Silva SLA; Redação do manuscrito: Freitas TRP, Kosour C; Revisão crítica do manuscrito quanto ao
conteúdo intelectual importante: Via FD, Freitas TRP, Kosour
C
Referências
- Moreira
FC, Teixeira C, Savi A, Xavier R. Alterações da
mecânica ventilatória durante a fisioterapia respiratória em pacientes
ventilados mecanicamente. Rev Bras Ter Intensiva.
2015;27(2):155-160. doi: 10.5935/0103-507X.20150027
- Kyo M, Shimatani T, Hosokawa K. Patient–ventilator asynchrony,
impact on clinical outcomes and effectiveness of interventions: a systematic
review and meta-analysis. J
Intensive Care. 2021;9:50. doi:
10.1186/s40560-021-00565-5
- Chicayban L, Hemetrio
AC, Azevedo LTR. Comparação dos efeitos das técnicas de breath
stacking voluntário e involuntário na mecânica
respiratória e nos padrões de função pulmonar em pacientes traqueostomizados:
um ensaio clínico cruzado randomizado. J Bras Pneumol. 2020;46(4):e20190295. doi:
10.36416/1806-3756/e20190295
- Oliveira
ABF, Dias OM, Mello MM, Araújo S, Dragosavac D, Nucci
A, et al. Fatores associados à maior mortalidade e tempo de internação
prolongado em uma unidade de terapia intensiva de adultos. Rev
Bras Ter Intensiva. 2010;22(3):250-6. doi: 10.1590/s0103-507x2010000300006
- Yoo H, Pyun SB. Efficacy
of bedside respiratory muscle training in patients with stroke. Am J Phys Med Rehabil. 2018;97(10). doi: 10.1097/PHM.0000000000000933
- Dorça A, Alcântara LA, Diniz DS, Sarmet MM, Menezes SR, Oliveira LVF, et al. Comparison
between breath stacking technique associated with expiratory muscle training
and breath stacking technique in amyotrophic lateral sclerosis patients:
protocol for randomized single blind trial. Contemporary Clinical Trials Communications. 2020;19. doi:
10.1016/j.conctc.2020.100647
- Marques
LBC, Castro IFB. Terapia incentivadora da inspiração: uma revisão das técnicas
de espirometria a fluxo e a volume e o Breath Stacking. Revista Brasileira em Promoção da Saúde [citado
2023 jun 12]. 2009;22(1):55-60. Disponível em:
https://www.redalyc.org/articulo.oa?id=40811729010
- Marini
JJ, Rodriguez RM, Lamb VJ. Involuntary Breath-Stacking. An alternative method for
vital capacity estimation in poorly cooperative subjects. Am Rev Respir Dis. 1986;134:694-698.
doi: 10.1164/arrd.1986.134.4.694
- Dias CM,
Vieira RO, Oliveira JF, Lopes AJ, Menezes SL, Guimarães FS. Três protocolos
fisioterapêuticos: efeitos sobre os volumes pulmonares após cirurgia cardíaca.
J Bras Pneumol.
2011;37(1):54-60. doi: 10.1590/s1806-37132011000100009
- Dias CM,
Plácido TR, Ferreira MF, Guimarães FS, Menezes SLS. Inspirometria
de incentivo e breath stacking:
repercussões sobre a capacidade inspiratória em indivíduos submetidos à
cirurgia abdominal. Rev Bras Fisioter.
2008;12(2):94-99. doi: 10.1590/s1413-35552008000200004
- De Rooji S, Abu-Hanna A,
Levi M, Jonge E. Factors that predict outcome of
intensive care treatment in very elderly patients: a review. Crit Care.
2005;9(4):307-14. doi: 10.1186/cc3536
- Ribeiro
R, Brandão D, Noronha J, Lima C, Fregonezi G, Resqueti V, et al. Breath-stacking
and incentive spirometry in Parkinson’s disease: Randomized crossover clinical
trial. Respir Physiol Neurobiol.
2018;255:11-16. doi:
10.1016/j.resp.2018.04.011
- Guia CM.
Epidemiological profile and predictors of mortality in an intensive care unit
in a general hospital in Distrito Federal. Com. Ciências Saúde: Com. Ciências Saúde. 2015;1(26):9-19.
Disponível em:
https://bvsms.saude.gov.br/bvs/periodicos/ccs_artigos/2015_perfil_epidemiologico.pdf
- Nardeli LM, Garcia CS, Pássaro CP, Rocco PRM.
Entendendo os mecanismos determinantes da lesão pulmonar induzida pela
ventilação mecânica. Rev Bras
Ter Int. 2007;19(4)469. doi:
10.1590/S0103-507X2007000400011
- Stein
FC, Barros RK, Feitosa FS, Toledo DO, Silva JJM, Ísola,
AM, et al. Fatores prognósticos em pacientes idosos admitidos em unidade de
terapia intensiva. Rev Bras Ter Int. 2009;21(3):255-261. doi: 10.1590/S0103-507X2009000300004
- Jenkins HM, Stocki A, Kriellaars D, Pasterkamp H.
Breath stacking in children with neuromuscular disorders. Pediatr Pulmonol.
2013;49(6):544–53. doi: 10.1002/ppul.22865
- Barcelar JDM, Aliverti
A, Rattes C, Ximenes ME, Campos SL, Brandão DC, et
al. The expansion of the pulmonary rib cage during breath stacking is
influenced by age in obese women. PLoS One. 20149(11):e110959. http://doi.org/10.1371/journal.pone.0110959
- Castrillo LDA,
Lacombe M, Boré A, Vaugier
I, Falaize L, Orlikowski D,
et al. Comparison of two cough-augmentation techniques delivered by a home
ventilator in subjects with neuromuscular disease. Respiratory Care.
2019;64(3):255-61. doi: 10.4187/respcare.06259
- Pincelli, MP, Grumann,
ACB, Fernandes C, Cavalheiro, AGC, Haussen DAP, Maia
IS. Características de pacientes com DPOC internados em UTI de um hospital de
referência para doenças respiratórias no Brasil. J Bras Pneumol. 2011;37(2):217-22. doi:
10.1590/S1806-37132011000200012
- Pelosi P, Lorenzo B. Should we titrate ventilation
based on driving pressure? Maybe not in the way we would expect. Annals of
Translational Medicine. 2018;6(19):389. doi:
10.21037/atm.2018.09.48
- Granholm A, Møller MH, Krag M, Perner A, Hjortrup PB. Predictive Performance of the Simplified Acute
Physiology Score (SAPS) II and the Initial Sequential Organ Failure Assessment
(SOFA) Score in Acutely Ill Intensive Care Patients: Post-Hoc Analyses of the
SUP-ICU Inception Cohort Study. PLoS One. 2016;(12):e0168948. doi:
10.1371/journal.pone.0168948
- Somme D, Maillet JM, Gisselbrecht M, et al: Critically ill old and the
oldest-old patients in intensive care: Short- and long-term outcomes. Intensive
Care Med. 2003; (29):2137–43. doi:
10.1007/s00134-003-1929-2
- Marik PE.
Management of the critically ill geriatric patient. Crit
Care Med. 2006; 34:S176–S182. doi:
10.1097/01.CCM.0000232624.14883.9A
- Fernandes DDL, Righi NC,
Rubin Neto LJ, Bellé JM,
Pippi CM, Ribas CZDM, et al. Effects of the breath
stacking technique after upper abdominal surgery: a randomized clinical trial. J Bras Pneumol. 2022;48(1):e20210280. doi:
10.36416/1806-3756/e20210280
- Sá Feitosa LA, Barbosa PA, Pessoa MF, Rodrigues-Machado MG, Andrade AD. Clinimetric properties of breath-stacking technique for assessment of inspiratory capacity. Physiother Res Int. 2012;17(1):48-54. doi: 10.1002/pri.512 36
