Fisioter Bras. 2023;24(6):837-49
ARTIGO
ORIGINAL
Influência
de um protocolo de mobilização em pacientes com DPOC após revascularização do
miocárdio
Influence of a mobilization protocol in COPD patients
after myocardial revascularization
Ingrid
Ribeiro de Ribeiro, Steffany da Silva Trindade,
Daniel da Costa Torres, Samia Aime Flor da Costa, Thaísa Paes de Carvalho
Centro
Universitário do Estado do Pará, Belém, PA, Brasil
Recebido
em: 9 de agosto de 2023; Aceito em: 20 de novembro de 2023.
Correspondência: Ingrid Ribeiro de Ribeiro, ingridribei112@gmail.com
Como citar
Ribeiro IR, Trindade SS, Torres DC, Costa SAF, Carvalho TP. Influência de um protocolo de mobilização em pacientes com DPOC após revascularização do miocárdio. Fisioter Bras. 2023;24(6):837-49. doi: 10.33233/fb.v24i6.5521
Resumo
Introdução: A Doença Pulmonar Obstrutiva Crônica
(DPOC) compromete a função cardíaca, podendo gerar a necessidade de cirurgia
como a revascularização do miocárdio (RVM), e consequentes complicações
pulmonares. Objetivo: Identificar a influência da mobilização no
pós-operatório de RVM sobre complicações pulmonares e capacidade funcional de
pacientes com DPOC. Métodos: 69 pacientes com DPOC II e III, >21
anos, distribuídos em dois grupos. No pré-operatório, grupo controle (GC) e
intervenção (GI) receberam orientações. No pós-operatório, GC realizou
fisioterapia respiratória e GI, respiratória e mobilização. A avaliação foi pré-cirúrgica e na alta hospitalar através do teste de
caminhada de 6 minutos. Dados testados quanto a normalidade pelo teste de Kolmogorov-Smirnov. Para o momento, aplicou-se ANOVA de
dois fatores para amostras repetidas. Para análise das complicações pulmonares,
utilizou-se o teste Qui-Quadrado. Em todas as
análises, adotou-se o software IBM SPSS versão 21, e nível de significância de
5%. Resultados: No pré-operatório, GC e GI não apresentaram diferença na
distância percorrida (p = 0,39), enquanto no pós-operatório sim (p = 0,00). No
que tange à ocorrência de complicações pulmonares, GC foi mais comprometido (p =
0,015). Conclusão: A mobilização no pós-operatório da RVM de pacientes
com DPOC proporcionou aumento da capacidade funcional e redução das
complicações pulmonares.
Palavras-chave: cirurgia torácica; exercícios
respiratórios; modalidades de fisioterapia.
Abstract
Background: The Chronic Obstrutive Pulmonary Disease (COPD) compromises the cardiac
function, which may lead to a surgical necessity such as the myocardial
revascularization (MR), and consequent pulmonary complications. Objective:
To identify the influence of mobilization in the postoperative of MR on
pulmonary complications and functional capacity in COPD patients. Methods:
69 patients with COPD II or III, >21 years old, divided into 2 groups.
Preoperatively, control group (CG) and experimental group (EG) received
orientations. Postoperatively, CG underwent respiratory physiotherapy and EG,
respiratory and mobilization. The evaluation was pre-surgical and at hospital
discharge through the 6-minute-walk test. Data tested for normality by the Kolmogoroy-Smirnov test. For the moment, two-way ANOVA was
applied for the repeated samples. For the analysis of pulmonary complications,
it was used the Chi-square test. In all analyses, the IBM SPSS version 21
software was adopted, with a significance level of 5%. Results: In the
preoperative period, CG and EG showed no difference on the distance walked (p =
0.39), while postoperatively, yes (p = 0.00). Regarding the occurrence of
pulmonary complications, CG was more compromised (p = 0.015). Conclusion:
Postoperative mobilization of MR in COPD patients provided an increase in
functional capacity and reduction in pulmonary complications.
Keywords: thoracic surgery; breathing
exercises; physical therapy modalities.
Introdução
A
Doença Pulmonar Obstrutiva Crônica (DPOC) é
definida como uma doença
respiratória progressiva e não totalmente
reversível, caracterizada por
obstrução crônica do fluxo aéreo [1].
É reconhecida como sistêmica, visto suas
repercussões em outras áreas além do
pulmão, como no coração. A relação
entre o
acometimento dos dois órgãos se dá por fatores de
risco comuns, como tabagismo,
obesidade e inatividade, além da ocorrência de processo
inflamatório sistêmico
e aumento do estresse oxidativo em ambos [2].
Com
o desenvolvimento de doenças cardiovasculares (DCV), o paciente com DPOC pode
ser submetido a cirurgias cardíacas. Dentre elas, destaca-se a revascularização
do miocárdio (RVM), que possui risco para o desenvolvimento de complicações
pulmonares pós-operatórias com efeitos deletérios sobre a função pulmonar,
devido a fatores de risco como utilização de circulação extracorpórea (CEC),
uso de sedativos, incisão cirúrgica, dor, doença pulmonar pré-existente, tempo
de internação e abertura pleural [2,3].
As
complicações pulmonares se expressam mais significativamente de acordo com os
fatores de risco presentes na história do paciente, como sexo, doenças
pré-existentes e idade. Entre as principais consequências da cirurgia, pode-se
citar as do sistema cardiorrespiratório, sendo as mais comuns
atelectasia, derrame pleural e pneumonia; e musculoesquelético, nas
quais destacam-se a diminuição da capacidade funcional e a fraqueza muscular
periférica e respiratória [4-5].
Diante
disso, a atuação fisioterapêutica se mostra de grande importância para a
prevenção de complicações possivelmente advindas da cirurgia durante o período
pós-cirúrgico, auxiliando na solução do quadro clínico após a cirurgia, na
diminuição da internação hospitalar e na minimização dos gastos públicos com a
saúde [6].
Diante
do exposto, o presente estudo teve como objetivo identificar a influência de um
protocolo de mobilização sobre as complicações pulmonares e a capacidade
funcional de pacientes com DPOC submetidos à cirurgia de revascularização do
miocárdio.
Métodos
Trata-se
de um ensaio clínico controlado, aleatorizado e de avaliação cega, realizado na
Fundação Hospital de Clínicas Gaspar Viana (FHCGV), referência em cardiologia
no Pará, no período de 3 de junho a 30 de setembro de 2019. O estudo foi
aprovado pelo Comitê de Ética em Pesquisa do hospital (CEP/FHCGV), parecer n°
3.364.369.
Foram
incluídos no estudo pacientes com idade superior a 21 anos e índice de massa
corpórea (IMC) entre 20 e 30 kg/m2, candidatos a cirurgia cardíaca
eletiva e convencional com tempo de ventilação mecânica (VM) menor que 24h,
estabilidade hemodinâmica com ou sem uso de inotrópicos positivos, ausência de
arritmias e angina, com pressão arterial média (PAM) 60<FC<100bpm,
frequência cardíaca (FC) 60<FC<100bpm, sem sinais de desconforto
respiratório, frequência respiratória (f) ≤ 20 rpm, sem sinais de
infecção e com diagnóstico de DPOC dos tipos II e III.
Foram
excluídos pacientes com presença de doenças pulmonares prévias, com fração de
ejeção abaixo de 35% ou maior que 54%, com alterações cognitivas que
interferiram nas técnicas utilizadas, que tenham realizado cirurgias
concomitantes e ou sido submetidos à reintervenção
cirúrgica e óbito intraoperatório, que apresentaram contraindicações para a
realização do teste da caminhada de seis minutos (TC6min) ou de qualquer
protocolo proposto: angina instável, FC > 120 bpm
em repouso, pressão sistólica >180 mmHg ou diastólica > 100 mmHg.
Procedimentos
Os
pacientes foram avaliados em dois momentos a partir da marcação da cirurgia:
antes do procedimento operatório e no momento da alta hospitalar. A 1ª
avaliação foi realizada alguns dias antes do procedimento operatório na
seguinte sequência: avaliação dos dados demográficos e clínicos e avaliação da
função pulmonar para diagnóstico do quadro de DPOC (espirometria). Após esta,
os pacientes que se encaixaram nos critérios de inclusão foram avaliados por
meio do TC6min para avaliação da capacidade funcional.
Após
a cirurgia, os pacientes extubados em até 24 horas
foram divididos aleatoriamente utilizando um software para randomização em
blocos em 2 grupos: grupo controle (GC), que recebeu o programa de exercícios
respiratórios e, grupo intervenção (GI), que realizou o programa de exercícios
respiratórios associado ao programa de mobilização. Ambos receberam orientações
pré-operatórias quanto ao procedimento cirúrgico, importância da deambulação e
estímulo à tosse. O tratamento fisioterapêutico foi realizado do 1º ao 7º dia
de pós-operatório, duas vezes ao dia com um tempo médio de 30 minutos.
Foram
realizados pelos dois grupos (GC e GI), exercícios respiratórios compostos de
três séries com 10 repetições. O paciente foi posicionado sentado, com a
cabeceira elevada acima de 45º e, para cada exercício, foi solicitado que
inspirasse o ar tranquilamente até a sua capacidade pulmonar total, com
deslocamento do compartimento abdominal anteriormente, seguido de uma pausa
pós-inspiratória de dois a três segundos, terminando com uma expiração simples,
prolongada e tranquila. Além disso, por ser conduta já padronizada pela equipe
multiprofissional do hospital, os pacientes realizaram exercícios com pressão
positiva em dois níveis de pressão (BIPAP®Syncronics),
com interfaces orofaciais, entre 30 e 60 minutos imediatamente após a extubação
orotraqueal de acordo com a necessidade de cada paciente.
Foi
realizado somente pelo GI o seguinte programa de mobilização:
-
1º dia
de pós-operatório: foram realizados exercícios
ativos de membros superiores MMSS
(flexão-extensão e
adução-abdução) de grandes
articulações (ombro, cotovelo e
punho) em três séries de dez repetições para
cada articulação e cicloergômetro para membros inferiores (MMII). A
mobilização no cicloergômetro foi realizada de forma
ativa, durante 20 minutos, divididos em três etapas: 5 minutos aquecimento; 10
minutos de exercício de baixa intensidade, com velocidade de 30 rotações por
minuto (rpm); e 5 minutos de recuperação. O paciente permaneceu em decúbito
dorsal, com a cabeceira da cama elevada a 45º, enquanto os MMII se mantiveram
planificados. Após o posicionamento do paciente, o cicloergômetro
(PHYSICAL®) foi ajustado entre os MMII do mesmo até o alcance dos pedais, para
a realização da mobilização.
A
intensidade de treinamento atingida foi de 70% da FC máxima obtida pela equação
de Karvonen: FCmáx
= 220 – idade e FCT = FCR + x% (FCmáx
- FCR), onde FCmáx = Frequência cardíaca
máxima; FCT = Frequência cardíaca de treinamento; FCR = Frequência cardíaca de
repouso; x% = percentual da frequência cardíaca desejada para o treinamento,
que foi de 70%. O programa foi iniciado com 60% do valor da velocidade média
obtida pela fórmula acima e foi elevado a cada sessão até atingir 70%.
- 2º dia
de pós-operatório: repetidos os mesmos exercícios do 1º dia. Além disso, o
paciente foi estimulado a ficar na posição ortostática e realizar exercícios de
marcha estacionária por 30 segundos. Ao final, o paciente retornou à posição
sentada no leito e realizou a mobilização no cicloergômetro
para MMII, com duração de 20 minutos.
- 3º dia
de pós-operatório: realizados os mesmos exercícios dos dias anteriores. Nesse
período, o paciente foi estimulado a deambular pela unidade por um período de
sete minutos, e ao final do exercício, foi transferido para uma poltrona
alocada ao lado do leito, no qual permaneceu por trinta minutos.
- 4º dia de pós-operatório: realizados os
mesmos exercícios dos dias anteriores acrescidos da deambulação pela unidade
por 10 minutos e, ao final, o paciente permaneceu na poltrona por uma hora.
- 5º dia de pós-operatório: realizados os
mesmos exercícios dos dias anteriores, entretanto, o paciente deambulou pela
unidade de internação por um período de 15 minutos e permaneceu na poltrona por
duas horas.
- 6º dia
de pós-operatório: realizados os mesmos exercícios dos dias anteriores,
entretanto, o paciente deambulou pela unidade de internação por 20 minutos.
Nessa fase, iniciou o treino com a utilização de um degrau padronizado com 20
cm de altura. O paciente subiu e desceu seis vezes continuamente.
- 7º dia
de pós-operatório: realizados os mesmos exercícios do dia anterior, entretanto,
o treino no degrau foi aumentado para três séries de repetição com um período
de descanso de um minuto entre as séries. Ao final da terapia, o paciente recebeu
alta da fisioterapia e foi orientado a manter os exercícios respiratórios até o
30º dia de pós-operatório e a realizar caminhadas diárias após a alta
hospitalar.
No
momento da alta hospitalar foi realizada a avaliação da capacidade funcional
por pesquisadores cegos a alocação dos pacientes e foram coletados dados nos
prontuários dos mesmos acerca das complicações pós-cirúrgicas.
Espirometria
A
espirometria (Spirobank, USB) foi feita em todos os
pacientes. Os procedimentos técnicos e os critérios de aceitabilidade e
reprodutibilidade foram os recomendados pelas diretrizes SBPT ATS/ERS [7]. A
Capacidade Vital Forçada (CVF), o Volume Expiratório no 1° segundo (VEF1), o
Pico de Fluxo Expiratório (PFE), o Fluxo Expiratório Forçado 25-75% (FEF25-75%)
e a relação VEF1/CVF foram obtidos. Foram aceitos três testes com variação
inferior a 5% e foi considerado o teste com maior valor.
Capacidade
funcional
A
capacidade funcional foi avaliada pelo TC6min seguindo a padronização proposta
pela American Thoracic Society [8]. Para sua execução
foi utilizado um corredor de 30 metros de comprimento, demarcado a cada um
metro. Foram realizados dois testes com intervalo de uma hora entre eles
visando minimizar a variabilidade entre as distâncias percorridas e foi
considerado o teste com a maior distância percorrida.
Inicialmente,
o paciente sentou em uma cadeira próxima ao local do teste, permanecendo dez
minutos em repouso. Neste momento, foram anotados os seguintes dados:
frequência respiratória (f), frequência cardíaca (FC), pressão arterial (PA),
saturação arterial periférica de oxigênio (SatO2), grau de dispneia
e cansaço em MMII utilizando a escala de Borg Modificada.
Após esta avaliação inicial, o paciente foi orientado a caminhar o máximo que
conseguisse por seis minutos, no espaço demarcado, sem correr ou pular. O
avaliador permaneceu próximo ao local, estimulando-o a cada minuto. Concluídos
os seis minutos, o teste foi interrompido e foram anotados os seguintes dados:
f, FC, PA, SatO2 e graduação da dispneia e cansaço de MMII.
Análise
estatística
Os
dados foram duplamente digitados e testados quanto a normalidade pelo teste de Kolmogorov-Smirnov. Os efeitos médios das intervenções e as
diferenças entre os grupos para o desfecho primário (distância percorrida no
TC6min) foram calculados utilizando-se modelos lineares mistos, que incorporou
termos para os grupos de tratamento, e termos de interação grupos de tratamento
versus tempo. Para o momento, foi aplicado o teste de ANOVA dois fatores para
amostras repetidas (grupo e tempo), com análise de posthoc
de Bonferroni. Para análise da variável “complicações
pulmonares pós-operatórias” foi utilizado o teste Qui-Quadrado
para a avaliação entre os grupos GC e GI. A análise seguiu os princípios de
intenção de tratamento. Na análise estatística foi utilizado o software
estatístico IBM SPSS versão 21 para Windows software (IBM Corporation, Armonk, New York), considerando-se um nível de
significância (α = 5%).
Resultados
A
amostra final constituída por 69 participantes é expressa na Figura I.
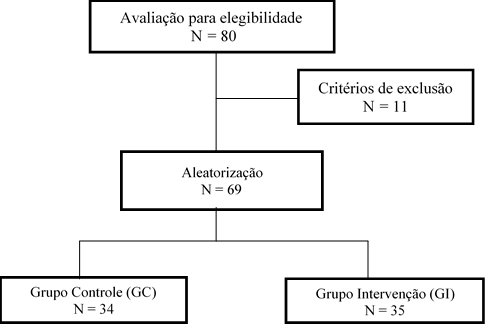
Figura
1 – Fluxograma da
amostra do Grupo Controle (GC) e Grupo Intervenção (GI) após critérios de
inclusão e exclusão
Os
dados antropométricos e o perfil pré-operatório em relação ao uso de
medicamento, fração de ejeção e espirometria dos pacientes dos Grupos Controle
e Intervenção são apresentados na Tabela I. Antes da intervenção não havia
diferença estatisticamente significativa entre os participantes do estudo nos
quesitos índice de massa corpórea (IMC), presença de comorbidades, número de
lesões coronarianas, utilização de medicamentos, fração de ejeção e dados espirométricos.
Tabela
I - Dados
antropométricos e perfil pré-operatório
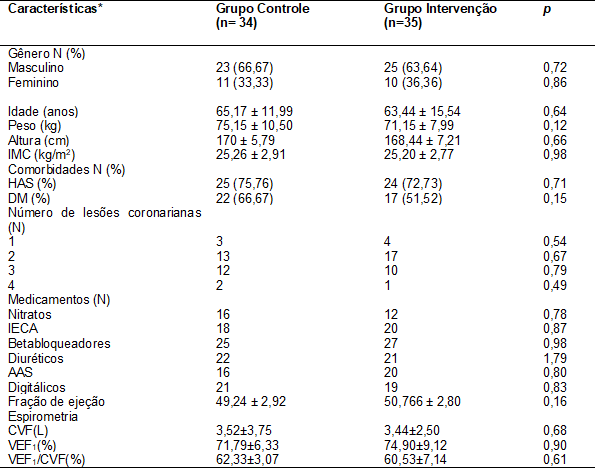
IMC
= Índice de massa corpórea; HAS = Hipertensão arterial sistêmica; DM = Diabetes
mellitus; CVF = Capacidade vital forçada; VEF1 = Volume expiratório forçado no
primeiro segundo; IECA = Inibidores da enzima conversora de angiotensina; AAS =
Ácido acetilsalicílico. *Variáveis contínuas estão expressas em média e desvio
padrão e variáveis categóricas estão expressas em frequência e proporção
No
período pré-operatório não houve diferença estatisticamente significativa na
capacidade funcional entre o GC e o GI, no entanto, observou-se diferença
estatisticamente significante no período pós-operatório entre os dois grupos
(Tabela II).
Tabela
II – Distância
percorrida e percentual do valor previsto no TC6 dos pacientes avaliados nos GC
e GI
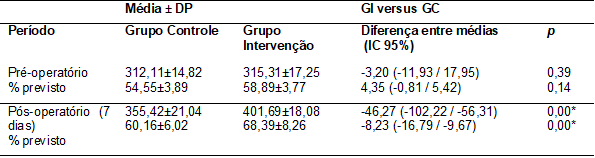
*A
diferença entre as médias é considerada significativa com p < 0,05. Os dados
estão apresentados em média e desvio padrão, diferença entre médias e intervalo
de confiança de 95%
As
complicações pós-cirúrgicas são mostradas na Tabela III, comparando o grupo
controle e intervenção. Observou-se diferença estatisticamente significativa
entre os dois grupos, sendo o grupo controle com menor presença de complicações
(p = 0,015).
Tabela
III – Complicações
pulmonares pós-operatórias entre os Grupos Controle e Intervenção
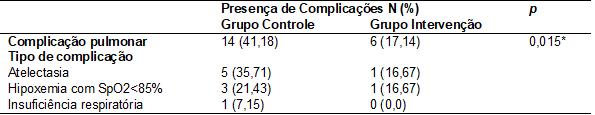
Os
dados estão apresentados em frequência e proporção. *A diferença entre as
médias é considerada significativa com p < 0,05; SpO2 = saturação
de pulso de oxigênio
Discussão
Esta
pesquisa objetivou identificar a influência de um protocolo de mobilização
sobre a capacidade funcional e as complicações pulmonares de pacientes com DPOC
submetidos à RVM. No que tange à capacidade funcional dos participantes, os
resultados apontaram que tanto o GC como o GI possuíam resultados semelhantes
no TC6min antes da cirurgia. Após a cirurgia, os dois grupos apresentaram
aumento na distância percorrida, no entanto, após o programa de mobilização
pós-cirúrgico, o GI apresentou aumento significativo na distância percorrida
quando comparado ao GC.
Esse
achado pode estar relacionado ao fato da cirurgia
cardíaca associada à inatividade física no período pós-operatório alterar o
organismo do paciente de forma global, gerando redução de sua capacidade
cardiopulmonar e força muscular, além de descondicionamento
físico devido ao maior tempo de repouso no leito [9]. Dessa forma, infere-se
que a atuação fisioterapêutica por meio do protocolo de mobilização
pós-cirúrgico na UTI diminui a inatividade e gera minimização da perda na
capacidade funcional desse paciente após a cirurgia.
Esses
resultados estão de acordo com estudos [10-12] que mostraram que os grupos
submetidos a mobilização na UTI por meio de exercícios ativos, resistidos e
aeróbios, apresentaram aumento da força muscular periférica e da capacidade
funcional no momento da alta quando comparado aos grupos que não realizaram a
mobilização.
Ainda
em consonância com o observado nesta pesquisa, o estudo de Ghashghaei
et al. [13] observou melhora nos valores do TC6 de pacientes submetidos
a treino combinado de exercícios aeróbicos e de resistência para membros
inferiores e superiores após cirurgia de RVM, apresentando melhora na
capacidade funcional, aumento na distância percorrida e melhores respostas
hemodinâmicas máxima e em repouso.
Por
sua vez, a DPOC exprime manifestações sistêmicas que geram a redução
progressiva da capacidade de exercício e, consequentemente, da capacidade
funcional, que é a capacidade de realização de atividades de vida diária (AVDs), associado a este fator, no período pós-operatório de
RVM ocorre redução significativa da capacidade funcional dos pacientes
submetidos à cirurgia [14,15].
Nessa
perspectiva, de acordo com Henriques [16], os programas de reabilitação
cardíaca por meio de exercícios aeróbicos e/ou treinos de resistência podem
aumentar a capacidade funcional aeróbica de 20-30%, sendo assim positiva sua
implementação após cirurgias de RVM.
Neste
sentido, a mobilização pós-cirúrgica, se feita de forma sistematizada, é
viável, visto que gera ganho de força na musculatura periférica e inspiratória,
por sua vez, melhorando a capacidade funcional, que no período pré-operatório e
pós-operatório se faz fundamental devido a sua relação com a autonomia nas AVDs e, consequentemente, na qualidade de vida do paciente
após a cirurgia [17,11].
Ademais,
a cirurgia cardíaca apresenta diversas complicações no pós-operatório que podem
estar relacionadas com o tempo de CEC, tempo de internação e com as
complicações já existentes no pré-operatório [18]. Os achados deste estudo
concluíram que dos 69 participantes, 20 apresentaram complicações
pós-cirúrgicas, sendo encontradas: atelectasia (6), hipoxemia com SpO2 < 85%
(4) e insuficiência respiratória (1).
Esses
resultados estão de acordo com estudos [19,16] que mostraram que os tipos de
complicações respiratórias mais frequentes pós-cirurgias cardíacas são:
pneumonia, insuficiência respiratória, atelectasia, alteração na relação
ventilação/perfusão (V/Q), hipoxemia e diminuição da força muscular
respiratória.
Este
achado apoia-se no fato de que após a cirurgia cardíaca é frequente ocorrer a
disfunção dos músculos respiratórios devido a alteração da complacência
pulmonar, da mobilidade do diafragma, do aumento da resistência das vias aéreas
e da dificuldade de realização de inspirações profundas [16]. Estes itens
relacionam-se diretamente à diminuição da capacidade residual funcional e da
ventilação, gerando colabamento de pequenas vias aéreas
e a ocorrência de atelectasias que, por sua vez, produzem alterações nas trocas
gasosas e reduzem a relação V/Q [2].
Além
disso, observamos em nosso estudo que dentre os participantes, os do GI
apresentaram menos complicações (p = 0,015) quando comparados ao GC.
Consideramos que tal fato pode estar relacionando ao protocolo de mobilização
pós-operatório, que atua na redução dos efeitos advindos do imobilismo e do
repouso, melhora o transporte de oxigênio e diminui o tempo de internação
hospitalar, que são fatores que aumentam o risco de aparecimento de tais
complicações [20,21].
Nesse
cenário, ressalta-se ainda a contribuição dos exercícios respiratórios, que
levam ao aumento da coordenação e eficácia da musculatura respiratória e à
mobilização da caixa torácica, sendo os compostos por inspirações profundas
efetivos na melhora da capacidade vital, do volume corrente e da complacência
pulmonar, atuando na prevenção de atelectasias refratárias [22].
Conclusão
A
intervenção fisioterapêutica por meio do protocolo de mobilização no
pós-operatório da cirurgia de revascularização do miocárdio de pacientes com
DPOC repercutiu positivamente no aumento da capacidade funcional e na redução
das complicações pulmonares pós-operatórias.
Conflitos
de interesse
Não
há
Fontes
de financiamento
Sem
financiamento
Contribuição
dos autores
Concepção
e desenho da pesquisa:
Ribeiro IR, Torres DC, Costa SAF, Trindade SS, Carvalho TP; Coleta de dados:
Ribeiro IR, Torres DC, Costa SAF, Trindade SS, Carvalho TP; Análise e
interpretação dos dados: Ribeiro IR, Torres DC, Trindade SS; Análise
estatística: Torres DC, Carvalho TP, Redação do manuscrito: Ribeiro IR,
Torres DC, Costa SAF, Trindade SS, Carvalho TP; Revisão crítica do
manuscrito quanto ao conteúdo intelectual importante: Ribeiro IR, Torres
DC, Costa SAF, Trindade SS, Carvalho TP
Referências
- Sociedade
Brasileira de Pneumologia e Tisiologia. II Consenso brasileiro de doença
pulmonar obstrutiva cronica. J Pneumol
2004;30(S5):S1-40.
- Regenga MM. Fisioterapia em cardiologia da
U.T.I à reabilitação. 2 ed. São Paulo: Roca; 2012.
- Cani KC, Bonorino
KC, Gulart AA, Palú M, Karloh M, Mayer AF. Complicações pulmonares após cirurgia
de revascularização do miocárdio: fatores associados. ASSOBRAFIR Ciência
2017;8(2):41-50. doi: 10.47066/2177-9333/ac.27761.
- Oliveira
JMA, Silva AMF, Cardoso SB, Lima FF, Zierer MS,
Carvalho ML. Complicações no pós-operatório de cirurgia cardiovascular com
circulação extracorpórea. R Interd 2015;8(1):9-15.
Disponível em:
https://revistainterdisciplinar.uninovafapi.edu.br/index.php/revinter/article/view/584/pdf_177
- Fonseca
L, Vieira FN, Azzolin K. O. Fatores associados ao
tempo de ventilação mecânica no pós-operatório de cirurgia cardíaca. Rev Gaúcha Enf. 2014;35(2):67-72. doi:
10.1590/1983-1447.2014.02.44697
- Monteiro
DS, Forti FS, Suassuna VAL. A atuação da fisioterapia
pré e pós-operatória nas complicações respiratórias
em pacientes com cardiopatias congênitas. Fisioter
Bras. 2018;19(3):385-99. doi: 10.33233/fb.v19i3.887
- Miller
MR, Crapo R, Hankinson J, Brusasco V, Burgos F, Casaburi R,
et al. General considerations for lung function testing. Eur
Respir J. 2005;26(1):153-61.
- ATS Statement: Guideline for the six-minute walk test.
Am J Respir Crit Care Med. 2002 Jul 1;166(1):111-7.
- Oliveira
EK, Silva VZM, Turquetto ALR. Relação do teste de
caminhada pós-operatório e função pulmonar com o tempo de internação da
cirurgia cardíaca. Rev Bras Cir Cardiovasc. 2009;24(4):478-84. doi: 10.1590/S0102-76382009000500008
- Chiang LL, Wang LY, Wu CP, Wu HD, Wu YT. Effects of
Physical Training on Functional Status in Patients With
Prolonged Mechanical Ventilation. Phys Ther.
2006;86(9):1271-81.
- Feliciano
VA, Albuquerque CG, Andrade FMD, Dantas CM, Lopez A, Ramos FF et al. A
influência da mobilização precoce no tempo de internamento na unidade de
terapia intensiva. ASSOBRAFIR Ciência.
2012;3(2):31-42.
- Burtin C, Clerckx B, Robbeets C, Ferdinande P, Langer D, Troosters
T, et al. Early exercise in critically ill patients enhances short-term
functional recovery. Crit Care Med.
2009;37(9):2499-505.
- Ghashghaei FE, Sadeghi
M, Marandi SM, Ghashghaei
SE. Exercise-based cardiac rehabilitation improves hemodynamic response
after coronary artery bypass graft surgery. ARYA Atherosclerosis Journal
2012;7(4):151-6.
- Kim HC, Mofarrahi M, Hussain
SN. Skeletal muscle dysfunction in patients with chronic obstructive pulmonary
disease. Int J Chron Obstruct Pulmon Dis.
2008;3(4):637-58. doi: 10.2147/copd.s4480
- Lapier TK.
Functional status during immediate recovery after hospitalization for coronary
heart disease. J Cardiopulm Rehabil. 2003;23:203-07.
- Henriques
GCCC. Reabilitação e cirurgia cardíaca: revisão sistemática da literatura
[Dissertação de mestrado]. Bragança: Escola Superior de Saúde de Bragança;
2016. 123 p.
- Pratesi A, Orso F, Ghiara C, Forte AL, Baroncini AC,
Meo MLD, et al. Cardiac surgery
in the elderly: What goals of care? Monaldi Arch
Chest Dis. 2017;87(2):852.
- Lima
PMB, Cavalcante HEF, Rocha ARM, Brito RTF. Fisioterapia no pós-operatório de
cirurgia cardíaca: a percepção do paciente. Revista Brasileira de Cirurgia
Cardiovascular. 2011;26(2):244-49.
- Cordeiro
ALL, Melo TAD, Avila A, Esquivel MS, Guimarães ARF,
Borges DL. Influência da deambulação precoce no tempo de internação hospitalar
no pós-operatório de cirurgia cardíaca. Int J Cardiovasc Sci 2015;28(5):385-91.
Disponível em: https://pesquisa.bvsalud.org/portal/resource/pt/lil-786804
- Connolly B, O’Neill B, Salisbury L, Blackwood B,
Enhanced Recovery After Critical Illness Programme
Group. Physical rehabilitation interventions for adult patients during critical
illness: an overview of systematic reviews. Thorax. 2016;71(10):881-90.
- Vasconcelos
FRM, Furtado JHL, Queiroz CR, Zaranza CR. A atuação da fisioterapia no
pós-operatório de cirurgia cardiovascular: uma revisão integrativa. Revista
Saúde e Desenvolvimento. 2021;15(21):54-66. Disponível em:
https://www.revistasuninter.com/revistasaude/index.php/saudeDesenvolvimento/article/view/1137
- Brasher PA, McClelland KH, Denehy L, Story I. Does removal of deep breathing exercises from a physiotherapy program including pre-operative education and early mobilisation after cardiac surgery alter patient outcomes? Aust J Physiother. 2003;49(3):165-73. doi: 10.1016/s0004-9514(14)60236-1