REVISÃO
Uso de
instrumentos para a investigação do equilíbrio postural em tarefas funcionais
Use of instruments for the investigation of postural balance in
functional tasks
Ana Karolyne Uchôa
Brandão Memória*, Aline Bezerra Pessoa*, Jadiel Marinho Cardoso*, Fernando Max
Martins Meireles*, Paulo Renato Moraes do Nascimento*, Dandara Marques Duarte*,
Nélio Silva de Souza, M.Sc.**, Ana Carolina Gomes
Martins, Ft. M.Sc.***, Silmar Teixeira****, Marco Orsini*****, Dionis
Machado******, Guilherme Pertinni Morais Gouveia*******, Victor Hugo do Vale
Bastos********
*Acadêmicos
de Fisioterapia (Universidade Federal do Piauí - UFPI), **Professor assistente
do curso de graduação em fisioterapia (Centro Universitário Serra dos Órgãos -
UNIFESO), ***Mestre em Saúde da Criança e da Mulher (UFF), ****Laboratório de
Mapeamento e Plasticidade Cerebral – UFPI, Parnaíba, Professor Adjunto do
departamento de fisioterapia e mapeamento cerebral e funcionalidade (UFPI),
*****Professor Associado no Programa de Ciências da Reabilitação (UNISUAM) e
professor colaborador no programa de Mestrado/Doutorado em Neurologia no
Hospital Universitário Antônio Pedro (HUAP/UFF), ******Laboratório de
Fisioterapia Avaliativa e Terapêuticas – LaFAT, UFPI,
Parnaíba, Coordenador do Programa de Extensão na Saúde do Idoso – PROSI, UFPI,
Parnaíba, *******Laboratório de Mapeamento Cerebral e Funcionalidade – LAMCEF,
********Professor Adjunto do departamento de fisioterapia e mapeamento cerebral
e funcionalidade (UFPI)
Recebido em 18 de
maio de 2015; aceito em 12 de novembro de 2015.
Endereço
para correspondência:
Victor Hugo do Vale Bastos, Universidade Federal do Piauí, Laboratório de
Mapeamento Cerebral e Funcionalidade, Avenida São Sebastião, 2819, 64202-020
Parnaíba PI, Tel.: (86) 3323-5209, E-mail: victorhugobastos@ufpi.edu.br;
Silmar Teixeira: silmarteixeira@ufpi.edu.br; Marco Orsini:
orsinimarco@hotmail.com; Dionis Machado: dionis@ufpi.edu.br; Guilherme Pertinni
Morais Gouveia: guilherme_pertinni@yahoo.com.br
Resumo
Introdução: Habitualmente, o
equilíbrio postural deve ser mantido durante as atividades de vida diária.
Diversas são as alterações funcionais na marcha e no equilíbrio postural e
alguns instrumentos têm sido utilizados para predizer o risco de quedas.
Entretanto, estes instrumentos possuem limitações dependendo da condição
clínica em que são aplicados. Objetivo:
Descrever e discutir instrumentos utilizáveis para diagnosticar e prevenir
desordens do equilíbrio postural, bem como verificar suas vantagens e
desvantagens. Reconhece-se um vazio na literatura em relação a testes que podem
ser aplicados para investigar o equilíbrio em idosos, mas comumente não são
aproveitados para tal. O presente estudo pretende sugerir a aplicação destes
testes para se investigar o equilíbrio de idosos. Material e métodos: Os artigos que utilizaram instrumentos de
avaliação do equilíbrio postural foram selecionados em diferentes bases de
dados. Resultados: Foram encontrados
na literatura testes eficazes para se investigar o equilíbrio de idosos mesmo
não sendo testes direcionados diretamente para esse fim (análise do
equilíbrio). Cabe ao fisioterapeuta saber utilizar sua criatividade e inovar
aproveitando melhor seus instrumentos de trabalho/avaliação. Conclusão: Os diferentes instrumentos
utilizados parecem relevantes indicadores de desordens do equilíbrio postural,
mas são incapazes de analisar o complexo sistema de controle do equilíbrio
postural. As escalas possuem suas vantagens e desvantagens, que devem ser
levadas em consideração em cada caso (relação custo/benefício). A utilização
padronizada dos instrumentos, sem levar em consideração a doença em questão,
pode levar a erros de interpretação dependendo da condição clínica.
Palavras-chave: equilíbrio
postural, instrumentos de avaliação.
Abstract
Introduction: Habitually, the postural balance should be maintained during
activities of daily living. There are several functional alterations in gait
and postural balance and some instruments have to be used to predict the risk
of falls. However, these instruments have limitations depending on the clinical
condition in which they are applied. Objective:
To describe and discuss tools used to diagnose and prevent disorders of the
postural balance and check their advantages and disadvantages. It is recognized
a void in the literature regarding the tests that can be applied to investigate
the balance in older adults but commonly are not used to such. This study aimed
to suggest the application of these tests to investigate the balance of the
elderly. Methods: Articles that used
assessment tools postural balance were selected from different databases. Results: We found effective testing in
literature to investigate the elderly balance while not directly targeted tests
for this purpose (analysis of the balance). It is up to the therapist know how
to use his creativity and innovate by taking better his tools of
work/evaluation. Conclusion: The
instruments used seem important indicators of postural balance disorders, but
are unable to analyze the complex postural balance control system. The scales
have their advantages and disadvantages, which should be taken into account in
each case (cost/benefit relationship). The use of standardized instruments,
regardless of the condition in question, can lead to misinterpretation
depending on the clinical condition.
Key-words: postural
balance and assessment instruments.
Introdução
Por definição,
orientação postural consiste na habilidade de manter uma relação apropriada
entre os seguimentos corporais e o ambiente durante uma determinada tarefa [1],
buscando o equilíbrio postural, que consiste na habilidade de controlar o
centro de massa total em relação à base de suporte dos pés (estabilidade
postural) [2]. Estima-se que a prevalência de queixas relacionadas ao
equilíbrio postural ocorra em 85% das pessoas e isso, independe da idade. Mesmo
assim é maior na população acima dos 65 anos, pois o
envelhecimento afeta componentes relacionados com a manutenção a
equilíbrio corporal [3], diminuindo a capacidade de modulação dos reflexos
posturais antecipatórios e compensatórios [4,5]. Além disso, os fatores
psicológicos podem afetar o equilíbrio postural. O mais comum destes fatores é
o medo de quedas, que independente da idade pode modular o equilíbrio postural
[6] em situações funcionais (apoios unipodal e bipodal) [7,8] ou ameaçadoras
(diferentes alturas em uma plataforma hidráulica) [9-14], resultando em perda
da independência funcional [7]. Curiosamente, o medo de quedas tem sido
observado tanto em indivíduos saudáveis quanto em indivíduos que possuem
história de quedas [15]. Portanto, parece que o medo de queda pode modular a
estratégia de equilíbrio postural [13] e, assim, diminuir a autoconfiança para
realizar as atividades diárias [7,16,17] independente
da força muscular do idoso[10].
Neste contexto, os
instrumentos utilizados para mensuração do equilíbrio postural se tornam
importantes na análise clínica e/ou científica[18-21].
Na medida em que ocorre o processo de senescência (envelhecimento fisiológico),
os sistemas relacionados com o equilíbrio (visual, vestibular e proprioceptivo)
diminuem sua capacidade de modulação [22] promovendo mudanças no equilíbrio
postural e consequentes instabilidades, podendo resultar em quedas [23,24].
Quando existe uma doença associada ao envelhecimento, o sistema de equilíbrio
postural ficará ainda mais comprometido [19,25-29]. Assim, deficiências no
equilíbrio postural (fisiológicas ou patológicas) podem estar associadas a
mudanças no tempo de reação desses sistemas [5,30,31],
que conduzem ao aumento na velocidade de deslocamento do centro de pressão[32],
conduzindo ao aumento do risco de quedas em idosos[4,33,34].
Alguns instrumentos
são utilizados clinicamente para diagnosticar possíveis alterações
correlacionadas com o risco de quedas, independente do tipo de envelhecimento
[35]. Atualmente, os testes clínicos mais descritos na literatura são o timed up and go
(TUG), escala de equilíbrio de berg (EEB), teste de alcance funcional (TAF),
escala de Tinetti (POMA), teste de performance física (PPT), equiscale e a
escala activities-specific balance
confidence (ABC). Parece que esses instrumentos podem direcionar o
profissional na avaliação do equilíbrio postural de forma específica, mas ainda
possuem limitações dependendo da condição clínica em que são aplicados. Desse
modo, o presente estudo teve como objetivo descrever e discutir os instrumentos
mais utilizados para diagnosticar e prevenir desordens do equilíbrio postural,
bem como verificar suas vantagens e desvantagens.
Material
e métodos
O presente estudo
caracteriza-se por uma revisão sistemática da literatura, que tem por objetivo
reunir, avaliar criticamente e conduzir uma síntese de evidências científicas
[36].
Fonte
de dados
Os artigos que
utilizaram instrumentos de avaliação do equilíbrio postural foram selecionados
nas bases de dados Pubmed/Medline, Scholar Google, Pedro e Scielo,
utilizando-se as palavras-chave postural balance
and assessment instruments conjugadas
aos seguintes instrumentos de avaliação do equilíbrio postural: escala de
equilíbrio de Berg (EEB); avaliação da marcha e equilíbrio; escala de Tinetti
(POMA); teste de alcance funcional (TAF); timed
up and go (TUG); teste de performance física (PPT); equiscale e escala Activities-specific Balance Confidence
(ABC). Esta busca compreendeu os períodos de 1987 a 2014.
Tipos
de estudo e participantes
Estudos do tipo
ensaio clínico randomizado e controlado, bem como estudos observacionais do
tipo transversal foram selecionados, os quais avaliaram o equilíbrio postural utilizando instrumentos em
participantes saudáveis (tabela I) e em condições clínicas variadas (tabela
II).
Resultados
A partir de uma
leitura prévia dos títulos, foram selecionados 95 trabalhos. Como critérios de
inclusão foram considerados artigos em que as escalas foram traduzidas e/ou
adaptadas para um idioma específico (país) ou que não abordava especificamente
uma clara execução, vantagem ou desvantagem dos instrumentos foram excluídos
(25 artigos). Como critérios de inclusão foram considerados os artigos
selecionados para o estudo (70 referencias), dos quais 10 artigos avaliaram o
equilíbrio postural utilizando os instrumentos em participantes saudáveis (ver
tabela I) e 7 artigos avaliaram o equilíbrio postural
utilizando os instrumentos em pacientes em condições clínicas diversas (ver
tabela II). Os objetivos, amostra, métodos e conclusões desses artigos
encontram-se descritos em suas respectivas tabelas e algumas das vantagens e desvantagens
de cada teste são descritas a seguir.
Tabela
I - Estudos em que foram aplicados os diferentes
instrumentos em pacientes saudáveis sem patologias comprometendo o equilíbrio
postural.
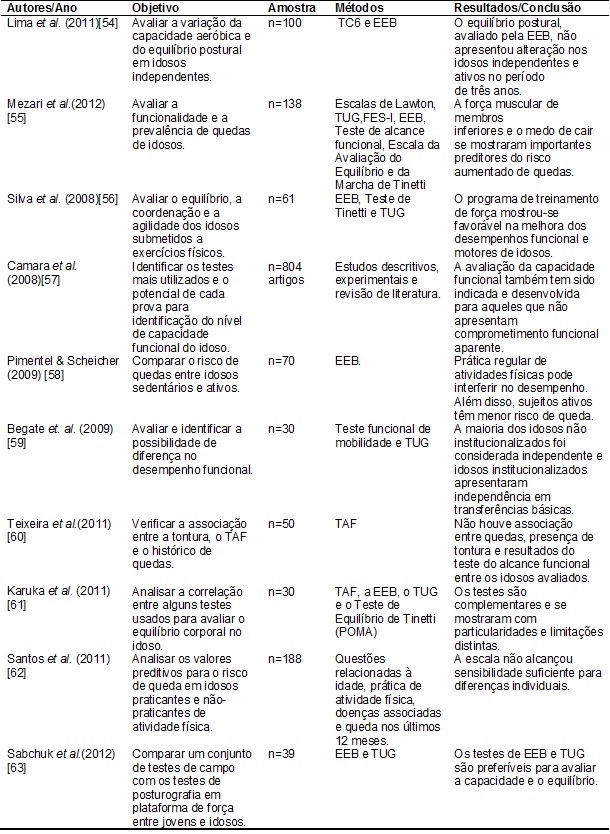
Teste de Caminhada de
6 minutos (TC6); Escala de Equilíbrio de Berg (EEB); Questionário Internacional
de Atividade Física (IPAQ); Timed Up and Go (TUG);
Escala de Eficácia de Quedas – Internacional (FES-I); Teste de Equilíbrio
de Tinetti (Performance de Avaliação da Mobilidade Orientada pelo Desempenho –
POMA) e Teste de Alcance Funcional Anterior (TAF).
Tabela
II -
Estudos em que foram aplicados os
diferentes instrumentos em pacientes com alguma doença que comprometesse o
equilíbrio postural.
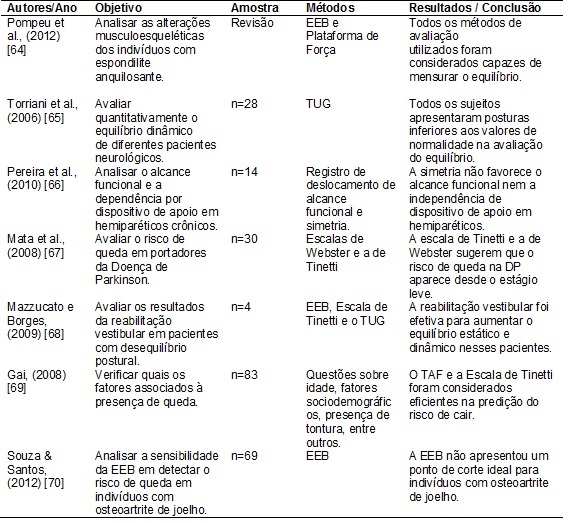
Escala
de Equilíbrio de Berg (EEB); Timed Up and Go (TUG) e
Teste de Equilíbrio de Tinetti (Performance de Avaliação da Mobilidade
Orientada pelo Desempenho - POMA).
Escala
de equilíbrio de Berg
A Escala de
Equilíbrio de Berg (EEB) foi desenvolvida para analisar a capacidade do indivíduo manter o equilíbrio em diferentes condições
funcionais, quanto maior o escore melhor o equilíbrio do participante (máximo
de 56 pontos e mínimo de zero ponto)[28,37]. Classicamente ela é usada para
diversos tipos de pacientes como neurológicos, pacientes com disfunções
ortopédicas e por ventura pode-se adaptá-la aos idosos com o objetivo de
verificar o estado de seu equilíbrio, portanto essa escala foi incluída no
presente estudo. Cientificamente, esta escala tem sido utilizada para monitorar
o estado de equilíbrio do indivíduo (abaixo de 45 pontos indica déficit) [21],
predizer quedas [23], avaliar o progresso do tratamento [38] e a taxa de
deterioração de uma condição clínica [30]. Assim, a EEB tem sido utilizada
amplamente em diferentes condições clínicas, como: hemiparéticos [19,25];
esclerose múltipla [26]; artrite reumatóide [27]; doença Parkinson [28] e
desordens vestibulares [29]. A EEB é um instrumento válido e confiável (96 a
98%) [39] que apresenta alta sensibilidade (78%) e especificidade (71%) na
identificação do risco de quedas [23,38,40].
Embora
outro estudo afirme que a EEB está associada somente a fatores
de saúde e
demográfico que não predizem as quedas [2]. Entretanto,
não está bem
esclarecido na literatura se a EEB é sensível e
específica para determinado
tipo de população, pois são observadas
divergências em relação a sua
pontuação
de corte dependendo da condição clínica em
questão (neurológica, ortopédica,
visual, hábitos de vida, nível de atividade
física, entre outras) [21,25,24, 40-42]. Neste contexto, existe a necessidade de
investigar a confiabilidade e sensibilidade em cada condição clínica e
determinar uma pontuação de corte, a fim de facilitar o seu diagnóstico,
tratamento e prevenção.
O estudo de Muir et al. [43] analisou 30 idosos e mostrou
que a EEB e a POMA apresentam uma correlação positiva e moderada, indicando que
as duas escalas são diretamente proporcionais e possuem características
preditoras do risco de quedas e do declínio funcional. Neste estudo, os autores
concluíram que a EEB possui melhor capacidade discriminatória para a
identificação de recorrência ou múltiplas quedas ao comparar com os indivíduos
que caem apenas uma vez.
Escala
de Tinetti
A avaliação da marcha
e equilíbrio orientada pelo desempenho (POMA) foi criada por Tinetti (1987).
POMA é um protocolo que avalia os fatores de risco de quedas em indivíduos
idosos, com base no número de incapacidades crônicas. O protocolo é dividido em
duas partes: 1) mede o equilíbrio por meio de uma avaliação com três níveis de
respostas qualitativas e 2) avalia a marcha com dois níveis de resposta [39]. O
teste consiste de 16 itens, em que nove são para o equilíbrio do corpo e sete
para a marcha. Hageman et al. [38] descreveram a parte que avalia
o equilíbrio em manobras realizadas durante as atividades da vida diária (AVD).
Esse teste classifica os aspectos da marcha como a velocidade, a distância do
passo, a simetria, o equilíbrio em pé e o rodar (girar). Ela é classificada em
três categorias com seus respectivos pontos: normal (3), adaptativa (2) e
anormal (1). Os escores atualmente relatados correspondem à Escala de Tinetti,
cuja pontuação varia de 0 a 28 pontos no máximo. Escores abaixo de 19 pontos e
entre 19 e 24 pontos representam, respectivamente, um alto e moderado risco de
queda [39]. Um estudo analisou 83 idosos e observou que 16% desta amostra
apresentou pontuação menor que 19 (16%) na POMA [42] indicando um maior
comprometimento motor e risco de quedas [5,44]. A adaptabilidade da POMA para
diversas condições clínicas é ampla, podendo ser usada em idosos hígidos e com
doenças para comparações dos seus diversos estados de equilíbrio.
Medida
de independência funcional
A medida de
independência funcional (MIF) verifica o desempenho do indivíduo para a
realização de um conjunto de 18 tarefas pontuadas de um a sete, referentes às
subescalas de autocuidados, controle esfincteriano, transferências, locomoção,
comunicação e habilidade cognitivo social. A sua
pontuação varia de 18 a 126 pontos, quanto maior a pontuação melhor a
independência funcional nas atividades de vida diária [20,44]. A MIF, assim
como Berg e POMA, possui vertentes relacionadas ao equilíbrio que podem ser
usadas para avaliar o idoso nesse contexto. O fisioterapeuta deve aproveitar ao
máximo os testes disponíveis e adaptá-los para a funcionalidade dos seus pacientes,
aqui no caso, analisando e focando na questão do equilíbrio. Isso significa
dizer que o teste pode ser usado parcialmente, somente nos quesitos
relacionados ao equilíbrio.
Teste
de alcance funcional
Este instrumento
mensura parte das alterações dinâmicas no equilíbrio postural durante os
movimentos de flexão anterior e/ou lateral [37,45]. Os valores de deslocamentos
em flexão anteriores abaixo de 15 cm indicam debilidade do equilíbrio postural
e aumento do risco de quedas [35]. Um estudo analisou 83 idosos e evidenciou
pontuações abaixo de 17, sugerindo um fator protetor e não preditor do risco de
quedas [42]. Em especial, este teste apresenta como vantagens o baixo custo,
fácil aplicabilidade, boa reprodutibilidade,
confiabilidade interexaminadores [35] e boa sensibilidade após períodos de
tratamento do equilíbrio postural [46]. Entretanto, o teste possui a
desvantagem de avaliar o movimento em uma única direção (anterior ou lateral),
desse modo não permite ao avaliador identificar o risco de quedas ou alterações
específicas do equilíbrio postural [46], mas somente a habilidade de simular a
execução de movimentos funcionais específicos do dia a dia. Tal investigação dá
liberdade ao fisioterapeuta de ter noção satisfatória do padrão de equilíbrio
que o paciente apresenta assim como da sua relação direta com a chance de queda
que o paciente tem ao ser melhor ou pior pontuado no presente teste.
Timed
up and go
O teste Timed up and go
(TUG) avalia o equilíbrio dinâmico e uma tarefa funcional especifica
[4,33,37,47], com o objetivo de avaliar a mobilidade e o desempenho do
equilíbrio corporal dinâmico [46]. O teste de TUG apresenta confiabilidade
intra e interexaminador de 95% e 98%, respectivamente [33,34]. O instrumento
possui escores correlacionados com algum nível de independência (entre 20 e 29)
e dependência em diversas AVDs e mobilidade (> 30) [30]. O teste é
cronometrado e os tempos em até 10 segundos (s) são considerados normais. Os
tempos entre 11 e 20 s são indicadores de risco de quedas e os tempos maiores
que 20 s, indicam dependência para realização de AVD, déficit na mobilidade,
necessidade de intervenção e risco de quedas [35,48], que pode ser variável
dependendo do perfil da amostra. Tanto indivíduos idosos ativos fisicamente
quanto sedentários têm apresentado um risco médio de quedas pelo teste de TUG.
Porém, aqueles que praticavam atividade física regularmente apresentam maior
nível de mobilidade e menor propensão a quedas, quando comparados ao grupo
sedentário [32].
A vantagem do TUG é a
sua fácil aplicação em um espaço físico pequeno (um pouco maior que três
metros) durante um curto período de tempo utilizando acessórios simples [46].
Entretanto, apresenta como desvantagem a impossibilidade de avaliar todas as
características do equilíbrio (levantar-se e sentar-se em uma cadeira e virar)
[33]. Apesar dessa desvantagem, os resultados podem ser associados a testes de
equilíbrio, modificações na velocidade da marcha [24] e intervenção terapêutica
[48].
Physical
performance test
O physical performance test (PPT) foi elaborado para avaliar a função
motora grossa e fina dos membros superiores, equilíbrio, coordenação motora e
resistência ao esforço em AVD [37]. Dos nove itens (36 pontos), sete (28
pontos) são relacionados ao equilíbrio estático e dinâmico e os outros dois com
alimentação e escrita. Os itens são graduados em uma escala ordinal de zero
(incapaz) a quatro (mais rápido) [18]. É um teste validado para identificação
do risco de quedas recorrentes [38] e possui sensibilidade para detectar
modificações precoces na função motora [42], bem como a possibilidade de
institucionalização, que pode resultar em síndrome de imobilidade. As vantagens
do PPT são a sua fácil reprodutibilidade, o baixo custo e sua aplicação em
pouco tempo (10 minutos) [27]. Em comparação com os instrumentos citados
anteriormente, as desvantagens do PPT estão relacionadas com o maior número de
acessórios necessários para sua aplicação, como: cronômetro, jaqueta, livro,
peso, marcação de um caminho, escadas, papel, caneta, colher, prato e caneca de
café [37]. Seu uso é satisfatório no idoso devido ao fato de ter 7 (sete) itens que avaliam diretamente o equilíbrio do
idoso.
Equiscale
Equiscale é a única
escala elaborada especialmente para indivíduos com Esclerose Múltipla (EM) com
base em duas escalas descritas anteriormente (Tinetti e EEB) [26]. Esta avalia
o equilíbrio estático (unipodal e bipodal), equilíbrio postural antecipatório
(perturbações internas) e compensatório, frente a perturbações externas (por
exemplo, um empurrão). É composta por oito itens, que são: 1) ficar em pé com
os olhos fechados; 2) ficar em pé com olhos fechados e em extensão da cervical;
3) ficar em pé com um dos pés na frente do outro (tandem position); 4) resistir
a um empurrão (resistência a perturbações externas); 5) levantar-se; 6)
inclinar-se para frente; 7) abaixar e pegar algo e 8) rodar (girar). Os escores
variam entre zero (não realiza a atividade), um (realiza parcialmente) e dois
(realiza normalmente), a pontuação máxima de 16 pontos indica um excelente
equilíbrio [31] e quanto menor a pontuação, maior a probabilidade de quedas
durante a realização de tarefas pré-estabelecidas [49]. Uma vantagem desta
escala é que ela simula movimentos/tarefas funcionais, habitualmente realizados
durante as AVD, pois os instrumentos posturográficos não poderiam ser
utilizados nestes testes [31]. Não é uma escala clássica de equilíbrio para o
idoso, mas pode ser usada pelo fisioterapeuta como tal.
Activities-specific
balance confidence
A activities-specific
balance confidence (ABC) é uma escala que mensura a confiança no equilíbrio dos
idosos independentes durante a realização de atividades específicas, incluindo
as extradomiciliares [40,50-52], levando em consideração o medo de quedas, que
constitui um fator de risco para a limitação funcional [40]. A escala é
composta por um questionário de 16 itens com subescalas de 11 pontos e pode ser
autoadministrada ou administrada por entrevistas pessoais ou por telefone. Cada
item individual mensura o nível de confiança na realização de uma tarefa
específica, sem perder o equilíbrio ou tornar-se instável, solicitando aos
participantes uma classificação subjetiva de zero (sem confiança) a 100%
(totalmente confiante). O escore total da escala ABC é obtido pela soma dos
pontos (0-1.600) dividindo por 16 (total): > 80% indica um elevado nível de
capacidade física; 50-80%, nível moderado e < 50%, um baixo nível de
capacidade física [51]. Valores menores que 67% em idosos são preditivos de
quedas. As vantagens desta escala são a facilidade de aplicação e a
confiabilidade intra- e inter-examinador [53]. As
desvantagens são as divergências nas interpretações culturais que impõem
dificuldades para utilizá-la em diferentes países [40].
Dificilmente,
qualquer instrumento descrito no presente estudo pode quantificar e/ou
qualificar precisamente o equilíbrio postural humano, devido à complexidade de
interações entre os múltiplos sistemas relacionados com o equilíbrio postural
(visual, vestibular e proprioceptivo) [35]. Contudo, estes instrumentos podem
ser importantes indicadores de desordens do equilíbrio postural e indicar o
risco de quedas em poucos minutos, com baixos custos e uso de acessórios
simples.
Dos instrumentos
analisados, o TAF apresenta importantes limitações, pois quantifica (mais não
qualifica) alterações dinâmicas do equilíbrio postural somente em duas direções
(anterior e lateral). Entretanto, a EEB é um instrumento que faz uma avaliação
funcional do desempenho do equilíbrio postural durante simulações das AVDs
(movimentos multidirecionais) [41]. A EEB e a POMA apresentam vantagens em
relação às demais, pois estas avaliam diferentes aspectos do equilíbrio
postural e necessitam de poucos acessórios para serem realizadas. No entanto,
os tempos necessários para a realização dos desses testes (EEB e a POMA) são
maiores em comparação aos testes de TUG, PPT e TAF.
Quanto à questão funcional,
as escalas de EEB, POMA e PPT parecem ser mais detalhadas para descrever e
classificar o desempenho em cada tarefa. Porém, uma desvantagem apresentada
pela EEB e a POMA é a baixa especificidade quanto à prática ou não de
atividades físicas, o que pode interferir no desempenho nos testes. Em relação
ao risco de quedas em atividades funcionais, estudo [44] relatou que a escala
de EEB apresentou melhor eficiência para identificar o risco de quedas em
idosos, quando comparado com a POMA.
Conclusão
No contexto deste
estudo, podem ser identificadas algumas falhas na literatura. Assim aponta-se as limitações deste estudo, sugerindo
investigações mais profundas em análises futuras, tais como: 1) realizar estudo
longitudinal (ensaio clínico) do tipo cego, randomizado e controlado, para
evidenciar seus possíveis benefícios na prática clínica diária; 2) incorporar
nos protocolos de avaliação a habilidade de manter o equilíbrio postural na
posição sentada e bípede em diferentes condições (antes e depois de
perturbações internas e externas); 3) realizar estudo para identificar e
diferenciar os pontos de corte (sensibilidade e especificidade) em cada tipo de
condição clínica (neurológica, ortopédica, reumatológica, etc.), pois até o
presente momento, os mesmos critérios têm sido utilizados independente da
doença analisada e isso pode levar a erros de interpretação nos resultados.
Referências
- Winter DA, Eng P. Kinetics: Our window into
the goals and strategies of the central nervous system. Behav
Brain Res 1995;67(2):111-20.
- Boulgarides LK, McGinty SM, Willett JA, Barnes CW. Use of clinical and
impairment based testes to predict falls by community-dwelling older adults.
Phys Ther 2003;83(4):328-39.
- Brown JS, Vittinghoff E, Wyman JF, Stone KL, Nevitt MC et al. Urinary
incontinence: does it increase risk for falls and
fractures? Study of Osteoporotic. J Am Geriatr Soc 2000;48(7):721-5.
- Finlayson ML, Peterson EW, Cho CC. Risk factors for falling among people
aged 45 to 90 years with multiple sclerosis. Arch Phys Med Rehabil
2006;87:1274-9.
- Woolacoot MH. Systems contributing to balance disorders in older adults. J
Gerontol A Biol Sci Med Sci 2000;55(8):424-8.
- Carpenter M, Frank JS, and Silcher CP. Surface
height effects on postural control: a hypothesis for a stiffness strategy for
stance. J Vestibular Res 1999;9(4):277-86.
- Maki BE, Holliday PJ, and a Topper K. Fear of
falling and postural performance in the elderly. J Gerontol
1991;46(4):123-31.
- Maki BE, Holliday PJ, Topper K. A prospective study of
postural balance and risk of falling in an ambulatory and independent elderly
population. J Gerontol 1994;49(2):72-84.
- Adkin AL, Frank JS, Carpenter MG, Peysar GW. Postural control is scaled to level of postural threat. Gait &
Posture 2000;12(2):87-93.
- Binda, Susan M, Culham EG, Brenda B. Balance,
muscle strength, and fear of falling in older adults. Exp
Aging Res 2003;29(2):205-19.
- Brown LA, Frank J. Postural compensations to the potential consequences
of instability. Kinematics 1997;6:89-97.
- Carpenter M, Frank JS, and Silcher CP. Surface
height effects on postural control: a hypothesis for a stiffness strategy for
stance. J Vestibular Res 1999;9(4):277-86.
- Davis, Justin R, Campbell AD, Adkin AL, and Carpenter MG. The relationship between fear of falling and human postural
control. Gait & posture 2009;29(2):275-9.
- Huffman, JL, Horslen BC, Carpenter MG, Adkin
L. Does increased postural threat lead to more conscious control of posture?
Gait & posture 2009;30(4):528-32.
- Silverton R, Tideiksaar R. Psychological
aspects of falls. In: Tideiksaar R. (Ed.). Falling in
old age: it’s prevention and treatment. Springer 1989;87-110.
- Tinetti ME. Factors
associated with serious injury during falls by ambulatory nursing home
residents. J Am Geriatr Soc
1987;35:644-8.
- Wolfson L, Judge J, Whipple R, King M. Strength is a major factor in
balance, gait and the occurrence of falls. J Gerontol A: Biol Sci Med Sci 1995;50:64-7.
- Ribeiro AS, Pereira
JS. Balance improvement and reduction of likelihood of
falls in older women after Cawthorne and Cooksey
exercises. Braz J Otorhinolaryngol
2005;71(1);38-46.
- Chou CY, Chien CW, Hsueh IP, Sheu CF, Wang CH, Hsieh CL. Developing a short form of the
Berg balance scale for people with stroke. Phys Ther 2006;86(2):195-204.
- Granger CV, Cotter AC, Hamilton BB, Fiedler RC. Functional assessment scales: a study of persons with multiple
sclerosis. Arch Phys Med Rehabil 1990;71:870-5.
- Miyamoto ST, Lombardi Junior I, Berg KO, Ramo
LR, Natour J. Brazilian version of the Berg balance
scale. Braz J Med Biol Res 2004:37(9).
- Guccione AA. Geriatric
Physical Therapy.3rd Ed. Missouri: Mosby; 2011. 624
pages.
- Stevenson TJ, Garland J. Standing balance during internally produced
perturbations in subjects with hemiplegia: validation of the balance scale.
Arch Phys Med Rehabil 1996;77:656-62.
- Cameron MH, Horak FB, Herndon RR, Bourdette D. Imbalance in multiple sclerosis: a result of
slowed spinal somatosensory conduction. Somatosens
Mot Res 2008;25:113-22.
- Berg KO, Wood-Dauphinee SL, Williams JI. The balance scale: reliability assessment with elderly residents and
patients with acute stroke. Scand J Rehab Med 1995;27:27-36.
- Cattaneo D, Regola A, Meotti M. Validity of
six balance disorders scales in persons with multiple sclerosis. Disabil Rehabil 2006;28(12):789-79.
- Noren AM, Bogren
U, Bolin J, Stenstrom C. Balance assessment in
patients with peripheral arthritis: applicability and reliability of some
clinical assessments. Physiother Res Int 2001;6(4):193-204.
- Qutubuddin AA, Pegg PO, Cifu DX, Rashelle Brown, McNamee S, Carne W. Validating the berg
balance scale for patients with Parkinson’s disease: a key to rehabilitation
evaluation. Arch Phys Med Rehabil 2005;86:789-92.
- Withney S, Wrisley D, Furman J. Concurrent validity of the Berg
Balance Scale and the Dynamic Gait Index in people with vestibular dysfunction.
Physiother Res Int 2003;8(4):178-86.
- Hawk C, Hyland JK, Rupert R, Colonvega M, Hall
S. Assessment of balance and risk for falls in a sample of community-dwelling
adults aged 65 and older. Chiropr Osteopat
2006;14(3):1-8.
- Frzovic D, Morris ME, Wowels L. Clinical tests of standing balance: performance
of persons with multiple sclerosis. Arch Phys Med Rehabil
2000;81:215-21.
- Hageman PA, Leibowitz JM, Blanke D. Age and
gender effects on postural control measures. Arch Phys Med Rehabil 1995;76(10):961-5.
- Nilsagard Y, Lundholm C, Denison E, Gunnarsson
LG. Predicting accidental falls in people with multiple sclerosis – a
longitudinal study. Clin Rehabil
2009;23:259-69.
- Cattaneo D, Nuzzo C, Fascia T, Macalli
M, Pisoni I et al. Risks of falls in subjects with
multiple sclerosis. Arch Phys Med Rehabil 2002;83:864-7.
- Horak FB. Postural orientation and
equilibrium: what do we need to know about neural control of balance to prevent
falls? Age Ageing 2006;35:7-11
- Dixon-Woods M, Agarwal S, Jones D, Sutton A. Synthesizing qualitative
and quantitative evidence: a review of possible methods. J Health Sci Res Policy 2005;10:45-53.
- Palsbo SE, Dawson SJ, Savard L, Goldstein M, Heuser A. Televideo
assessment using functional reach test and European Stroke Scale. J Rehabil Res Dev 2007;44(5):659-64.
- Van Swearingen JM, Paschal KA, Bonino P, Chen TW. Assessing
recurrent fall risk of community-dwelling, frail older veterans using specific
tests of mobility and the physical performance test of function. J Gerontol A Biol Sci Med Sci 1998;53(6):457-64.
- Whitney SL, Poole JL, Cass SP. A review of balance instruments for older adults. Am J Occup Ther 1998;52(8):666-71.
- Lajoie Y, Gallagher SP. Predicting
falls within the elderly community: comparison of postural sway, reaction time,
the Berg balance scale and the Activities-specific Balance Confidence (ABC)
scale for comparing fallers and non-fallers. Arch Gerontol
Geriatr 2004;38(1):11-26.
- Berg KO, Maki BE, Williams JI, Holliday PJ, Wood-Dauphinee
SL. Clinical and laboratory measures of postural balance in an elderly
population. Arch Phys Med Rehabil 1992;73(11):1073-80.
- Gill J, Allum JH, Carpenter MG, Held-Ziolkowska M, Adkin AL, Honegger F
et al. Trunk sway measures of postural stability during clinical balance tests:
effects of age. J Gerontol 2001;56(7):438-47.
- Muir SW, Berg K, Chesworth B, Speechley M. The use of the Berg balance scale for
predicting multiple falls in community dwelling elderly people: a prospective
study. Phys Ther 2008;88(4):449-59.
- Shumway-Cook A, Woollacott M. Motor control:
theory and practical applications. Baltimore: Williams & Wilkins; 1995. p.589-687.
- Melzer I, Benjuya N, Kaplanski
J. Postural stability in the elderly: a comparison between fallers and
non-fallers. Age Ageing 2004;33(6):602-7
- Matsuda PN, Shumway-Cook A, Bamer AM, Johnson
SL, Amtmann D et al. Falls in multiple sclerosis
2011;3:624-32.
- Katz-Leurer M, Fisher I, Neeb
M, Schwartz I, Carmeli E. Reliability and validity of
the modified functional reach test at the sub-acute stage post-stroke. Disabil Rehabil 2009;31(3):243-8.
- Mao HF, Hsueh IP, Tang PF, Sheu CF, Hsieh CL.
Analysis and comparison of the psychometric properties of three balance
measures for stroke patients. Stroke 2002;33(4):1022-27.
- Tesio L, Perucca
L, Franchiglion PF, Battaglia
MA. A short measure of balance in multiple sclerosis: validation through Rasch analysis. Funct Neurol 1997;12(5):255-65.
- Powell LE, Myers AM. The Activities-specific Balance
Confidence (ABC) Scale. J Gerontol A Biol Sci Med Sci
1995;50(1):28-34.
- Myers AM, Fletcher PC, Myers AH, Sherk W. Discriminative and evaluative properties of the
Activities-specific Balance Confidence (ABC) Scale. J Gerontol
A Biol Sci Med Sci 1998;53(4):287-94.
- Lajoie Y, Girard A, Guay
M. Comparison of the reaction time, the Berg Scale and the ABC in non-fallers
and fallers. Arch Gerontol Geriatr
2002;35(3):215-25.
- Mak MK, Lau AL, Law FS, Cheung CC,
Wong IS. Validation of the Chinese Translated Activities-Specific Balance
Confidence Scale. Arch
Phys Med Rehabil 2007;88(4):496-503.
- Lima GA, Vilaça KHC,
Lima NKC, Moriguti JC, Ferriolli E. Estudo longitudinal do equilíbrio postural
e da capacidade aeróbica de idosos independentes. Rev Bras Fisioter 2011;15(4):272-7.
- Mezari MC, Avozani
TV, Bruscato NM, Moriguchi EH, Raffone AM. Estudo da funcionalidade e da
prevalência de quedas em idosos da cidade de Veranópolis - RS: uma proposta
para promoção da saúde. RBCEH 2012;9(1):129-42.
- Silva A, Almeida GJM,
Cassilhas RC, Cohen M, Peccin MS, Tufik S, Mello MT. Equilíbrio, coordenação e
agilidade de idosos submetidos à prática de exercícios físicos resistidos. Rev
Bras Med Esporte 2008;14(2):88-93.
- Camara FM, Gerez AG,
Miranda MLJ, Velardi M. Capacidade funcional do idoso: formas de avaliação e
tendências. Acta Fisiatr 2008;15(4):249-56.
- Pimentel RM,
Scheicher ME. Comparação do risco de queda em idosos sedentários e ativos por
meio da escala de equilíbrio de Berg. Fisioter Pesqui 2009;16(1):6-10.
- Begate OS, Ricardo
ACM, Sawazki G. Avaliação do desempenho funcional de idosos institucionalizados
e não institucionalizados através do teste de mobilidade timed up and go (TUG). 2nd ed. Revista Funcional 2009;2:43-52.
- Teixeira AR,
Gonçalves AK, Freitas CR, Santos AMPV, Levy DS, Olchik MR et
al. Associação entre tonturas, quedas e teste do alcance funcional em idosos da
comunidade. Estud Interdiscipl Envelhec 2011;16:461-72.
- Karuka AH, Silva
JAMG, Navega MT. Análise da concordância entre instrumentos de avaliação do
equilíbrio corporal em idosos. Rev Bras Fisioter 2011;15(6):460-6.
- Santos GM, Souza ACS, Virtuoso
JF, Tavares GMS, Mazo GZ. Valores preditivos para o risco de queda em idosos
praticantes e não praticantes de atividade física por meio do uso da Escala de
Equilíbrio de Berg. Rev Bras Fisioter 2011;15(2):95-101.
- Sabchuk RAC, Bento
PCB, Rodacki ALF. Comparação entre testes de equilíbrio de campo e plataforma
de força. Rev Bras Med Esporte 2012;18(6):404-8.
- Pompeu JE, Romano
RSL, Pompeu SMAA, Lima SMAL. Equilíbrio estático e dinâmico no indivíduo com
espondilite anquilosante: revisão da literatura. Rev Bras Reumatol 2012;52(3):409-16.
- Torriani C, Mota EPO,
Gomes CS, Batista C, Costa MC, Vieira EM, Koreeda DI. Avaliação comparativa do
equilíbrio dinâmico em diferentes pacientes neurológicos por meio do teste Get
Up And Go. Revista Neurociências 2006;14(3):135-9.
- Pereira LC, Botelho
AC, Martins EF. Correlação entre simetria corporal na descarga de peso e
alcance funcional em hemiparéticos crônicos. Rev Bras Fisioter 2010;14(3):259-66.
- Mata FAF, Barros ALS,
Lima CF. Avaliação do risco de queda em pacientes com Doença de Parkinson. Rev
Neurocienc 2008;16/1:20-24.
- Mazzucato A, Borges
APO. Influência da reabilitação vestibular em indivíduos com desequilíbrio
postural. Rev Neurocienc 2009;17(2):183-8.
- Gai J. Fatores
associados a quedas em mulheres idosas residentes na comunidade [Dissertação].
Brasília: Universidade Católica de Brasília; 2008.
- Souza ACS, Santos GM.
Sensibilidade da Escala de Equilíbrio de Berg em indivíduos com osteoartrite.
Motriz 2012;18(2):307-18.