RELATO
DE CASO
Picamalácia
infantil: um estudo de caso
Child´s pica; a case study
Ísis Sousa do
Nascimento*, Mônica de Almeida Lima Alves, M.Sc.**
*Graduanda
em Nutrição pela Faculdade Internacional da Paraíba, **Docente do curso de
Graduação em Nutrição da Faculdade Internacional da Paraíba, Especialista em
Nutrição Clínica (Gama Filho) e Mestre em Ciências da Nutrição (UFPB)
Recebido 2 de maio de 2017; aceto 15 de novembro de 2018.
Correspondência: Ísis
Sousa do Nascimento: isissousaster@gmail.com; Mônica de Almeida Lima Alves: monicadealima@yahoo.com.br
Resumo
Os transtornos
alimentares são doenças que interferem no comportamento e consumo alimentar,
podendo causar distúrbios relacionados ao excesso ou à carência nutricional. Um
transtorno pouco comentado é a síndrome de pica ou picamalácia,
que é uma séria condição psiquiátrica, com consequências potencialmente fatais.
Esta síndrome é rara nos seres humanos, muito difícil de ser trabalhada devido
o apetite da pessoa portadora ser voltado ao consumo
de substâncias estranhas que não são alimentos. O objetivo desta pesquisa foi
descrever as alterações de ingestão e os riscos associados de uma criança com picamalácia. Trata-se de um estudo de caso, realizado com uma
criança de 8 anos, do gênero feminino, diagnosticada
com picamalácia. A responsável descreveu todas as
substâncias “estranhas” ingeridas por sua filha e a história da doença,
incluindo seus medos e angústias e o tratamento atual. A mãe relatou que desde 1 ano de idade identificou a ingestão de “coisas” estranhas
pela filha, como percevejo, desodorante, condicionador, medicamentos, soro
fisiológico e cola de isopor. A mesma informa que nota um desejo exorbitante,
pela filha, de ingerir estas substâncias, o que causa bastante angústia, já que
pode haver intoxicação grave, sendo o tratamento atual acompanhamento
psicológico.
Palavras-chave: picamalácia,
criança, riscos.
Abstract
Eating disorders are diseases that interfere with eating behavior and
intake, and may cause disorders related to excess or nutritional deficiency. An
uncommon disorder is pica syndrome, which is a serious psychiatric condition
with potentially fatal consequences. This syndrome is rare in humans, very
difficult to treat because the appetite of the carrier is directed to the
consumption of strange substances that are not food. The aim of this study was
to describe the ingestion changes and the associated risks of a child with
itching. It is a case study, carried out with an 8-year-old female, diagnosed
with pica. Her mother described all the "strange" substances ingested
by her daughter and the history of the illness, including her fears and anxiety
and her current treatment. The mother reported that since 1 year of age she has
identified the ingestion of strange "things" by the daughter, such as
bed bug, deodorant, conditioner, medicines, saline and styrofoam
glue. The same informs that it notices an exorbitant desire, by the daughter,
to ingest these substances, which causes a lot of anxiety, since there can be
serious intoxication, being the current treatment psychological follow-up.
Key-words: psychosis, child, risks.
Introdução
Sabemos que a
alimentação é algo primordial que se inicia na infância e permanece ao longo
das nossas vidas, tanto para o desenvolvimento quanto para manutenção de todos
os sistemas corporais. Por isso alguns profissionais de saúde têm se preocupado
com alguns transtornos alimentares que tem cercado a nossa população, como:
anorexia, bulimia, transtorno de compulsão alimentar, obesidade, vigorexia,
síndrome de gourmet, transtorno alimentar noturno e síndrome de pica.
Os transtornos
alimentares são doenças que afetam particularmente adolescentes e adultos
jovens do sexo feminino, levando a marcantes prejuízos psicológicos, sociais e
aumento de morbidade e mortalidade [1].
Esses transtornos
possuem uma etiologia multifatorial composta de predisposições genéticas,
socioculturais e vulnerabilidades biológicas e psicológicas. Entre os fatores
predisponentes, destacam-se a história de transtorno alimentar e/ou transtorno
do humor na família, os padrões de interação presentes no ambiente familiar, o
contexto sociocultural, caracterizado pela extrema valorização do corpo magro,
disfunções no metabolismo das monoaminas centrais e
traços de personalidade. A dieta é o comportamento precursor que geralmente
antecede a instalação de um transtorno alimentar [2].
O grau e os tipos de
comprometimento do padrão alimentar normal variam muito. Alguns comportamentos
inadequados, como a ingestão de ‘coisas estranhas’ ou de refeições ao longo do
dia e realização de dietas não balanceadas, podem aparecer isoladamente ou
fazendo parte de um transtorno psiquiátrico [3].
Um dos transtornos
alimentares (TA) mais comum entre gestantes e crianças, que vem crescendo
consideravelmente, é a síndrome de pica ou picamalácia,
que é uma séria condição psiquiátrica, com consequências potencialmente fatais.
A picamalácia
é um transtorno que vem sendo estudado há décadas e documentado na história há
séculos, havendo relatos desde a civilização greco-romana. Acredita-se que
Hipócrates foi o primeiro autor a descrever esse transtorno [4]. No ano 40 a.C. já havia sido documentado o uso de argila para curar
enfermidades, e havia registros de vários casos de desejo por substâncias não
comestíveis.
Na literatura
nacional e internacional, vários termos são utilizados para descrever a
desordem alimentar conhecida como pica, caracterizada pela ingestão persistente
de substâncias inadequadas com pequeno ou nenhum valor nutritivo, ou de
substâncias comestíveis, mas não na sua forma habitual. Além desse, outros
termos são propostos, tais como: picamalácia, picacia, picacismo, malácia, geomania, pseudorexia, entre outros – todos com diferentes graus de
descontrole do apetite [5,6]. Outra definição para pica refere-se ao gosto por
alimentos esdrúxulos, condimentos raros ou substâncias estranhas [7].
A síndrome de pica é
um dos transtornos alimentares mais raros nos seres humanos, porém muito
difícil de lhe dar com ele, devido o apetite da pessoa atingida ser voltado ao
consumo de coisas “estranhas” que não são alimentos. Para que essa síndrome
seja considerada pica é preciso que ela persista por no mínimo três meses [8].
É importante
considerar os riscos que o portador desta síndrome está exposto pelo fato de
ingerir substância que podem causar grave intoxicação ou envenenamento.
Com base nos dados
acima, o objetivo geral desta pesquisa foi descrever as alterações de ingestão
e os riscos associados de uma criança portadora de picamalácia.
Material
e métodos
Trata-se de um estudo
de caso, descritivo e qualitativo, realizado com uma criança diagnosticada com picamalácia, com 8 anos de idade,
do gênero feminino.
A responsável pela
criança descreveu a história da doença, informando todas as alterações
alimentares consideradas estranhas, as idades específicas em que se observou a ingestão de substâncias não
alimentares, as alterações clínicas, complicações e tratamentos realizados.
Todos os dados
coletados foram descritos em forma de tabela e texto para discussão.
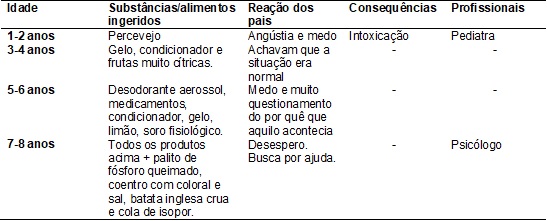
Resultados
Tabela
I - Descrição das alterações de ingestão
observadas em uma criança com picamalácia, reação dos
pais, consequências e profissionais envolvidos.
Discussão
Muitos conceitos de picamalácia referem-se ao gosto por alimentos esdrúxulos,
condimentos raros ou substâncias estranhas [7]. Dentre as perversões do apetite
mais comuns encontram-se a pagofagia (ingestão de
gelo), a geofagia (ingestão de terra ou barro), a amilofagia (ingestão de goma, principalmente a de
lavanderia), o consumo de miscelâneas (combinações atípicas) e frutas verdes.
No entanto, outras substâncias não alimentares também são referidas, como
palitos de fósforo queimados, cabelo, pedra e cascalho, carvão, fuligem,
cinzas, comprimidos de antiácidos, leite de magnésia, borra de café, bolinhas de
naftalina, pedaços de câmara de ar, plástico, tinta, sabonete, giz, toalha de
papel e, até mesmo, sujeira [9,10].
A prática da pica não
está limitada a uma área geográfica, raça, crença religiosa, cultura, sexo ou
idade; contudo, é comumente relatada em indivíduos com doenças mentais,
crianças, especialmente mulheres na gestação, entre outros [9,10]. No entanto,
a amilofagia, a geofagia e
a ingestão de itens relacionados são mais frequentes entre gestantes
socioeconomicamente menos favorecidas [6], e parecem estar mais associadas à inadequação do estado nutricional antropométrico.
Segundo relato
materno, a primeira “coisa estranha” ingerida pela criança foram percevejos,
entre 1 e 2 anos de idade. A mãe informou que
observava a vontade que a criança tinha de inserir o inseto na boca, sempre que
encontrava um, porém, achava que era “coisa de criança” e não se incomodou com
aquilo, passou apenas a ter mais atenção na criança. Os responsáveis relataram
sensação de medo e angústia pelo fato de a criança ter se intoxicado devido a ingestão do inseto.
Entre 3 e 4 anos de idade, a criança passou a demonstrar um
interesse muito grande em consumir gelo, fato relatado na literatura, além de
condicionador de cabelos e frutas muito azedas. Apesar de estranho, os pais
consideraram o fato normal e passaram a observar de forma mais atenta a criança, principalmente pela ingestão de condicionador,
substância química que pode causar danos mais sérios à saúde.
A partir dos 5 anos de idade, a criança despertou um desejo impulsivo em
consumir mais substâncias estranhas, como: desodorante aerossol, medicamentos,
soro fisiológico, causando uma inquietação dos pais e muitos questionamentos. A
mãe relatou que não fazia ideia do que seria e iniciou um tratamento contra verminoses.
A etiologia da pica é
pouco compreendida, mas complexa, o que dificulta o diagnóstico, além de ser
uma condição clínica pouco comentada e investigada pelos profissionais de
saúde. Fatores culturais, nutricionais, ambientais, fisiológicos (alívio de
sintomatologia digestiva) e causas psicológicas têm sido postulados [11].
Dentre os fatores culturais e ambientais associados, podem ser citados os tabus
e superstições, história familiar e condição socioeconômica [2,6] e, entre os
emocionais, há relação com alterações hormonais e diminuição do estresse [9].
A partir dos 7 anos de idade, quando a criança acrescentou a ingestão de
palito de fósforo queimado, cola de isopor, batata crua, coentro com colorau e
sal, foi que a mãe relatou buscar ajuda profissional, porém, não conseguiu
diagnóstico. Até que um dia, em uma palestra com uma psicóloga, a mãe da
criança ouviu falar da picamalácia e associou todas
as situações clínicas com as características de sua filha. A responsável, a
partir de então, obteve o diagnóstico da menor e iniciou tratamento e
acompanhamento psicológico.
Os profissionais da
saúde que atendem o público infantil devem reconhecer que a picamalácia
é uma condição possível de ser encontrada e pode estar associada a um desfecho
desfavorável. Consequentemente, é necessário investigar todas as crianças sobre
este comportamento, a partir de conversa com os familiares, e aconselhá-las
sobre seus efeitos. Portanto, deve-se não somente realizar a avaliação na
prática clínica, mas, também, determinar sua frequência, documentar os casos e
publicá-los [12]. Dessa forma, o aconselhamento, sobretudo o nutricional, terá
a função de auxiliar o profissional a encontrar medidas que possam minimizar as
dificuldades diante desse problema.
Por ser muito rara em
criança, existem mais estudos sobre picamalácia em
gestantes. Verificou-se que, dentre os motivos alegados para a prática da pica,
por gestantes, foram o alívio da ansiedade ou estresse e, também, o alívio de
sintomatologia digestiva. Achados semelhantes são descritos com gestantes
americanas, que acreditavam que a ingestão de substâncias como argila, maisena e
bicarbonato de sódio aliviava a sintomatologia digestiva [9]. De fato, a picamalácia pode ser um comportamento de adaptação, de
aceitação, de representação de uma necessidade fisiológica ou de um desejo por
uma substância não nutritiva que o indivíduo apresenta [13].
Na atualidade,
evidências sugerem que a depleção das reservas de ferro é a origem da picamalácia, e esse transtorno é reconhecido como um dos
sinais característicos da anemia ferropriva, tendo
sido demonstrado que a suplementação com ferro diminui o hábito de picamalácia [9,10]. Outra teoria sugere que a deficiência
de nutrientes como ferro e zinco seria a responsável pelas alterações do
funcionamento das enzimas reguladoras do apetite [9].
Por outro lado, os
investigadores que apontam a teoria de que a picamalácia
seja uma causa de anemia, baseiam-se no fato de que a ingestão de substâncias
como terra ou argila pode inibir a absorção de ferro dietético ao formar compostos
insolúveis com este micronutriente [9]. Essas substâncias também poderiam
causar saciedade, diminuindo o apetite e ocasionando uma diminuição dos
alimentos nutritivos [14].
Quando questionada
sobre o estado nutricional da criança participante da pesquisa atual, a mãe
informou que realiza exames bioquímicos anuais na menor e que não foi
identificada anemia.
Em um estudo
realizado na Argentina com 109 mulheres, dentre elas 42 gestantes com pica,
37,8% apresentaram deficiência de zinco, um terço estavam com anemia e 35%
demonstraram déficit de zinco associado a deficiência
de ferro [15]. Achados semelhantes foram encontrados na China, que apresentou
valores baixos de zinco em crianças com pica quando comparadas ao grupo
controle e demonstrou que a suplementação do mineral contribuiu para o
desaparecimento da pratica [16].
A orientação
nutricional requer cuidados individualizados a fim de promover uma alimentação
equilibrada em qualidade e quantidade suficientes para garantir o aporte de nutrientes
necessário para o crescimento e desenvolvimento infantil [17]. A educação
nutricional deve ser realizada durante todo o acompanhamento clínico e baseada
na anamnese, inquéritos alimentares, curvas de peso e desenvolvimento e exames
laboratoriais para detecção de déficits nutricionais com consequente correção
na dieta, além de assegurar a suplementação preventiva de determinados
nutrientes, destacando-se o ferro e ácido fólico [14]. Nos casos onde for identificada a pratica da pica, as famílias devem ser
esclarecidas sobre os riscos associados e aconselhadas a evitarem o contato com
a substância desejada pelas crianças e substituírem-na por seus alimentos
preferidos [16].
Conclusão
Foi observada na
criança portadora de pica a ingestão de substâncias não alimentares como
condicionador, medicamentos, palito de fósforo queimado, desodorante e cola de
isopor, produtos considerados de risco devido a sua composição química, podendo
causar intoxicação e até morte por envenenamento. Alguns alimentos também foram
observados, como batata inglesa crua, coentro com condimentos, gelo e frutas
muito azedas.
Identificou-se uma
dificuldade de diagnóstico, sendo necessária discussão desta síndrome entre os
profissionais de saúde e a população. O tratamento deve ser com acompanhamento
psicológico, pediátrico e nutricional.
A síndrome de pica é
pouco relatada no público infantil, sendo necessário mais
estudos neste grupo abordando diagnóstico, complicações e tratamentos.
Referências
- Saikali CJ, Soubhia CS, Scalfaro BM, Cordás
TA. Imagem corporal nos transtornos alimentares. Rev Psiquiatr Clín 2004;31:4-5.
https://doi.org/10.1590/s0101-60832004000400006
- Morgan CM, Vecchiatti IR, Negrão AB. Etiologia dos transtornos
alimentares: aspectos biológicos, psicológicos e sócio-culturais.
Rev Bras Psiquiatr 2002;24:18-23. https://doi.org/10.1590/s1516-44462002000700005
- Teixeira CS, Barbosa
RF, Bertolin DC, Cesarino
CB. Transtornos alimentares em adolescentes de uma escola estadual do noroeste
paulista. Arq Ciênc Saúde 2015;22(2):84-7. https://doi.org/10.17696/2318-3691.22.2.2015.148
- Saunders C, Padilha PDC,
Della Líbera B, Nogueira JL, Oliveira LMD, Astulla Á. Pica: epidemiology and association with pregnancy complications. Rev Bras Ginecol Obst
2009;31(9):440-6. https://doi.org/10.1590/s0100-72032009000900004
- López LB, de Portela
ML, Soler CR. Nutrient intake in women with pagophagia
and other forms of pica during the pregnancy. Nutr Hosp 2007;22(6):641-7.
https://doi.org/10.1016/j.ijgo.2007.03.038
- Corbett RW, Ryan C, Weinrich
SP. Pica in pregnancy: does it affect pregnancy outcomes? MCN Am J Matern Child Nurs 2003;28(3):183-9.
https://doi.org/10.1097/00005721-200305000-00009
- Belfort P. Medicina preventiva. In:
Rezende J, ed. Obstetrícia. 10a ed. Rio de Janeiro: Guanabara Koogan; 2005. p.268-86.
- Ayeta AC, Cunha ACBD, Heidelmann SP, Saunders C.
Fatores nutricionais e psicológicos associados com a ocorrência de picamalácia em gestantes. Rev Bras Ginecol Obstet
2015;37(12), 571-577. https://doi.org/10.1590/s0100-720320150005419
- López LB, Ortega
Soler CR, Pita Martín de Portela ML. La pica durante el embarazo: un trastorno frecuentemente
subestimado. Arch Latinoam Nutr 2004;54(1):17-24.
- Mills ME. Craving more than food: the implications of
pica in pregnancy. Nurs Womens
Health 2007;11(3):266-73.
https://doi.org/10.1111/j.1751-486x.2007.00156.x
- Simpson E, Mull JD, Longley E, East J. Pica during pregnancy in
low-income women born in Mexico. West J Med 2000;173(1):20-4.
https://doi.org/10.1136/ewjm.173.1.20
- Horner RD, Lackey CJ, Kolasa K, Warren K. Pica
practices of pregnant women. J Am Diet Assoc 1991;91(1):34-8.
- Toker H, Ozdemir
H, Ozan F, Turgut M, Goze F, Sencan M et al. Dramatic
oral findings belonging to a pica patient: a case report. Int Dent
J 2009;59(1):26-30.
- Chaves Netto H, Sá
RAM, Marinho PS. Pequenos distúrbios da gestação. In: Chaves Netto H, Sá RAM , editores. Obstetrícia básica. 2a ed. Rio de Janeiro:
Atheneu; 2007. p.135-49.
- Poy MS, Weisstaub A, Iglesias C, Fernandez S,Portela ML, Lopez LB. Diagnostico de pica durante el embarazo y deficiencia
de micronutrientes em mujeres argentinas. Nutr Hosp 2012;27(3).
- Chen XC, Yin TA, He JS, Ma QY, Han ZM, Li LX. Low levels of zinc in hair and blood, pica, anorexia and poor growth in
Chinese preschool children. Am J Clin Nutr 1985;42(4):694-700.
https://doi.org/10.1093/ajcn/42.4.694
- Morrill E S, Nickols RHM. Bulimia nervosa
during pregnancy: a review. J Am Diet Assoc 2001;101(4):448-54. https://doi.org/10.1016/s0002-8223(01)00115-8